LE ROLE DE LEXPERT DANS LTABLISSEMENT DE LA

LE ROLE DE L’EXPERT DANS L’ÉTABLISSEMENT DE LA FAUTE MEDICALE

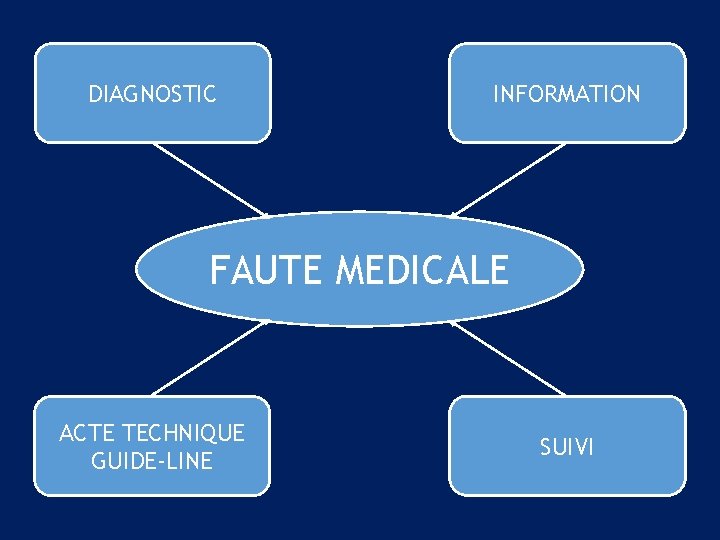
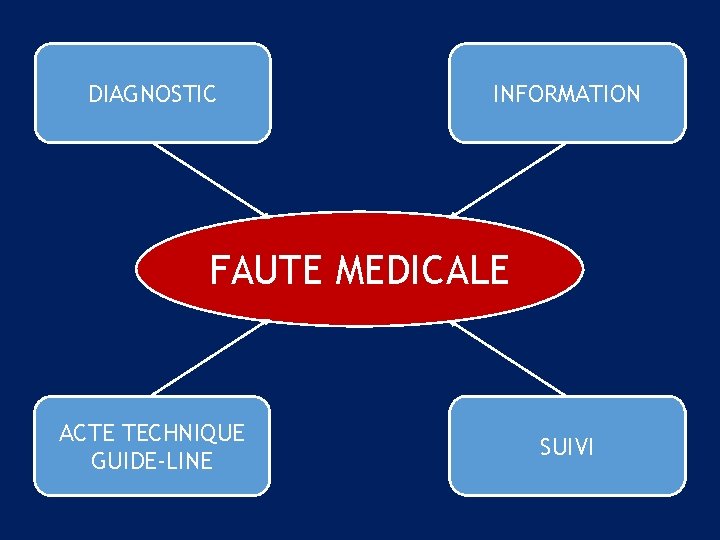
Il y a faute médicale s’il est manqué peu ou prou à un des 4 critères suivants : 1) DIAGNOSTIC CERTAIN. Conforme au « GUIDE-LINE » . Tout a-t-il été mis en œuvre pour obtenir un DIAGNOSTIC DE PROBABILITE MAXIMALE ? 2) EXEMPLES. Chute provoquant un fracas de la hanche. On propose une ostéosynthèse par plaques et vis du fémur. A-t-on vérifié l’absence de nécroses de la tête fémorale ? (IRM, scinti…). Si non, et que ostéonécrose se confirme, la réparation proposée n’est pas opportune, dans ce cas, il aurait fallu proposer une prothèse.

Il y a faute médicale s’il est manqué peu ou prou à un des 4 critères suivants : 3) CAS PARTICULIERS. Dans bons nombres de cas, il n’y a pas vraiment de diagnostic de pathologie. Exemple : une patiente souhaite une intervention mammaire, de réduction, ou d’augmentation, on se situe dans un « flou » entre pathologie vraie, par exemple une tumeur du sein et pathologie de « confort » ou de « convenance » … 4) L’OBLIGATION DE « DIAGNOSTIC » EST ABSOLUE. Mais le praticien peut se trouver dans une situation « BORDERLINE » dans laquelle il n’y a pas de « diagnostic » … et pour lequel il n’existe pas de guide-line… et d’ailleurs pas de remboursement SECU…
DIAGNOSTIC INFORMATION FAUTE MEDICALE ACTE TECHNIQUE GUIDE-LINE SUIVI
DIAGNOSTIC INFORMATION FAUTE MEDICALE ACTE TECHNIQUE GUIDE-LINE SUIVI

II. CONSENTEMENT ÉCLAIRÉ DU PATIENT

• Obligation du médecin à informer, risque de tout traitement. • Le patient doit avoir été informé du diagnostic, des possibilités de complications éventuelles, et son accord doit avoir été recueilli, tout au moins chaque fois que possible, et en particulier pour des interventions-gestes-traitements s’écartant de la stricte urgence médicale, par exemple des interventions esthétiques, d’un intérêt médical discutable • Idéalement, recueillir L’ACCORD ECRIT du patient qui affirme avoir été clairement informé et du risque de NON TRAITEMENT. • Dans bons nombres de cas, le médecin traitant devrait être au centre de la procédure. Beaucoup de spécialistes ignorent l’existence d’un médecin traitant, bien à tort. Chaque Belge a un médecin traitant, mais d’une part, le spécialiste n’est pas trop enclin à devoir se justifier devant le médecin traitant, et d’autre part le patient n’a pas toujours envie que le médecin traitant soit prévenu. • C’est à tort, car le médecin traitant est le seul à disposer d’un dossier global, à pouvoir communiquer certaines informations capitales et à pouvoir émettre certaines considérations importantes, par exemple, à déconseiller l’intervention pour tel ou tel motif ou avertir de complications probables.

• La non-communication entre le monde « spécialiste » et le monde « généraliste » est délétère au patient, mais bien réelle… • Cas particulier : patient polytrauma, accident de la route, coma, dont le pronostic vital est engagé. Les urgentistes, remarquablement rodés à la médecine d’urgence, doivent se concentrer sur les gestes majeurs, le pronostic vital bien entendu. • OBLIGATION D’ASSISTANCE, art. 422 BIS du C. P. • Dès que l’on est sorti du cadre de l’extrême urgence et si le patient est alors en état de donner son avis, on doit recueillir son consentement pour les gestes moins urgents et n’engageant plus le pronostic vital donc pouvant être légèrement différés. • Beaucoup d’hôpitaux préviennent actuellement par sms le médecin traitant de l’admission de son patient aux urgences. Il est alors du devoir du médecin traitant de prendre contact avec les urgences et de communiquer certaines informations potentiellement capitales (porteur d’hépatite, HIV, coagulopathie, diabète, éthylisme, …) ceci toujours dans le cadre du secret médical partagé entre médecins traitants.

• PROTECTEUR NATUREL. • VOLONTE PRESUMEE DU PATIENT. • Cas particuliers : les incapables de décision : • Mineurs : il faut un accord parental. • Handicapés : il faut un consentement « remplaçant » .

III. RÉALISATION DE L’ACTE CONFORME AU GUIDE-LINES

• Le geste est-il réalisé de manière optimale et conforme aux guide-lines ? Dans cette problématique jouera beaucoup l’expérience de l’Expert choisi par le Tribunal, de préférence dans le même registre de compétences. Ne pas demander à un neuropsychiatre son avis sur une intervention orthopédique. • Le patient a droit de recevoir les soins les plus conformes à son état, ceci relève du code de déontologie, art. 34. • Art. 34 Ceci signifie qu’un patient ne peut servir de « cobaye » , et être opéré par exemple par une technique non conforme aux guide-lines. • Avoir tout mis en œuvre pour obtenir le résultat espéré, il y a obligation de moyens et de résultats. Il existe également un critère de DILIGENCE. • En effet, si un praticien formé dans les Universités sur la base d’un enseignement « Guideline » , pense avoir trouvé une alternative intéressante, il doit s’en ouvrir aux autorités académiques, soumettre son projet à l’ACADEMIE DE MEDECINE, et ce n’est que selon cette procédure que la nouvelle technique pourra être considérée comme un guide-line…

• « Assurance professionnelle » . • Assurance professionnelle. Obligatoire. Concerne en fait les « aléas » . Si les règles n’ont pas été respectées, l’assurance ne couvre pas le praticien. Si le praticien reconnaît une faute en son propre chef, idem. • En définitive, c’est le principe assurantiel habituel qui domine : votre assurance voiture, même en omnium, ne vous couvre pas en rallye, ni pour des comportements de corsaire sur la voie publique, il en va de même pour l’assurance professionnelle médicale.

IV. SUIVI

• Point capital, car le praticien est tenu d’assurer LA CONTINUITE DES SOINS, notion absolue dans le monde médical. • A la sortie du bloc opératoire, par exemple lors du séjour en salle de réveil, ou aux soins intensifs, puis au retour à l’étage, et enfin au retour à domicile, toutes les précautions ont-elles été prises, transmission des données importantes, suivi des paramètres et des complications connues, transmission des informations de suivi pour le médecin traitant et les infirmières à domicile, disponibilité en cas de complications, avoir organisé le suivi, désigné un remplaçant éventuel, avoir reconvoqué dans un délai correct.

V. CONCLUSION

Le rôle de l’Expert dans l’établissement de la faute sera donc : 1) Un diagnostic correct était-il présent ? 2) Le patient a-t-il été clairement informé et a-t-il donné son accord ? 3) Le geste a-t-il été posé selon les guide-lines ? 4) Le suivi et la continuité des soins ? Restera à évaluer le dommage éventuel, ceci sort du cadre de notre exposé. Le respect de règles simples, finalement assez évidentes, mais souvent méconnues et bafouées, devrait éviter qu’un patient ne devienne un jour « une partie demanderesse » … Merci de votre attention, je suis à votre disposition pour un « questions-réponses » .
- Slides: 16