LE PROBLEMATICHE CLINICHE DEL PAZIENTE OPERATO Dott Luca

LE PROBLEMATICHE CLINICHE DEL PAZIENTE OPERATO Dott. Luca Giampaolo AUSL Romagna - MEDICINA IV Cattolica

SPETTRO DELLE COMPLICANZE • Perdita di funzione d’organo e conseguenze • Insufficienza esocrina • Insufficienza endocrina • Malnutrizione • Complicanze legate a chirurgia

INSUFFICIENZA ESOCRINA PERDITA DI FUNZIONE D’ORGANO
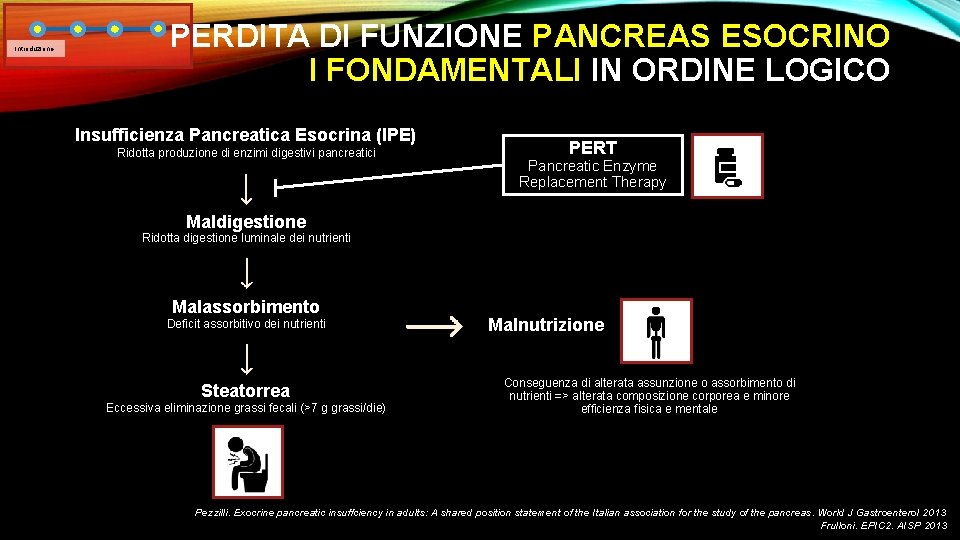
Introduzione PERDITA DI FUNZIONE PANCREAS ESOCRINO I FONDAMENTALI IN ORDINE LOGICO Insufficienza Pancreatica Esocrina (IPE) Ridotta produzione di enzimi digestivi pancreatici PERT Pancreatic Enzyme Replacement Therapy Maldigestione Ridotta digestione luminale dei nutrienti Malassorbimento Deficit assorbitivo dei nutrienti Steatorrea Eccessiva eliminazione grassi fecali (>7 g grassi/die) Malnutrizione Conseguenza di alterata assunzione o assorbimento di nutrienti => alterata composizione corporea e minore efficienza fisica e mentale Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013 Frulloni. EPIC 2. AISP 2013

Clnica PERDITA DI FUNZIONE PANCREAS ESOCRINO CONTESTO CLINICO RESEZIONE PANCREATICA • Rischio PEI severa proporzionale a perdita di tessuto cefalico (dati molto eterogenei in letteratura) • 0 -80% pancreasectomia distale limitata • 56 -100% pancreasectomie coinvolgenti testa • 50 -65% pazienti con neoplasia non resecata Maarten. Practical Guide to exocrine pancreatic insufficiency – Braking the myths. BMC Medicine 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013
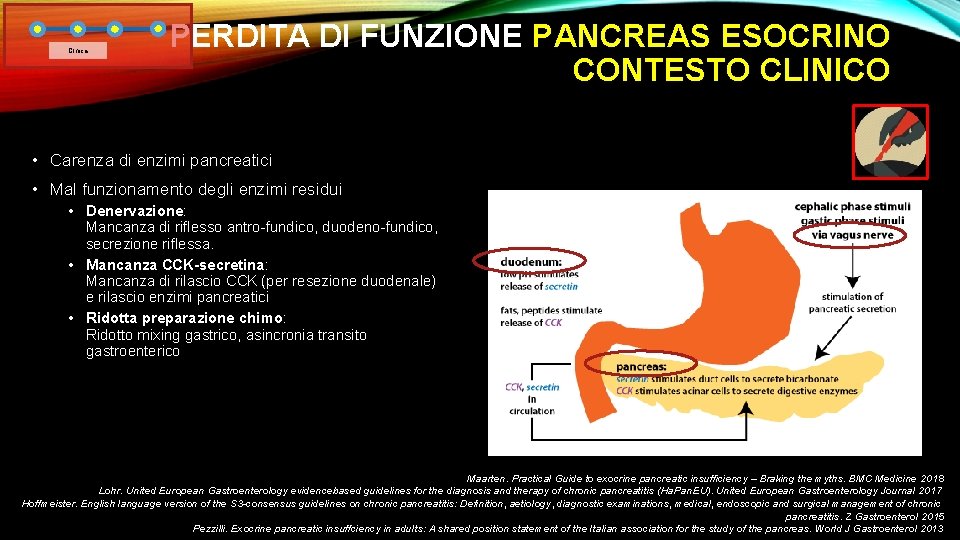
Clnica PERDITA DI FUNZIONE PANCREAS ESOCRINO CONTESTO CLINICO • Carenza di enzimi pancreatici • Mal funzionamento degli enzimi residui • Denervazione: Mancanza di riflesso antro-fundico, duodeno-fundico, secrezione riflessa. • Mancanza CCK-secretina: Mancanza di rilascio CCK (per resezione duodenale) e rilascio enzimi pancreatici • Ridotta preparazione chimo: Ridotto mixing gastrico, asincronia transito gastroenterico Maarten. Practical Guide to exocrine pancreatic insufficiency – Braking the myths. BMC Medicine 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

Clnica PERDITA DI FUNZIONE PANCREAS ESOCRINO MANIFESTAZIONI CLINICHE Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013 Carroccio. EPIC 2. AISP 2013

Diagnosi PERDITA DI FUNZIONE PANCREAS ESOCRINO DIAGNOSI TEST DI FUNZIONE PANCREATICA 1. Test diretti 1. Dosaggio di contenuto pancretico dopo stimolo con secretina per via endoscopica 2. Test indiretti (Tubeless) 1. Dosaggio grassi fecali 1. Steatocrito 2. Coefficiente di assorbimento lipidico 2. Dosaggio enzimi fecali 1. Chimotripsina fecale 2. Elastasi fecale 3. Breath test con trigliceridi marcati con C 13 4. Colangio-RMN con stimolo secretina Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

Diagnosi PERDITA DI FUNZIONE PANCREAS ESOCRINO DIAGNOSI ELASTASI FECALE Specificità 79% Sensibilità: • 54 % insufficienza lieve • 75 % insufficienza moderata • 95 -100% insufficienza severa Cut-off: • < 200 mcg/g orientativo per PEI • < 100 mcg/g soglia di intervento • < 20 mcg/g PEI severa PERT non influenza risultato (Pancrelipasi porcina non cross-reagisce) N. B. Falsi positivi in feci diarroiche (diluizione); in presenza di storia di malattia pancreatica è lecito provare direttamente trial con PERT Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

PERDITA DI FUNZIONE PANCREAS ESOCRINO Terapia PANCREATIC ENZYME REPLACEMENT THERAPY - PERT • Enzimi derivati da Pancreas porcino p. H < 5. 5 Dissoluzione involucro • Rivestimento esterno previene inattivazione enzimatica a ph > 5. 5 (80% si perde in 30’) • se necessario aprire capsula per assunzione deve essere mescolato in sostanze a p. H < 5. 5 (es. succo di frutta, purea di mela, yogurt) e consumato subito • Enzimi pancreatici in mini-microsfere con rivestimenti p. H-sensibili • Rivestimento esterno: si dissolve a p. H < 5. 5 (stomaco) • Rivestimento interno: si dissolve a p. H > 5. 5 (tenue) p. H > 5. 5 Attivazione forma enzimatica p. H < 5. 5 microsfere stabili Svuotamento sincrono con chimo Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

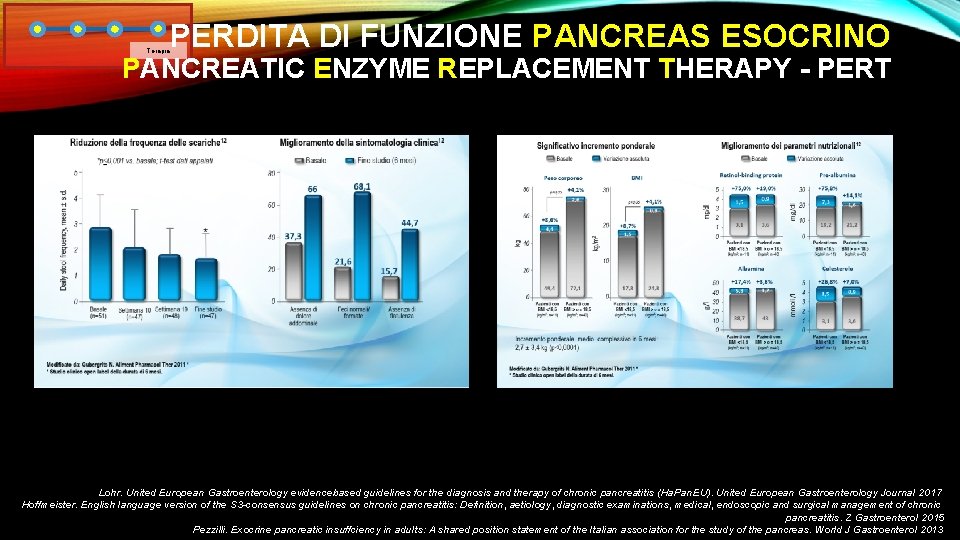
PERDITA DI FUNZIONE PANCREAS ESOCRINO Terapia PANCREATIC ENZYME REPLACEMENT THERAPY - PERT • Pancrealipasi dose da 10. 000 e 25. 000 UI • Dosaggio standard • 40. 000 UI ai 3 pasti principali -> dose max 150. 000 UI/pasto • 20 -25. 000 UI agli spuntini -> dose max 70. 000 UI/spuntino • Compresse devono essere inframmezzate al pasto • Usualmente adeguata assunzione ½ dose prima e ½ dose durante il pasto • Se risposta subottimale possibile ulteriore frazionamento di dose • Pasto =/< 15’ tutta la dose prima del primo morso • Pasto 15 -30’ 1/2 della dose prima del primo morso, 1/2 dose a metà pasto • Pasto > 30’ 1/3 dose a inizio pasto, 1/3 a metà pasto e 1/3 a fine pasto • Non masticare capsule, il contenuto può irritare mucosa • Non assumere con antiacidi (effetto inattivante) 10. 000 UI 25. 000 UI Dose massimale compresse da 10. 000 UI 50 -60 cp/die compresse da 25. 000 UI 24 cp/die • Testare glicemia a digiuno prima di inizio e per 1 -2 settimane dopo l'inizio Maarten. Practical Guide to exocrine pancreatic insufficiency – Breaking the myths. BMC Medicine 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013
PERDITA DI FUNZIONE PANCREAS ESOCRINO Terapia PANCREATIC ENZYME REPLACEMENT THERAPY - PERT Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

PERDITA DI FUNZIONE PANCREAS ESOCRINO Terapia PANCREATIC ENZYME REPLACEMENT THERAPY - PERT Nei non responders: 1. Verificare corretta assunzione della PERT 2. Trial PPI (se non sono già in corso): p. H < 4 inattiva permanentemente enzimi carenza HCO 3 - => p. H del tenue può essere troppo basso 3. Incrementare dosaggio PERT x 2 -3 4. Considerare cause alternative • • • Small Intestine Bowel Overgrowth - SIBO (40% dei pazienti) Intolleranza lattosio malassorbimeno biliare (BAM) IBD o Coliti infettive IBS Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

PERDITA DI FUNZIONE PANCREAS ESOCRINO Terapia INDICAZIONI ALIMENTARI • Suggeriti pasti piccoli e frequenti • Non raccomandata restrizione lipidica (a meno che fallimento PERT e steatorrea intrattabile) • Acidi grassi a catena media (MCT) • • Poco palatabili, compliance scadente Scarsa efficacia Da utilizzare solo nei pazienti con PEI che non hanno avuto risposta soddisfacente alla PERT Dosaggio deve essere incrementato lentamente per favorire un adeguamento intestinale • Limitare fibre: interferenza con PERT • Considerare supplementazione vitaminica e micronutrienti (zinco e selenio) Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015 Pezzilli. Exocrine pancreatic insuffciency in adults: A shared position statement of the Italian association for the study of the pancreas. World J Gastroenterol 2013

INSUFFICIENZA ENDOCRINA PERDITA DI FUNZIONE D’ORGANO

PERDITA DI FUNZIONE PANCREAS ENDOCRINO • Il diabete mellito tipo IIIc (pancreatogenico) diabete mellito secondario a patologie pancreatiche • Cause più frequenti sono chirurgia e pancreatite cronica In paziente resecato: • Rischio di sviluppare diabete proporzionale a entità della resezione distale • 37% dei pazienti sottoposti ad interventi sviluppa diabete Standard italiani per la cura del diabete 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

PERDITA DI FUNZIONE D’ORGANO PANCREAS ENDOCRINO Criteri diagnostici maggiori (tutti essenziali) 1. 2. Diagnosi di malattia pancreatica Assenza di anticorpi associati a DM 1 Criteri diagnostici minori (necessari almeno 2/4 criteri) 1. 2. 3. 4. Disfunzione beta-cellulare (valutata con HOMA-B, C-peptide/glicemia) Non eccessiva insulino-resistenza (HOMA-IR) Disturbo della secrezione incretinica (riduzione dosaggio GLP 1, polipeptite pancreatico) Malassorbimento: Deficit di vitamine liposolubili e/o deficit/Insufficienza di micronutrienti (in assenza di PERT e/o supplementazione) Eseguire il test di screening annualmente anche in assenza di sintomi se malattia pancreatica Standard italiani per la cura del diabete 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

PERDITA DI FUNZIONE PANCREAS ENDOCRINO TERAPIA FARMACOLOGICA • Insulina: prima scelta se Malnutrizione severa • Metformina se Modesta iperglicemia/insulinoresistenza concomitante • controindicato se abuso alcolico per rischio acidosi lattica • Glinidi a basso dosaggio possono essere considerati prima di insulina • Attenzione per rischio di ipoglicemie • Schemi di Terapia insulinica (suggeriti schemi per DM 1): • 0. 5 -1 U/kg peso corporeo • 50 -70% insulina rapida • 30 -50% insulina basale Standard italiani per la cura del diabete 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

PERDITA DI FUNZIONE PANCREAS ENDOCRINO Molecole non sicure (allo stato delle attuali conoscenze) • • Sulfaniluree: • Elevato rischio ipoglicemia Tiazolidinedioni: • Rischio di fratture ossee • Ritenzione di fluidi, scompenso cardiaco Inibitori α-glycosidasi: • Peggioramento stato nutrizionale Incretine: • • Rischio pancreatite, • Disturbi gastroenterici SGLT-2 inhibitors: • Elevato rischio di ketoacidosi euglicemica (in DM 1 e DM 3 c) Standard italiani per la cura del diabete 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

PERDITA DI FUNZIONE PANCREAS ENDOCRINO Complicanze: • Fino a 25% dei pazienti hanno diabete "fragile" (BRITTLE DIABETES) • Rapide fluttuazioni glicemiche perdita di ormoni ipoglicemizzanti e perdita di ormoni controregolatori Complicanze Micro- e Macro-vascolari • • • Complicanze croniche microangiopatiche: frequenza come in altre forme di diabete • • • Macroalbuminuria, nefropatia manifesta: inusuali Retinopatia: Incidenza simile a DM 1, aumenta con durata di malattia Segni precoci di nefropatia: (microalbuminuria, iperfiltrazione glomerulare) - incidenza simile a DM 1 Neuropatia: comune Complicanze macrovascolari: non comuni (probabilmente per basso peso corporeo, scarso assorbimento di colesterolo e calorie); In pancreasectomie più frequenti che in pancreatite cronica Standard italiani per la cura del diabete 2018 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

MALNUTRIZIONE PERDITA DI FUNZIONE D’ORGANO

LA MALNUTRIZIONE Definizione (ESPEN 2015): stato che risulta da carenza di assunzione o assorbimento di nutrienti e che conduce ad una alterata composizione corporea (riduzione massa magra) e minore efficienza fisica e mentale • Criteri diagnostici • BMI < 18. 5 kg/m^2 • calo ponderale non intenzionale (>10% in qualunque intervallo temporale o >5% in 3 mesi) associato a uno tra: • Riduzione BMI (<20 kg/m^2 < 70 aa o < 22 kg/m^2 >70 aa) oppure • Riduzione Indice di massa magra (FFMI) < 15 kg/m^2 in donne o < 17 kg/m^2 in uomini • Anche senza malnutrizione possibile presenza: • Sarcopenia: perdita di massa magra • deficit nutrizionale specifici: es. deficit vitaminico Cederholm. Diagnostic criteria for malnutrition – An ESPEN consensus statement. Clinical Nutrition 2015 Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

LA MALNUTRIZIONE • Parametri di maggior rilievo in monitoraggio • Hb glicata • Magnesio e zinco • Vitamina D • Carenze vitaminiche • Non necessaria integrazione routinaria di Vit. A, E, K; indicata solo se carenza. • Frequente carenza di Vit. D, possibile ripristino: • via orale (1520 UI/die) • via parenterale • Non necessaria integrazione routinaria di Vitamine idrosolubili; indicata solo in se carenza Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

LA MALNUTRIZIONE I Fondamentali della gestione dietetica • Fabbisogno calorico e proteico aumentato (25 -35 kcal/kg e 1. 2 -1. 5 g proteine/kg/die) • 30 -35% di energia da grassi è ben tollerato => non sono necessarie diete ipolipidiche • Riducono apporto calorico • mascherano steatorrea • Utili in ’extrema ratio’ se non responder a PERT • Nessun beneficio da grassi a catena media (MCT) • Limitare fibre: riducono disponibilità enzimatica Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

LA MALNUTRIZIONE Approccio a Malnutrizione • ONS (Oral Nutritional Supplement): necessari in 10 -15% dei pazienti • Nutrizione enterale • 5% pazienti richiede posizionamento sondino naso-digiunale per impossibilità a nutrizione orale (dolore, ritardato svuotamento gastrico, nausea o vomito persistente) • Miscele elementari e trigliceridi a catena media • PERT può essere somministrata con la miscela nutrizionale se il paziente non migliora con la miscela usata • Digiunostomia può essere considerata in pazienti con necessità di nutrizione enterale > 30 gg • Nutrizione parenterale non praticabile: • Ostruzione gastrica da stenosi duodenale • Malattia fistolante complessa • Malnutrizione severa in vista di chirurgia Pancreatica se nutrizione enterale non è fattibile Lohr. United European Gastroenterology evidencebased guidelines for the diagnosis and therapy of chronic pancreatitis (Ha. Pan. EU). United European Gastroenterology Journal 2017 Hoffmeister. English language version of the S 3 -consensus guidelines on chronic pancreatitis: Definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis. Z Gastroenterol 2015

COMPLICANZE CHIRUGICHE

COMPLICANZE CHIRUGICHE 1. Complicanze chirurgiche 1. Ritardato svuotamento gastrico (DGE)- 19 -47% 2. Sanguinamento post-pancreasectomia (PPH)– 1 -8% • Sanguinamento ulcera peri-anastomotica 3. Fistola pancreatica (POPF) – 2 -12% 4. Fistole biliari 5. Ascessi Barbier Impact of total pancreatectomy: short- and long-term assesment. HBP 2013 Khe Tran. Functional changes after pancreatoduodenectomy: Diagnosis and treatment. Pancretology 2010 Mezhir. Management of Complication Following Pancreatic Resection : An Evidence Based Approach. Journal of Surgical Oncology 2012 Gokhan Cipe. Perioperative Care and Management of Complications in Pancreatic Surgery. Recent Advances in Pancreatic Cancer Chap. 4, 2016

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO (DGE) • Peculiare tipo di gastroparesi post-chirurgica • Incidenza 19 -47% (riduzione dopo introduzione ricostruzione antero-colica) • Disturbo della motilità che, secondo ISGPS (International Study Group for Pancreatic Surgery): • Impedisce rialimentazione orale =/> 7° giorno post-op • Richiede uso di SNG oltre al 3° giorno post-op • Probabiltà di complicanze aumenta con I giorni trascorsi da chirurgia POD: postoperative days; UGI: upper gastrointestinal series; CT: computed tomography. Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Hanna. Delayed gastric emptying after pancreaticoduodenectomy. Journal of Surgical Research 2016 Diener. Pylorus-preserving pancreaticoduodenectomy (pp Whipple) versus pancreaticoduodenectomy (classic Whipple) for surgical treatment of periampullary and pancreatic carcinoma. Cochrane Database 2011 Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO (DGE) Spesso i pazienti hanno disturbi della motilità senza soddisfare I criteri ISGPS per DGE, nonostante soddisfino i criteri di Gastroparesi GASTROPARESI Eziologia • Post-chirurgica 13% • Diabetica 29% • Idiopatica 36% • Altre (virus, ipotiroidismo, malattia neuromuscolare, da farmaci, malattie autoimmuni) Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Camilleri. Clinical Guideline: Management of Gastroparesis. Am J Gastroenterol 2013
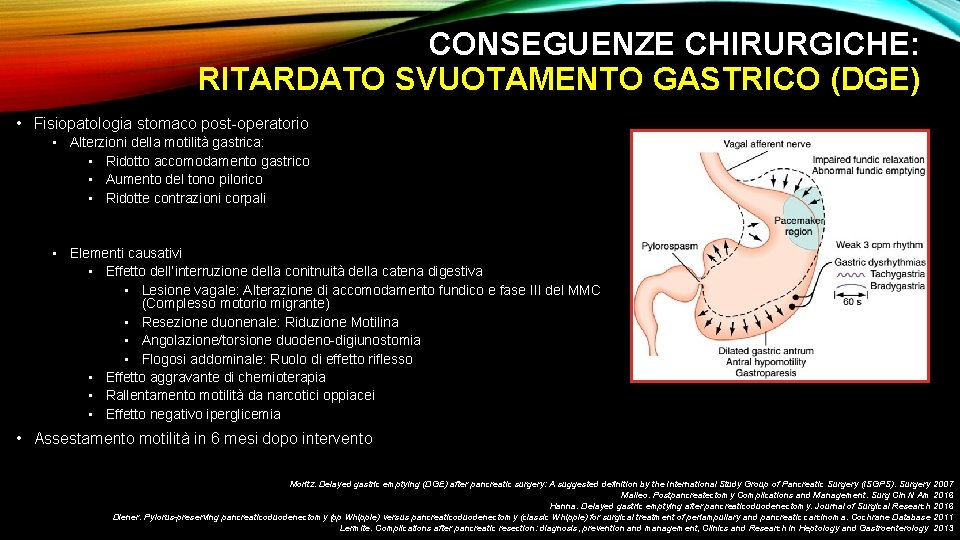
CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO (DGE) • Fisiopatologia stomaco post-operatorio • Alterzioni della motilità gastrica: • Ridotto accomodamento gastrico • Aumento del tono pilorico • Ridotte contrazioni corpali • Elementi causativi • Effetto dell’interruzione della conitnuità della catena digestiva • Lesione vagale: Alterazione di accomodamento fundico e fase III del MMC (Complesso motorio migrante) • Resezione duonenale: Riduzione Motilina • Angolazione/torsione duodeno-digiunostomia • Flogosi addominale: Ruolo di effetto riflesso • Effetto aggravante di chemioterapia • Rallentamento motilità da narcotici oppiacei • Effetto negativo iperglicemia • Assestamento motilità in 6 mesi dopo intervento Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Malleo. Postpancreatectomy Complications and Management. Surg Cln N Am 2016 Hanna. Delayed gastric emptying after pancreaticoduodenectomy. Journal of Surgical Research 2016 Diener. Pylorus-preserving pancreaticoduodenectomy (pp Whipple) versus pancreaticoduodenectomy (classic Whipple) for surgical treatment of periampullary and pancreatic carcinoma. Cochrane Database 2011 Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO (DGE) Caratteristiche: 1. Sintomi gastroparetici 2. Assenza di ostruzione o ulcerazione outlet gastrico 3. Alterato svuotamento gastrico a test di motilità Sintomi tipici: • Nausea 84% 92% • Vomito 75% • Meterorismo • Sazientà precoce • Epigastralgia 45 – 90% 60% Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Camilleri. Clinical Guideline: Management of Gastroparesis. Am J Gastroenterol 2013

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO (DGE) • In elevata probabilità pre-test di dismotilità considerare necessità di: 1. Eventuali test diagnostici per documentare ritardato svuotamento: • Scintigrafia gastrica con pasto marcato, diagnosi di certezza se ritenzione gastrica marcante a 4 h • Alternative Studio motilità con capsula wireless o Breath Test con 13 C spirulina o octanoato (LG ACG 2012) 2. Considerare esame endoscopico per valutare assenza di ostruzioni • Workup eziologico aggiuntivo: • Dosaggio Hb. A 1 c e diario glicemico • Dosaggio TSH • Evenutale approfondimento se sospetto clinico di malattie autoimmuni, malattie neurologiche Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO • Dieta da gastroparesi: • Cibi morbidi a piccoli boli, se non tollerati cibi omogeneizzati • Limitare alimenti che rallentano svuotamento (lipidi, fibre) • Alzarsi o camminare dopo il pasto • Evvitare alcol, tabacco, liquidi “gasati” Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Camilleri. Clinical Guideline: Management of Gastroparesis. Am J Gastroenterol 2013

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO • Procinetici • Metoclopramide 10 mg x 3 -4 per os, 5 mg x 3 sc o ev prima dei pasti • Domperidone 10 -20 mg x 3 -4 per os • Eritromicina 3 mg/kg x 3 ev prima dei pasti (infusione in > 45’) oppure 250 mg x 3 po prima dei pasti Tachifilassi dopo 4 sett • Limitare fattori peggiorativi • Glicemia > 200 mg/d. L • Farmaci oppiacei, anticolinergici, analoghi GLP-1 Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Camilleri. Clinical Guideline: Management of Gastroparesis. Am J Gastroenterol 2013

CONSEGUENZE CHIRURGICHE: RITARDATO SVUOTAMENTO GASTRICO • Supporto nutrizionale • Considerare Supplementi Nutrizionali Orali (ONS) • Via enterale da preferite: se digiuno atteso per lungo tempo considerare nutrizione enterale a valle di anastomosi • Via parenterale se altre vie non possono essere percorse, e comunque per brevi periodi Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013 Moritz. Delayed gastric emptying (DGE) after pancreatic surgery: A suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery 2007 Camilleri. Clinical Guideline: Management of Gastroparesis. Am J Gastroenterol 2013
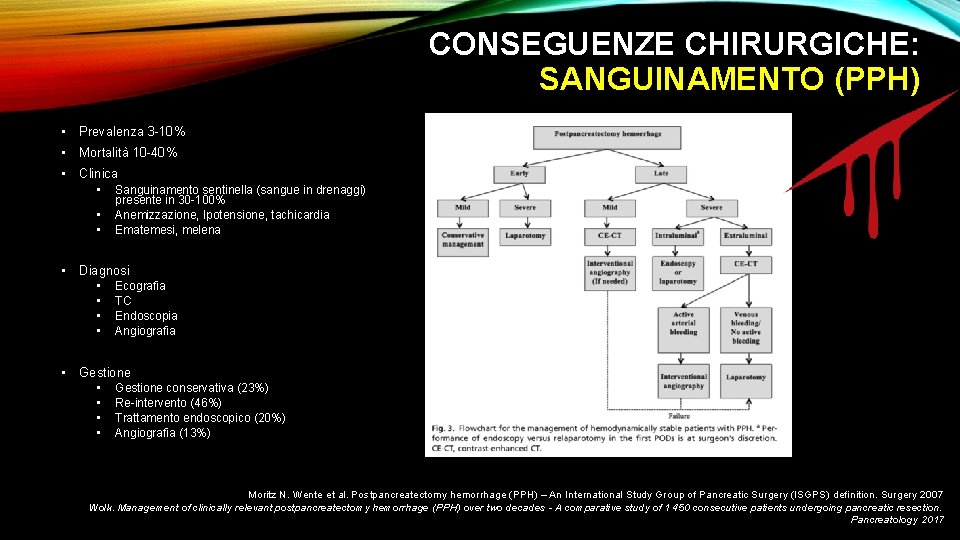
CONSEGUENZE CHIRURGICHE: SANGUINAMENTO (PPH) • Prevalenza 3 -10% • Mortalità 10 -40% • Clinica • • • Sanguinamento sentinella (sangue in drenaggi) presente in 30 -100% Anemizzazione, Ipotensione, tachicardia Ematemesi, melena • Diagnosi • • Ecografia TC Endoscopia Angiografia • Gestione • • Gestione conservativa (23%) Re-intervento (46%) Trattamento endoscopico (20%) Angiografia (13%) Moritz N. Wente et al. Postpancreatectomy hemorrhage (PPH) – An International Study Group of Pancreatic Surgery (ISGPS) definition. Surgery 2007 Wolk. Management of clinically relevant postpancreatectomy hemorrhage (PPH) over two decades - A comparative study of 1 450 consecutive patients undergoing pancreatic resection. Pancreatology 2017

CONSEGUENZE CHIRURGICHE: SANGUINAMENTO (PPH) ULCERA PERIANASTOMOTICA • In passato frequente sede di sanguinamento • Oggi sanguinamento raro grazie a introduzione di PPI nel post-operatorio • Suggerito mantenimento PPI a lungo termine (ma non ci sono studi a supporto) Barbier Impact of total pancreatectomy: short- and long-term assesment. HBP 2013 Wolk. Management of clinically relevant postpancreatectomy hemorrhage (PPH) over two decades - A comparative study of 1 450 consecutive patients undergoing pancreatic resection. Pancreatology 2017

CONSEGUENZE CHIRURGICHE: FISTOLA PANCREATICA (POPF) • Diagnosi • Raccolta di materiale pancreatico (Amilasi > 3 x. ULN) quantificabile da drenaggio. Raccolta modifica gestione od è clinicamente significativa • Spesso diagnosi radiologia (visualizzazione del tratto fistoloso da dotto pancreatico) • Colangio. RMN sens 80% • Sensibilità inferiore TC (47%) e ERCP (78%). Ali T, Srinivasan N, Le V, Chimpiri AR, Tierney WM. Pancreaticopleural fistula. (2009) Pancreas. 38 (1): e 26 -31 • Spesso non portano conseguenze, ma possibile complicazione • Erosioni vascolari • Ascessi • Sepsi • Trattamento • Permettere detensione di raccolta e deviazione fistola • Radiologia interventistica • Chirurgia • Nutrizione enterale precoce accelera guarigione Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Hepatology and Gastroenterology 2013 Nahm. Postoperative pancreatic fistula: a review of traditional and emerging concepts. Clin Exp Gastroenterol 2018

COMPLICANZE CHIRURGICHE LEAK BILIARE • Definizione: • Fuoriuscita di materiale biliare da drenaggio > 3 giorno post-op oppure necessità di reintervento peritonite biliare • Talvolta associata a biloma (racolta fluida, non capsulata, solitamente extra-epatica, omogenamente ipodensa (10 -20 HU) • Diagnosi: • Aspetto biliare del liquido drenato • Concentrazione di bilirubina su liquido > 3 x valori sierici • Documentazione TC o RMN di tragitto fistoloso • Trattamento • Drenare la raccolta per favorire la guarigione • • Mediante drenaggi posizionati durante l'intervento Biliare interno-esterno • Può essere necessaria riparazione chirurgica dell'anastomosi o posizionamento di tubo di Kehr Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013
COMPLICANZE CHIRURGICHE ALTRE COMPLICANZE BILIARI • Probabilità cumulativa di stenosi biliare • 8% a 5 anni • 13% a 10 anni • Colangiti • 3 -10% delle pancreasectomie a 12 mesi • Considerarne eventualità in caso di febbre Lermite. Complications after pancreatic resection: diagnosis, prevention and management, Clinics and Research in Heptology and Gastroenterology 2013
S. O. S. PANCREATOLOGO

GRAZIE PER L’ATTENZIONE
- Slides: 42