LE PLACENTA PRAEVIA Urgence obsttricale mettant en jeu

LE PLACENTA PRAEVIA Urgence obstétricale mettant en jeu le ponostic fœtal et maternel. Nécessité de le distinguer de l’HRP

DEFINITION • Le PP = localisation anormale du placenta qui • peut être responsable d’hémorragies sévères le plus souvent au cours du 3ème trimestre de G pouvant mettre en jeu le pronostic maternel et fœtal. Le Placenta est dit Praevia quand il est localisé au niveau de la partie basse de l’utérus : – – – PP latéral : EI du P à distance du col. PP marginal : EI affleure le col. PP couvrant : EI recouvre le col.
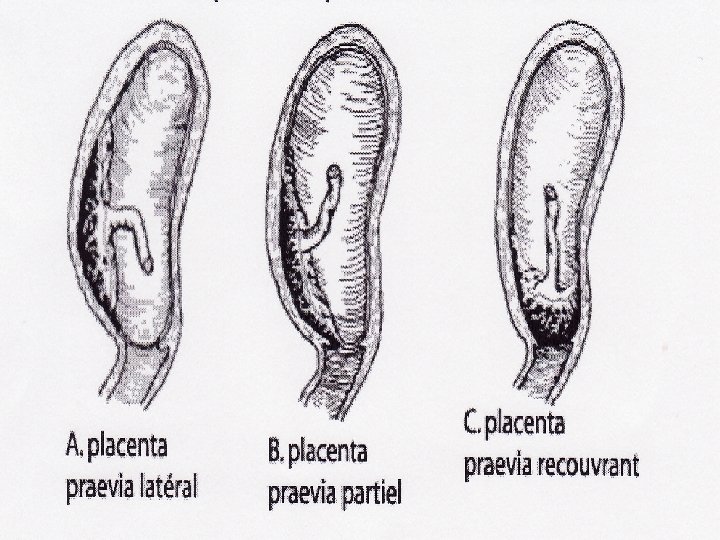

Circonstances favorisantes • Malformations utérines. • Fibromes sous muqueux. • ATCD de manœuvres endo-utérines (curetage, RU, IVG). • Utérus cicatriciel (césarienne). • grossesses nombreuses, âge avancé de la mère, tabagisme, ATCD personnels de PP.

Circonstances de découverte • Parfois longtemps silencieux et découverte US. • Saignements d’origine utérine de sang rouge, parfois très abondants, survenant le plus souvent au 3ème T de G, indolores. • Utérus souple à l’Ex. entre les éventuelles CU (en cas d’HRP, utérus reste dur en permanence) • TA et pouls dépendent. du volume de sang perdu (en cas d’HRP, le + souvent HTA et albuminuerie)

DIAGNOSTIC DIFFERENTIEL • Hémorragie en cours de G : – Rupture utérine. – HRP : hématome décidual basal. – Hématome décidual marginal. • Hémorragie au cours de l’Accouchement : – Rupture utérine. – HRP. – Hémorragie de Benckiser.

EXAMEN CLINIQUE • Ex au speculum prudent : sang rouge venant de cavité utérine. • TV prudent ++++: peut sentir parfois le matelas placentaire entre les doigts et la présentation et essaie d’apprécier une dilatation éventuelle.

LE DIAGNOSTIC • ECHOGRAPHIE : voie abdo ou EEV. • Localise le Placenta et précise la situation de son • • • EI par rapport au col de l’utérus : latéral, marginal, couvrant. Peut apprécier la longueur du col. Si Dg US pécoce, parfois « ascencion » du P au cours de la G. EX BIOL : NF, crase sanguin = évaluation du retentissement maternel. Evaluation du bien être fœtal : RCF, score de Manning. Recherche de la participation fœtale à ces hémorragies : test de Kleihauer(sang recueilli au speculum).

PRISE EN CHARGE • Les éléments à prendre en compte pour la prise en charge : – L’état maternel. – Le terme de la Grossesse. – La localisation du placenta : PP latéral, marginal, couvrant. – L’état de l’enfant : MFIU, enfant vivant avec analyse du RCF (recherche d’anomalies témoignant d’une SFA )

L’état maternel • Quelque soit le terme nécessité d’ « évacuer » l’utérus en cas d’hémorragie grave avec troubles hémodynamiques majeurs ( TA effondrée, pouls accéléré+++ ) pour sauver la mère. • Importance prise en charge adaptée avec le concours de l’équipe d’anesthésie : voie d’abord veineuse++, réservation de sang, transfusions globulaires et/ou de plaquettes. • Le plus souvent par césarienne sauf dans certaines circonstances particulières. • En cas de symptomatologie modérée : temporisation et hospitalisation de la patiente pour mise au repos, tocolyse, surveillance et « gagner du temps » afin d’ essayer d’ atteindre la maturité pulmonire fœtale (avant 34 SA = adjoindre corticothérapie). • Si patiente RH négatif : SAD

L’état de l’enfant • En cas de SFA, l’extraction fœtale s’impose le plus souvent par CESARIENNE. – Pb du terme : après 34 SA sans aucune hésitation. Avant ce terme débat +++( à partir de 26 SA? ? . . ). • En l’absence de SF et d’hémorragie maternelle importante, EXPECTATIVE sous surveillance régulière du RCF. – Intérêt de la corticothérapie de maturation pulmonaire fœtale avant 34 SA. • À distance de l’épisode de métrorragies : le mode d’acct dépend de la position du Placenta : – P. couvrant = césarienne. – P. non couvrant = parfois voie basse possible.

CONCLUSION • Nécessité prise en charge adaptée par équipe multidisciplinaire : SF, Obstétricien, Anesthésiste. • Parfois, nécessité d’une décision rapide en cas de risque maternel. • D’autres fois, décision plus difficile, quand survenue précoce de la symptomatologie hémorragique, notamment avant 34 SA

- Slides: 13