LE NEOPLASIE GASTRICHE Universit degli Studi di Firenze





























- Slides: 71

LE NEOPLASIE GASTRICHE Università degli Studi di Firenze

CLASSIFICAZIONE Ø tumori benigni Ø tumori maligni Ø lesioni simil - tumorali

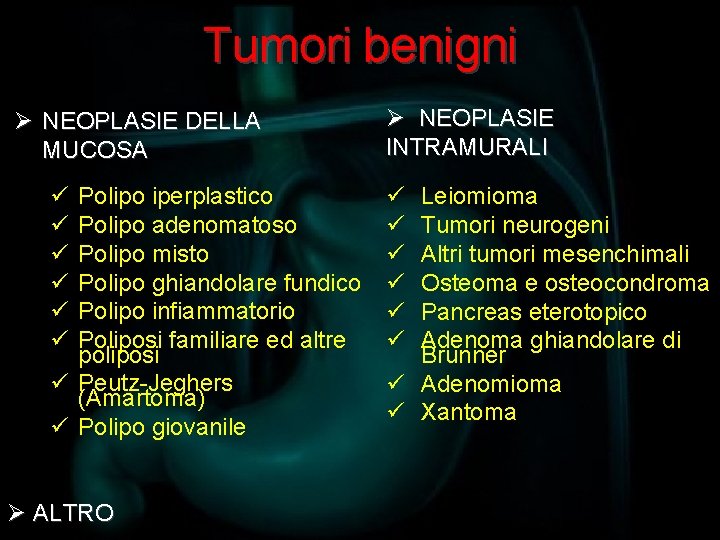
Tumori benigni Ø NEOPLASIE DELLA MUCOSA ü ü ü Polipo iperplastico Polipo adenomatoso Polipo misto Polipo ghiandolare fundico Polipo infiammatorio Poliposi familiare ed altre poliposi ü Peutz-Jeghers (Amartoma) ü Polipo giovanile Ø ALTRO Ø NEOPLASIE INTRAMURALI ü ü ü Leiomioma Tumori neurogeni Altri tumori mesenchimali Osteoma e osteocondroma Pancreas eterotopico Adenoma ghiandolare di Brunner ü Adenomioma ü Xantoma

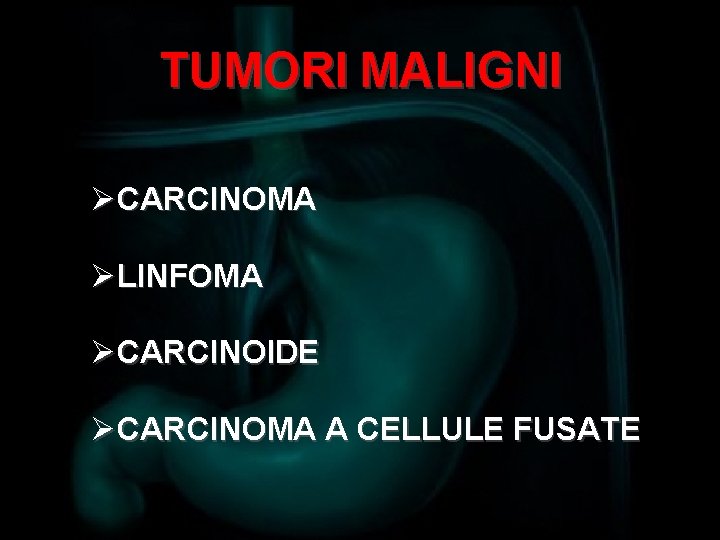
TUMORI MALIGNI ØCARCINOMA ØLINFOMA ØCARCINOIDE ØCARCINOMA A CELLULE FUSATE

POLIPO IPERPLASTICO ØCostituiscono il 65 -90% dei polipi epiteliali ØNel 60% dei casi hanno sede ANTRALE ØNel 50% dei casi sono multipli ØSi generano da una flogosi cronica o da un’iperplasia reattiva ØSono spesso associati all’infezione da Helicobacter Pylori ØIn genere non danno sintomatologia ØHanno una trasformazione maligna nell’ 1 -3% dei casi. Tale rischio aumenta in rapporto al numero e alle dimensioni >2 cm

POLIPO ADENOMATOSO ØCostituiscono il 5 -10% dei polipi epiteliali ØLa sede più frequente è ANTRALE ØSono spesso unici e talvolta ulcerati ØPossono presentarsi con dolore epigastrico, ematemesi o melena ed anemia ØHanno una trasformazione maligna nel 10%. Tale rischio aumenta col numero, dimensioni >2 cm ed istotipo villoso ØLa polipectomia endoscopica è sufficiente. Nel caso in cui sia dimostrata la trasformazione cancerigna è necessaria l’asportazione chirurgica

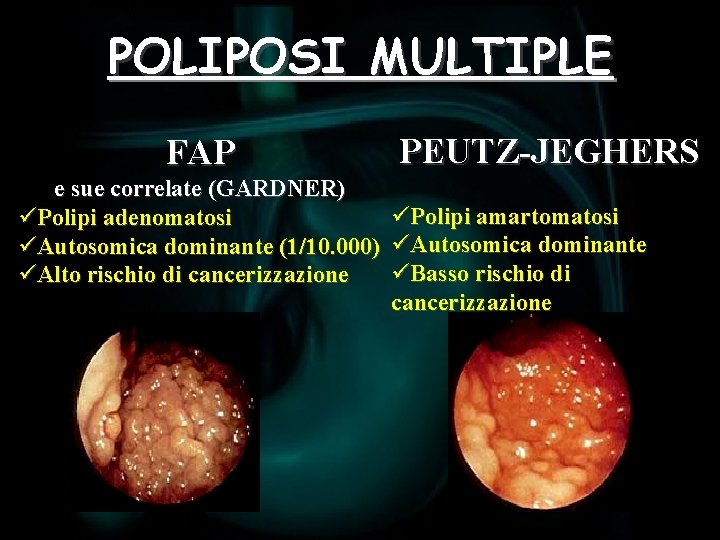
POLIPOSI MULTIPLE FAP e sue correlate (GARDNER) üPolipi adenomatosi üAutosomica dominante (1/10. 000) üAlto rischio di cancerizzazione PEUTZ-JEGHERS üPolipi amartomatosi üAutosomica dominante üBasso rischio di cancerizzazione

LEIOMIOMA GASTRICO Ø Costituisce il 75% dei tumori mesenchimali Ø La diagnosi è difficile, in quanto spesso si ritrovano nel suo contesto numerose mitosi che sono indice di trasformazione in LEIOMIOSARCOMA. Per questo, spesso, viene classificato come STUMP (Stromal tumors of Uncertain Malignant Potential) Ø In genere è asintomatico. Può essere ulcerato e si manifesta con anemia e melena

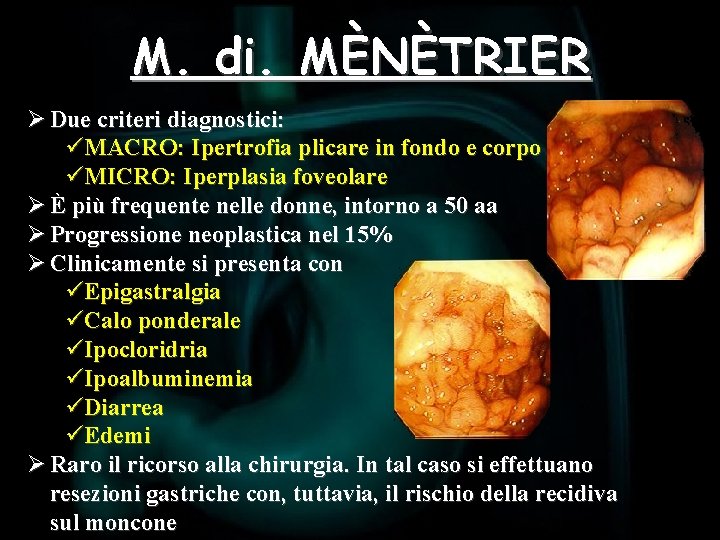
M. di. MÈNÈTRIER Ø Due criteri diagnostici: üMACRO: Ipertrofia plicare in fondo e corpo üMICRO: Iperplasia foveolare Ø È più frequente nelle donne, intorno a 50 aa Ø Progressione neoplastica nel 15% Ø Clinicamente si presenta con üEpigastralgia üCalo ponderale üIpocloridria üIpoalbuminemia üDiarrea üEdemi Ø Raro il ricorso alla chirurgia. In tal caso si effettuano resezioni gastriche con, tuttavia, il rischio della recidiva sul moncone

TUMORI MALIGNI Ø I tumori epiteliali costituiscono il 95% di tutte le neoplasie gastriche Ø Ogni anno vengono diagnosticati 800. 000 nuovi casi e circa 650. 000 persone muoiono per questa patologia Ø Ha una ben definita distribuzione geografica, tanto da poter identificare aree al alto ed a basso rischio: le zone “endemiche” sono Giappone, Europa orientale ed Sud-America Ø Con la parziale eccezione delle aree endemiche, a partire dagli anni ’ 30 l’incidenza si è notevolmente ridotta in tutto il mondo, contrariamente alla mortalità che si è di poco modificata

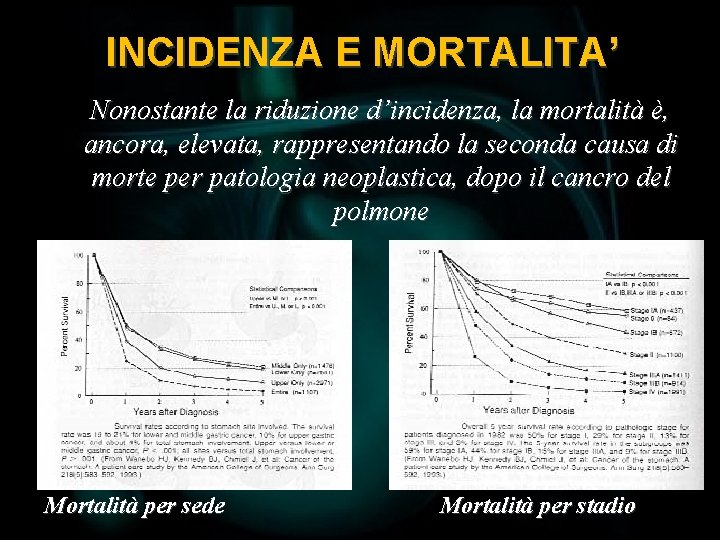
INCIDENZA E MORTALITA’ Nonostante la riduzione d’incidenza, la mortalità è, ancora, elevata, rappresentando la seconda causa di morte per patologia neoplastica, dopo il cancro del polmone Mortalità per sede Mortalità per stadio

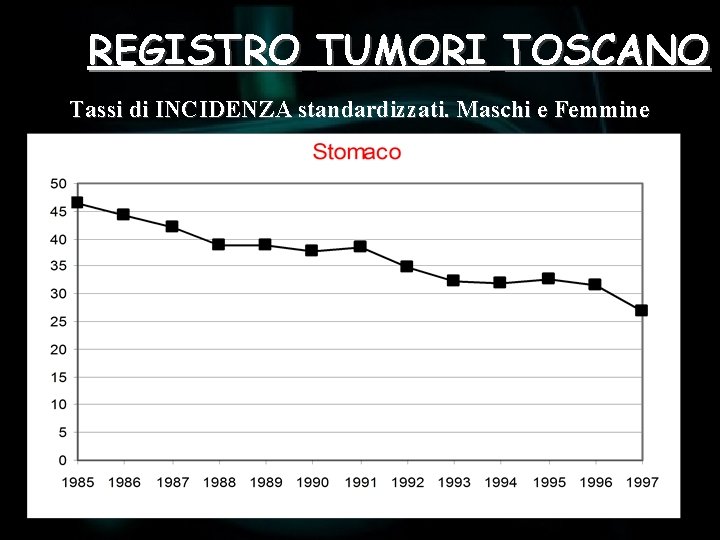
REGISTRO TUMORI TOSCANO Tassi di INCIDENZA standardizzati. Maschi e Femmine

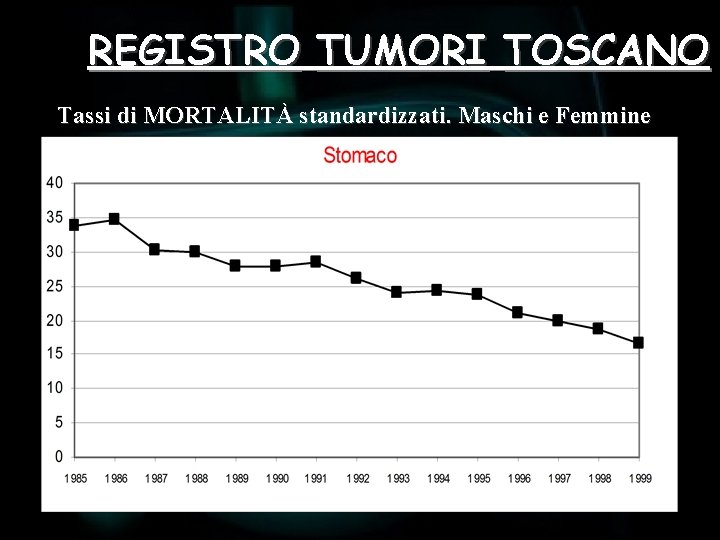
REGISTRO TUMORI TOSCANO Tassi di MORTALITÀ standardizzati. Maschi e Femmine

sede di insorgenza Ø Fino agli anni ’ 80 la sede più frequente era quella ANTRALE IERI Ø Negli ultimi 20 anni si è assistito alla progressiva diminuzione della patologia a carico dello stomaco distale e all’aumento della patologia GASTRICA PROSSIMALE ed ESOFAGEA DISTALE Ø Tale reperto è da attribuire in parte alla maggiore attenzione verso l’infezione da H. Pylori ed in parte all’aumento della patologia da reflusso gastro-esofageo OGGI

fattori di rischio per il cancro gastrico ØFATTORI AMBIENTALI ü Dieta: nitriti trasformati in nitrosamine ü Dieta con scarsa assunzione di antiossidanti (Vit. C) ü Cibi speziati, salati, affumicati ü Cibi e bevande calde ØFATTORI GENETICI ü Instabilità genetica ü Gruppo sanguigno A ü Rischio aumentato nei familiari

condizioni e lesioni a rischio per il cancro gastrico Øcondizioni a rischio ü Anemia perniciosa ü Infezione da H. Pylori ü Stomaco resecato Ølesioni a rischio ü Gastrite cronica atrofica ü Polipi adenomatosi ü Metaplasia intestinale ü M. di Ménétrier

INFEZIONE DA H. PYLORI Presente in oltre il 50% della popolazione >50 aa Ø Associata al 90% delle neoplasie antrali Ø Associata ad adenocarcinoma di tipo intestinale Ø Cibi irritanti Mucosa normale Cibi irritanti Gastrite superficiale H. Pylori Nitrosocomposti Gastrite cronica atrofica H. Pylori Nitrosamine Nitriti Iposecrezione gastrica Aumento del p. H Dieta priva di antiossidanti Metaplasia intestinale DISPLASIA CARCINOMA

displasia Ø termine che puo’ essere utilizzato con una duplice accezione: ü Alterazione della composizione di un organo o tessuto, senza specifica valenza di ordine oncologico ü Alterazione cito-architetturale tissutale con significato pre-canceroso

displasia gastrica Ø Quando si parla di displasia gastrica il termine displasia è sempre utilizzato in senso pre-canceroso Ø Nello stomaco è preferibile considerare la displasia come una manifestazione para-neoplastica, in quanto è spesso associata ad un tumore non ancora clinicamente evidente

ADENOCARCINOMA L’adenocarcinoma gastrico può essere suddiviso in EARLY GASTRIC CANCER CARCINOMA GASTRICO AVANZATO

DEFINIZIONI EARLY GASTRIC CANCER CARCINOMA GASTRICO AVANZATO Neoplasia che non oltrepassa la sottomucosa, indipendentemente dall’interessamento linfonodale Qualsiasi neoplasia che oltrepassi la sottomucosa

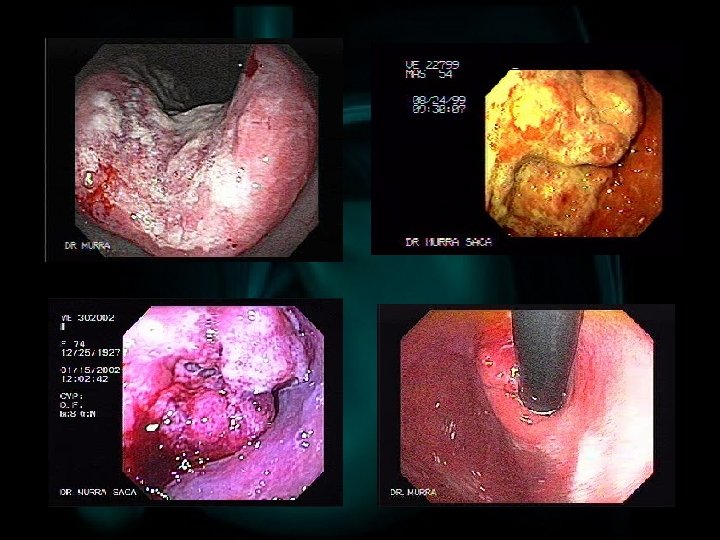
EARLY GASTRIC CANCER Ø Circa il 10 -15% delle neoplasie gastriche è diagnosticato in questo stadio. Solo in Giappone l’EGC rappresenta il 40% delle neoplasie gastriche Ø Si manifesta nel 65 -80% dei casi con epigastralgia e dispepsia, più raramente calo ponderale Ø Le lesioni di un EGC possono rispondere alla classica terapia antiulcera e recidivano con un ciclo simile all’ulcera gastrica Ø La diagnosi è endoscopica e bioptica, tenendo conto che le lesioni sono spesso evanescenti, poiché difficili da localizzare e differenziare dalla mucosa sana

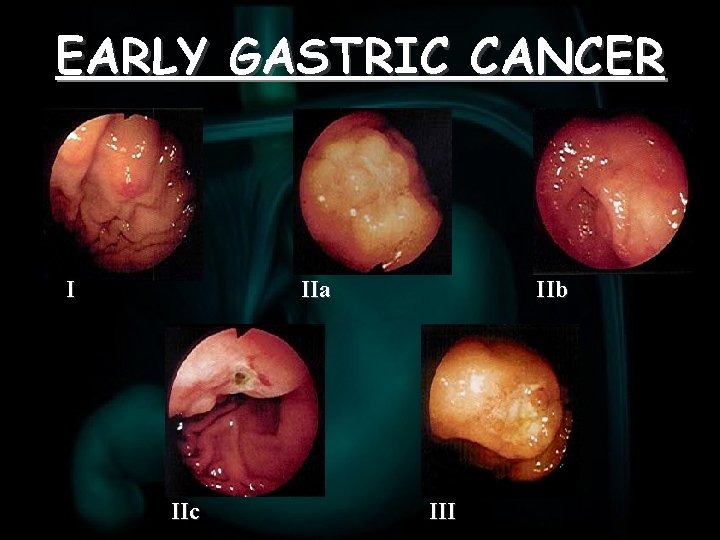
CLASSIFICAZIONE EGC Ø La Japanese Endoscopy Society ha proposto una classificazione in 3 stadi, tuttora universalmente accettata Ø TIPO I: rilevato, polipoide Ø TIPO II: piatto üIIa: area di rilevatezza focale, meno evidente del tipo I üIIb: area piatta di mucosa anomala üIIc: area depressa in cui il cancro si localizza alla base Ø TIPO III: escavato

CLASSIFICAZIONE EGC Metà dei casi è costituita dal tipo IIc e III; il 20% dal tipo I e IIa, il restante 30% dal tipo IIb

EARLY GASTRIC CANCER I IIa IIc IIb III

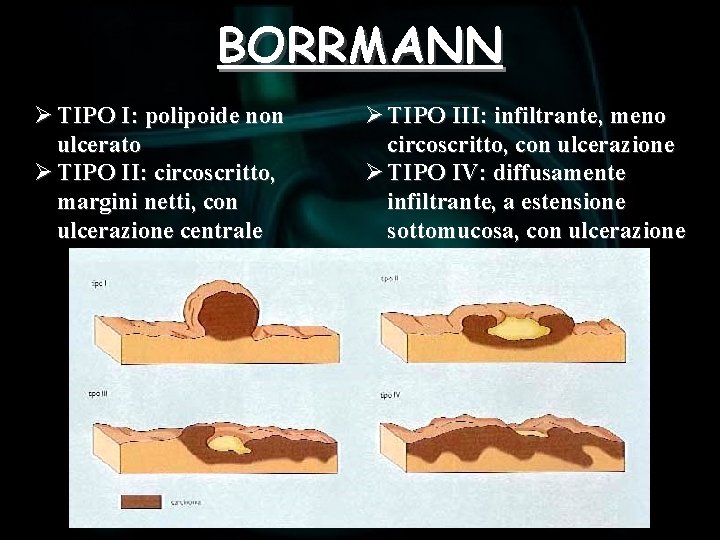
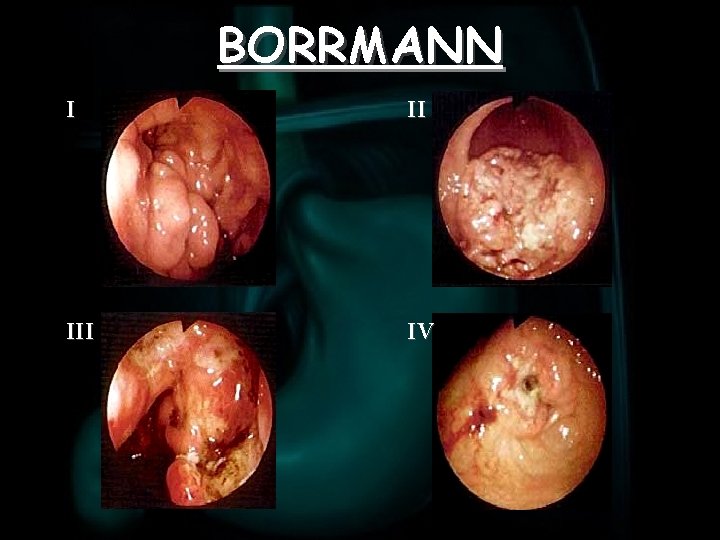
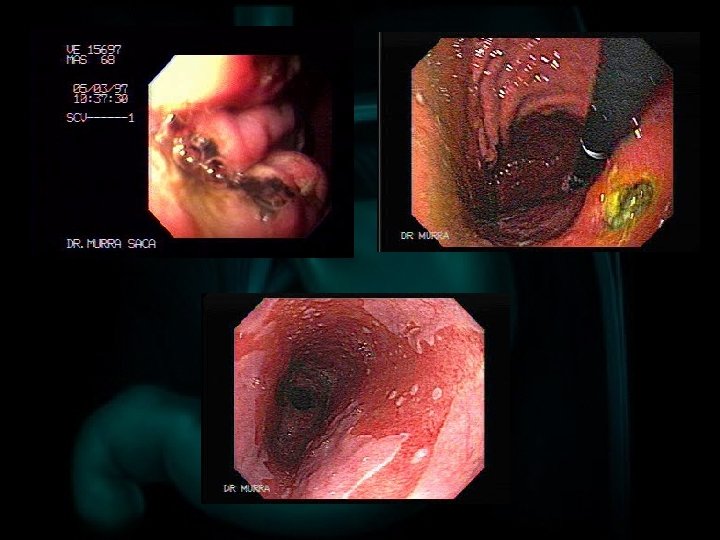
CARCINOMA AVANZATO Esistono numerose classificazioni del carcinoma gastrico avanzato: üBORRMANN: macroscopica üLAUREN: microscopica üMING: modalità di crescita üTNM üJRSGC

BORRMANN Ø TIPO I: polipoide non ulcerato Ø TIPO II: circoscritto, margini netti, con ulcerazione centrale Ø TIPO III: infiltrante, meno circoscritto, con ulcerazione Ø TIPO IV: diffusamente infiltrante, a estensione sottomucosa, con ulcerazione

BORRMANN I II IV

LAUREN DUE TIPI INTESTINALE ü Polipoide, vegetante ü Numerose ghiandole, ben differenziato ü Crescita espansiva ü Costante associazione con metaplasia intestinale ü Età media 55 ü Rapporto M: F, 2: 1 ü Riduzione d’incidenza nei paesi occidentali DIFFUSO ü Ulcerato, infiltrante ü Cellule ad anello con castone, scarsamente differenziato ü Crescita infiltrante ü Meno frequente associazione con metaplasia intestinale ü Età media 48 ü Rapporto M: F, 1: 1 ü Nessuna riduzione d’incidenza

TNM

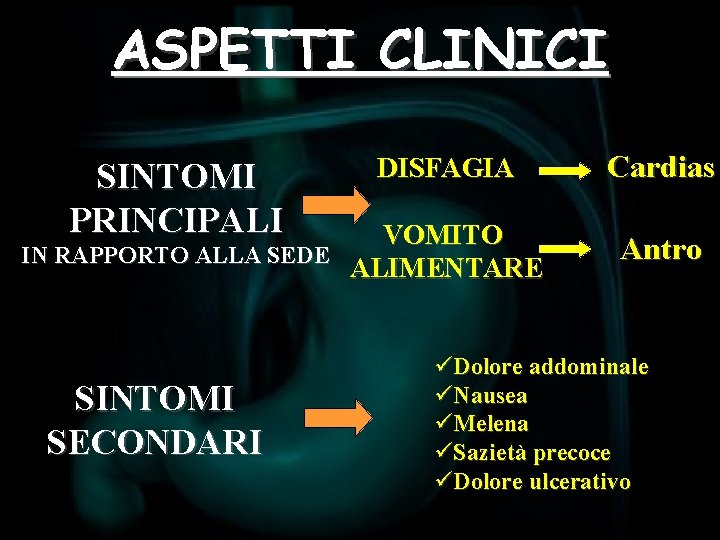
ASPETTI CLINICI ØLa diagnosi di carcinoma è in genere difficile negli stadi iniziali perché spesso è pauci-sintomatica, negli stadi avanzati i sintomi sono evidenti e la diagnosi è più agevole. È quindi importante tenere alta l’attenzione soprattutto nei soggetti a rischio, per evitare ritardi diagnostici SINTOMI PRINCIPALI PERDITA DI PESO ANORESSIA ASTENIA

ASPETTI CLINICI SINTOMI PRINCIPALI DISFAGIA VOMITO IN RAPPORTO ALLA SEDE ALIMENTARE SINTOMI SECONDARI Cardias Antro üDolore addominale üNausea üMelena üSazietà precoce üDolore ulcerativo

ASPETTI CLINICI ØNon ci sono segni obiettivi specifici per l’EGC ØSegni obiettivi di lesioni avanzate sono: üAnemia, presente nel 40% üMassa addominale palpabile üLinfonodo sovraclaveare palpabile (S. di Troiser) üEpatomegalia üIttero üAscite üCachessia

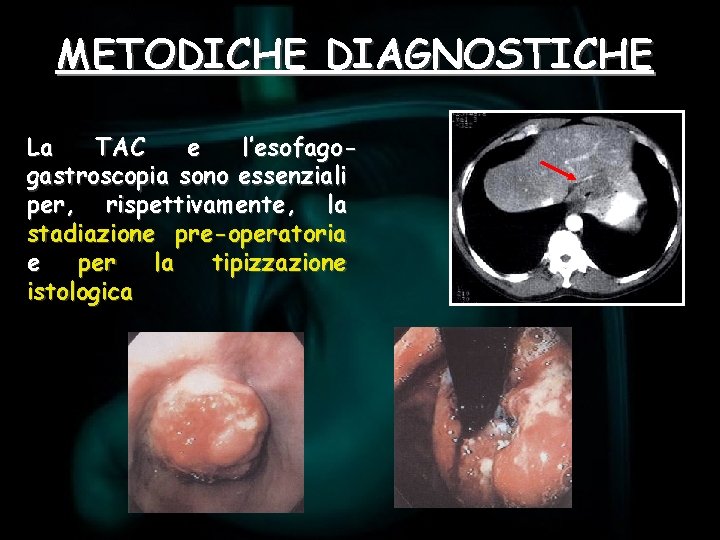
DIAGNOSI Ø La diagnosi viene effettuata in oltre il 90% dei casi per via endoscopica e bioptica Ø Non esistono markers sierici specifici, tuttavia si riscontrano elevati valori del CEA e del CA 125 Ø La TAC preoperatoria è utile per valutare la diffusione locale, linfonodale e eventuali metastasi intraperitoneali

METODICHE DIAGNOSTICHE La TAC e l’esofagogastroscopia sono essenziali per, rispettivamente, la stadiazione pre-operatoria e per la tipizzazione istologica

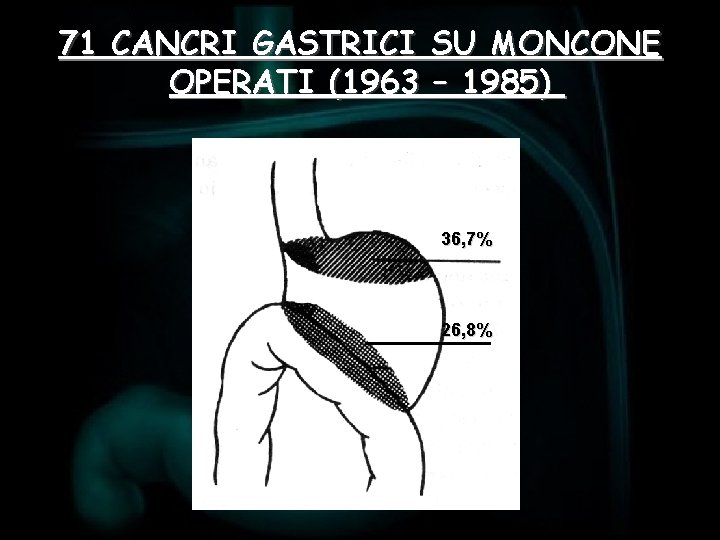
71 CANCRI GASTRICI SU MONCONE OPERATI (1963 – 1985) 36, 7% 26, 8%

CANCRO SU MONCONE PATOFISIOLOGIA RISCHIO 1. Ridotta massa cellulare 2. Aumento della quantità di enzimi pancreatici e bile che refluiscono nello stomaco 3. Aumento del p. H gastrico (assenza di secrezione della gastrina e riduzione massa cellulare) 4. Aumentato reflusso gastro-esofageo (acido ed alcalino) + + +

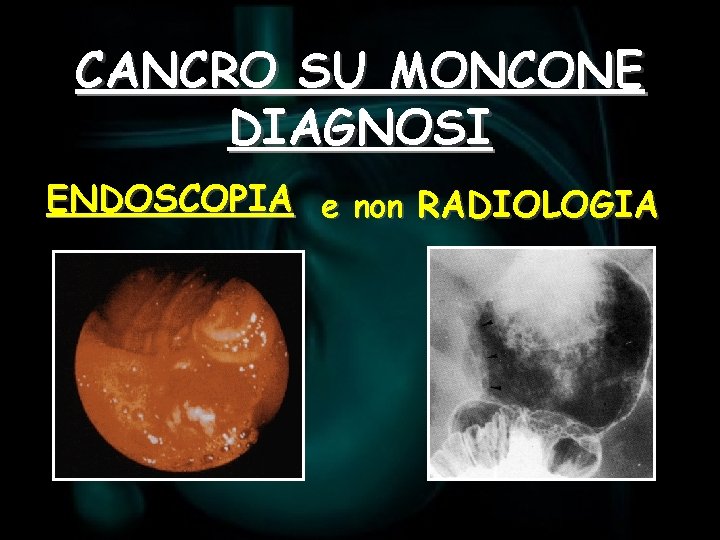
CANCRO SU MONCONE DIAGNOSI ENDOSCOPIA e non RADIOLOGIA

CANCRO SU MONCONE PROGNOSI 1. Alta percentuale di lesioni non operabili radicalmente 2. Sopravvivenze non lunghe anche con lesioni operate in modo apparentemente radicale

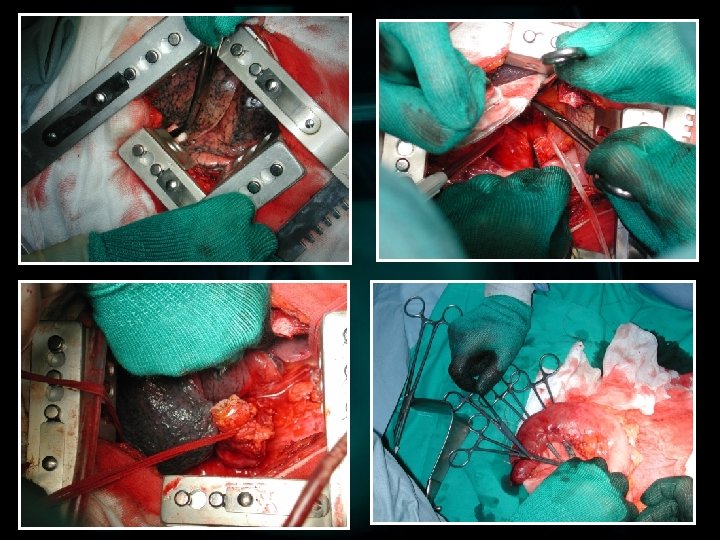
OPZIONI CHIRURGICHE Mucosectomia Gastrectomia totale Tumorectomia Altre resezioni Resezione Segmentaria Resezione Gastrica Prossimale Gastrectomia Conservazione Pilorica Resezione Gastrica Distale By-pass senza resezione Laparotomia esplorativa Gastrostomia Altri interventi palliativi

OBIETTIVI CHIRURGICI ü RESEZIONE R 0: Assenza di malattia residua ü RESEZIONE R 1: Permanenza microscopica di malattia ü RESEZIONE R 2: Permanenza macroscopica di malattia

FATTORI CONDIZIONANTI IL TIPO DI TRATTAMENTO CHIRURGICO DEL CANCRO DELLO STOMACO CONDIZIONATO DA TRE FATTORI: 1. SEDE 2. STADIO 3. ISTOTIPO E’

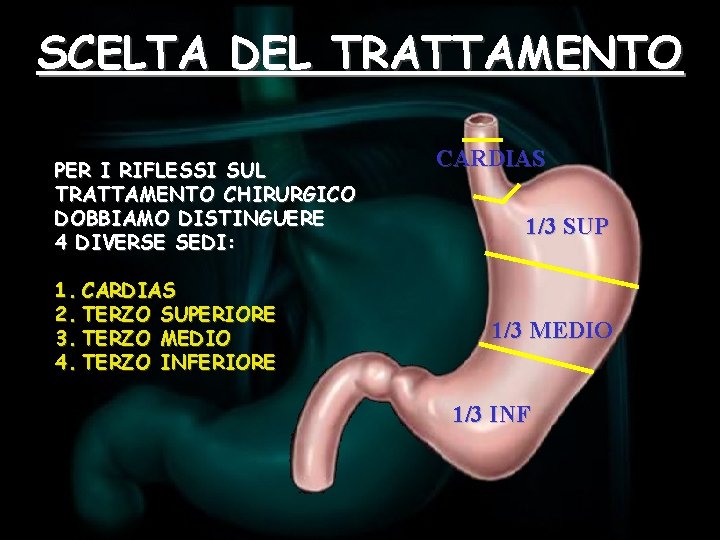
SCELTA DEL TRATTAMENTO PER I RIFLESSI SUL TRATTAMENTO CHIRURGICO DOBBIAMO DISTINGUERE 4 DIVERSE SEDI: 1. CARDIAS 2. TERZO SUPERIORE 3. TERZO MEDIO 4. TERZO INFERIORE CARDIAS 1/3 SUP 1/3 MEDIO 1/3 INF

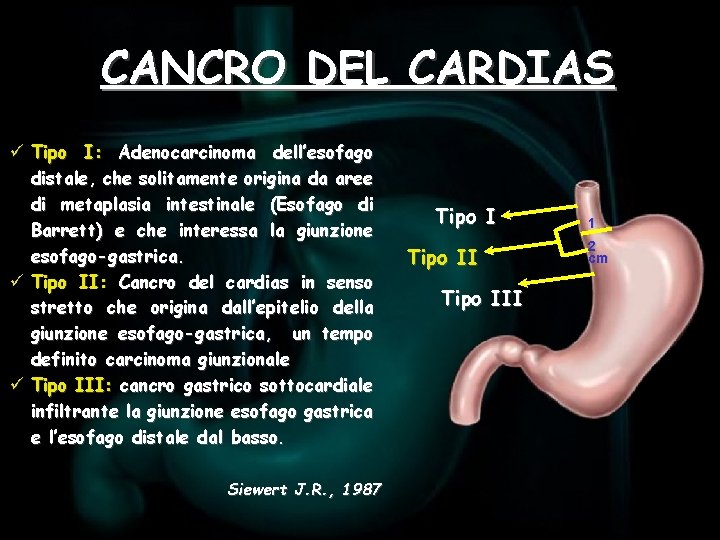
CANCRO DEL CARDIAS ü Tipo I: Adenocarcinoma dell’esofago distale, che solitamente origina da aree di metaplasia intestinale (Esofago di Barrett) e che interessa la giunzione esofago-gastrica. ü Tipo II: Cancro del cardias in senso stretto che origina dall’epitelio della giunzione esofago-gastrica, un tempo definito carcinoma giunzionale ü Tipo III: cancro gastrico sottocardiale infiltrante la giunzione esofago gastrica e l’esofago distale dal basso. Siewert J. R. , 1987 Tipo III 1 2 cm

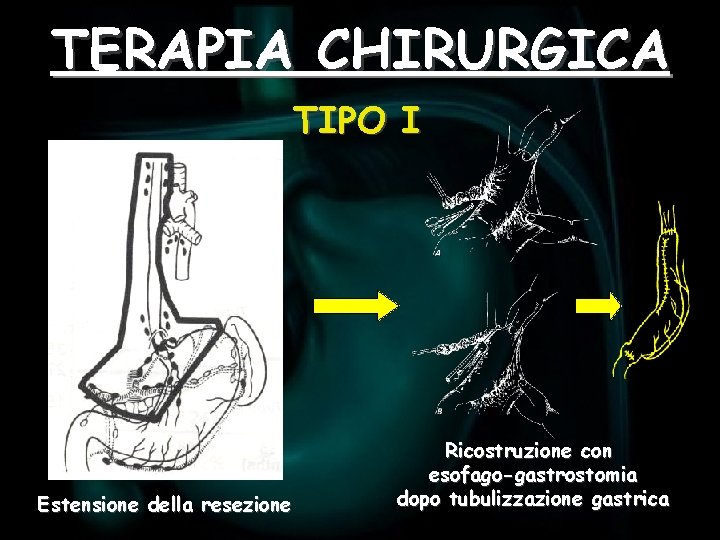
TERAPIA CHIRURGICA TIPO I Estensione della resezione Ricostruzione con esofago-gastrostomia dopo tubulizzazione gastrica


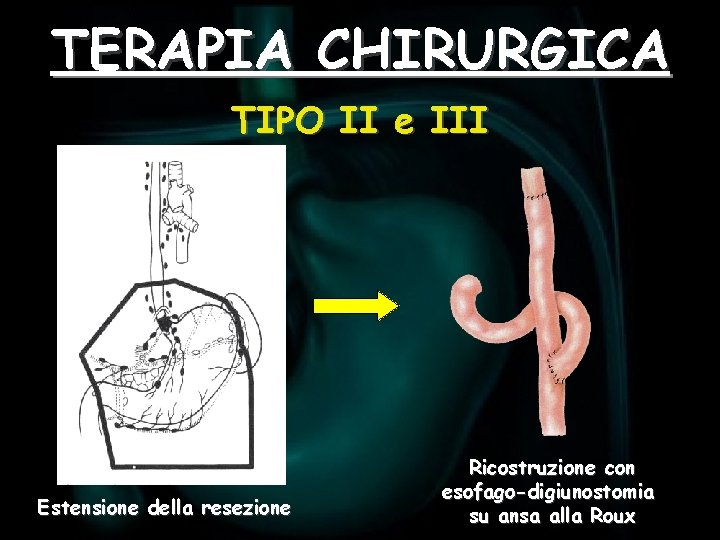
TERAPIA CHIRURGICA TIPO II e III Estensione della resezione Ricostruzione con esofago-digiunostomia su ansa alla Roux

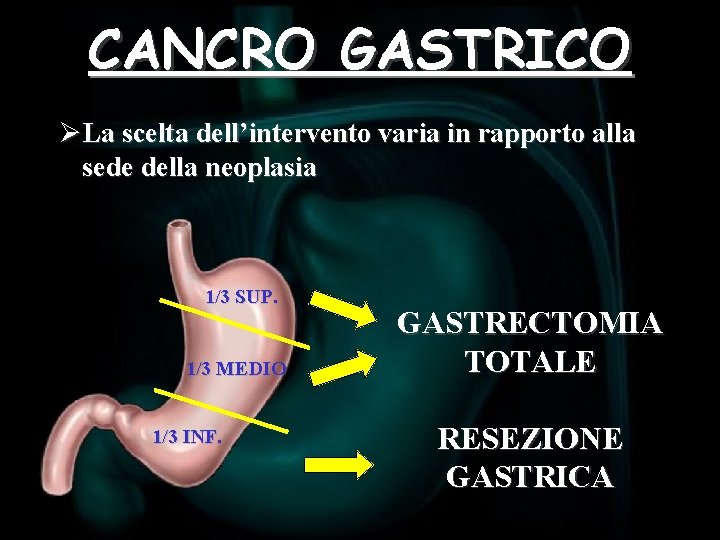
CANCRO GASTRICO ØLa scelta dell’intervento varia in rapporto alla sede della neoplasia 1/3 SUP. 1/3 MEDIO 1/3 INF. GASTRECTOMIA TOTALE RESEZIONE GASTRICA

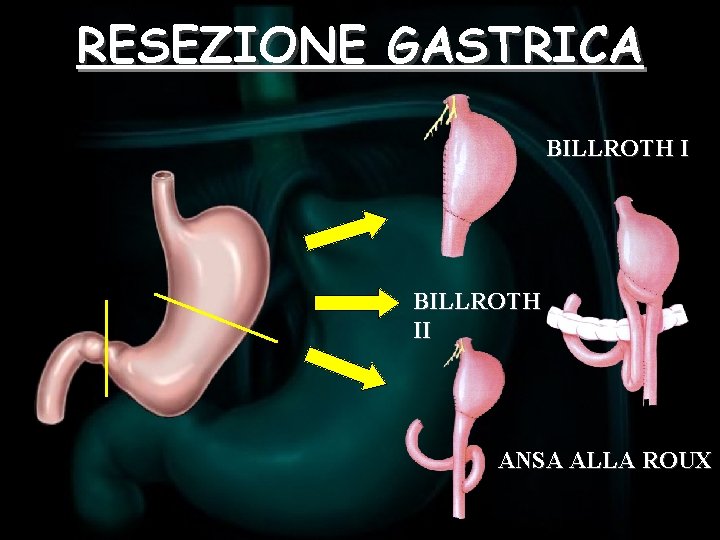
RESEZIONE GASTRICA BILLROTH II ANSA ALLA ROUX

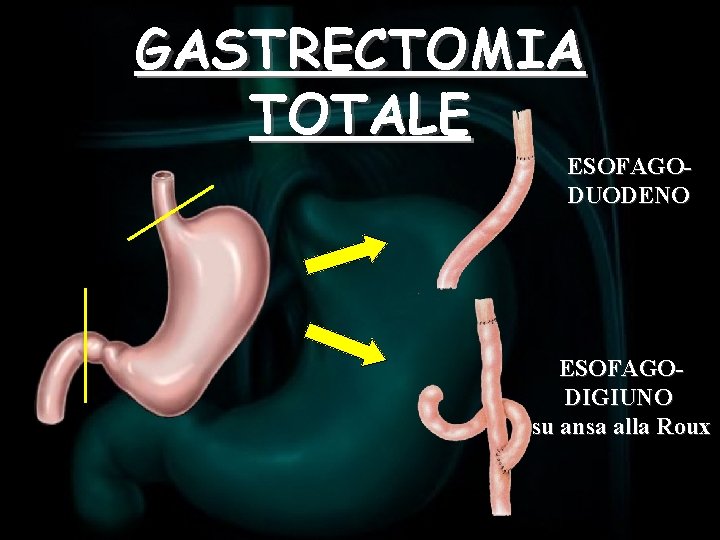
GASTRECTOMIA TOTALE ESOFAGODUODENO ESOFAGODIGIUNO su ansa alla Roux


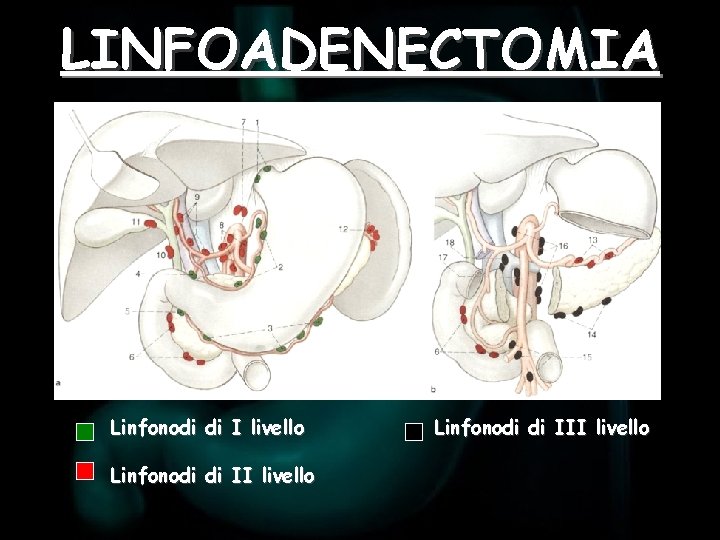
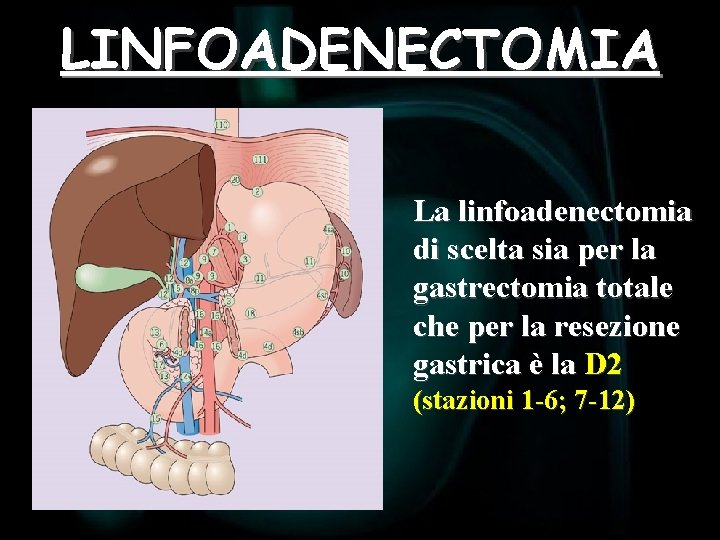
LINFOADENECTOMIA Linfonodi di I livello Linfonodi di III livello

LINFOADENECTOMIA La linfoadenectomia di scelta sia per la gastrectomia totale che per la resezione gastrica è la D 2 (stazioni 1 -6; 7 -12)

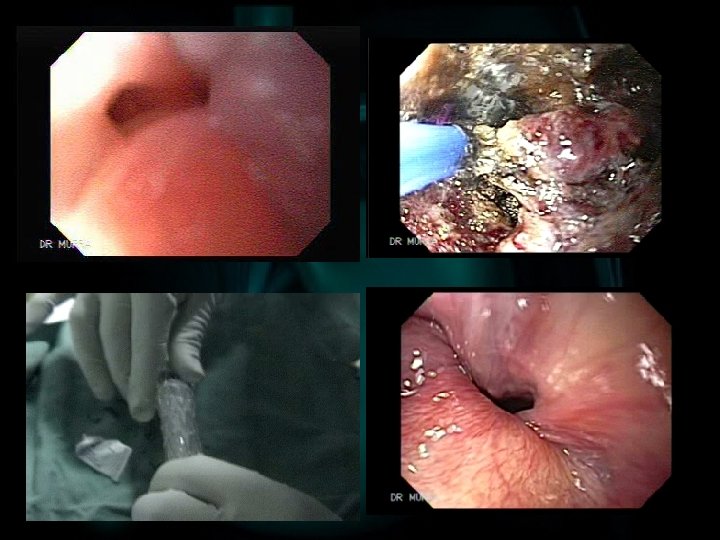
EGC: TRATTAMENTO CHIRURGICO ü Gli interventi chirurgici da proporre sono gli stessi del cancro invasivo ü Il margine libero deve essere almeno 2 cm ü La linfoadenectomia D 1 è da considerarsi radicale ü Nel sottotipo limitato alla mucosa può essere eseguita la sola resezione della mucosa, endoscopica o con bisturi ad argon

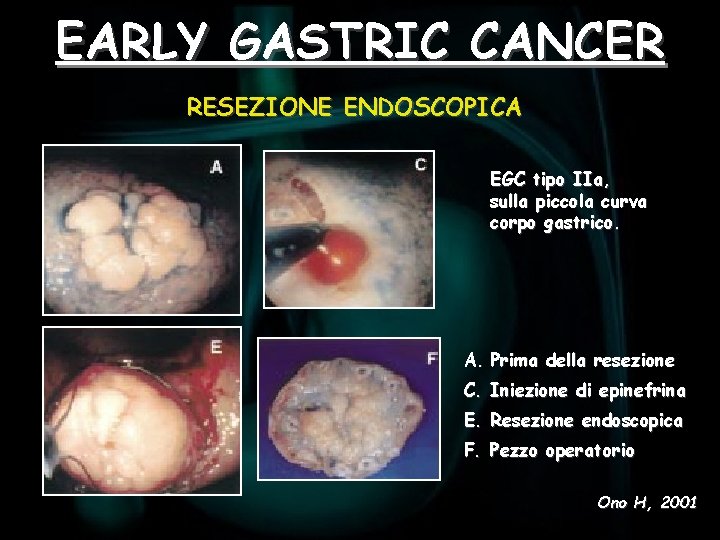
EARLY GASTRIC CANCER RESEZIONE ENDOSCOPICA EGC tipo IIa, sulla piccola curva corpo gastrico. A. Prima della resezione C. Iniezione di epinefrina E. Resezione endoscopica F. Pezzo operatorio Ono H, 2001

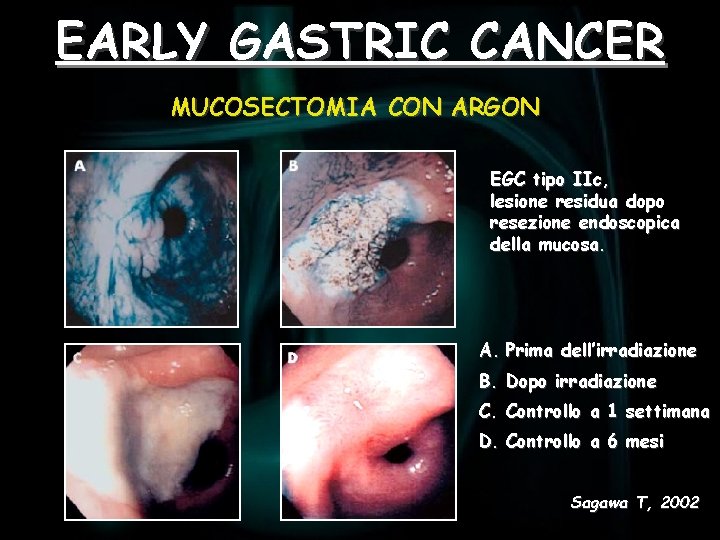
EARLY GASTRIC CANCER MUCOSECTOMIA CON ARGON EGC tipo IIc, lesione residua dopo resezione endoscopica della mucosa. A. Prima dell’irradiazione B. Dopo irradiazione C. Controllo a 1 settimana D. Controllo a 6 mesi Sagawa T, 2002

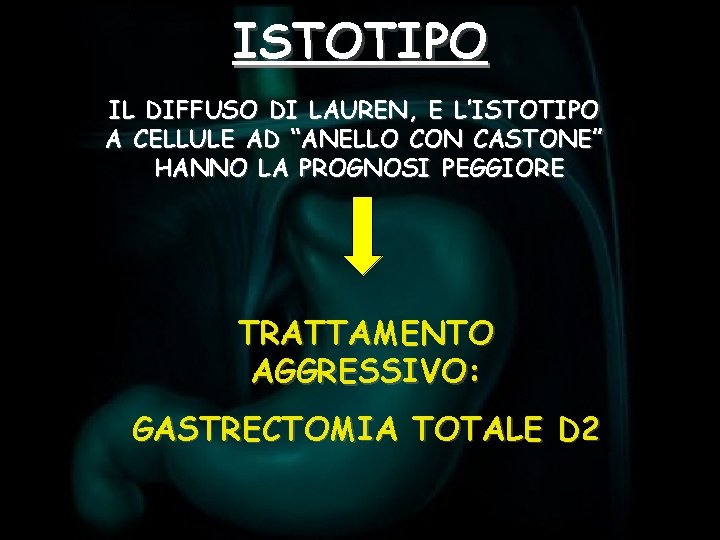
ISTOTIPO IL DIFFUSO DI LAUREN, E L’ISTOTIPO A CELLULE AD “ANELLO CON CASTONE” HANNO LA PROGNOSI PEGGIORE TRATTAMENTO AGGRESSIVO: GASTRECTOMIA TOTALE D 2

CANCRO GASTRICO: METASTASI ØCONTINUITA’: Fino a 4 cm dal margine macroscopico ØCONTIGUITA’: Organi adiacenti ØPERITONEALE: Diffuso o tumore di Krukenberg ØLINFATICHE: linfonodi regionali o extraregionali ØEMATICHE: A distanza, fegato, polmone, osso






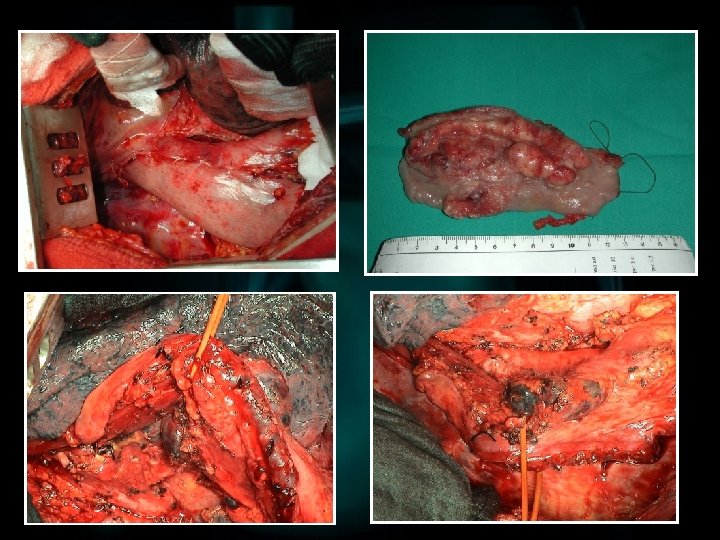
LINFOMA GASTRICO ØCostituisce la seconda più frequente neoplasia gastrica (5%) ØRappresenta circa il 50% dei linfomi del tratto gastroenterico, che è la sede più frequente di linfomi extra-nodali, non-Hodgkin ØÈ quasi sempre associato a linfomi sistemici ØNegli ultimi 20 anni l’incidenza è, se pur lievemente, aumentata, per una corretta tipizzazione morfologica ØÈ più frequente negli uomini (M: F, 2: 1) con età media >50

ETIOLOGIA Ø Il rischio di sviluppare un linfoma non sembra essere correlato al tessuto linfatico normalmente presente nello stomaco Ø È, invece, possibile l’associazione con la gastrite atrofica, specialmente quella H. Pylori associata L’H. Pylori è stato, infatti, dimostrato in oltre il 90% dei linfomi gastrici. L’infezione da H. Pylori è responsabile di un’iperplasia dei follicoli linfatici del MALT. In questo contesto può insorgere la displasia e, quindi, un linfoma

H. Pylori Linfomi gastrici del MALT

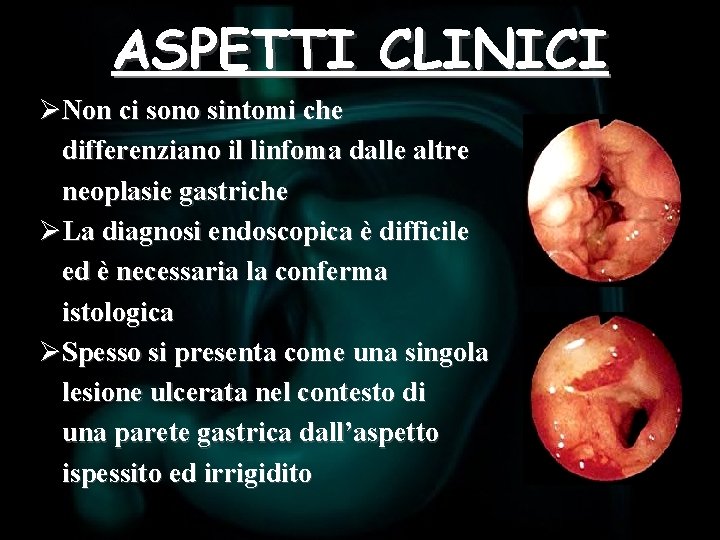
ASPETTI CLINICI ØNon ci sono sintomi che differenziano il linfoma dalle altre neoplasie gastriche ØLa diagnosi endoscopica è difficile ed è necessaria la conferma istologica ØSpesso si presenta come una singola lesione ulcerata nel contesto di una parete gastrica dall’aspetto ispessito ed irrigidito

STADIAZIONE ØLa stadiazione si basa sulla classificazione di Ann-Arbor, modificata poi da Musshoff üEI: confinato alla stomaco üEII: coinvolgimento dei linfonodi regionali üEIII: coinvolgimento linfonodi sovra e sottodiaframmatici üEIV: coinvolgimento diffuso

Quali linfomi gastrici trattare chirurgicamente ed in che modo deve operare il chirurgo?

NESSUN RUOLO se non il debulking in casi particolarissimi nel III e IV stadio

Radio Chemio