LE METABOLISME PHOSPHOCALCIQUE Gnralits Physiologie Rgulation du mtabolisme

LE METABOLISME PHOSPHO-CALCIQUE

Généralités Physiologie : Régulation du métabolisme phospho-calcique La Parathormone 1 - Biosynthèse et métabolisme 2 - Régulation 3 - Actions physiologiques La Calcitonine La Vitamine D Exploration Dosages hormonaux, tests dynamiques Echographie Scintigraphie Scanner Pathologie Hyperparathyroïdie Hypoparathyroïdie Cancer médullaire de la thyroïde

GENERALITES Le Calcium • Rôle majeur dans la rigidité squelettique (cristal osseux) • Indispensable à de nombreuses fonctions vitales : modification d’activités enzymatiques, régulation de phénomènes sécrétoires, cofacteur des enzymes de la coagulation, contraction musculaire … nécessité +++ d’une grande stabilité de la concentration de Ca (interaction de la PTH, Vit D, calcitonine) entre 2, 20 et 2, 60 mmol/l

GENERALITES • Ingestion de 1000 mg/j de calcium/j : absorption intestinale de 300 mg/j environ pertes fécales de 800 mg/j env (ingéré non absorbé et sécrétions digestives) pertes urinaires (100 à 200 mg/j) • La réserve majeure : Squelettique (99 % des réserves calciques), sous forme de cristaux d’hydroxy-apatite et de carbonate de Ca La résorption osseuse (ostéoclastes) est stimulée par la PTH, 1, 25(OH)2 -D 3 et est inhibée par la calcitonine. • La calcémie est donc fonction : - de l’ingestion de calcium / de son absorption intestinale / de la mobilisation calcique osseuse - de la réabsorption tubulaire rénale.
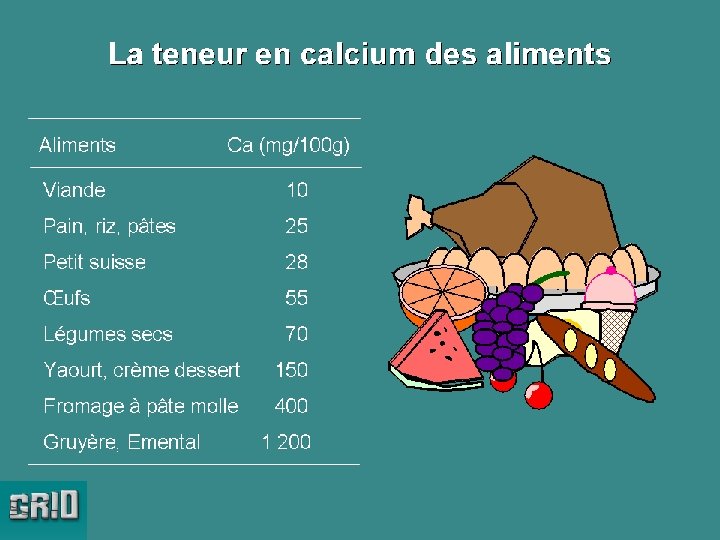


GENERALITES Le Phosphore • Rôle essentiel dans les phosphorylations, dans le métabolisme de l’ATP… • Rôle important dans la calcification et dans l’apposition osseuse. • Absorption intestinale passive, selon les apports alimentaires • Excrétion urinaire très variable (400 à 800 mg/j), réabsorption rénale en fonction des apports

Généralités Physiologie : Régulation du métabolisme phospho-calcique La Parathormone 1 - Biosynthèse et métabolisme 2 - Régulation 3 - Actions physiologiques La Calcitonine La Vitamine D Exploration Dosages hormonaux, tests dynamiques Echographie Scintigraphie Scanner Pathologie Hyperparathyroïdie Hypoparathyroïdie Cancer médullaire de la thyroïde

PHYSIOLOGIE de la régulation P – Ca La parathormone 1 - Biosynthèse et métabolisme de la parathormone Polypeptide de 84 acides aminés, poids moléculaire : 9500. Synthèse par les cellules principales des 4 glandes parathyroïdes. Les glandes parathyroïdes sont accolées à la face postérieure des lobes thyroïdiens (2 supérieures et 2 inférieures). Fréquence +++ d’une parathyroïde surnuméraire.

PHYSIOLOGIE de la régulation P - Ca 1 - Biosynthèse et métabolisme de la parathormone (suite) Fixation sur des récepteurs membranaires spécifiques au niveau digestif, osseux et rénal. Hormone hypercalcémiante. Demi-vie brève (30 minutes). Clivée dans le sang périphérique en deux fragments : le principal de PM 6000 (inactif), l’autre de 3 -4000 de PM (actif).

PHYSIOLOGIE de la régulation P - Ca 2 - Régulation de la sécrétion de la parathormone • LA CALCEMIE +++ Hypocalcémie -> augmentation de la synthèse de PTH Hypercalcémie -> diminution de la synthèse de PTH • Le magnésium Action identique à celle du calcium • La calcitonine, les catécholamines Stimulation de la sécrétion de PTH • La vitamine D Inhibition de la synthèse de PTH

PHYSIOLOGIE de la régulation P - Ca 3 - Actions physiologiques de la parathormone maintien de la calcémie à un niveau normal, en intéraction avec la calcitonine et la vitamine D. Régulation de la calcémie : La PTH est une hormone hypercalcémiante par Son effet sur l’os : augmentation de la résorption osseuse par augmentation de l’activité des ostéoclastes et une diminution (puis augmentation mais moindre) des ostéoblastes Son effet sur le rein : augmentation de la réabsorption tubulaire du calcium au maximum et permet la synthèse de la 1, 25 -(OH)2 Vit D 3 (cf ci-dessous) Son effet sur le tube digestif : augmentation de la réabsorption intestinale du calcium (mécanisme indirect passant par la vitamine D)

PHYSIOLOGIE de la régulation P - Ca 3 - Actions physiologiques de la parathormone Régulation de la phosphorémie : La PTH est une hormone hypophosphorémiante par Son effet sur le rein : diminution de la réabsorption tubulaire du phosphore (fuite urinaire de phosphore)

PHYSIOLOGIE de la régulation P – Ca La Calcitonine Fonction : Inhibition de la résorption osseuse, par inhibition des ostéoclastes Action non rapide, régulation à moyen terme Action hypocalcémiante mineure Régulation principale par l’hypercalcémie (augmentation de la sécrétion) Intérêt pharmacologique

PHYSIOLOGIE de la régulation P – Ca La vitamine D 3 (cholécalciférol) est inactive, elle est considérée comme une pré-hormone. Synthèse : Acétyl-Co-A -------> ergostérol ---------> Vitamine D 3 (derme, épiderme) (UV) Vit D 3 25 hydroxycholécalciférol 1, 25 dihydroxycholécalciférol Foie Rein C’est le métabolite 1, 25 -(OH)2 -D 3 (métabolite actif) qui est la véritable hormone active.

PHYSIOLOGIE de la régulation P – Ca La vitamine D Mode d’action et régulation : Stéroïde, action au niveau du noyau. Vitamine liposoluble. Sur l’intestin : augmentation de façon majeure la quantité de calcium absorbée. Sur l’os : action sur les ostéoclastes, de façon synergique à la PTH. Provient pour 20 % des apports alimentaires (huiles animales, poissons, œufs) et pour 80 % de l’exposition solaire (synthèse endogène). Sécrétion stimulée par la PTH et rétro-contrôle négatif de la 1, 25(OH)2 -D 3 sur l’activité de la 1 -alpha-hydroxylase.


Généralités Physiologie : Régulation du métabolisme phospho-calcique La Parathormone 1 - Biosynthèse et métabolisme 2 - Régulation 3 - Actions physiologiques La Calcitonine La Vitamine D Exploration Dosages hormonaux, tests dynamiques Echographie Scintigraphie Scanner Pathologie Hyperparathyroïdie Hypoparathyroïdie Cancer médullaire de la thyroïde

Exploration Dosages hormonaux de base Dosage radio-immunologique de la PTH, dite intacte (1, 84) Dosage de la 25 (OH) Vit D 3 et de la 1, 25 (OH)2 Vit. D 3 Tests dynamiques Test de charge calcique, test d’hypocalcémie provoquée, test aux diurétiques thiazidiques. Imagerie des parathyroïdes Echographie cervicale Permet de localiser un adénome parathyroïdien si celui-ci est suffisamment gros Scintigraphie Double marquage : thallium-technecium, peu utilisée Scanner cervical ou médiastinal d’indication rare

Généralités Physiologie : Régulation du métabolisme phospho-calcique La Parathormone 1 - Biosynthèse et métabolisme 2 - Régulation 3 - Actions physiologiques La Calcitonine La Vitamine D Exploration Dosages hormonaux, tests dynamiques Echographie Scintigraphie Scanner Pathologie Hyperparathyroïdie Hypoparathyroïdie Cancer médullaire de la thyroïde

Hyperparathyroïdie La plus fréquente des pathologies du métabolisme phospho-calcique 3 femmes pour 2 hommes, dans la sixième décennie de vie Etiologies • Adénome unique (80 -85 % des cas) dans l’une des 4 parathyroïdes (dans 10 % dans une parathyroïde ectopique) • Hyperplasie des glandes parathyroïdes dans 15 à 20 % des cas (porte sur l’ensemble des 4 parathyroïdes) • Cancer des parathyroïdes : 1 % des cas

Hyperparathyroïdie Physiopathologie L’hyperparathyroïdie entraine une ostéolyse diffuse (géodes), d’où des douleurs osseuses, des tuméfactions et des fractures pathologiques, une hypercalciurie à cause d’une très grande quantité de calcium filtré et éliminé (dépassant les capacités de réabsorption tubulaire), d’où lithiase rénale et néphrocalcinose, une hypercalcémie qui entraine une hypo-excitabilité cellulaire, en particulier au niveau des cellules musculaires et nerveuses.

Hyperparathyroïdie Signes cliniques Actuellement, l’hyperparathyroïdie est le plus souvent asymptomatique (diagnostic sur une calcémie systématique) Manifestations urinaires : Syndrome poly-uro-polydipsique Lithiase rénale (colique néphrétique) Insuffisance rénale Manifestations osseuses : Douleurs osseuses, tuméfactions osseuses Fractures Hyperclarté osseuse (déminéralisation), géodes Syndrome général, neuropsychique et digestif : asthénie, fatigabilité, dépression ; anorexie, nausées, vomissements, constipation Evolution mortelle par insuffisance rénale ou par une crise hypercalcémique aiguë (calcémie > 4 mmol/l).

Hyperparathyroïdie Signes biologiques Hypercalcémie, hypercalciurie Hypophosphorémie, hypophosphaturie PTH élevée Diagnostic de localisation Echographie, (TDM, scintigraphie) Diagnostic souvent per-opératoire

Hyperparathyroïdie Traitement si hypercalcémie majeure (>3. 5 mmol/l), traitement médical urgent Traitement chirurgical Adénomectomie de la glande pathologique après avoir effectué une vérification des 3 autres parathyroïdes Si hyperplasie : ablation de 3 parathyroïdes et d’une partie de la 4°. Principales autres causes d’hypercalcémie (diagnostic différentiel) Hypercalcémies malignes +++ et iatrogènes

Hypoparathyroïdie Etiologie • Traumatique : post-chirurgicale (après une thyroïdectomie avec parathyroïdectomie volontaire ou involontaire ou après une parathyroïdectomie pour hyperplasie adénomateuse) • Spontanée, sans cause apparente • Congénitale : syndrome de Di-George (aplasie thymique et des parathyroïdes) • Pseudo-hypoparathyroïdie : non réceptivité des récepteurs à la PTH

Hypoparathyroïdie Physiopathologie L’hypoparathyroïdie entraîne une hypocalcémie, responsable de tous les signes cliniques Signes cliniques Manifestations paroxystiques : « Crise de tétanie » = hyperexcitabilité neuro-musculaire, débutant pas des fourmillements de la région péri-buccale puis des fasciculations et des contractures des membres supérieurs ( «main d’accoucheur » ), de la face ( « museau de tanche » ) et des membres inférieurs ( « varus équin » ) Manifestations chroniques : Hyperexcitabilité neuro-musculaire Troubles neurologiques Troubles psychiques (dépression, névrose, angoisse) Troubles trophiques Anomalies de l’ECG

Hypoparathyroïdie Signes biologiques Hypocalcémie, hypocalciurie Hyperphosphorémie (hypophosphaturie) PTH basse (élevée dasn la pseudo-hypoparathyroïdie) Diagnostic différentiel Insuffisance rénale chronique, dénutrition, médicaments anticonvulsiviants …

Hypoparathyroïdie Traitement de fond Calcium (1 g/j) Vitamine D (Stérogyl, Dédrogyl, un-alpha …) Surveillance clinique et biologique (attention au surdosage en vitamine D) Traitement de l’accès tétanique Calcium IV (gluconate de calcium) Vitamine D à fortes doses per os Sédatifs de type diazépam (valium*)

Cancer médullaire de la thyroïde Se développe aux dépens des cellules C, qui sécrètent de la calcitonine. Environ 6 % des cancers de la thyroïde, femme >>> homme Facteur héréditaire +++ (20 à 30 % ) Peu de signes cliniques (diarrhée motrice ou flush), nodule thyroïdien unique. Sécrétion de thyrocalcitonine et d’ACE Pas de perturbation de l’équilibre phospho-calcique, ni de dysfonctionnement thyroïdien Traitement chirurgical Bon pronostic si extension limitée au cou Mauvais pronostic si métastases à distance (os, ganglions, poumon, foie …), les métastases sont révélatrices dans 10 % des cas.
- Slides: 30