Le diagnostic dune perte de vue brutale sans

Le diagnostic d'une perte de vue brutale (sans rougeur ni douleur oculaire) Déborah BUISSERET Ophtalmologue Hôpital Erasme Session OPHTALMOLOGIE Modérateurs : M. CORDONNIER – L. DE MAY – D. TOUSSAINT Vendredi 5 septembre 2014

Conflits d'intérêt en rapport avec la présentation Honoraires de conférence : <néant> Participation à un « Advisory Board » : <néant> Etudes cliniques sponsorisées en cours : <néant> Consultance : <néant> Voyages – Congrès : <néant> 2

Plan de la présentation Introduction Anamnèse Examen ophtalmologique Perte visuelle transitoire Perte visuelle constituée Perte visuelle d'origine psychogène Conclusion 3

Introduction Reconnaître les vraies urgences ophtalmologiques et neurologiques Anamnèse essentielle, guide le type d’examen(s) à effectuer Proposition d'arbre décisionnel 4
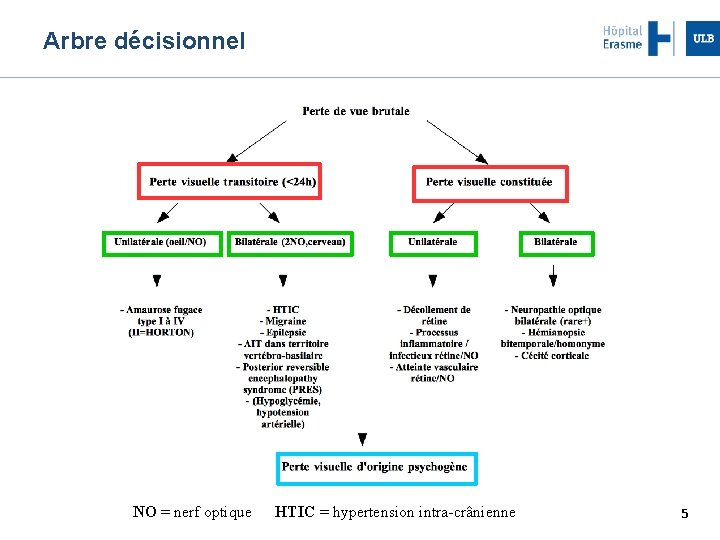
Arbre décisionnel NO = nerf optique HTIC = hypertension intra-crânienne 5

Anamnèse Étape déterminante Classique Age Antécédents généraux Antécédents ophtalmologiques Traitement Interrogatoire dirigé 6
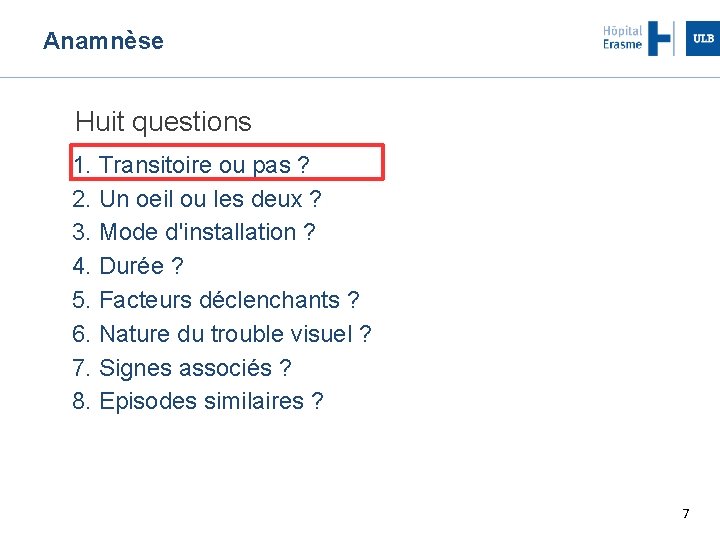
Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 7
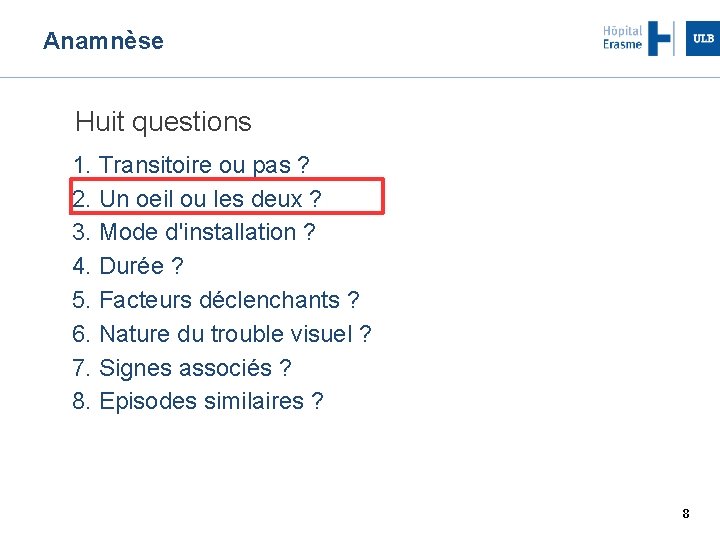
Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 8

Anamnèse Trouble visuel monoculaire Atteinte œil ou nerf optique La lecture est possible Trouble visuel binoculaire Atteinte 2 yeux / 2 nerfs optiques : RARE Atteinte chiasma ou voies visuelles rétro-chiasmatiques La lecture est entravée Piège Hémianopsie homonyme latérale 9
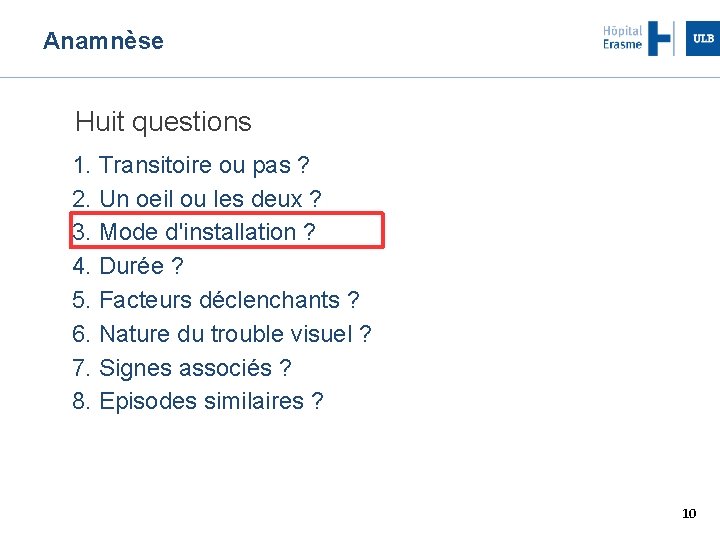
Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 10
Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 11

Anamnèse Durée perte de vue Etiologies Quelques secondes Eclipses de l'HTIC 1 à 5 minutes Phénomène ischémique 15 à 20 minutes Hypoperfusion Stase veineuse Aura migraineuse 12
Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 13
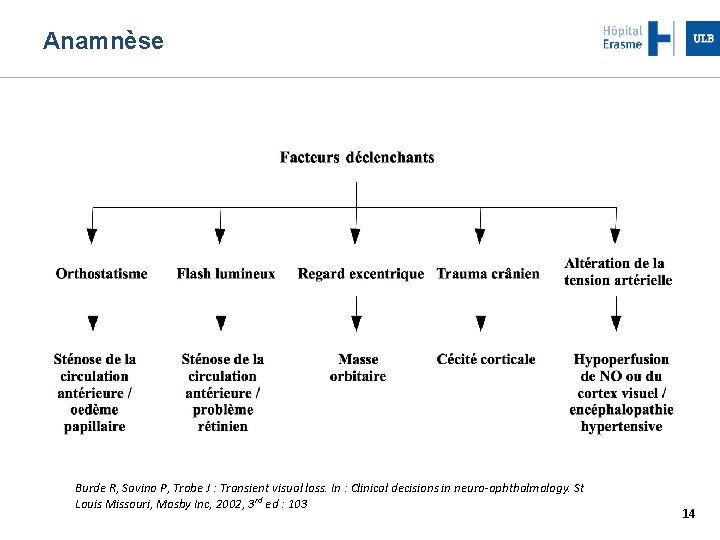
Anamnèse Burde R, Savino P, Trobe J : Transient visual loss. In : Clinical decisions in neuro-ophthalmology. St Louis Missouri, Mosby Inc, 2002, 3 rd ed : 103 14

Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 15

Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 16

Anamnèse Huit questions 1. Transitoire ou pas ? 2. Un oeil ou les deux ? 3. Mode d'installation ? 4. Durée ? 5. Facteurs déclenchants ? 6. Nature du trouble visuel ? 7. Signes associés ? 8. Episodes similaires ? 17

Examen ophtalmologique Matériel → Lampe crayon → Cache oeil → Texte de lecture 18

Examen ophtalmologique Acuité visuelle Cacher alternativement un oeil puis l'autre Confirmer le caractère mono ou binoculaire Trouble visuel monoculaire Atteinte de l'oeil/ du nerf optique Trouble visuel binoculaire Atteinte 2 yeux/ 2 nerfs optiques (rare) Atteinte chiasmatique Atteinte voies visuelles rétro-chiasmatiques Apprécier l'importance de la perte visuelle 19

Examen ophtalmologique Etude des réflexes photomoteurs Eclairement pupillaire : Myosis Si absent = signe de perte visuelle profonde Si présent et vif = origine corticale Eclairement global d’une pièce éclairement sélectif d’un œil ou de l’autre par la lampe crayon, qui permet de diagnostiquer un déficit afférent pupillaire orientant vers une neuropathie optique 20
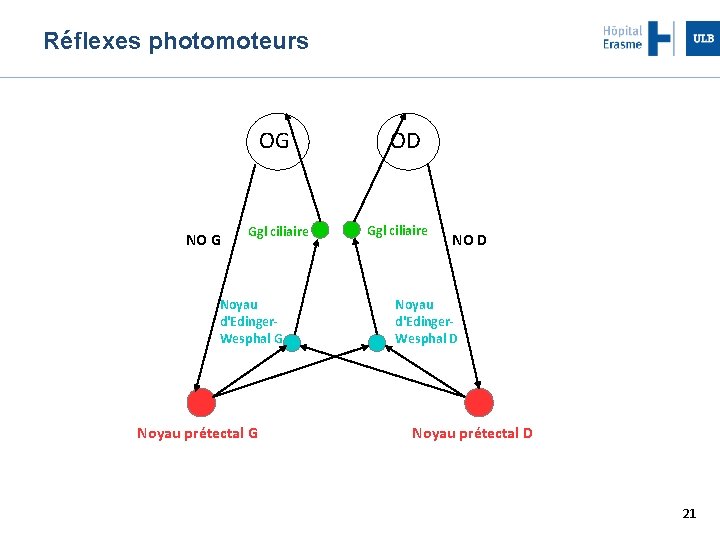
Réflexes photomoteurs OG NO G Ggl ciliaire Noyau d'Edinger. Wesphal G Noyau prétectal G OD Ggl ciliaire NO D Noyau d'Edinger. Wesphal D Noyau prétectal D 21

Déficit afférent pupillaire gauche Oeil droit Oeil gauche Situation de base Eclairage oeil droit Eclairage oeil gauche Eclairage oeil droit 22
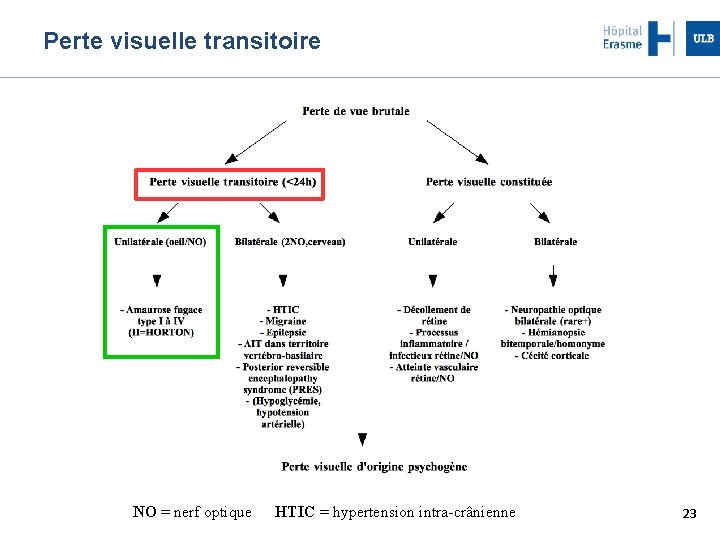
Perte visuelle transitoire NO = nerf optique HTIC = hypertension intra-crânienne 23

Perte visuelle monoculaire transitoire = Amaurose fugace 4 types Type I : blocage circulatoire brutal (=embole) Type II : pression de perfusion rétinienne insuffisante (=claudication) Type III : augmentation de la résistance à la perfusion Type IV : bénin 24

Amaurose fugace type I Cécité partielle ou complète Apparition soudaine Durée = 1 à quelques minutes Récupération complète Processus embolique Emboles fibrino-plaquettaires/ cholestérol (aorte, carotide) Emboles calciques (cœur) Impose un bilan cardio-vasculaire 25

Amaurose fugace type II Due à une perfusion rétinienne insuffisante Altération de la perception des contrastes Apparition en quelques minutes Durée = quelques minutes à quelques heures Facteurs déclenchants Orthostatisme, période post-prandiale, chaleur Causes : Maladie de Horton Fistules artério-veineuses HTIC Glaucome par fermeture de l'angle 26

Maladie de Horton Urgence ophtalmologique vraie 50 -65% risque de bilatéralisation avec cécité Age > 60 ans Symptômes associés Maux de tête, claudication mâchoire, sensibilité cuir chevelu, anorexie, polymyalgies. . . Biologie : VS, CRP Biopsie artère temporale Traitement : Dose massive de corticoïdes 27

Amaurose fugace type III Présentation identique type II Liée à angiospasme simple ou augmentation de la résistance perfusionnelle Migraine rétinienne HTA maligne Augmentation de la viscosité sanguine 28

Amaurose fugace type IV Sujets plus jeunes Durée et nature variables Etiologie inconnue Pronostic bénin Récupération complète 29
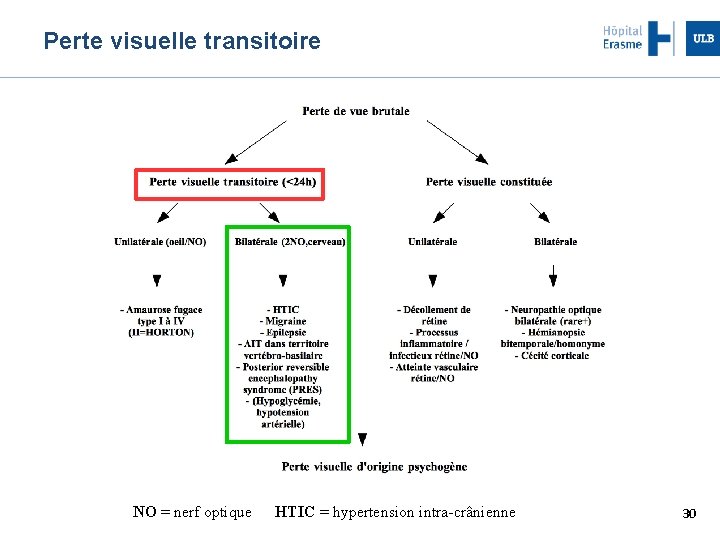
Perte visuelle transitoire NO = nerf optique HTIC = hypertension intra-crânienne 30

Hypertension intracrânienne (HTIC) Urgence ophtalmologique vraie Oedème papillaire bilatéral Durée = quelques secondes (taches noires + éclipses visuelles) Risque de cécité si non traitée Facteurs déclenchants Effort Valsalva Mouvement penché / relevé 31

Accident ischémique transitoire (AIT) dans le territoire vertébro-basilaire Hémianopsie homonyme isolée Atteinte neurovisuelle complexe (alexie par ex. ) Cécité bilatérale Diplopie Durée < 24 h Facteurs déclenchants Positionnels : rotation cervicale, lever Tensionnels : hypo- ou hypertension 32
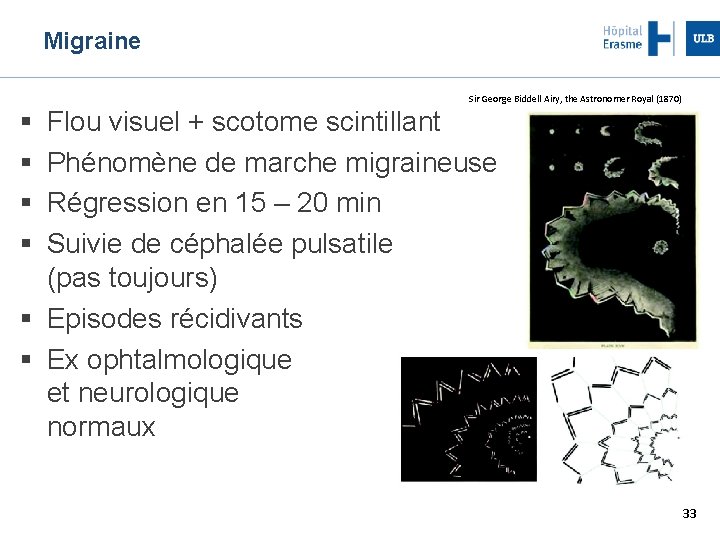
Migraine Sir George Biddell Airy, the Astronomer Royal (1870) Flou visuel + scotome scintillant Phénomène de marche migraineuse Régression en 15 – 20 min Suivie de céphalée pulsatile (pas toujours) Episodes récidivants Ex ophtalmologique et neurologique normaux 33

Epilepsie Crises E partielles Troubles visuels de quelques secondes Occipitales Hallucinations visuelles parfois suivie de cécité Hémianopsie post critique Temporales Scènes complexes avec personnages Altération possible de la conscience 34

Syndrome d'encéphalopathie postérieure réversible « PRES » Posterior Reversible Encephalopathy Syndrome Perte visuelle bilatérale avec maux de tête, crise E, vomissement Causes HTA maligne (pré)-éclampsie Médicaments (immunosuppresseurs, antinéoplasiques) 35
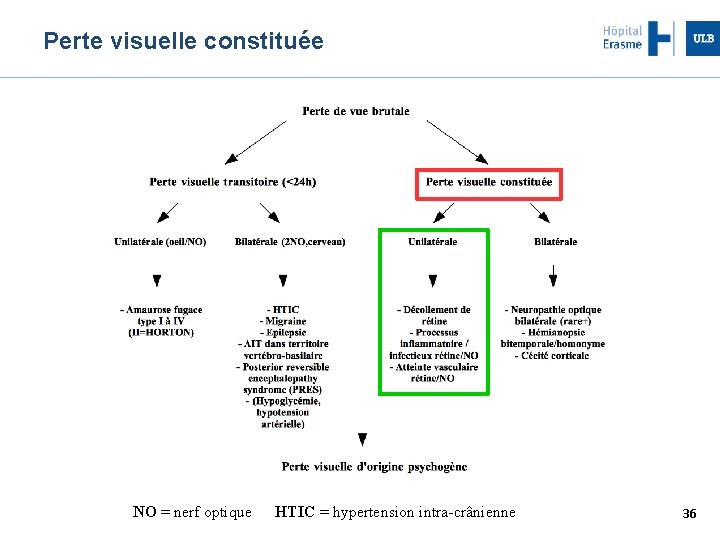
Perte visuelle constituée NO = nerf optique HTIC = hypertension intra-crânienne 36
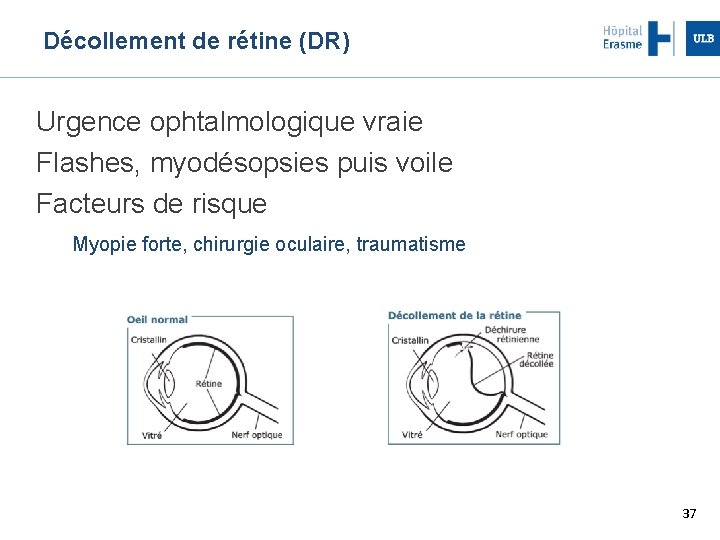
Décollement de rétine (DR) Urgence ophtalmologique vraie Flashes, myodésopsies puis voile Facteurs de risque Myopie forte, chirurgie oculaire, traumatisme 37

Processus inflammatoire/ infectieux de la rétine Choriorétinite séreuse centrale Sujet masculin 20 – 40 ans Favorisé par le stress Résolution spontanée Rétinite virale Immunocompromis (SIDA) CMV, Herpès Nécrose rétinienne sévère 38

Processus inflammatoire/ infectieux du nerf optique Névrite optique Causes Idiopathique Sclérose en plaque Infection virale (EBV, Herpès, VIH) Maladie auto-immune Phénomène immun para-infectieux (mycoplasme) Adultes jeunes, prédominance féminine Douleur rétro-oculaire accentuée aux mouvements des yeux Baisse d’acuité visuelle, dyschromatopsie, amputation champ visuel, déficit afférent pupillaire Récupération spontanée (90%) 39

Atteinte vasculaire de la rétine/ du nerf optique Occlusion d'artère centrale de la rétine (OACR) Neuropathie optique ischémique antérieure aiguë (NOIA) Hémorragies (HH) intraoculaires 40

Occlusion d'artère centrale de la rétine (OACR) Urgence ophtalmologique vraie Lésions définitives si anoxie dure > 6 h Perte visuelle franche et brutale Réflexes photomoteurs Aucune réaction lors de l'éclairement de l'oeil atteint Causes Processus embolique Maladie de Horton, dissection carotidienne Massage +/- ponction chambre antérieure Bilan cardio-vasculaire 41

Neuropathie optique ischémique antérieure aiguë (NOIA) Déficit visuel souvent constaté au réveil Amputation fréquente du champ visuel inférieur Déficit afférent pupillaire 2 formes Non artéritique = Maladie athéromateuse (90%) Cause la plus fréquente d'atteinte du NO > 50 ans Diabète, HTA, rôle des hypotensions nocturnes Prévention Artéritique = Maladie de Horton (10%) Urgence ! 42

Hémorragies (HH) intraoculaires Atteinte visuelle variable en fonction de la localisation et de la quantité de sang HH vitréennes Flou visuel / Myodésopsies HH rétiniennes Baisse variable d’acuité visuelle en fonction de la localisation Causes Déchirures ou décollement de rétine Décollement postérieur du vitré Rétinopathie du diabétique Thromboses veineuses Dégénérescence maculaire liée à l’âge 43

Autres atteintes unilatérales du nerf optique Traumatique Sujets jeunes, prédominance masculine Agression, accident de roulage Trauma cranio-facial direct ou indirect Avulsion, section, compression, ischémie Traitement au cas par cas, peu efficace Génétique = Neuropathie optique de Leber Sujets masculins, souvent jeunes (20 -30 ans) Baisse sévère d’acuité visuelle séquentielle Dyschromatopsie avec scotome central Pas de traitement 44
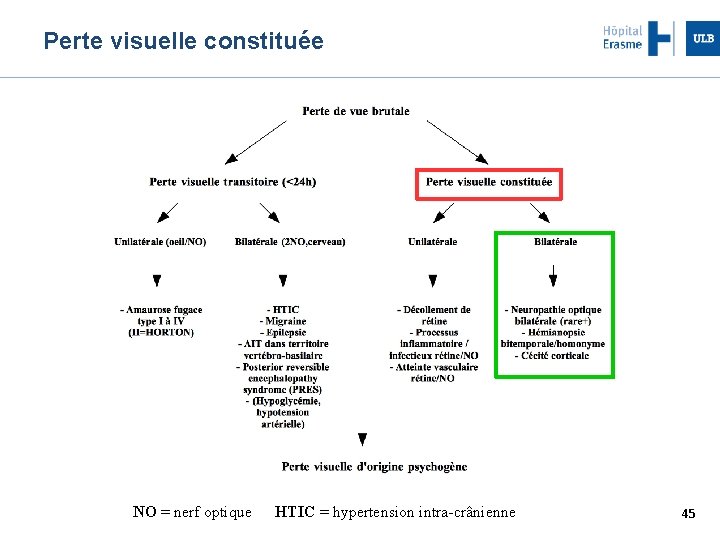
Perte visuelle constituée NO = nerf optique HTIC = hypertension intra-crânienne 45

Neuropathie optique bilatérale simultanée Extrêmement rare Pupilles peu réactives Champ visuel amputé de façon variable Causes Ischémique (Maladie de Horton) Inflammatoire/infectieuse (virale) Apoplexie pituitaire Compressive (anévrysme carotidien géant, méningiome de la base du crâne, craniopharyngiome) Toxique Génétique (Leber) 46
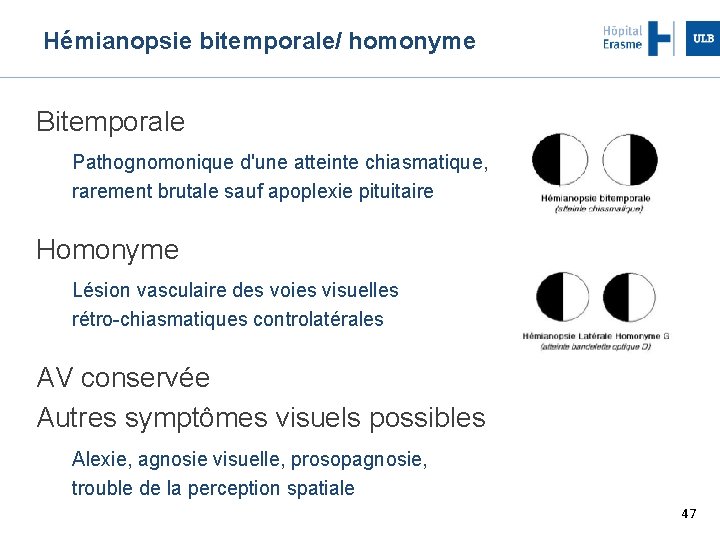
Hémianopsie bitemporale/ homonyme Bitemporale Pathognomonique d'une atteinte chiasmatique, rarement brutale sauf apoplexie pituitaire Homonyme Lésion vasculaire des voies visuelles rétro-chiasmatiques controlatérales AV conservée Autres symptômes visuels possibles Alexie, agnosie visuelle, prosopagnosie, trouble de la perception spatiale 47

Cécité corticale Rare Lésion occipitale bilatérale (rappel, tronc vertébrobasilaire unique) Causes Vasculaire (AVC) Post critique (Crise E) Syndrome d'encéphalopathie postérieure réversible (HTA maligne, (pré)-éclampsie, médicaments immunosuppresseurs / antinéoplasiques) Réflexes photomoteurs normaux ! Fond d’oeil normal 48
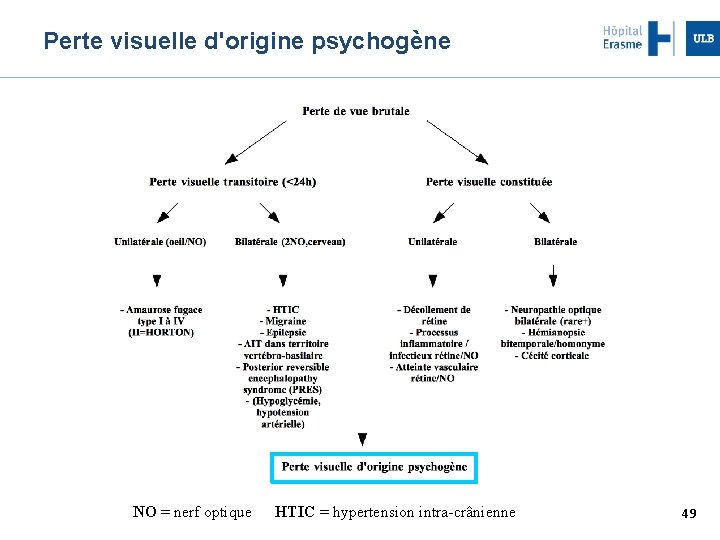
Perte visuelle d'origine psychogène NO = nerf optique HTIC = hypertension intra-crânienne 49

Perte visuelle d'origine psychogène Tous les scénarios possibles Pas de cohérences plaintes/examen Rétrécissement concentrique du champ visuel Signe prédictif Port de lunettes solaires ! Diagnostic d'exclusion 50

Conclusion Anamnèse ESSENTIELLE pour guider ex. clinique et MAP Ligne de conduite Transitoire/ Constituée Unilatérale/ Bilatérale Vraies urgences ophtalmologiques Horton HTIC Décollement de rétine Obstruction artère rétinienne Vraies urgences neurologiques AVC/AIT Apoplexie pituitaire Perte visuelle d'origine corticale 51
- Slides: 51