Le cellule del sangue S Beninati Il sangue

Le cellule del sangue S. Beninati

Il sangue • Il sangue può essere definito un connettivo specializzato composto da una parte corpuscolata: formata dai globuli rossi o eritrociti, globuli bianchi o leucociti e dalle piastrine; e da una parte fluida: il plasma • Le piastrine non sono cellule ma frammenti cellulari originati dal megacariocita

Il sangue • Il sangue rispetta le caratteristiche principali di tutti i connettivi, cioè la presenza di tre elementi essenziali: • La matrice extracellulare: il plasma • La porzione cellulare: emazie e leucociti • Le fibre: presenti solo in seguito alla coagulazione (fibrina)

piastrine eritrocita fibrina
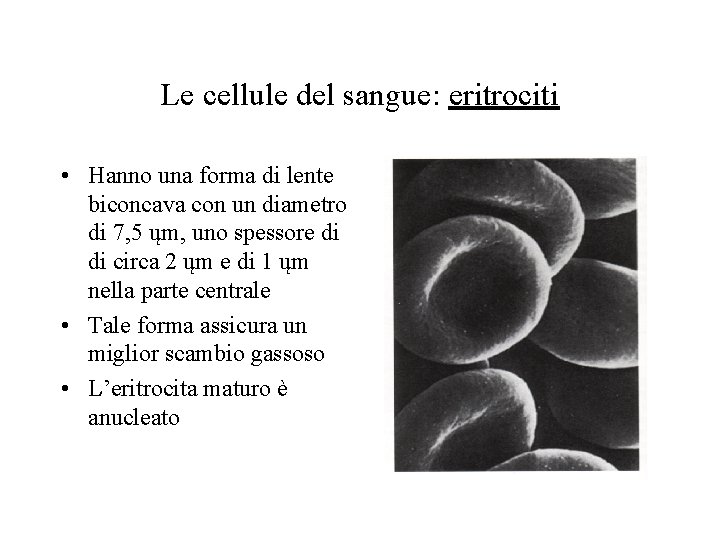
Le cellule del sangue: eritrociti • Hanno una forma di lente biconcava con un diametro di 7, 5 ųm, uno spessore di di circa 2 ųm e di 1 ųm nella parte centrale • Tale forma assicura un miglior scambio gassoso • L’eritrocita maturo è anucleato
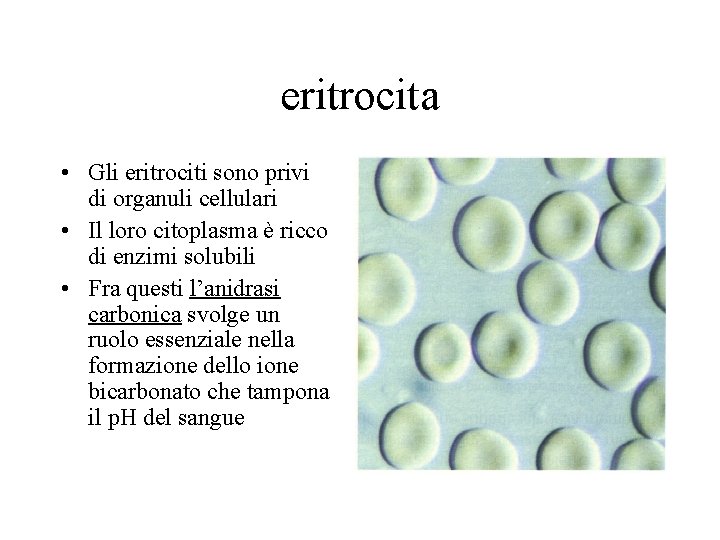
eritrocita • Gli eritrociti sono privi di organuli cellulari • Il loro citoplasma è ricco di enzimi solubili • Fra questi l’anidrasi carbonica svolge un ruolo essenziale nella formazione dello ione bicarbonato che tampona il p. H del sangue
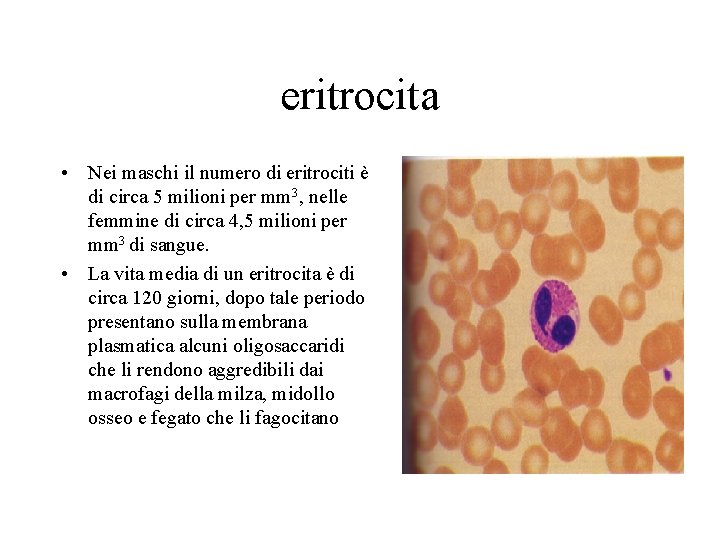
eritrocita • Nei maschi il numero di eritrociti è di circa 5 milioni per mm 3, nelle femmine di circa 4, 5 milioni per mm 3 di sangue. • La vita media di un eritrocita è di circa 120 giorni, dopo tale periodo presentano sulla membrana plasmatica alcuni oligosaccaridi che li rendono aggredibili dai macrofagi della milza, midollo osseo e fegato che li fagocitano

Eritrocita: emoglobina • Gli eritrociti sono ricchi di una proteina tetramerica detta emoglobina dal p. m. 68. 000 Da • La proteina consiste di quattro catene uguali a due, due catene α e due catene β • Ogni catena è legata ad un gruppo eme contenente ferro • L’emoglobina rappresenta il trasportatore dei gas respiratori
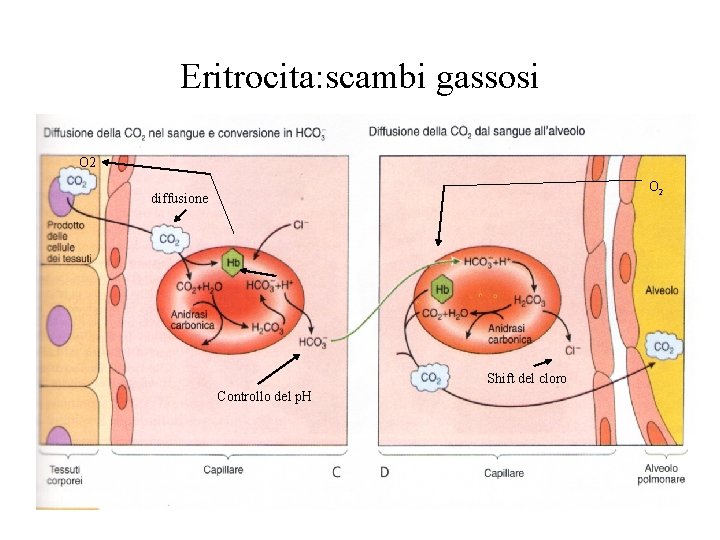
Eritrocita: scambi gassosi O 2 diffusione Shift del cloro Controllo del p. H
Eritrocita: membrana plasmatica • La membrana plasmatica dell’eritrocita è composta per il 50% di proteine, 40% lipidi e 10% di carboidrati • La maggior parte delle proteine sono intrinseche Banda 4. 1

Eritrocita: membrana plasmatica • L’eritrocita si differenzia dalle altre cellule poiché il citoscheletro forma un guscio che sostiene la membrana plasmatica ed è unito ad essa in molti punti • Questa caratteristica permette all’eritrocita di essere flessibile e di potersi spostare facilmente nei capillari dove viaggia “impilato” con gli altri eritrociti
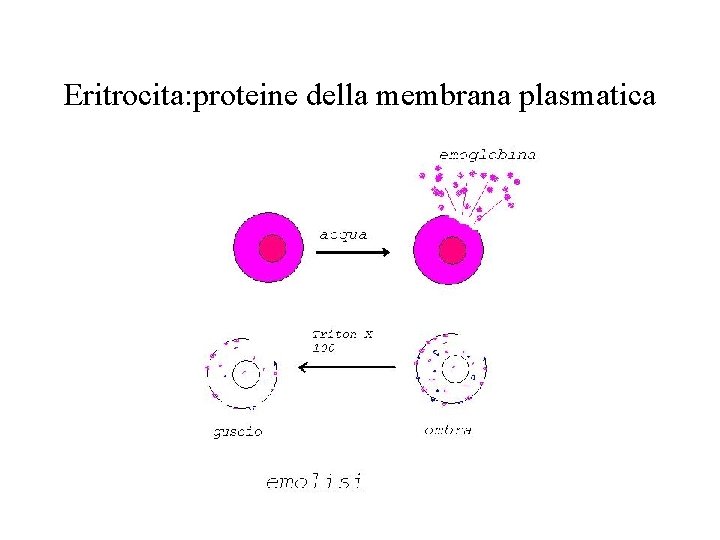
Eritrocita: proteine della membrana plasmatica
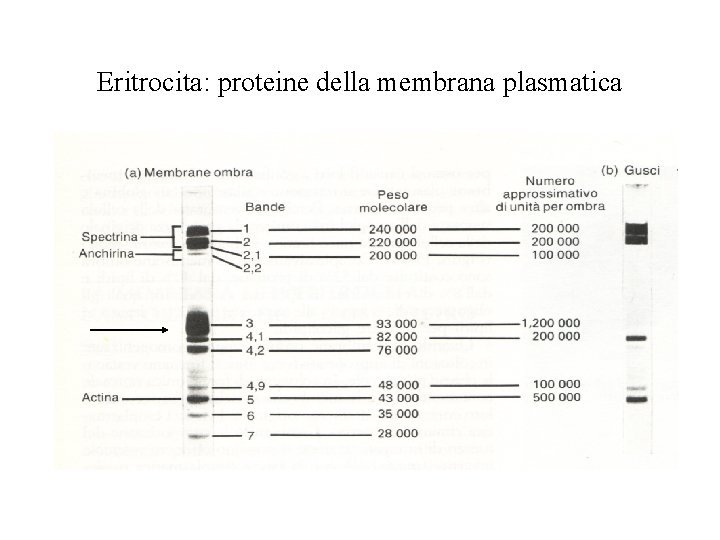
Eritrocita: proteine della membrana plasmatica

Le terminazioni libere dei tetrameri di spectrina sono tenute insieme da catene fibrillari di actina (banda 5) contenenti tropomiosina. L’adducina e la banda 4, 1 favoriscono la interazione actina-spectrina. L’ancoraggio del citoscheletro alla membrana è ottenuto con la banda 2, 1, l’anchirina. A sua volta questa è legata alla banda 3

Eritrocita: i gruppi sanguigni • Sul versante extracellulare degli eritrociti sono presenti catene di carboidrati specifiche e ereditarie che funzionano come antigeni • Tali carboidrati determinano i gruppi sanguigni

Eritrocita: il fattore Rh • Il gruppo o fattore Rh prende il nome dal fatto che è stato isolato per la prima volta dalla scimmia Macacus rhesus • Questo gruppo comprende pù di una dozzina di antigeni anche se alcuni sono rari • I più comuni sono denominati C, D, E • Circa l’ 85% della popolazione possiede uno di questi antigeni e si definisce Rh+

Fattore Rh • Quando una donna Rh- partorisce un bambino Rh+ il passaggio del sangue del bambino nel circolo materno induce la formazione di anticorpi anti Rh. • Al parto successivo la mamma può formare anticorpi anti Rh che potrebbero attaccare gli eritrociti fetali e causare una eritroblastosi fetale che conduce alla morte del neonato • Il trattamento preventivo della madre con agglutinine anti Rh risolve il problema poiché riduce drasticamente gli eventuali anticorpi anti Rh.

Le cellule del sangue: leucociti • Il numero dei leucociti nel sangue è inferiore a quello degli eritrociti. • Nell’adulto il numero oscilla da 6500 a 10. 000 cellule per mm 3 • Svolgono la loro funzione al di fuori del torrente sanguigno, infatti attraversano gli endoteli (diapedesi) ed entrano nel connettivo • La funzione principale è quella di difendere l’organismo da sostanze estranee
Le cellule del sangue: leucociti • Vengono classificati in granulociti e agranulociti Granulocita: basofilo Agranulociti: monocita
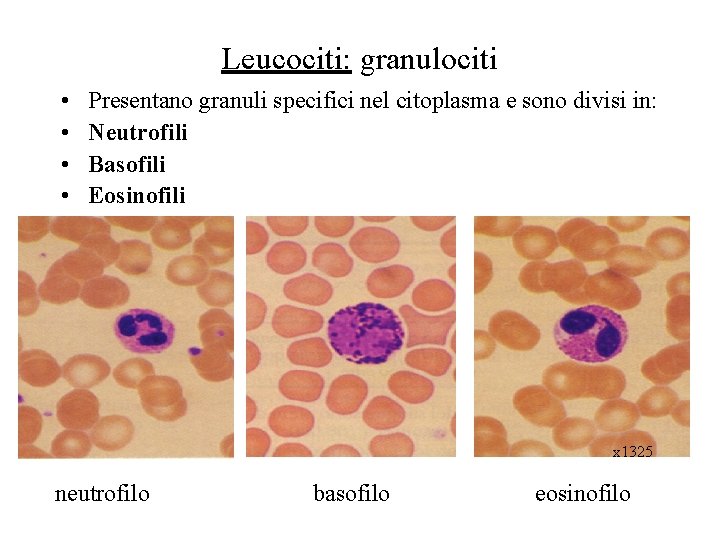
Leucociti: granulociti • • Presentano granuli specifici nel citoplasma e sono divisi in: Neutrofili Basofili Eosinofili x 1325 neutrofilo basofilo eosinofilo
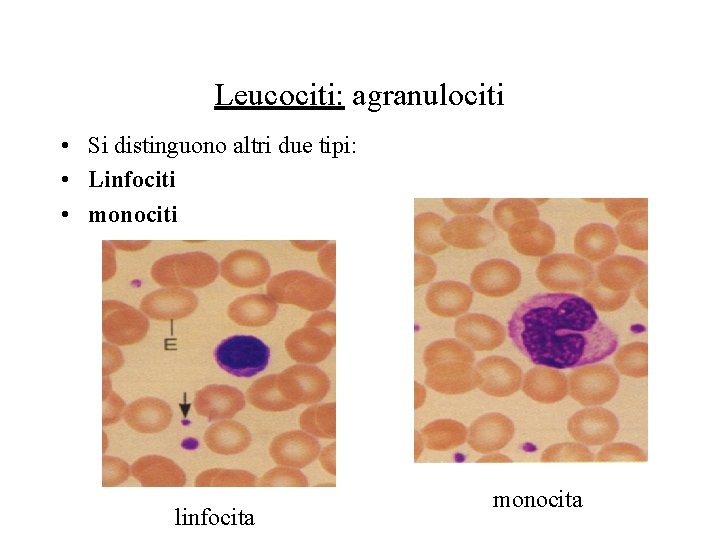
Leucociti: agranulociti • Si distinguono altri due tipi: • Linfociti • monociti linfocita monocita
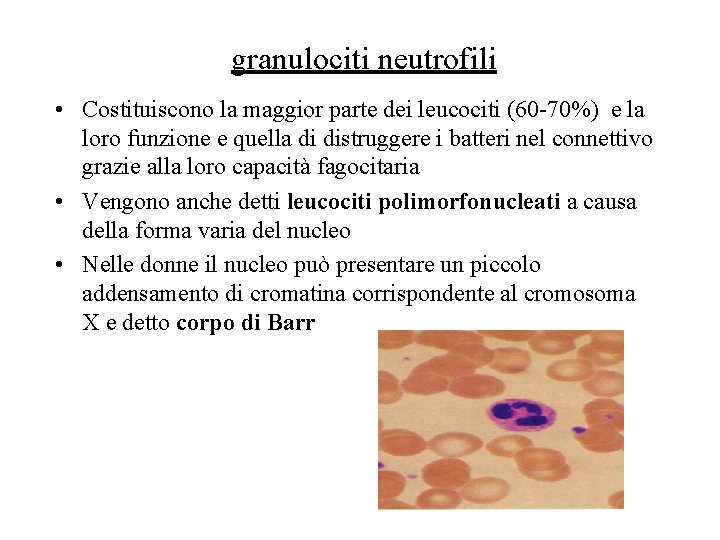
granulociti neutrofili • Costituiscono la maggior parte dei leucociti (60 -70%) e la loro funzione e quella di distruggere i batteri nel connettivo grazie alla loro capacità fagocitaria • Vengono anche detti leucociti polimorfonucleati a causa della forma varia del nucleo • Nelle donne il nucleo può presentare un piccolo addensamento di cromatina corrispondente al cromosoma X e detto corpo di Barr
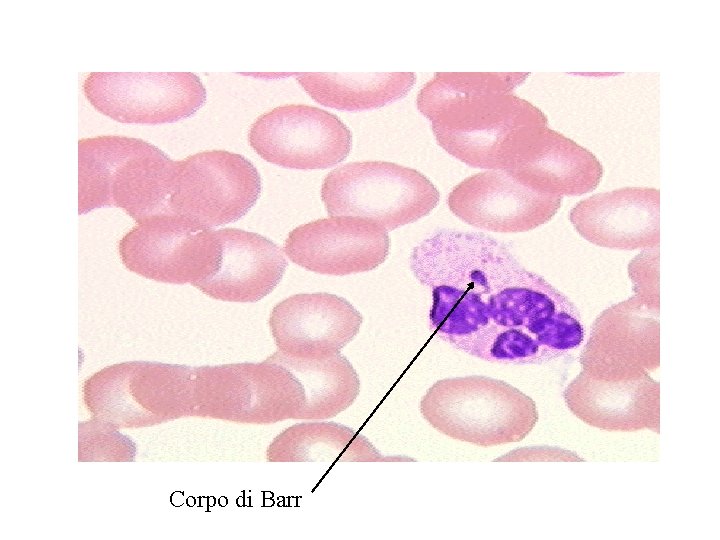
Corpo di Barr

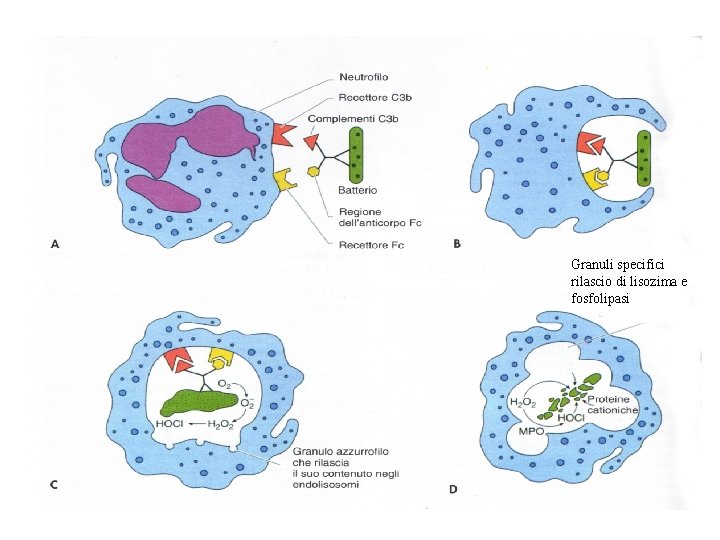
granulociti neutrofili: le granulazioni • • Sono presenti tre tipi di granulazioni: Piccoli granuli specifici Grossi granuli azzurofili Granuli terziari

granulociti neutrofili: le granulazioni

granulociti neutrofili: le granulazioni • Granuli specifici contengono enzimi necessari per la loro funzione antimicrobica. Proteasi, fosfolipasi e alti enzimi litici • Granuli azzurrofili sono dei lisosomi contenenti idrolasi acide, lisozima e un fattore che aumenta la permeabilità (BPI) • Granuli terziari contengono gelatinasi che idrolizza la membrana basale permettendo alle cellule di penetrare nel connettivo

granulociti neutrofili: le funzioni • I neutrofili migrano nel connettivo nelle zone invase dai microorganismi • Penetrano nella regione infiammata aderendo inizialmente agli endoteli per mezzo di recettori specifici. • Tale adesione stimola la produzione di interleuchina-1 e del fattore di necrosi tumorale che inducono le cellule endoteliali ad esprimere una molecola di adesione detta ICAM-1 , alla quale si legano le integrine dei neutrofili • I neutrofili si bloccano, smettendo di migrare e attraversano l’endotelio invadendo il connettivo e fagocitando i batteri. • Innescano inoltre il processo infiammatorio rilasciando molecole denominate leucotrieni.
Granuli specifici rilascio di lisozima e fosfolipasi
granulociti eosinofili • Rappresentano meno del 4% dei leucociti totali

granulociti eosinofili: i granuli • Contengono granuli specifici e granuli azzurrofili • Al ME i granuli specifici presentano una parte interna più densa e da una parte esterna meno densa • L’interno contiene agenti proteici antiparassitari e una neurotossina • I granuli azzurrofili sono lisosomi atti ad idrolizzare i complessi antigene-anticorpo e i parassiti fagocitati.
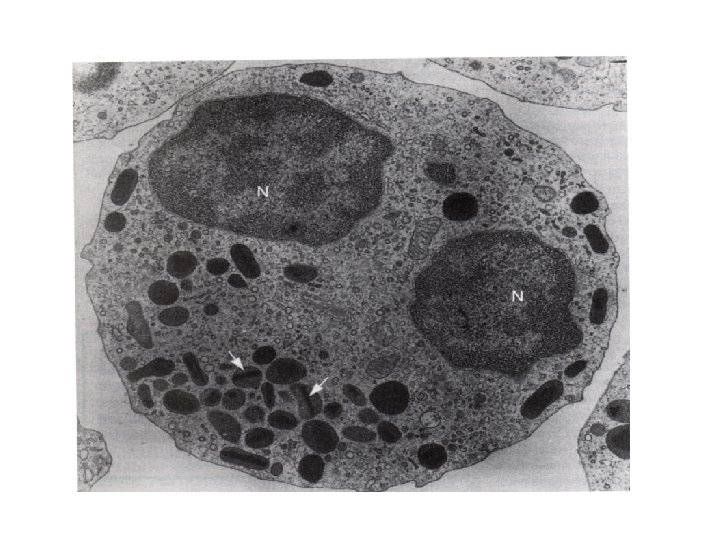

granulociti eosinofili: funzioni • La loro migrazione è favorita dalla presenza di istamina, del fattore chemiotattico eosinofilo e dei leucotrieni, da parte dei basofili e neutrofili, grazie a recettori specifici di membrana • Gli eosinofili riescono a perforare la parete del parassita grazie alle proteine della porzione interna dei granuli specifici, provocandone la morte
granulociti basofili • Rappresentano meno dell’ 1% dei leucociti totali • Possiedono un nucleo ad S mascherato da numerosi granuli • Sulla membrana plasmatica presentano i recettori per le Immunoglobuline E (Ig. E)

granulociti basofili: i granuli • • Contengono granuli specifici e azzurofili I granuli specifici si colorano in blu scuro con il Giemsa Sono disposti alla periferia cellulare Contengono eparina, istamina, dal punto di vista funzionale i basofili sono simili ai mastociti • I granuli azzurrofili sono lisosomi

granulociti basofili: funzioni • Agiscono come iniziatori dei processi infiammatori • Alcuni particolari antigeni inducono la produzione da parte delle plasmacellule di immunoglobuline E (Ig. E) • Un frammento (Fc) di queste immunoglobuline si attacca ai recettori presenti sulla membrana dei basofili e dei mastociti senza alcun effetto apparente. • Quando lo stesso antigene penetra nell’organismo trova gli anticorpi pronti e si lega ad essi inducendo il rilascio del contenute dei granuli specifici • Il rilascio di istamina provoca una reazione anafilattica, che può condurre allo shock anafilattico

Agranulociti: monociti • • Rappresentano il 3 -8% dei leucociti totali Sono le cellule più voluminose e sono note come macrofagi Il nucleo è grande eccentrico e “tarlato” Presenta numerosi granuli azzurrofili Permangono in circolo per pochi giorni attraversando gli endoteli e trasformandosi in macrofagi

Monociti: funzioni • La loro funzione si svolge essenzialmente come macrofagi • I macrofagi fagocitano qualunque materiale estraneo • Producono citochine coinvolte nei processi infiammatori e immunitari • Alcuni macrofagi noti come cellule che presentano l’antigene, fagocitano gli antigeni e ne presentano le porzioni maggiormente antigeniche, dette epitopi, alle cellule immunocompetenti (linfociti T) • In presenza di antigeni corpuscolati i macrofagi si associano formando le cellule giganti da corpo estraneo
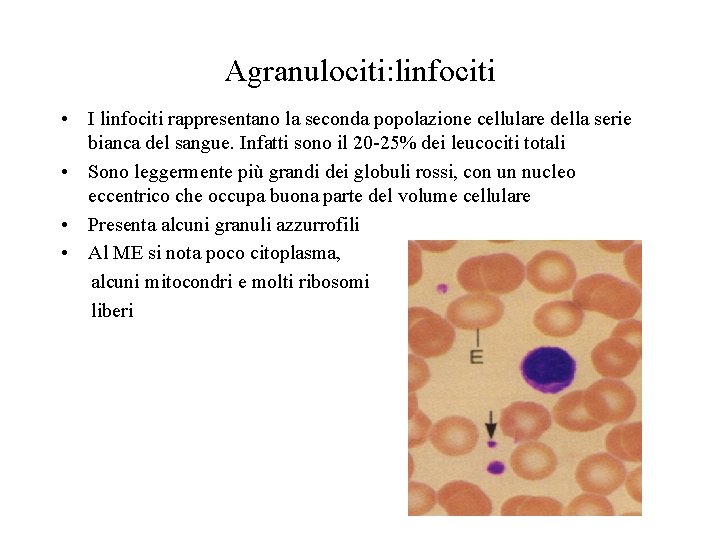
Agranulociti: linfociti • I linfociti rappresentano la seconda popolazione cellulare della serie bianca del sangue. Infatti sono il 20 -25% dei leucociti totali • Sono leggermente più grandi dei globuli rossi, con un nucleo eccentrico che occupa buona parte del volume cellulare • Presenta alcuni granuli azzurrofili • Al ME si nota poco citoplasma, alcuni mitocondri e molti ribosomi liberi
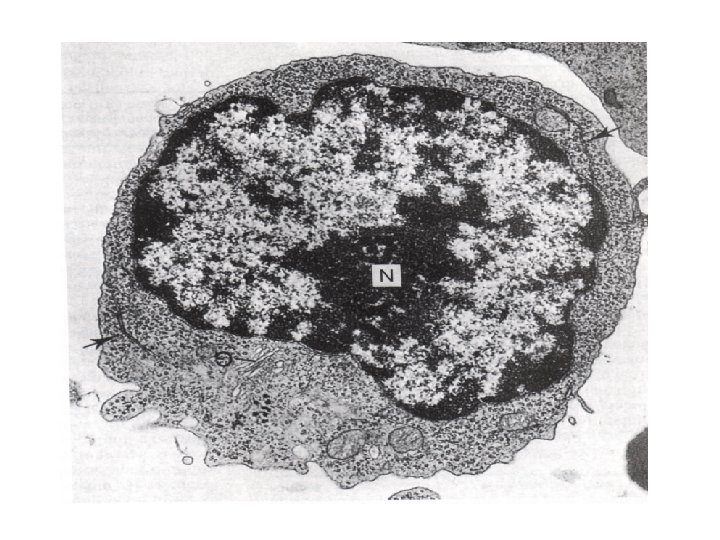

Agranulociti: linfociti • • Sono stati identificati tre tipi di linfociti: Linfociti T (80%) Linfociti B (15%) Null cells o Natural Killer (5%) • Questi tre tipi di linfociti non sono distinguibili dal punto di vista funzionale, ma solamente mediante tecniche di immunoistochimica che evidenziano marker di superficie diversi

Linfociti: funzioni • In generale i linfociti B sono responsabili del sistema immunitario in generale, mentre le cellule T sono responsabili del sistema immunitario mediato da cellule • Per divenire competenti i linfociti migrano in organi specifici dove maturano sviluppando proteine di superficie altamente specifiche • Le cellule B diventano immunocompetenti nel midollo osseo • Le cellule T prodotte nel midollo osseo, maturano nella corticale del timo

Linfociti: funzioni • Una volta maturati i linfociti migrano nel sistema linfoide e formano cloni cellulari capaci di rispondere allo stesso antigene • Dopo stimolazione con l’antigene sia i B che i T si differenziano in due sottogruppi: • Cellule con memoria • Cellule effettrici

linfociti • Cellule con memoria: • Non partecipano alla risposta immunitaria, ma rimangono come componenti di quel clone di memoria immunitaria pronte a rispondere se si ripresentasse lo stesso antigene • Cellule effettrici: • Sono linfociti immunocompetenti che possono portare a termine la loro funzione immunitaria (l’eliminazione dell’antigene)

Linfociti: cellule effettrici • I linfociti B sono responsabili della risposta immunitaria umorale • Si possono differenziare in plasmacellule, capaci di produrre anticorpi contro l’antigene

Linfociti: cellule effettrici • I linfociti T sono responsabili della risposta immunitaria mediata da cellule • Alcuni si differenziano in linfociti T citotossici responsabili del contatto diretto e dell’uccisione di cellule estranee o trasformate da virus • Altre cellule T sono coinvolte nell’inizio e sviluppo (ma anche nella soppressione) delle risposte immunitarie sia umorale che mediata da cellule per mezzo della produzione di molecole segnale dette linfochine

Linfociti: null cells • Sono composte da due distinte popolazioni cellulari: • Cellule staminali capaci di dare origine a tutti gli elementi figurati del sangue • Cellule Natural Killer che sono in grado di uccidere cellule estranee o trasformate, senza l’intervento del timo o dei linfociti T

Emopoiesi • L’emopoiesi rappresenta l’insieme dei processi cellulari tesi alla formazione degli elementi figurati del sangue • Si può distinguere una emopoiesi prenatale e una postnatale • L’emopoiesi prenatale è a sua volta divisa in quattro fasi: • Mesoblastica • Epatica • Splenica • mieloide

Emopoiesi prenatale: fase mesoblastica • La formazione delle cellule ematiche inizia alla seconda settimana nel mesoderma del sacco vitellino (fase mesoblastica) dove le cellule mesenchimali si aggregano in gruppi detti isole sanguigne. • Le cellule periferiche daranno luogo alle pareti vasali, mentre le altre diventano eritroblasti che si differenziano in eritrociti

Emopoiesi prenatale: fase epatica e splenica • Verso la sesta settimana di vita intrauterina appare la fase epatica. Gli eritrociti sono ancora nucleati e verso l’ottava settimana compaiono i leucociti • Nel secondo trimestre inizia la fase splenica che insieme a quella epatica va avanti fino al termine della gravidanza.

Emopoiesi prenatale: fase mieloide • Inizia verso la fine del secondo trimestre e mano che si sviluppa il sistema scheletrico, il midollo osseo assume un ruolo sempre più importante nella produzione di cellule ematiche • Il fegato (fase epatica) e la milza (fase splenica) non partecipano alla emopoiesi postnatale

Emopoiesi postnatale: cellule staminali emopoietiche pluripotenti • L’emopiesi postnatale avviene quasi esclusivamente nel midollo osseo • Tutte le cellule del sangue derivano da cellule staminali emopoietiche pluripotenti (PHSC) che sono circa lo 0, 1% di tutte le cellule nucleate del midollo osseo • Le PHSC oltre a mantenere la loro popolazione possono produrre due tipi di cellule staminali emopoietiche multipotenti (CFU-S e CFU-Ly)

Emopoiesi postnatale: cellule staminali emopoietiche multipotenti • Il tipo CFU-S è precursore della linea mieloide: eritrociti, granulociti, monociti e piastrine • Il tipo CFU-Ly è precursore delle cellule della linea linfoide (cellule B e T) • Le cellule progenitrici che derivano dalle CFU sono unipotenti, cioè formano una sola linea cellulare • Le cellule precursori che derivano dalle progenitrici perdono la capacità di autoriprodursi


Eritropoiesi • L’eritropoiesi è la formazione dei globuli rossi • Il numero di cellule formato giornalmente è molto elevato • Tale produzione è resa possibile dalla presenza di due cellule progenitrici unipotenti derivanti dal tipo CFU-S • Queste sono le BFU-E e le CFU-E dette unità eritrocitarie • Il differenziamento delle CFU-S in BFU-E è indotto dalla eritropoietina prodotta dai reni in carenza di globuli rossi
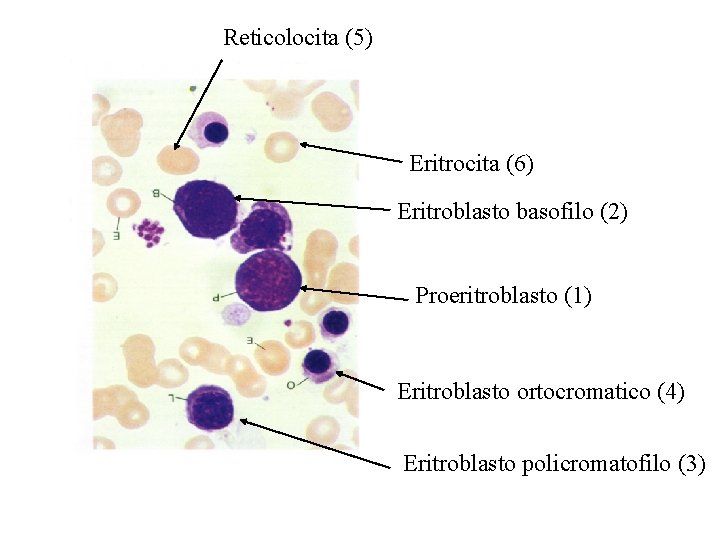
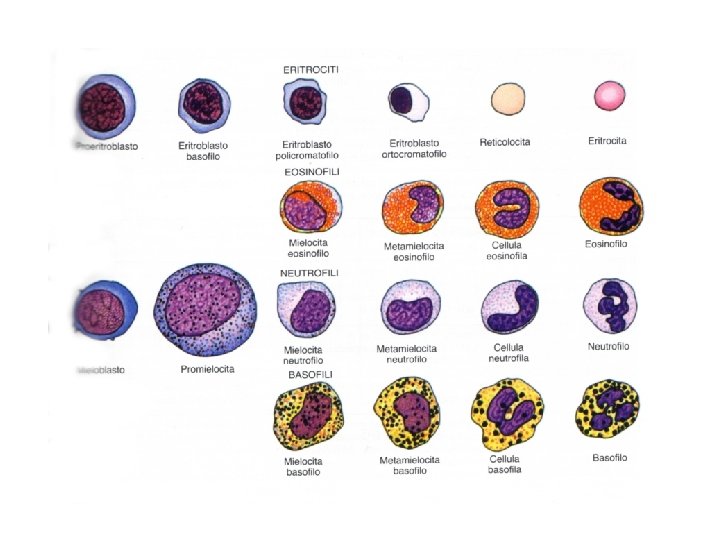
Reticolocita (5) Eritrocita (6) Eritroblasto basofilo (2) Proeritroblasto (1) Eritroblasto ortocromatico (4) Eritroblasto policromatofilo (3)
- Slides: 57