Las funciones reproductoras del varon pueden dividirse en

























































- Slides: 64


Las funciones reproductoras del varon pueden dividirse en tres apartados principales: • ESPERMATOGENESIS. • LA REALIZACION DEL ACTO SEXUAL MASCULINO. • LA REGULACION DE LAS FUNCIONES REPRODUCTORAS DEL VARON.

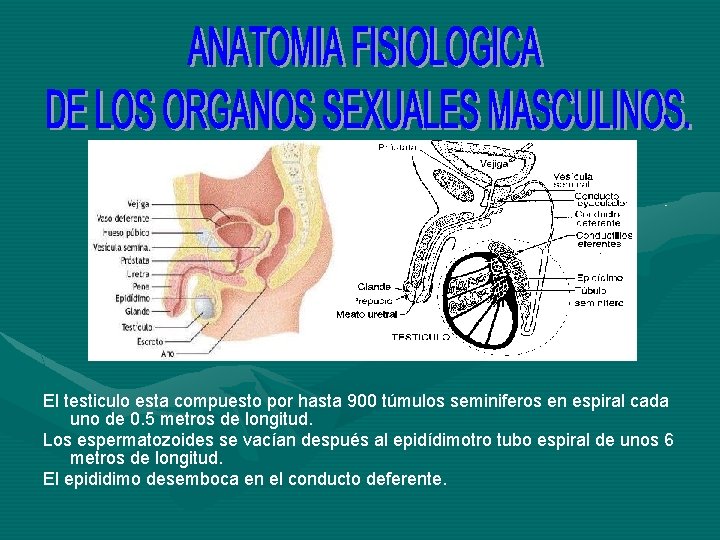
El testiculo esta compuesto por hasta 900 túmulos seminiferos en espiral cada uno de 0. 5 metros de longitud. Los espermatozoides se vacían después al epidídimotro tubo espiral de unos 6 metros de longitud. El epididimo desemboca en el conducto deferente.

Dos vesículas seminales localizadas una a cada lado de la prostata , se bacian en el extremo prostatico de la ampolla. Los conductos prsotaticos de la glandula se vacian a su vez, en el conducto eyaculador. finalmente la uretra es el ultimo eslabon de la comunicación del testiculo con el exterior. ESPERMATOGENESIS. La espermatogénesis es el mecanismo encargado de la producción de espermatozoides; es la gametogénesis en el macho. Este proceso se desarrolla en los testículos. La espermatogénesis tiene una duración aproximada de 65 a 75 días en la especie humana, que se extiende desde la adolescencia y durante toda la vida del macho.

ETAPAS DE LA ESPERMATOGENESIS • • • La espermatogénesis consta de tres etapas bien definidas: Multiplicación Crecimiento Maduración Los espermatozoides presentan tres zonas bien diferenciadas: la cabeza, el cuello y la cola. La primera es la de mayor tamaño, contiene los cromosomas de la herencia y lleva en su parte anterior un pequeño saliente o acrosoma cuya misión es perforar las envolturas del óvulo. En el cuello se localiza el centrosoma y las mitocondrias, y la cola es el filamento que le permite al espermatozoide "nadar" hasta el óvulo para fecundarlo.

Meiosis. A lo largo de un periodo en promedio de 24 dias, cada espermatogonia que atravieza la barrera y penetra en la capa de celulas de sertolo se modifica progresivamente y aumenta de tamaño para formar un espermatosito primario grande. Durante la etapa de modificacion de la fase de espermatosito a la fase de espermatide, los 46 cromosomas (23 pares de cromosomas) del espermatosito se dividen de manera que 23 cromosomas van auna espermatide y 23 a la otra.

CROMOSOMAS SEXUALES En cada espermatogonia, uno de los 23 pares de cromosomas transporta la informacion genetica que determina el sexo del desendiente. Durante la division meiotica, el cromosoma masculino Y se dirige a una espermatide, que se convierte en un espermatozoide masculino, y el cromosoma femenino X va a otra espermatide, que se convierte en un espermatozoide femenino.

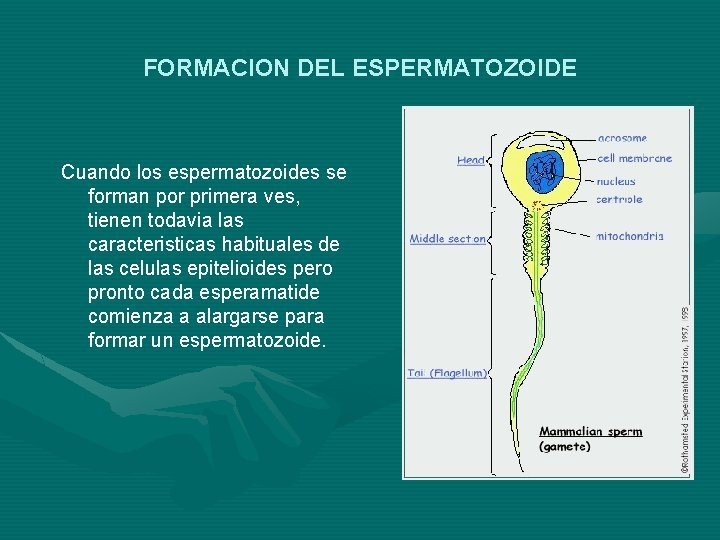
FORMACION DEL ESPERMATOZOIDE Cuando los espermatozoides se forman por primera ves, tienen todavia las caracteristicas habituales de las celulas epitelioides pero pronto cada esperamatide comienza a alargarse para formar un espermatozoide.

En la parte externa de los dos tercios anteriores de la cabeza existe una capa gruesa denominada acrosoma. La cola del espermatozoide denominada flagelo tiene tres componentes principales. • Un esqueleto central constituido por 11 microtubulos denominados en conjunto axonema. • Una membrana celulara que revsite el axonema. • Una serie de mitocondrias que rodean el axonema de la porcion proximal de la cola(denominada cuerpo de la cola)

FACTORES HORMONALES QUE ESTIMULAN LA ESPERMATOGENESIS • LA TESTOSTERONA: Secretada por als celulas de leydig localizadas en el intersticio testicular, es esencial para el crecimiento y la division de las celulas germinales testiculares. • LA HORMONA LUTEINIZANTE: Secretada por la adenohipofisis, estimula la secrecion de testosterona por las celulas de leydig. • LA HORMONA FOLICULOESTIMULANTE: Tambien secretada por la adenohipofisis , estimula las celulas de sertoli. • LOS ESTROGENOS: Formados apartir de la testosterona por las celulas de sertoli cuando son estimuladas por la hormona foliculoestimulante, son tambien probablemente son tambien esenciales para la espermatogenesis. • LA HORMONA DEL CRECIMIENTO: Es necesaria para controlar las funciones metabolicas basicas de los testiculos

ALMACENAMIENTO DE LOS ESPERMATOZOIDES. Los dos testiculos del ser humano adulto forman unos 120 millones de espermatozoides diarios. Uan pequeña cantidad de ellos puede alamcenarse en el epididimo pero la mayoria se almacena ene l conducto deferente. Tras la eyaculacion los espermatozoides se vuelven moviles y tambien capaces de fecundar el ovulo, un proceso denominado maduracion. Las celulas de sertoli y el epitelio del epididimo secretan un liquido nutritivo especial que es eyaculado junto con los espermatozoides

FUNCION DE LAS VESICULAS SEMINALES Cada vesicula seminal es un tubulo tortuoso, lobulado, revestido por un epitelio que secreta un material mucoiderico en fructuosa, acido citrico y otras sustancias nutritivas. FUNCION DE LA GLANDULA PROSTATICA. La glandula prostatica secreta un liquido poco denso lechoso que contiene ion citrato, calcio, ion fosfato, una enzima de coagulacion y una profinolisina. El carácter ligeramente alcalino del liquido prostatico puede ser bastante importante para el éxito de la fecundacion. En consecuencia e sprobable que el liquido prostatico, ligeramente alcalino, ayude a neutralizar la acides de estos otros liquidos tras la eyaculacion y facilite la movilidad y fertilidad de los espermatozoides

SEMEN El semen o esperma es un líquido viscoso y blanquecino, lechoso, que es excretado por el pene durante la eyaculación, al final del acto sexual o de la masturbación. El semen es producido por las glándulas del tracto urogenital masculino. El semen eyaculado durante el acto sexual se compone del liquido y los espermatozoides del conducto deferente. El grueso del volumen del semen es liquido de las veciculas seminales. El liquido prostatico confiere al semen un aspecto lechoso y el liquido de las vesiculas seminales y de las glandulas mucosas la consistencia mucoide

CAPACITACION DE LOS ESPERMATOZOIDES QUE POSIBILITA SU PENETRACION EN EL OVULO Despues de la expulsion de los espermatozoides en el semen son incapases de hacer su tarea de fecundare en el ovulo. Sin embargo hay un conjunto de cambios que reciben el nombre de capacitacion de los espermatozoides, normalmente requieren de 1 a 10 horas.

ENZIMAS DEL ACROSOMA, LA REACCIÓN DEL ACROSOMA Y PENETRACION EN EL ÓVULO. Cuando el ovulo es expulsado del folículo ovárico a la trompa de Falopio, lleva consigo muchas capas de células de la granulosa. Antes de que un espermatozoide pueda fecundar el óvulo, debe atravesar la capa de células de la granulosa, y después de penetrar a través de la densa cubierta del propio óvulo, la zona pelúcida. Al alcanzar la zona pelucida del óvulo, la membrana anterior del espermatozoide se liga específicamente a las proteínas receptoras de la zona pelúcida.

En otros 30 minutos, se fusionan las membranas de la cabeza del espermatozoide y del ovocito, formando una sola célula. ¿POR QUÉ SOLO PENETRA UN ESPERMATOZOIDE EN EL OVOCITO ? La razón no se conoce del todo pero pocos minutos después de la penetración del primer espermatozoide en la zona pelucida, difunden iones de calcio a través de la membrana del ovocito y hacen que se liberen por exocitosis numerosos gránulos corticales del ovocito al espacio perivitelino. Estos gránulos contienen sustancias que impregnan todas las porciones de la zona pelucida e impiden que se unan mas espermatozoides, incluso hacen que se desprendan los espermatozoides que ya se ha unido.

El epitelio de los túbulos seminíferos pueden destruirse por varias enfermedades. Efecto de la temperatura sobre la espermatogénesis El aumento de la temperatura de los testículos puede impedir la espermatogénesis causando la degeneración de la mayor parte de las células de los túbulos seminíferos además de las espermatogonias. CRIPTORQUIDIA. Significa falta de descenso de un testículo desde el abdomen al escroto. Un testículo que permanece de por vida en el interior de la cavidad abdominal es incapaz de formar espermatozoides. La secreción de testosterona.

Efecto del recuento de espermatozoides sobre la fertilidad. Eyaculación: 3. 5 mililitros – 400 millones espermatozoides Mlt= 120 millones espermatozoides Infertilidad – menos de 20 millones/mlt Efecto de la morfología y la motilidad de los espermatozoides sobre la fertilidad. Siempre que la mayoría de los espermas sean morfológicamente anormal o se encuentren inmóviles, es probable que la persona es estéril, aunque el resto de los espermas sean aparentemente normales.

Estimulación neuronal para la realización del acto sexual masculino. La fuente más importante de señales nerviosas sensitivas para la iniciación del acto sexual masculino es el glande del pene porque contiene un órgano sensitivo que transmite al SNC una sensación sexual. La acción de masaje del glande estimula los órganos sensitivos terminales, y las señales sexuales, a su vez, se propagan a través del nervio pudendo, y después por el plexo sacro, la porción sacra de la médula a áreas no definidas del encéfalo. Los impulsos también pueden penetrar en la médula espinal procedentes de áreas próximas al pene para ayuda a estimular el acto sexual.

Elemento psíquico de la estimulación sexual. pensamientos, sueños =eyaculación. Integración del acto sexual masculino en la médula espinal. El acto sexual masculino es el resultado de mecanismos reflejos intrínsecos integrados en la médula espinal sacra y lumbar, y estos mecanismos pueden iniciarse tanto por estimulación psicológica del encéfalo o por una estimulación sexual real de los órganos sexuales, pero habitualmente por ambas.

Erección: Función de los nervios parasimpáticos. Primer efecto de la estimulación, el grado de erección es proporcional al grado de estimulación. Impulsos parasimpáticos. Estas fibras parasimpáticas se cree secretan óxido nítrico (relaja arterias del pene, el tejido eréctil ), péptido intestinal vaso activo o ambos, además acetilcolina. El tejido eréctil no es otra cosa que grandes sinusoides cavernosos vacíos de sangre porque se dilatan enormemente cuando la sangre arterial fluye. Esta rodeado de revestimientos fibrosos, por tanto, la elevada presión en el interior de los sinusoides provoca un abombamiento del tejido eréctilde forma tal que el pene se endurece y se alarga. Fenómenos al que se le llama erección.

Lubricación: función parasimpática Los impulsos parasimpáticos hacen que las gládulas uretrales y las glándulas bulbouretrales secreten moco. Este moco fluye por la uretra. Emisión y Eyaculación: Culminación del acto sexual. Cuando el estímulo sexual es muy intenso, la médula espinal emite impulsos simpáticos que abandonan la médula y y pasan a los órganos genitales por los plexos simpáticos hipogástricos y pélvicos para iniciar la emisión, el preludio de la eyaculación. La emisión comienza con la contracción del conducto deferente y del a ampolla para provocar la expulsión espermas. Estos líquidos se mezcla con el moco y forman el semen. La contracción rítmica de los órganos genitales internos y la contracción de los músculos isquiocavernosos y bulbocavernosos que comprimen las bases del tejido eréctil peneano. (eyaculación) Emisión+Eyaculación= orgasmo masculino Al terminar desaparece casi por completo en 1 o 2 min, la erección termina. Resolución.


Secreción de testosterona por las células intersticiales de Leydig de los testículos. Los testículos secretan hormonas reciben el nombre de adrógenos: testosterona, dihidrotestosterona, androstendiona. La cantidad de testosterona es la más importante. La testosterona es convertida en los tejidos diana en la dihidrostestosterona, una hormona más activa. La testosterona se forma en las células intersticiales de leydig situadas en los intersticiales quedan entre los túbulos seminíferos y que constituyen aproximadamente el 20% de la masa de los testículos adultos. Las células de Leydig son casi inexistentes en los testículos durante la niñez, son numerosas en el recién nacido varón durante los p rimeros meses de vida y en el varón aduto en cualquier momento después de la pubertad.

Secreción de andrógenos en otros lugares del organismo. Andrógeno significa cualquier hormona esteroidea con efectos masculinizantes. Química de los andrógenos. Todos los andrógenos son compuestos por esteroideos. Los andrógenos pueden sintetizarse a partir del colesterol o directamente desde la acetil coenzima A. Metabolismo de la Testosterona. Gran parte de la testosterona que se fija a los tejidos se convierte en el inetrior de las células en dihidrotestosterona especialmente en ciertos órganos diana como la glándula prostática en el adulto y os genitales externos el feto varón. Degradación y Excreción de la Testosterona. La testosterona que no se fija a los tejidos se convierte con rapidez, principalmente en el hígado, en androsterona y deshidroepiandrosterona, y simultáneamente es conjugada a glucorónidos o sulfatos. Estos son excretados al intestino con la bilis o a la orina por los riñones.

Producción de estrógenos en el varón. Es dudosa la procedencia exacta de los estrógenos en el varón. 1) La concentración de estrógenos en e líquido de los túbulos seminíferos es bastante elevada y probablemente desempeñan un papel importante en la espermatogénesis. 2) Se forman en las células de Sertoli por conversión de parte de la testosterona en estradiol. 3) 2) Los estrógenos se forman a partir de la testosterona y del androstenodiol en otros tejidos del organismo (hígado)

Responsable de las distinciones del cuerpo. Los testículos son estimulados por la gonadotropina coriónica placentaria para producir testosterona. La producción de testosterona comienza en la pubertad, y continúa durante la mayor parte del resto de la vida.

Funciones de la testosterona durante el desarrollo fetal. Comienza en la 7° semana de vida embrionaria La extirpación de los testículos en el feto masculino de corta edad provoca el desarrollo de órganos sexuales femeninos. Es responsable del desarrollo de las características corporales masculinas. También induce la formación de la glándula prostática , las vesículas seminales y conductos genitales masculinos, ala vez que suprime la formación de los órganos sexuales femeninos. Efecto de la testosterona en el descenso de los testículos. Los testículos descienden al escroto durante los últimos 2 o 3 meses de gestación (testosterona).


Efectos de la Testosterona sobre el Desarrollo de las Características Sexuales Primarias y Secundarias del Adulto Tras la pubertad, el aumento de la secreción de testosterona hace que el pene, el escroto y los testículos aumenten unas 8 veces de tamaño antes de los 20 años de edad. Además se producen los caracteres sexuales secundarios que lo distinguen de la mujer los cuales son:


“EFECTOS SOBRE LA DISTRIBUCION DEL PELO CORPORAL” La testosterona hace crecer el pelo sobre el pubis hacia arriba a lo largo de la línea alba, a veces hasta el ombligo y por encima; en la cara; habitualmente en el pecho, y menos frecuentemente en otras regiones como la espalda. “CALVICIE” La testosterona disminuye el crecimiento del pelo en la parte superior de la cabeza; un hombre que carece de testiculos funcioonales no se queda calvo.

“EFECTOS SOBRE LA VOZ” Ocasiona hipertrofia de la mucosa laringea y aumenta la laringe. “EFECTOS SOBRE LA PIEL Y EL DESARROLLO DEL ACNE” Aumenta el espesor de la piel en todo el cuerpo y aumenta la dureza de los tejidos subcutáneos. Aumenta la tasa de secrecion de las glandulas sebaceas

“EFECTOS SOBRE LA FORMACION DE PROTEINAS Y EL DESARROLLO MUSCULAR” El crecimiento muscular se asocia con un aumento de las proteínas en las partes no musculares del cuerpo. Muchas de las alteraciones cutáneas se deben al deposito de proteínas en la piel. Debido al gran efecto de la testosterona y de otros andrógenos sobre la musculatura del cuerpo, los andrógenas sintéticos son muy usados por los deportistas para mejorar su rendimiento muscular.

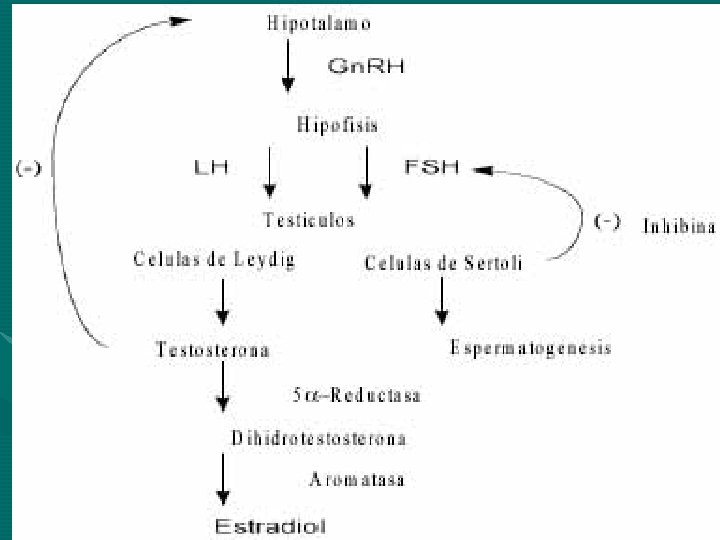
“CONTROL DE LAS FUNCIONES SEXUALES MASCULINAS POR HORMONAS DEL HIPOTALAMO Y DE LA ADENOHIPOFISIS” Una parte importante del control de las funciones sexuales, tanto en el varón como en la mujer, comienza con la secreción de hormona liberadora de gonadotropinas (Gn. RH) por el hipotálamo. Esta hormona a su vez estimula la adenohipofisis para secretar otras hormonas llamadas gonadotropinas: hormona Liteinizante (LH) y hormona foliculostimulante (FSH). A su vez, la LH es el estimulo primario para la secreción de testosterona por los testículos; la FSH estimula principalmente la espermatogenesis.

La LH y la FSH, son secretadas por las mismas células de la adenohipofisis, denominadas gonadotropos. En ausencia de Gn. RH procedente del hipotálamo, los gonadotropos prácticamente no secretan LH y FSH. LH y la FSH son glucoproteínas. Ejercen sus efectos sobre los tejidos diana en los testículos principalmente activando el sistema del segundo mensajero del monofosfato de adenosina cíclico, que a su vez activa sistemas enzimáticos específicos en las células diana respectivas. La testosterona es secretada por las células intersticiales de Leydig de los testículos, pero solo cuando son estimulados por la LH hipofisaria

“REGULACION DE LA ESPERMATOGENESIS POR LA FSH Y LA TESTOSTERONA” La FSH se liga a receptores específicos situados sobre las células de Sertoli en los túbulos seminíferos. Esto hace que estyas celulas crezcan y secreten varias sustancias espermatogenicas. Simultáneamente, la testosterona que difunde al interior de los tubulos desde las celulas de Leydig de los espacios intersticiales también ejerce un poderoso efecto local sobre la espermatogenesis. Para iniciar la espermatogenesis, son necesarias, pues, tanto la FSH como la testosterona

“ANOMALIAS DE LA FUNCION SEXUAL MASCULINA” *HIPOGONADISMO *TUMORES TESTICULARES *HIPERGONADISMO




Articulo 1 INTRODUCCIÓN: QUÉ ENTENDEMOS POR IMPOTENCIA. LA IMPOTENCAI DÇRELACIONADA CON LAS HORMONAS MASCULINAS. Algunas definiciones Según Masters y Johnson(1970), existe un trastorno por impotencia cuando el hombre tiene erecciones con calidad insuficiente para la penetración o le cuesta mantenerlas o simplemente no las consigue y todo ello con la finalidad de establecer con éxito una relación de coito. La definición de Kaplan (1974) es, a mi criterio algo más sencilla y operativa, establece la existencia de la impotencia cuando el hombre no consigue alcanzar la erección en el 25% de sus contactos sexuales. Kilmann y Auerbach (1979) dicen que hay impotencia cuando el hombre puede lograr y mantener una erección el tiempo suficiente para realizar el coito y eyacular, en por lo menos, un 75% de las ocasiones. Este tipo de disfunción sexual que estamos analizando, y que encuadramos dentro de los problemas de la excitación, en relación a las fases de la respuesta sexual humana ( Masters y Johnson, 1966), es un trastorno, que remonta su existencia, a centenares de años atrás y no sólo al mundo moderno y actual. Durante mucho tiempo, en la antigüedad ha sido considerado un tema tabú, callado y disimulado y hasta tratado con gran variedad de métodos, de dudosa eficacia y a veces hasta peligrosos. La oferta de ayuda variaba desde el extracto de bilis de oso, pene de tigre, estramonio, testículos de toro, y la famosa cantárida o escarabajo verde que poseía una sustancia denominada cantaridina considerada de gran poder fortalecedor de la masculinidad (Dr. Peter Hirscher, 1998) En España hay cerca de entre un millón y medio y dos millones de personas que padecen esta disfunción. En USA, se estima entre 10 y 20 millones (Archivos hispanoamericanos de sexología, 2(8)

Y, ¿CÓMO SE PRODUCE LA ERECCIÓN? La erección, en principio responde a una estimulación de tipo psíquico, donde intervienen centros de la cortezacerebral, pero también es un mecanismo reflejo de carácter nervioso, la innervación del pene es en un gran porcentaje parasimpática pero también la innervación simpática puede intervenir en éste proceso, Es posible que la erección que comienza por estimulación psíquica continúe por mediación parasimpática, y puede que actúe sinérgicamente la simpática aunque esto no parece llegar a ser imprescindible. Por vía nerviosa refleja se produce una vasodilatación activa que conduce a hiperrepleción sanguínea de los cuerpos cavernosos y del cuerpo esponjoso. Se impide, asimismo, el vaciamiento de los espacios sanguíneos, a través de la vasoconstricción venosa, produciéndose de esta manera la erección del pene (Usandizaga J. A 1990).

CAUSAS DE LA DISFUNCIÓN ERÉCTIL Podemos decir, que en un principio, nos encontramos con dos grupos de teorías referentes a las causas de la impotencia. Causas de origen físico u orgánico Han tomado una gran relevancia en los últimos años debido a la investigación farmacológica y biomédica, casi un tercio de éstos problemas, es probable que tengan un origen de éste tipo, producido por: el uso de ciertos fármacos, drogas u alcohol, diabetes, problemas vasculares, varicoceles, malformaciones o lesiones en el pene, erecciones dolorosas, alteraciones neurológicas a nivel de los nervios pélvicos, etc. Causas de origen psicológico El diálogo interno de la persona que padece el problema, suele tener determinadas características, que implican un alto nivel de exigencia en lo referente a su desempeño sexual y a proporcionarle satisfacción a su pareja. Por tanto son factores determinantes: las expectativas y creencias de la persona, el nivel de estrés en que se encuentra, etc. Estas altas exigencias del hombre frente a su desempeño sexual, producen habitualmente un elevado estado de ansiedad, si en alguna ocasión dejan de cumplirse sus expectativas, su preocupación y exigencia aumentarán siendo probable que se instauré un ciclo de ansiedad, retroalimentado constantemente ante una posible relación sexual, puesto que más que la consecución del disfrute, esta prestando toda su atención a conseguir la deseada erección del pene. Así se instaura ese miedo “a no estar a la altura de las circunstancias” o “a fallar” o “a no poder cumplir” y por tanto a no satisfacer plenamente a su pareja. La impotencia la podemos clasificar en: primaria o secundaria, atendiendo a si siempre existió el problema o aparece en un determinado momento pero no existía con anterioridad. En la actualidad y dentro de las causas también se considera un tipo de impotencia mixta. Aparte de los factores incidentes en el problema, ya nombrados, es prudente prestar atención a otros generados en la propia relación de pareja, como los conflictos, crisis, falta de comunicación sexual e interpersonal, agresividad, infidelidad, etc. Y también a los generados por la situación personal, como falta de conocimientos sobre sexualidad, temor al embarazo de la pareja, o la coexistencia de otras disfunciones sexuales.

PERO ¿HAY ALGUNA SOLUCIÓN? La mayor parte de los hombres y de sus parejas, que tienen este problema, se preguntan o lo han hecho con anterioridad si existe alguna solución para ello. Es a veces, llamativo como pese a encontrar información adecuada en la red, en libros, en campañas y en profesionales cualificados, existe aún un sector de la población desinformado y casi desesperado respecto a éste problema, que piensa que no tiene remedio. Los tratamientos, vamos a clasificarlos en función del origen de la disfunción eréctil. Así los tratamientos de la impotencia de origen o causa orgánica serán: -Prótesis peneanas y cirugía vascular, especialmente indicadas para lesiones irreversibles en la médula espinal o cualquier otro daño físico que impida definitivamente la consecución de la erección. Nombraremos dos tipos de prótesis, aquellas que producen una erección permanente y aquellas que se activan de una manera totalmente voluntaria, ambas se insertan mediante intervención quirúrgica. En cuanto a la cirugía vascular depende esta del diagnóstico médico y de la detección de las áreas que no funcionan y que con una intervención quirúrgica se restablezca la zona alterada, asimismo existe el tratamiento de “revascularización del pene”, donde se efectúa la conexión de dos arterias con el objetivo de mejorar el riego sanguíneo en el pene. -Inyecciones intravenosas. -Sistemas de creación de vacío o bombas de vacío. -Medicamentos. Estos tratamientos, indiscutiblemente han de ser llevados a cabo por profesionales médicos especialistas En cuanto al apartado de los medicamentos, plantearé una cierta atención a Viagra, cuyo componente fundamental es el Sildenafilo. Veamos de forma esquemática como funciona. Teniendo en cuenta que coincidan en la persona, de forma adecuada, estado emocional y situación. El cerebro que está siendo estimulado por señales eróticas, libera una sustancia el monofosfato de guanosina cíclico que llega hasta el pene, una vez liberado, su actuación sobre la musculatura vascular, arterias y venas da como consecuencia que el pene se ponga rígido y se endurezca. En las personas que padecen esta disfunción, la enzima fosfodiesterasa destruye esas moléculas y los cuerpos cavernosos no se pueden dilatar lo suficiente como para contraer las venas y dejar atrapada la sangre en el interior, así la acción del sildenafilo bloquea la fosfodiesterasa (Hirscher P. 1998).

TRATAMIENTOS PSICOLÓGICOS A modo de resumen y de forma orientativa, una vez esta claramente determinado el problema y se descarta una causa orgánica del mismo, los pasos a nivel genérico pueden ser: -Información sobre como se produce la respuesta sexual y la impotencia. -Registro de pensamientos negativos y ansiógenos durante el proceso. -Ejercicios en pareja para disminuir la ansiedad de desempeño: Focalización sensorial 1 y 2. Orgasmo extravaginal Coito con orgasmo extravaginal. Coito con orgasmo intravaginal. Estos ejercicios secuenciales, se pueden variar en función de las diferencias individuales y de pareja. Asimismo, se utilizan otras técnicas coadyuvantes como la técnica del apretón o ejercicios de auto manipulación con el objetivo de aprender a perder la erección y recuperarla de forma voluntaria.

REFERENCIAS Cabello, F. (2002). Sildenafilo y disfunción eréctil situacional. Archivos Hispanoamericanos de sexología, 2(8) � Carrobles, J. A & Sanz Yaque, A. (1991). Terapia sexual. Madrid. Fundación Universidad Empresa. � Hernández, V. & Reyes, C. (2001). Disfunciones sexuales no orgánicas. Argentina. Avizora. � Hirscher, P. (1998). Viagra: El milagro azul. Madrid, edit. Edaf � Kaplan, H. (1988). Disfunciones sexuales. Barcelona. Grijalbo. � Labrador, F. et al. (1995). Guía de la sexualidad. Madrid. Espasa Calpe. � Masters, W. & Johnson, V. (1981). Respuesta sexual humana. Buenos Aires. Intermédica � Masters, W. & Johnson, V. & Kolodny, R. (1987). La sexualidad humana (vol. 3). Barcelona. Grijalbo. � Usandizaga, J. A. (1990). Bases anatómicas y fisiológicas de la sexualidad y de la reproducción humana. Madrid. Fundación Universidad Empresa. Autor: E. Gómez Rey (2005) Email: elgorey 2002@yahoo. com Psicóloga consultora, orientación en sexualidad �

Articulo 2 ¿Cuál es el primer síntoma de la alopecia androgenética? El signo fundamental es una disminución en la densidad del cabello en las áreas típicas: zona frontotemporal, en el hombre las entradas y la zona de la coronilla; y el área coronal, la zona del centro del cuero cabelludo en la mujer. El primer síntoma es esta disminución de la densidad de cabello, cuando uno nota que empieza a clarear. Esta pérdida de densidad es lenta y progresiva hasta que llega un momento en el que empieza a notar que tiene una auténtica calvicie. ¿Qué tipo de tratamientos existen actualmente? Básicamente existen tres tratamientos que tienen una base científica y una eficacia demostrada en miles de pacientes: un tratamiento quirúrgico que son los implantes de cabello del propio paciente, la técnica que conocemos como microinjertos; y dos tratamientos farmacológicos, un tratamiento tópico y otro por vía oral. ¿Por qué no se acude al médico desde el principio? Hay estudios de opinión pública y encuestas que demuestran que cuando un varón empieza a notar pierde cabello no consulta al médico inicialmente, sólo un porcentaje muy pequeño (tres o cuatro por ciento) consultan al dermatólogo. La mayor parte de los pacientes que sufren alopecia androgenética lo comentan en su peluquería, lo consultan a veces en gimnasios, en centros de belleza. Esto se produce probablemente por la creencia de que es un fenómeno común, normal, no es una enfermedad, es un proceso que no tiene solución. . . Y esto es un error, es el primer error que el paciente termina pagando porque cuando acude al médico muchas veces es con grados de alopecia ya importantes, severos cuya respuesta a los tratamientos es mucho menor.

Por tanto, ¿qué es lo primero que debe hacer el paciente? El paciente debe ser consciente de que tiene una enfermedad que, aunque no afecte a su salud interna, sí afecta a su imagen y a su aspecto externo y que se trata de una patología que tiene tratamiento médico como tantas otras enfermedades. Debe, por tanto, dirigirse al médico y al especialista que trata las enfermedades de la patología capilar, que es el dermatólogo. ¿Cómo afecta psicológicamente a los pacientes? La alopecia es una enfermedad con una alta incidencia: aproximadamente el 50 por ciento de la población tanto hombres como mujeres padece o van a padecer alopecia androgenética a lo largo de su vida y, realmente, el impacto psicológico que puede tener es grande en algunos pacientes. En mujeres normalmente el impacto psicológico es importante como también ocurre con los varones jóvenes. En nuestras consultas es frecuente encontrar hombres y mujeres jóvenes que empiezan a padecer alopecia y que no lo aceptan bien, no asumen ese cambio de imagen que va a producirse. Esta situación les conduce a cambios en el estado de ánimo, cambios en su forma de desenvolverse en la sociedad y puede llegar a producir fenómenos de aislamiento social, timidez, perder relaciones, cambiar actividades hasta llegar a casos auténticamente patológicos con depresiones que exigen tratamientos psicológicos o psiquiátricos.

Reportajes Relacionados Frena el envejecimiento de tu piel · Rejuvenecimiento facial: el truco está en combinar varias técnicas · Se te va a caer el pelo Redacción Medicina. TV. com

Articulo 3 Regulación inmuno-testicular y citocinas. Giovanny Vivas-A 1, Jesús Lozano-H 1 y Judith Velasco 2. 1 Laboratorio de Investigaciones Fisiopatológicas (LIF), Departamento de Bioanálisis Clínico y 2 Cátedra de Bacteriología, Departamento de Microbiología y Parasitología, Facultad de Farmacia y Bioanálisis, Universidad de Los Andes. Mérida, Venezuela. Correo electrónico: giovanny@ula. ve Resumen. La patogénesis de la infertilidad masculina se puede reflejar en una alteración de la espermatogénesis, causada por cáncer testicular, aplasia de las células germinales, varicocele, factores ambientales o defecto en el transporte de los espermatozoides, entre otros. En general, un 48% de hombres cursa con esterilidad sin causa aparente. Durante mucho tiempo, el tracto reproductor masculino y el sistema inmunológico han sido estudiados como sistemas diferentes e independientes. Sin embargo, en las dos últimas décadas se ha despertado un particular interés por la interacción de ambos sistemas en la infertilidad masculina, con énfasis en la evaluación de anticuerpos antiespermáticos como causa común de infertilidad. Además, la inflamación debida a infecciones genitales o sistémicas puede causar alteraciones en la función testicular. El reconocimiento de los antígenos intratesticulares, provoca la producción de anticuerpos por parte de los linfocitos B. Luego, el sistema inmunológico induce una respuesta celular, mediante la secreción de citoquinas, activación del complemento y activación de los linfocitos T. En la presente revisión se examinarán los componentes y el mecanismo de respuesta del sistema inmunológico, la organización del testículo como órgano reproductor, los mediadores de la respuesta inmunológica: interleucina-1 (IL-1), IL-6 Factor Inhibidor de la Leucemia, Factor de necrosis tumoral α, Molécula Fas. L (CD 95 L) y Fas (CD 95), Factor inhibitorio de la migración de macrófagos, Factor Estimulador de las Colonias de Fagocitos Mononucleares y Factor Estimulador de las Colonias de Granulocitos/macrófagos, así como Factor de Células Madres, Interferón, Factor de

© 2007 Universidad del Zulia Instituto de Investigaciones Clínicas, Facultad de Medicina, Universidad del Zulia, Apartado 23, Maracaibo, Edo. Zulia. código postal: 4001 -A, Venezuela. Teléfono: (0261) 759860, 7926308, 7114752, Fax: (0261) 759860, 7926308.

Articulo 4 Andropausia, mucho más que problemas sexuales La andropausia o climaterio masculino, es esa etapa de la vida en la que se experimenta una disminución de los niveles de hormonas sexuales masculinas, también llamadas andrógenos, consecuencias entre las que se pueden enumerar: Cambios de carácter Cansancio Debilidad Falta de apetito Baja concentración Acumulación de grasa en la zona abdominal Irritabilidad y depresión Insomnio y/o dificultades durante el sueño Alopecia y calvicie Riesgo de osteoporosis Riesgo de infarto Período refractario (tiempo entre eyaculaciones) más prolongado Disminución del tamaño testicular Cambios en la calidad de los espermatozoides Menor volumen de eyaculación Disminución del deseo sexual Erecciones tardías Disminución en la potencia sexual

Por supuesto, no todos estos trastornos le llegan a todos los hombres andropaúsicos al mismo tiempo, y muchos de ellos podrían no experimentarlos en ningún momento. Sin embargo, pese a la variedad de síntomas que, como se puede observar, se producen en esta etapa de la vida, los hombres sólo concurren a los consultorios por una única preocupación: su función sexual. De hecho, los especialistas estiman que casi el 90 por ciento de los adultos que están atravesando la andropausia realizan la consulta médica por haber experimentado algún tipo de disfunción sexual, sin tener en cuenta que existen otros factores problemáticos que podrían estar viviendo, también relacionados con su climaterio. El problema se agrava aún más por el hecho de que una gran parte de los profesionales médicos no tiene una adecuada formación para tratar la andropausia, que es mucho más difusa y menos tenida en cuenta que la menopausia, con lo que no saben cómo realizar una completa evaluación del paciente, lo cual puede provocar que el mismo esté más propenso a grandes riesgos de salud, como sufrir un infarto o un fractura a causa de una osteoporosis.

Un proceso gradual A partir de los 30 años, los niveles de la hormona testosterona comienzan a disminuir, en un nivel aproximado de un 10 por ciento cada década. A los 45 años es cuando se empiezan a advertir los primeros síntomas, y a partir de los 50 años, los bajos niveles de testosterona se dan en un 50 por ciento de los hombres. Ya entrados en los 60 años, se estima que más de la mitad de los hombres podrá sufrir alteraciones derivadas de la andropausia, y para los 70, el 70 por ciento de los adultos tiene bajos niveles útiles para el organismo, principalmente a causa de la gran disminución de la hormona testosterona, la cual, si bien no es la única que disminuye durante la andropausia, sí es la más importante. Como sucede con todas las condiciones médicas, cada caso es único y particular, por lo que, como señaló, no todos experimentarán los mismos síntomas. De hecho, si bien en todos los hombres existe una disminución de nivel hormonal a partir de la mediana edad, aquellos que tengan valores más de testosterona que el promedio, es decir de 7 a 9 nanogramos por milímetro de sangre, (los valores oscilan entre 3 y 9 nanogramos) seguramente no sufrirán mucho el descenso y podrán llegar a la vejez sin mayores problemas relacionados. Sin embargo, este no es el caso de la mayoría, por lo que son cientos de miles los hombres que están expuestos a serios riegos de salud a causa de la andropausia, como los infartos, la osteoporosis, o la pérdida de masa muscular (se da en una promedio de un 15 por ciento), a pesar de que tan sólo concurran al médico por razones vinculadas a una disfunción sexual.

Terapia de reemplazo hormonal ¿si o no? La conveniencia de restaurar los niveles de testosterona mediante la técnica de reemplazo hormonal, es una de las cuestiones más discutidas dentro de la comunidad médica. Se sabe que gracias a esta técnica, es posible mejorar las funciones sexuales, pero durante mucho tiempo se dijo que la misma también traía aparejado un mayor riego cardíaco. Sin embargo, nuevas investigaciones han demostrado que al restaurar los niveles de testosterona a valores normales suele descender el colesterol y se manifiesta, gracias a esta hormona, una dilatación de los vasos coronarios, todo lo cual ayuda a reducir el riego cardiovascular. Por eso, muchos especialistas se están inclinando la terapia de reemplazo, dentro de un tratamiento integral que también contemple hábitos de vida saludables, como una buena dieta, el control del peso, la eliminación del tabaco, y la puesta en práctica de una rutina de ejercicios físicos. De todas formas, se debe saber que no existen estudios contundentes al respecto, pues esta metodología de reemplazo es tan nueva (data de principios de la década del 90) que aún no se pudieron realizar investigaciones de largo plazo sobre los pacientes. Por lo tanto, salvo en los casos donde existan niveles excesivamente bajos de testosterona en sangre, la polémica continua abierta. Autor: Juan Carlos Montero Cortesía de En Plenitud Publicado Friday 16 de December de 2005

• Problemas en el escroto, los testículos y el epidídimo • Los trastornos que afectan el contenido del escroto pueden involucrar a los testículos, el epidídimo o al mismo escroto. • Traumatismo testicular. Incluso una lesión leve en los testículos puede provocar un fuerte dolor, amoratamiento o hinchazón. La mayoría de las lesiones en los testículos están provocadas por golpes, patadas o aplastamientos que suelen ocurrir durante la práctica deportiva o bien por otro tipo de traumatismos. La torsión testicular, cuando uno de los testículos gira sobre sí mismo, retorciendo el cordón espermático que lo sostiene dentro del escroto e interrumpiendo el aporte de sangre, es otro problema que pueden tener los chicos, aunque no es frecuente. En estos casos, es preciso intervenir quirúrgicamente para corregir la torsión y salvar al testículo. • Varicocele. Se trata de una varice (una vena anormalmente dilatada) en la red venosa que irriga los testículos. El varicocele suele desarrollarse durante el transcurso de la pubertad. Por lo general, los varicoceles no son perjudiciales, aunque en algunos casos pueden dañar el testículo o reducir la producción de espermatozoides. Por lo tanto, si su hijo le trasmite su preocupación por los cambios que se han producido en sus

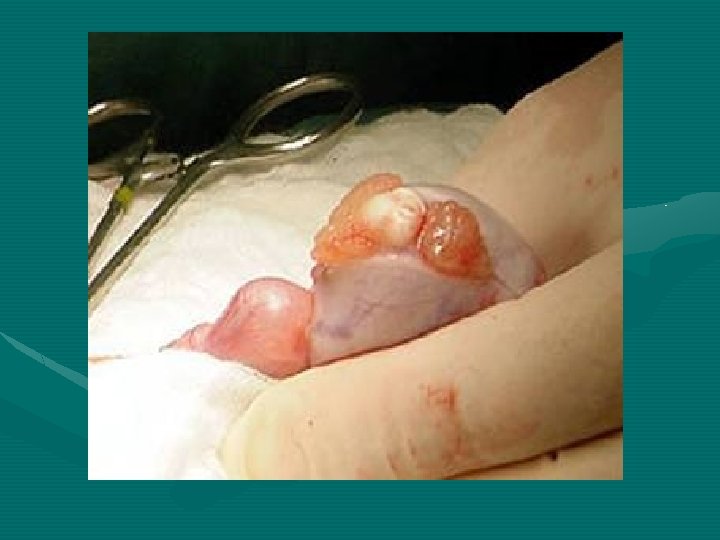
• Cáncer de testículo. Se trata de uno de los cánceres más frecuentes en hombres menores de 40 años. Aparece cuando las células del testículo se dividen de forma anómala y forman un tumor. El cáncer de testículo puede propagarse a otras partes del cuerpo pero, si se detecta precozmente, los índices de curación son excelentes. A todos los jóvenes se les debería instar a que aprendan a autoexplorarse los testículos con regularidad. • La epididimitis es la inflamación del epidídimo, los tubos en forma de espiral que conectan los testículos con el conducto deferente. En la mayoría de los casos, está provocada por una infección, como la producida por clamydia (una enfermedad de transmisión sexual) y provoca dolor e hinchazón adyacente a uno de los testículos. • Hidrocele. Las hidroceles se desarrollan debido a la acumulación de liquido en las membranas que rodean los testículos. Las hidroceles pueden provocar hinchazón en el testículo afectado, pero suelen ser indoloras. En algunos casos, puede ser necesario recurrir a la cirugía para corregir el problema. • Hernia inguinal. Cuando una parte de los intestinos “se cuela” por una abertura o debilitamiento anómalos de la pared abdominal y entra en la ingle o el escroto, recibe el nombre de hernia inguinal. Puede presentarse en forma de bulto o hinchazón en la zona de la

• Problemas en el pene Los trastornos que afectan al pene incluyen las siguientes: • Inflamación del pene. Los síntomas de este trastorno incluyen el enrojecimiento, picor, hinchazón y dolor. La balanitis es la inflamación del glande (o cabeza del pene). La postitis es la inflamación del prepucio, que suele obedecer a infecciones bacterianas o por hongos. • Hipospadias. En este trastorno, la abertura de la uretra está ubicada la cara inferior del pene, en vez de en la punta. • Fimosis. Es la tirantez del prepucio antes de que pueda retraerse, y es bastante habitual en los recién nacidos y los niños pequeños. Generalmente remite por si solo, sin necesidad de tratamiento. Si interfiere con la micción, puede ser recomendable practicar la circuncisión (extirpación del prepucio). • Parafimosis. Ocurre cuando el pene no circuncidado del un niño, tras haberse retraído, no regresa a la posición original. Consecuentemente, puede verse entorpecida la irrigación sanguínea del pene, y el niño pude experimentar dolor e inflamación. El pediatra pude probar a utilizar un lubricante para efectuar una pequeña incisión a fin de que el prepucio pueda volver a su posición normal estirándolo hacia delante. Si esta leve intervención no suerte efecto, puede ser recomendable practicar la

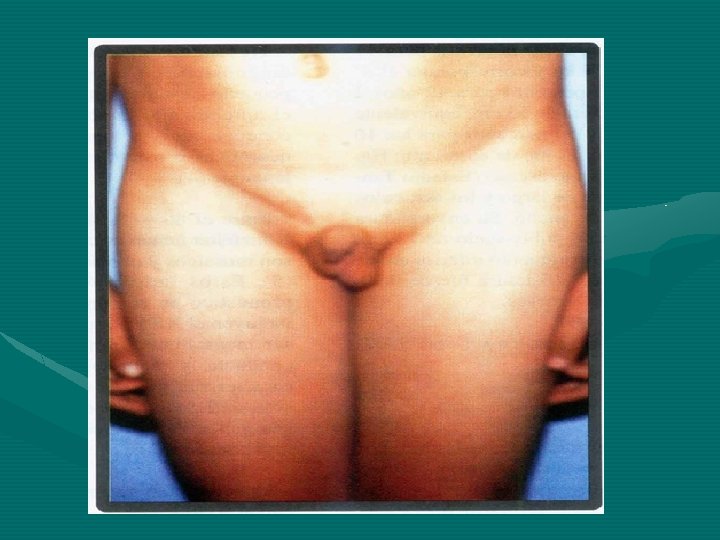
• Genitales ambiguos. Este problema consiste en que un niño nace con unos genitales que nos son claramente masculinos o femeninos. En la mayoría de niños que nacen con este trastorno, el pene puede ser muy pequeño o inexistente, aunque exista tejido testicular. En una cantidad reducida de casos, el bebé posee tanto tejido testicular como tejido ovárico. • Micropene. Se trata de un trastorno en que el pene, a pesar de presentar una morfología normal, tiene un tamaño inferior al promedio, lo cual se determina en base a criterios estadísticos. • Enfermedades de transmisión sexual. Entre las enfermedades de transmisión sexual (ETS) que pueden afectar a los chicos, se incluyen el virus de inmunodeficiencia humana / el síndrome de inmunodeficiencia adquirida (VIH/SIDA), el virus del papiloma humano (o verrugas genitales), la sífilis, la infección por clamidia, la gonorrea, el herpes genital y la hepatitis B. Se transmiten de una persona a otra, principalmente a través de las relaciones sexuales. • Si considera que su hijo presenta síntomas de algún problema relacionado con el sistema reproductor o si tiene preguntas acerca de su crecimiento y desarrollo, hable con el médico de si hijo; muchos problemas del sistema reproductor masculino se pueden tratar eficazmente. • Revisado por: Wayne Ho, MD, y Steven Dow

ARTICULO 5 Los chicos alcanzan la pubertad a edades más tempranas que hace unos años. FUENTE: EUROPA PRESS. Resumen Los chicos estadounidenses parecen estar alcanzando la pubertad a edades más tempranas que en décadas pasadas, según indica un nuevo estudio publicado en la revista 'Archives of Pediatric and Adolescent Medicine', editado por la Asociación Médica Americana. El estudio se basa en sondeos realizados en dos fases, entre 1988 y 1994 en 2. 114 chicos estadounidenses de edades comprendidas entre los 8 y los 19 años, si bien aparte de la observación de que los chicos de ahora llegan a la pubertad medio año antes que los de hace aproximadamente una década, no especifica por qué sucede esto ni cuáles son las consecuencias que éste adelanto tiene sobre la salud. Los autores del estudio señalan, sin embargo, que los posibles efectos sobre la salud tienden a ser más negativos que positivos. La nueva investigación se ha centrado en la información de los primeros signos de pubertad en chicos, que son la aparición de vello púbico y el crecimiento de los testículos. Al igual que el desarrollo de los testículos, el crecimiento del vello púbico resulta de un aumento genético programado en la producción de hormonas masculinas, si bien hay factores medioambientales que pueden influir en éste. Los especialistas advierten que son necesarios estudios posteriores para confirmar estos hallazgos y para detectar también las posibles causas medioambientales que puedan estar influyendo en ellos. Publicado el: 14 de septiembre de 2001 http: //www. psiquiatria. com/noticias/trastornos_infantiles/4364/

ARTICULO 6 Las mujeres son capaces de distinguir de forma subsconciente el gusto por los niños y los niveles de testosterona a través del rostro masculino. FUENTE: PROCEEDINGS OF THE ROYAL SOCIETY B: BIOLOGICAL SCIENCES. 2006 MAY; : 1471 -2954. [noticias] [11/5/2006] Resumen En palabras de Dario Maestripieri, coautor de un estudio donde se recoge esta conclusión, "esta investigación proporciona la primera evidencia directa de que los juicios de atractivo en las mujeres se asientan tanto sobre la afinidad de los hombres hacia los niños como en las concentraciones de hormonas masculinas". El estudio desarrollado por la Universidad de Chicago (Estados Unidos) y que se publica en la revista “Proceedings of the Royal Society B: Biological Sciences”, reclutó a estudiantes universitarios varones de una variedad de etnias y evaluaron sus niveles de testosterona y afinidad con los niños. Para determinar el interés por los niños, los científicos mostraron a los 29 hombres muestras de pares de imágenes, cada una de un adulto y un bebe, y les preguntaron cuál de ellas preferían. Cinco de los hombres no mostraron interés por las imágenes, mientras que el resto expresó distintos niveles de interés, hasta preferir sólo las imágenes infantiles.

Posteriormente los científicos tomaron fotografías de los participantes pidiéndoles que mostraran una expresión neutra y dichas imágenes se mostraron a 29 chicas también universitarias. A ellas se les pidió que evaluaran a cada uno de ellos en función de si consideraban que les gustaban los niños, si parecían masculinos, físicamente atractivos o amables. También se les solicitó que determinaran su atractivo como parejas a corto plazo o a largo plazo como en caso de matrimonio. Las hombres que eligieron las mujeres fueron en mayor medida aquellos más interesados en los niños. Las mujeres también fueron capaces de determinar a partir de las fotografías qué hombres tenían los niveles más elevados de testosterona porque les percibían como más masculinos. Aunque las mujeres dijeron que se sentían atraídas por los hombres que puntuaban alto en testosterona, un factor importante en su atracción hacia ellos en las relaciones a largo plazo fue su percepción de su afinidad hacia los niños, incluso después de tener en cuenta sus percepciones sobre la afabilidad general de los hombres.
