Larissa Vieira Pinto Coelho Clube de revistas Endocrinologia

Larissa Vieira Pinto Coelho Clube de revistas Endocrinologia – Hospital Mater Dei

Introdução • Amiodarona: • Derivado Benzofurânico. • Efetiva no manejo de arritmias (supraventriculares) • Devido ao seu alto teor de iodo (37% da mólecula) e suas propriedades farmacológicas Mudança nos testes de função tireoidiana e pode ser responsável por uma disfunção tireoidiana • Dose média usada: 200 mg/dia (~ 75 mg de iodo)
Introdução • Amiodarona: • ~ 15‐ 20% dos pacientes tratados ‐ Tireotoxicose induzida por amiodarona (AIT) ‐ Hipotireoidismo induzido por amiodarona (AIH)

Introdução • O tipo de disfunção depende em parte da: • Ingesta de Iodo ‐Tireotoxicose induzida por amiodarona (AIT): Áreas insuficientes de iodo ‐ Hipotireoidismo induzido por amiodarona (AIH): Áreas suficientes de iodo

Introdução • Ambas podem acontecer: ‐ Precocemente ‐ Tradiamente (no decorrer do tratamento) ‐ Glândulas aparentemente normais ‐ Glândulas com anormalidades pré‐existentes ( bócio nodular, D. Graves latente, Tireoidite cronica autoimune)

Introdução • Nenhum fator preditor específico para ocorrência da disfunção tireoidiana associada a amiodarona foi identificado • Sexo feminino • Anti‐TPO Podem ser preditores de AIH

Introdução • Devido as incertezas e limitadas evidências: • European Thyroid Association publicou guideline prático para manejo dessa disfunção tireoidiana.

Pesquisa na literatura • Aquisição de dados baseada em buscas no Pub. Med • Atenção especial aos artigos publicados nos últimos 30 anos

Grade System • Usado para fazer as recomendações e expressar a qualidade das evidências Sistema de codificação: • 1‐ Indica recomendação forte (Recomendamos) • 2‐ Indica recomendação fraca (Sugerimos) Classificação da evidência: • • Muito baixa qualidade ØOOO Baixa qualidade ØØOO Moderada qualidade ØØØO Alta qualidade ØØØØ

Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? • Maioria se mantêm eutireoidiano (Dose usual de 200 mg/dia 400 mg/dia) • Todos os pacientes terão mudanças nos testes de função: ‐ Precoce (≤ 3 m) ‐ Crônica (> 3 m)
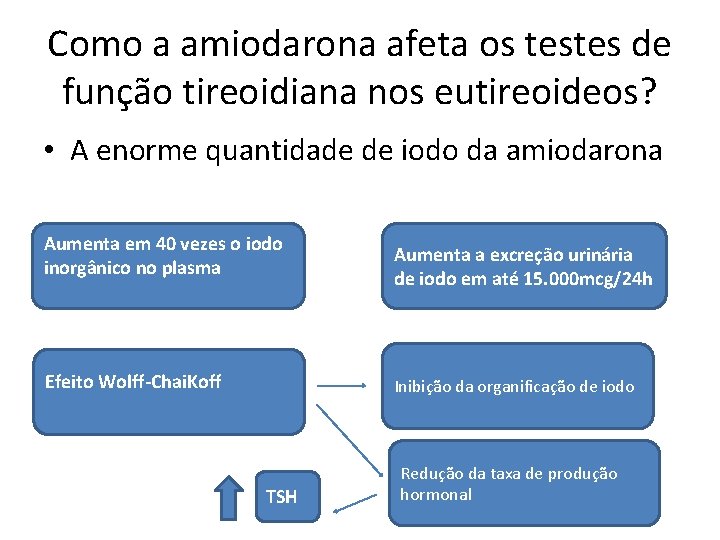
Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? • A enorme quantidade de iodo da amiodarona em 40 vezes iodo • Aumenta EVAÇÃO DO o. TS inorgânico no plasma Aumenta a excreção urinária de iodo em até 15. 000 mcg/24 h Efeito Wolff-Chai. Koff Inibição da organificação de iodo TSH Redução da taxa de produção hormonal

Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? • O tratamento a curto prazo: • Reduz a produção T 4 e aumento do clearance metabólico de T 4 • Inibe o transporte intracelular T 4 • Inibe a atividade da deiodinase tipo 2 pituitária Redução da geração intracelular de T 3 e da ligação ao receptor hipofisário Esses efeitos também ocorrem na terapia crônica menos importante na elevação do TSH

Deiodinase tipo 2: Cérebro, hipófise , tecido adiposo marrom, tireoide, placenta, musculo esqueletico e cardiaco. Converte T 4 em T 3. Acredita‐se que seja a principal fonte de T 3 no estado eutireoideo. Constitui uma importante fonte de T 3 intracelular e responde a mais de 50% da T 3 ligada aos receptores nucleares. O PAPEL FUNDAMENTAL DESSAS ENZIMAS É RESSALTADO PELO FATO DE QUE A T 3 FORMADA NA ADENOHIPOFISE É NECESSÁRIA PARA INIBIÇÃO DA SECREÇAO DE TSH POR RETROALIMENTAÇAO NEGATICA.

Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? Deiodinase 1: FÍgado, e tireoide. • Maisrim tarde: Escape do efeito Wolff‐Chaikoff Catalisa a desiodaçao do anel externo e do anel interno de T 4 e da T 3 r. Deiodinase primária responsavel pela conversão de T 4 em T 3 • Normalização de T 4 e TSH na periferia em pacientes hipertireoidianos. • Também Aumento de T 3 T 4 em total converte T 2. e livre, T 3 reverso A atividade da deiodinase tipo 1 exerce influência • significativa Reduçãosobre de T 3 total e livre devido ao efeito a quantidade de T 3 secretada pela inibitório da amiodarona sobre atividade da tireoide. Inibida pelo propiltiuracil deiodinase hepática tipo 1 *Essas alterações persistem durante o tratamento prolongado

Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? • Após 3 meses de terapia: • Steady state: TSH retorna aos valores basais • Isso se deve a: ‐ Aumento na produção de T 4 ‐ Redução da taxa de clearance metabólico de T 4 ‐ Bloqueio na geração de T 3 Elevação dos níveis para faixa normal baixa

Como a amiodarona afeta os testes de função tireoidiana nos eutireoideos? • Com o tratamento contínuo e dose cumulativa de amiodarona: ‐ Tendência para um menor TSH ‐ Níveis séricos de T 4 T, T 4 L, T 3 r no LSN ou levemente elevados ‐ T 3 no LIN Assim, com esse perfil bioquímico, os pacientes tratados com amiodarona são considerados eutireoidianos.
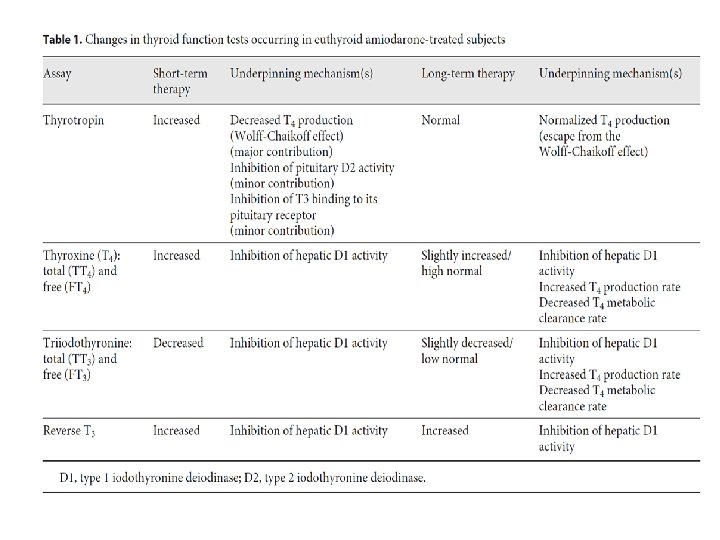
• Tabela 1

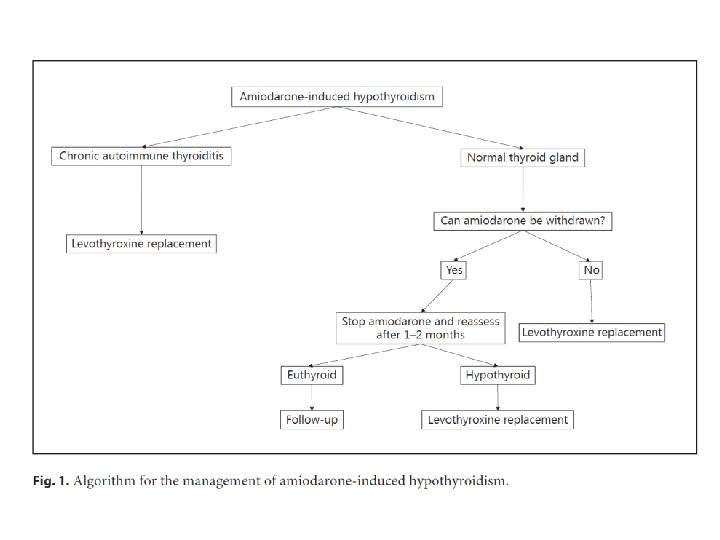
A amiodarona deve ser suspensa de todos os pacientes com AIH? • Prevalência do AIH : • 26% subclinico • 5 % clínico TSH alto T 4 L baixo T 3 T e T 3 L são baixos mesmo nos eutireoidianos • Maior prevalência: ‐ ‐ Tireoidite crônica auto‐imune subjacente Mulheres Áreas com suficiência de iodo Sintomas não diferem do hipotireoidismo de outras causas

A amiodarona deve ser suspensa de todos os pacientes com AIH? • Hipotireoidismo grave: • Suscetibilidade ventricular a arritmias potencialmente fatais (torsade de pointes)

A amiodarona deve ser suspensa de todos os pacientes com AIH? • TRATAMENTO: ‐ Hipotireoidismo Clínico: Levotiroxina Não é necessário descontinuar a amiodarona se considerada essencial Ajustar dose para normalização de T 4 L e T 3 L e manter TSH entre LSN ou pouco abaixo até <10 m. U / L para evitar o sobretratamento

A amiodarona deve ser suspensa de todos os pacientes com AIH? ‐ Subclínico: ‐ Desnecessário em alguns casos Idosos (potencial aumento de eventos CV) ‐ Repetir função tireoidiana em 4‐ 6 m para avaliar risco de progressão ‐ Não necessariamente ocorre progressão

A amiodarona deve ser suspensa de todos os pacientes com AIH? • Se suspensão da amiodarona: • Cuidado com o sobretratamento exacerbação da doença cardíaca • L‐T 4 reduzida ou até descontinuada • O AIH desaparece em 50% dos casos com a suspensão em 2‐ 3 m

A amiodarona deve ser suspensa de todos os pacientes com AIH? Recomendação 1: A HAI não requer a retirada da amiodarona. O tratamento com L‐T 4 é recomendado em todos os casos de HAI manifesta, embora possa ser evitado em alguns casos subclínicos, particularmente em idosos, mas com uma avaliação frequente do status da tireoide para monitorar a possível progressão para hipotireoidismo manifesto (1, ØOOO).

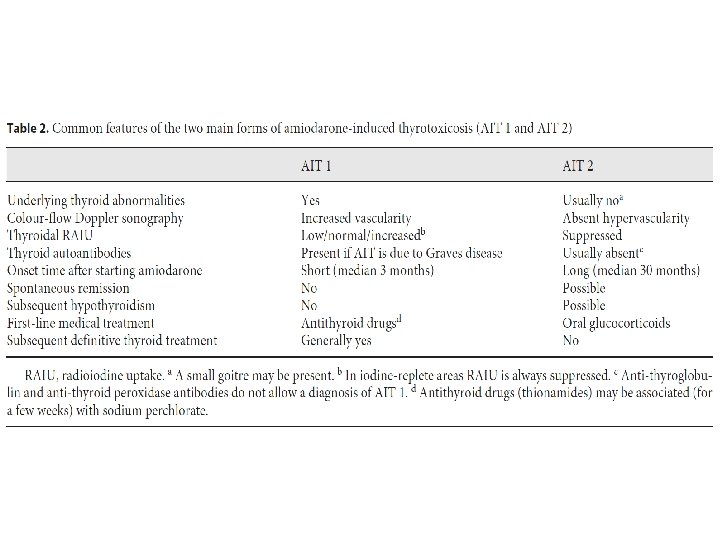
Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • Tireotoxicose induzida por amiodarona ‐ Tipo 1: Biossíntese excessiva e descontrolada do hormônio tireoidiano por tecido tireóideo de funcionamento autônomo induzido pela carga de iodo Bócio nodular subjacente ou na doença de Graves latente

Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • Tireotoxicose induzida por amiodarona ‐ Tipo 2: Tireoidite destrutiva que ocorre em uma glândula tireoide normal. ‐ Mais prevalente em áreas suficientes de iodo ‐ É a forma mais frequente ‐ Tipo misto / indefinido: Sobreposição de ambos os tipos.

Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • Aumento de T 4 L e T 3 L no soro e supressão dos níveis séricos de TSH • Os níveis de T 4 L e T 3 L não tem valor discriminatório • Anticorpos são frequentemente positivos em AIT 1 e negativos na AIT 2

Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • USG e medicina nuclear tem sido utilizadas para diferenciação • O momento da imagem no processo da doença é importante • Nenhuma por si só define com precisão

Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • Medicina nuclear 131 I ou 123 I, 99 mpertecnetato (99 m. Tc. O 4–) e 99 m. Tc. O 4 2‐metoxi‐isobutil‐isonitrilo (MIBI) • Áreas com baixo consumo de iodo: ‐ AIT 1: captação de RAI baixa, normal ou alta 24 h (RAIU) ‐ AIT 2: captação é zero • Áreas com suficiência de iodo: ‐ A captação no RAIU 24 h é ausente invariavelmente em todos os pacientes em uso de amiodarona e não é uma investigação útil BAIXO VALOR DIAG. NESSAS ÁREAS ‐ A sensibilidade e especificidade estudos com cintilografia com 99 Tc. O 4– e MIBI é baixa pouco numero de pacientes estudados

Quantos tipos de AIT podem ser identificados e quais os critérios diagnósticos? • USG com doppler ‐ Volume, a nodularidade, a ecogenicidade do parênquima e a vascularização ‐ Avaliação não invasiva em tempo real da vascularização da tireoide ‐ Grande ajuda para demonstrar a natureza destrutiva do AIT 2 (hipervascularização ausente)

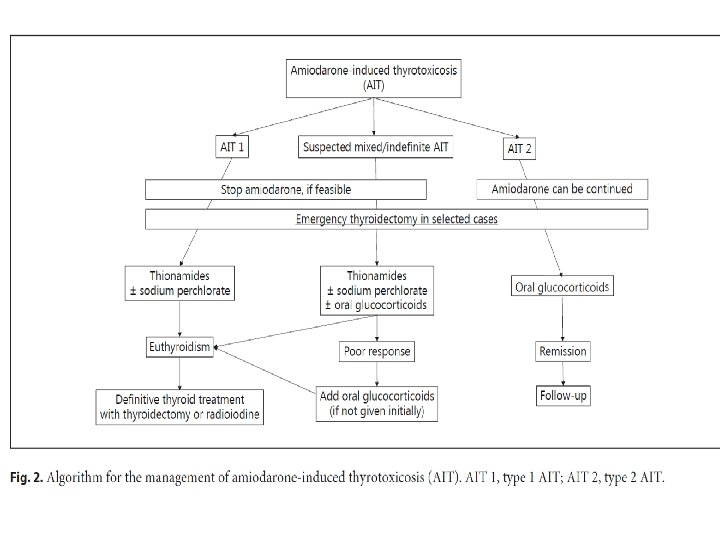
AIT é sempre uma situação de emergência? • Pode ser uma condição perigosa por exacerbar anormalidades cardíacas subjacentes • Aumento da morbi‐mortalidade em pacientes idosos com FEVE prejudicada • Manejo de emergência (Restauração rápida e manutenção do eutireoidismo deve ser alcançada) em todos, mas particularmente nesses pacientes

AIT é sempre uma situação de emergência? • Melhor opção: TIREOIDECTOMIA TOTAL • Avaliação multidisciplinar: Avaliar o risco‐benefício no paciente individual • CONSIDERAR: (a) Deterioração da função cardíaca (Baixa FEVE + AIT = 30‐ 50% mortalidade) (b) Doença cardíaca subjacente grave (por exemplo, displasia arritmogênica do ventrículo direito) ou pacientes com arritmias malignas. A cirurgia, ao restaurar rapidamente o eutireoidismo, pode melhorar a função cardíaca em 2 meses, principalmente na disfunção sistólica ventricular esquerda grave

AIT é sempre uma situação de emergência? • Plasmaférese: • Remover o excesso de hormônios tireoidianos da circulação, tem sido relatada como eficaz em pacientes que não respondem a terapias médicas. • Efeito é geralmente transitório e seguido por uma exacerbação da tireotoxicose. • Sua vantagem real é incerta. • Pode ser uma ferramenta útil na preparação de pacientes com tireotoxicose antes da cirurgia

AIT é sempre uma situação de emergência? • Recomendação 2. Recomendamos que os pacientes com AIT sejam considerados em risco de um tratamento de emergência a qualquer momento, devido ao aumento da mortalidade e da morbidade, particularmente em idosos e/ou se uma redução da disfunção está presente (1, ØØØO). • Recomendação 3. Recomendamos que a tireoidectomia total seja realizada sem demora em pacientes com AIT com deterioração da função cardíaca ou doença cardíaca subjacente grave e naqueles pacientes cuja tireotoxicose não responde às terapias médicas. Essa decisão deve ser tomada por uma equipe multidisciplinar de endocrinologista especialista, cardiologista, anestesiologista e cirurgião tireoidiano de alto volume (1, ØØOO).

A amiodarona pode ser mantida em alguns casos de AIT? • Não há consenso sobre continuar ou interromper • Decisão deve ser individualizada em relação ao risco cardiovascular • Amplamente aceito a continuação em pacientes gravemente doentes com distúrbios cardíacos com risco de vida, responsivos à droga

A amiodarona pode ser mantida em alguns casos de AIT? • É viável manter na AIT 2 (forma auto‐limitada) ESTUDOS Grande estudo de coorte retrospectivo de 83 Estudo japonês de 50 AIT 2 com metimazol e pacientes com AIT 2, a prednisona ou perclorato pacientes com AIT 2 que prednisona restaurou o continuaram de sódio, ou prednisona eutireoidismo na maioria amiodarona, a AIT e perclorato de sódio, recorrente foi observada dos pacientes, com ou atingiram o sem suspensão da em apenas 3 pacientes eutireoidismo em 8‐ 14 amiodarona, mas a vários anos após o semanas, apesar de amiodarona contínua primeiro episódio de AIT continuar com a aumentou a taxa de amiodarona recorrência de tireotoxicose.

A amiodarona pode ser mantida em alguns casos de AIT? • Se as condições cardíacas forem estáveis e não severas, a amiodarona pode ser descontinuada com segurança e, se necessário, reiniciada após a restauração do eutireoidismo. • Na AIT 1 e AIT mistos / indeterminados muitos endocrinologistas favorecem a retirada da amiodarona, se possível do ponto de vista cardiológico.

A amiodarona pode ser mantida em alguns casos de AIT? • Recomendação 4 • Sugerimos a continuação da amiodarona em arritmias potencialmente fatais e em pacientes com doença crítica com prognóstico ruim; em pacientes com AIT 2 com arritmias sem risco de vida, a droga pode ser continuada, mas isso pode estar associado com um prolongamento do período necessário para alcançar o eutireoidismo e, possivelmente, com um risco maior de recorrência. • A decisão de continuar ou interromper a amiodarona deve ser individualizada em relação à estratificação de risco cardiovascular e tomada em conjunto por cardiologistas especialistas e endocrinologistas (2, ØØOO).

A amiodarona pode ser mantida em alguns casos de AIT?

Como é feito o manejo da AIT 1? Drogas antitireoidianas (carbimazol, metimazol ou propiltiouracil) ‐ Devido ao excesso de iodo na glandula Doses diárias muito altas são necessárias (metimazol 40‐ 60 mg) e por períodos mais prolongados Perclorato de Sódio (Irenat®) ‐ Aumento da sensibilidade a tionamidas Diminui a captação de iodo pela tireóide ‐ Em doses não superiores a 1 g/dia e não mais que 4‐ 6 semanas ‐ 300 mg de perclorato = 21 gotas Tireoidectomia de emergência ‐ Após a restauração do eutireoidismo recomenda‐se geralmente a terapia definitiva REINTRODUÇÃO SEGURA DA AMIODARONA OU CONTINUAÇÃO

Como é feito o manejo da AIT 1? • Se a amiodarona puder ser descontinuada: ‐ Radioiodo com 6 a 12 meses após a cessação da amiodarona, • Caso contrário, a tireoidectomia total deve ser considerada. • O tratamento definitivo da AIT 1 com uma glândula tireóide hiperfuncionante subjacente não difere daquela do hipertiroidismo espontâneo. • Ausência de dados disponiveis sobre o tempo para alcançar o eutireoidismo e fatores que o predizem • Na ausência de evidências que sugiram a coexistência de tireoidite destrutiva, o uso de glicocorticóides na AIT 1 não é recomendado.

Como é feito o manejo da AIT 1? • Recomendação 5 • Recomendamos medicamentos antitireoidianos como tratamento médico de escolha para a maioria dos casos de AIT • Como a glândula tireóide carregada com iodo é resistente a drogas antitireoidianas, um ciclo de perclorato de sódio de 4 a 6 semanas em doses que não excedam 1 g / dia pode ser útil na aceleração do controle do hipertireoidismo (1, ØØØO).

Como é feito o manejo da AIT 2? • Tratamento de escolha : Glicocorticóides orais ‐ Dose inicial: 30 mg/dia de prednisona (ou equivalentes de outros glicocorticóides) ‐ Reduzir com base no eutiroidismo clínico e / ou bioquímico. ‐ Casos graves de AIT 2 podem exigir períodos mais longos de tratamento • Se emergência, a tireoidectomia de resgate pode ser considerada na AIT 2, assim como na AIT 1 e misturada /formas indefinidas

Como é feito o manejo da AIT 2? Estudo randomizado: Comparação: prednisona (30 mg / dia) ou perclorato de sódio (500 mg duas vezes / dia) ou uma combinação de ambas. Em 36 pacientes que continuaram com amiodarona e estavam em uso de metimazol (30 mg / dia) desde o início do tratamento. Resultado: Eutireoidismo em todos os pacientes tratados com prednisona, enquanto 30% dos pacientes tratados apenas com perclorato de sódio precisaram de tratamento adicional com prednisona para se tornarem eutireoidianos Observação Retrospectiva: Tratamento de 6 semanas de 42 pacientes com AIT 2 com metimazol sozinho resultou em eutireoidismo em 15% dos pacientes em comparação com 76% dos pacientes tratados apenas com prednisona

Como é feito o manejo da AIT 2? • Recomendação 6: • Recomendamos glicocorticóides orais como tratamento de primeira linha para AIT 2 com tireotoxicose moderada a grave. • A decisão de tratar formas subclínicas devem ser feitas levando-se em consideração as condições cardíacas subjacentes, com uma interação próxima com o cardiologista especialista (1, ØØØO). • Recomendação 7: Sugerimos que em pacientes nos quais a AIT 2 se apresenta como emergência, a tireoidectomia de resgate pode ser considerada como para AIT 1 e formas mistas / indefinidas (2, ØØOO).

Como é a condução das formas mistas/indefinidas de AIT? • Embora não totalmente caracterizadas, são encontradas na prática clínica • Ocorre devido a ambos os mecanismos patogênicos: AIT 1 (hipertiroidismo induzido por iodo) e AIT 2 (tireoidite destrutiva) • A diferenciação entre AIT 1 e AIT mista/indefinida é mais difícil Dg de exclusão

Como é a condução das formas mistas/indefinidas de AIT? • Primeiro passo: ‐ Tionamidas • Na ausência de melhora bioquimica em espaço curto de 4‐ 6 semanas: ‐ Glicocorticóides • Abordagem alternativa: Associação de ambos desde o início do tratamento • Falta de evidências sobre a melhor estratégia

Como é a condução das formas mistas/indefinidas de AIT? • Recomendação 8 • Sugerimos que, em pacientes nos quais uma forma mista / indefinida de AIT é suspeita, as tionamidas devem ser administradas inicialmente. • Se os glicocorticóides devem ser adicionados desde o início ou após um período relativamente curto (razoavelmente de 4 a 6 semanas) de resposta insatisfatória, não é bem estabelecido. (2, ØØOO).

Qual é o papel do tratamento com RAI na gestão da AIT? • RAI não é viável a curto prazo (contaminação por iodo e baixa captação no RAIU) • Estimulação com TSH humano recombinante (rh. TSH) isolado ou combinada com lítio Experiencia limitada e risco de exacerbação • O RAI pode ser considerada para a terapia definitiva da glândula tireóide hiperfuncionante em pacientes com AIT 1 após resolução da carga de iodo e restauração de valores adequados de RAIU

Qual é o papel da tireoidectomia na gestão da AIT? • Além da emergência • Como terapia definitiva do hipertireoidismo em alternativa à terapia com radioiodo; • Em pacientes que precisam continuar a terapia com amiodarona • Em pacientes que apresentam efeito adverso à terapia medicamentosa

Qual é o papel da tireoidectomia ou tratamento com RAI na gestão da AIT? • Recomendação 9: Recomendamos a ablação de uma glândula tireóide com hiperfunção com tireoidectomia eletiva ou tratamento com RAI, como em outras formas de hipertireoidismo espontâneo (1, ØØØO). • Recomendação 10: Sugerimos que o eutireoidismo seja restaurado antes da tireoidectomia total ou do tratamento com RAI, a menos que o tratamento definitivo seja urgente (2, ØØOO). • Recomendação 11: Recomendamos contra o uso de estimulação com rh. TSH antes da terapia com RAI em pacientes com AIT (1, ØOOO)

A amiodarona pode ser reiniciada (se necessário) em pacientes com AIT prévia? • Apenas 1 estudo abordou essa questão • Retrospectivo, 172 pacientes com AIT Existem evidências insuficientes paraapós estabelecer ‐ 46 necessitaram reintrodução 2 anos se o tratamento preventivo com drogas antitireoidianas ou a ‐ AIT recorreu em 14 (30%) (11 com AIT 1) terapia ablativa deve ser realizado antes da ‐ HAI ocorreu em 12 (26%) reintrodução da amiodarona. ‐ 20 pacientes foram eutireoidianos durante um período médio de 6 anos de seguimento

Conclusões • O hipotireoisdismo é facilmente conduzido • O hipertireoidismo representa um desafio diagnóstico e terapêutico • O tratamento do AIT 1 e formas mistas / indefinidas é muito mais complexo • As evidências no campo da disfunção tireoidiana associada à amiodarona são muito limitadas porque os estudos controlados são escassos • Ensaios clínicos randomizados multicêntricos são necessários para melhorar o manejo
- Slides: 55