LARCHITETTURA DELLOSPEDALE Problemi di qualit progettuale VINCOLI AMBIENTALI

L’ARCHITETTURA DELL’OSPEDALE Problemi di qualità progettuale

VINCOLI AMBIENTALI E URBANISTICI a- lo studio dell’accessibilità e della viabilità, da pianificare in modo differenziato a seconda delle tipologie di utenze (visitatori/utenze; personale; carico e scarico merci) b- l’inserimento, compatibile funzionalmente con la struttura, di attività speciali quelle legate all’eliporto e al servizio delle ambulanze c- lo studio di impatto ambientale, per quanto riguarda il contesto di riferimento, che nel caso degli ospedali risulta più complesso, in quanto il linguaggio formale che lo caratterizza è fortemente vincolato alla complessità delle funzioni che ospita. Ospedale di Viareggio – vista aerea Lo spedale degli Innocenti (1419 -1427) Inserimento in Un contesto urbano Planimetria dell’Ospedale del Mar Inserimento in un litorale
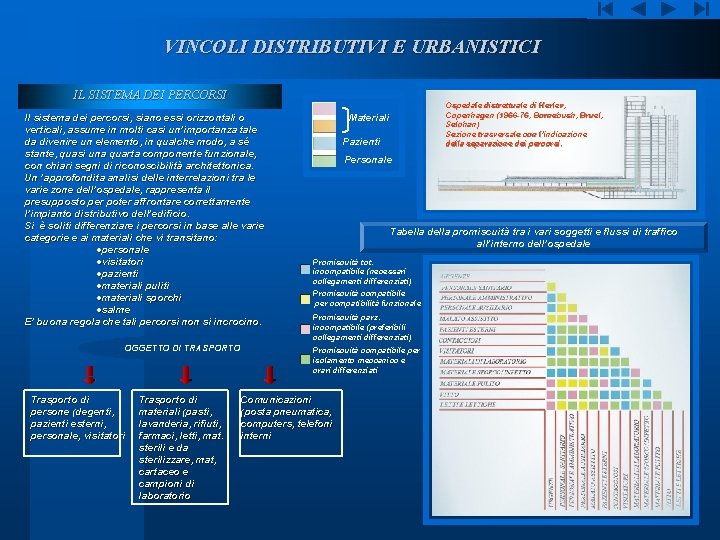
VINCOLI DISTRIBUTIVI E URBANISTICI IL SISTEMA DEI PERCORSI Il sistema dei percorsi, siano essi orizzontali o verticali, assume in molti casi un’importanza tale da divenire un elemento, in qualche modo, a sé stante, quasi una quarta componente funzionale, con chiari segni di riconoscibilità architettonica. Un ’approfondita analisi delle interrelazioni tra le varie zone dell’ospedale, rappresenta il presupposto per poter affrontare correttamente l’impianto distributivo dell’edificio. Si è soliti differenziare i percorsi in base alle varie categorie e ai materiali che vi transitano: ·personale ·visitatori ·pazienti ·materiali puliti ·materiali sporchi ·salme E’ buona regola che tali percorsi non si incrocino. OGGETTO DI TRASPORTO Trasporto di persone (degenti, pazienti esterni, personale, visitatori Trasporto di materiali (pasti, lavanderia, rifiuti, farmaci, letti, mat. sterili e da sterilizzare, mat, cartaceo e campioni di laboratorio Ospedale distrettuale di Herlev, Copenhagen (1966 -76, Bornebush, Bruel, Selchan) Sezione trasversale con l’indicazione della separazione dei percorsi. Materiali Pazienti Personale Tabella della promiscuità tra i vari soggetti e flussi di traffico all’interno dell’ospedale Promiscuità tot. incompatibile (necessari collegamenti differenziati) Promiscuità compatibile per compatibilità funzionale Promiscuità parz. incompatibile (preferibili collegamenti differenziati) Promiscuità compatibile per isolamento meccanico e orari differenziati Comunicazioni (posta pneumatica, computers, telefoni interni

VINCOLI DISTRIBUTIVI E FUNZIONALI la presenza di funzioni mediche speciali (quali il Pronto Soccorso, degenze specialistiche, Blocco Operatorio, Radioterapia, ecc. ) richiede specifiche caratteristiche distributive differenti da altre funzionali. Si pensi alla presenza del bunker per la radioterapia che si presenta come una struttura in c. a. con precise caratteristiche dimensionali e richiede una collocazione isolata (spesso viene interrato) rispetto alle altre funzioni sanitarie. Si pensi ancora alla complessità, nella progettazione degli spazi e nell’organizzazione dei percorsi, propria del Blocco Operatorio: un preciso schema di funzionamento vincola la progettazione stessa degli spazi. Galleria di servizi per il pubblico dell 0 spedale di Purmeerend (Olanda) oggi l’ospedale contiene un gran numero di attività estranee alle funzioni sanitarie (attività commerciali, servizi di ristorazione, centri per conferenze, ecc. ) che si configurano come una zona filtro tra l’ospedale ed il contesto di riferimento, rappresentando così anche lo spazio più interessante anche dal punto di vista progettuale. La cosiddetta “hospital street”, già da oltre 20 anni introdotta negli ospedali americani come elemento fortemente caratterizzante della qualità spaziale dell’intera struttura ospedaliera. Schema distributivo del blocco operatorio

VINCOLI DISTRIBUTIVI E FUNZIONALI Frequenza media degli interventi di ampliamento nei principali settori dell’ospedale la rapidissima evoluzione delle tecnologie sanitarie e delle scienze mediche hanno reso il problema della flessibilità delle strutture ospedaliere centrale sin dalla fase di programmazione dell’intervento. Infatti, nonostante quanto sostenuto in numerosi documenti dell’OMS, secondo cui un impianto ospedaliero avrebbe una vita media di circa 50 anni, bisogna tenere in conto il fatto che le tecnologie utilizzate al suo interno possono subire trasformazioni anche rivoluzionarie in meno di 10 anni. Ma accanto al problema della flessibilità, che riguarda la capacità della struttura di adattarsi al suo interno, alle varie novità introdotte nel tempo (nuovi macchinari, nuove funzioni da inserire, funzioni obsolete da dismettere, nuove norme sulla sicurezza, ecc. ). c’è il non minore problema della sua “elasticità”, ossia della possibilità di futuri ampliamenti di determinate parti.
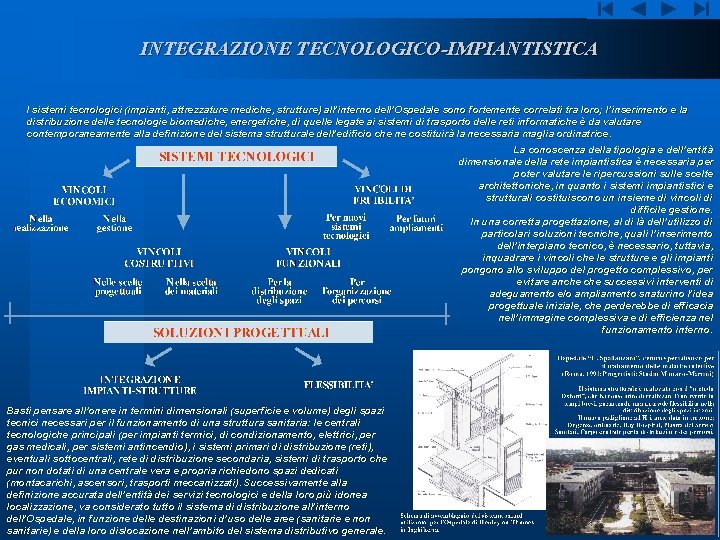
INTEGRAZIONE TECNOLOGICO-IMPIANTISTICA I sistemi tecnologici (impianti, attrezzature mediche, strutture) all’interno dell’Ospedale sono fortemente correlati tra loro; l’inserimento e la distribuzione delle tecnologie biomediche, energetiche, di quelle legate ai sistemi di trasporto delle reti informatiche è da valutare contemporaneamente alla definizione del sistema strutturale dell’edificio che ne costituirà la necessaria maglia ordinatrice. La conoscenza della tipologia e dell’entità dimensionale della rete impiantistica è necessaria per poter valutare le ripercussioni sulle scelte architettoniche, in quanto i sistemi impiantistici e strutturali costituiscono un insieme di vincoli di difficile gestione. In una corretta progettazione, al di là dell’utilizzo di particolari soluzioni tecniche, quali l’inserimento dell’interpiano tecnico, è necessario, tuttavia, inquadrare i vincoli che le strutture e gli impianti pongono allo sviluppo del progetto complessivo, per evitare anche successivi interventi di adeguamento e/o ampliamento snaturino l’idea progettuale iniziale, che perderebbe di efficacia nell’immagine complessiva e di efficienza nel funzionamento interno. Basti pensare all’onere in termini dimensionali (superficie e volume) degli spazi tecnici necessari per il funzionamento di una struttura sanitaria: le centrali tecnologiche principali (per impianti termici, di condizionamento, elettrici, per gas medicali, per sistemi antincendio), i sistemi primari di distribuzione (reti), eventuali sottocentrali, rete di distribuzione secondaria, sistemi di trasporto che pur non dotati di una centrale vera e propria richiedono spazi dedicati (montacarichi, ascensori, trasporti meccanizzati). Successivamente alla definizione accurata dell’entità dei servizi tecnologici e della loro più idonea localizzazione, va considerato tutto il sistema di distribuzione all’interno dell’Ospedale, in funzione delle destinazioni d’uso delle aree (sanitarie e non sanitarie) e della loro dislocazione nell’ambito del sistema distributivo generale.
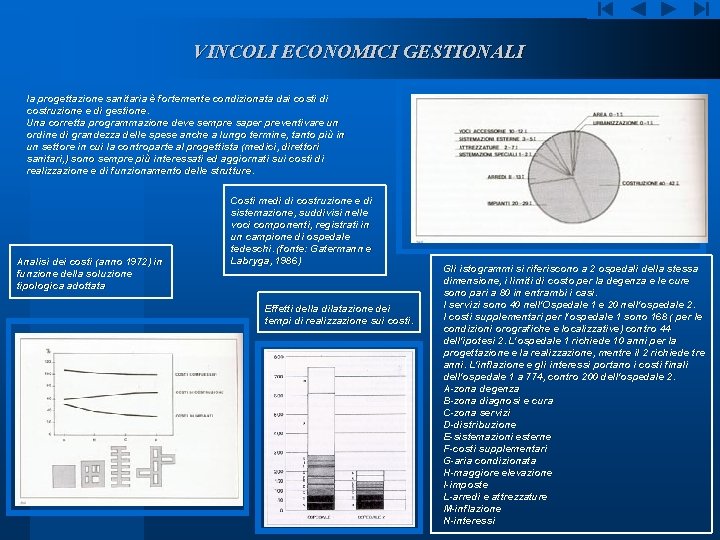
VINCOLI ECONOMICI GESTIONALI la progettazione sanitaria è fortemente condizionata dai costi di costruzione e di gestione. Una corretta programmazione deve sempre saper preventivare un ordine di grandezza delle spese anche a lungo termine, tanto più in un settore in cui la controparte al progettista (medici, direttori sanitari, ) sono sempre più interessati ed aggiornati sui costi di realizzazione e di funzionamento delle strutture. Analisi dei costi (anno 1972) in funzione della soluzione tipologica adottata Costi medi di costruzione e di sistemazione, suddivisi nelle voci componenti, registrati in un campione di ospedale tedeschi. (fonte: Gatermann e Labryga, 1986) Effetti della dilatazione dei tempi di realizzazione sui costi. Gli istogrammi si riferiscono a 2 ospedali della stessa dimensione, i limiti di costo per la degenza e le cure sono pari a 80 in entrambi i casi. I servizi sono 40 nell'Ospedale 1 e 20 nell'ospedale 2. I costi supplementari per l'ospedale 1 sono 168 ( per le condizioni orografiche e localizzative) contro 44 dell'ipotesi 2. L'ospedale 1 richiede 10 anni per la progettazione e la realizzazione, mentre il 2 richiede tre anni. L'inflazione e gli interessi portano i costi finali dell'ospedale 1 a 774, contro 200 dell'ospedale 2. A-zona degenza B-zona diagnosi e cura C-zona servizi D-distribuzione E-sistemazioni esterne F-costi supplementari G-aria condizionata H-maggiore elevazione I-imposte L-arredi e attrezzature M-inflazione N-interessi

LE PROFESSIONALITA’ COINVOLTE Oltre ai vincoli suddetti legati al funzionamento e alla concezione spaziale-distributiva dell’ospedale, c’è da considerare un altro tema fondamentale: la difficile coordinazione tra tutte le competenze professionali coinvolte in quello che possiamo definire “il processo Ospedale” (dalla programmazione dell’intervento, alla gestione complessiva dell’oggetto prodotto). medici/sanitari: che offrono le propria esperienza per la strutturazione di un programma sanitario adatto alle caratteristiche dell’intervento in oggetto, cercando di interpretare tecnicamente le richieste della committenza. progettisti: che si occupano di tradurre in forme e spazi i programmi sanitari elaborati insieme ai medici, attraverso la compilazione (in fase programmatica) di un programma edilizio dettagliato esaminato partendo da una definizione generale delle quantità richieste per ciascuna area funzionale, approfondendo il sistema di relazioni tra le varie parti fino ad entrare nel dettaglio della strutturazione di ciascuna area; a conclusione di questo analitico lavoro si opera la necessaria sintesi che porta alla formulazione del linguaggio architettonico più idoneo all’insieme degli spazi così definiti. tecnici: coloro che offrono la loro collaborazione alla risoluzione di problemi specifici, quali i sistemi strutturali, i sistemi impiantistici (termomeccanici, , elettrici, di comunicazione, ecc), le problematiche legate all’area di intervento (ambientali, geologichegeotecniche, infrastrutturali) la programmazione /gestione delle attrezzature mediche, problemi di igiene e di sicurezza. economisti ed esperti finanziari: coinvolti per la definizione di un quadro di spesa dell’intervento e della futura gestione, e interessati a fornire i riferimenti necessari per le diverse possibilità di finanziamento dell’opera.
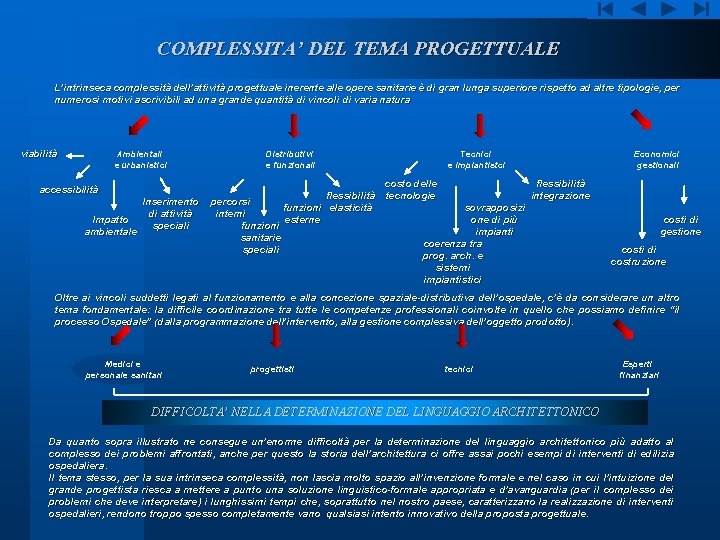
COMPLESSITA’ DEL TEMA PROGETTUALE L’intrinseca complessità dell’attività progettuale inerente alle opere sanitarie è di gran lunga superiore rispetto ad altre tipologie, per numerosi motivi ascrivibili ad una grande quantità di vincoli di varia natura viabilità Ambientali e urbanistici Distributivi e funzionali accessibilità Impatto ambientale Inserimento di attività speciali percorsi interni funzioni sanitarie speciali flessibilità funzioni elasticità esterne Tecnici e impiantistci costo delle tecnologie Economici gestionali flessibilità integrazione sovrapposizi one di più impianti coerenza tra prog. arch. e sistemi impiantistici costi di gestione costi di costruzione Oltre ai vincoli suddetti legati al funzionamento e alla concezione spaziale-distributiva dell’ospedale, c’è da considerare un altro tema fondamentale: la difficile coordinazione tra tutte le competenze professionali coinvolte in quello che possiamo definire “il processo Ospedale” (dalla programmazione dell’intervento, alla gestione complessiva dell’oggetto prodotto). Medici e personale sanitari progettisti tecnici Esperti finanziari DIFFICOLTA’ NELLA DETERMINAZIONE DEL LINGUAGGIO ARCHITETTONICO Da quanto sopra illustrato ne consegue un’enorme difficoltà per la determinazione del linguaggio architettonico più adatto al complesso dei problemi affrontati, anche per questo la storia dell’architettura ci offre assai pochi esempi di interventi di edilizia ospedaliera. Il tema stesso, per la sua intrinseca complessità, non lascia molto spazio all’invenzione formale e nel caso in cui l’intuizione del grande progettista riesca a mettere a punto una soluzione linguistico-formale appropriata e d’avanguardia (per il complesso dei problemi che deve interpretare) i lunghissimi tempi che, soprattutto nel nostro paese, caratterizzano la realizzazione di interventi ospedalieri, rendono troppo spesso completamente vano qualsiasi intento innovativo della proposta progettuale.
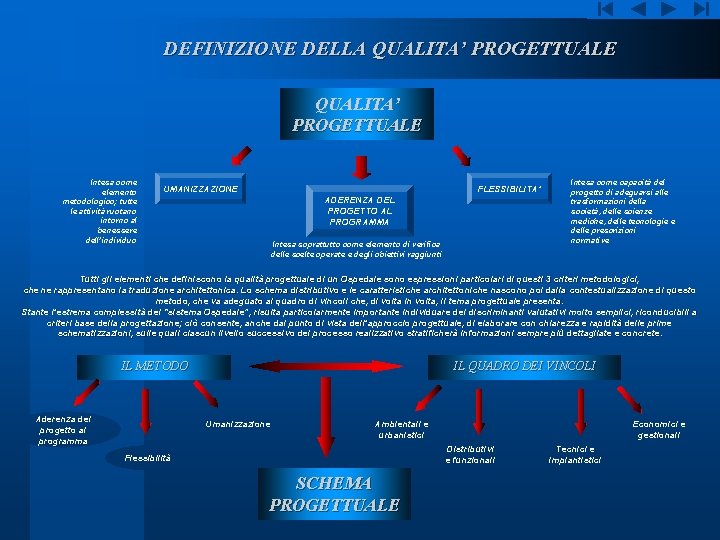
DEFINIZIONE DELLA QUALITA’ PROGETTUALE Intesa come elemento metodologico; tutte le attività ruotano intorno al benessere dell’individuo UMANIZZAZIONE FLESSIBILITA’ ADERENZA DEL PROGETTO AL PROGRAMMA Intesa soprattutto come elemento di verifica delle scelte operate e degli obiettivi raggiunti Intesa come capacità del progetto di adeguarsi alle trasformazioni della società, delle scienze mediche, delle tecnologie e delle prescrizioni normative Tutti gli elementi che definiscono la qualità progettuale di un Ospedale sono espressioni particolari di questi 3 criteri metodologici, che ne rappresentano la traduzione architettonica. Lo schema distributivo e le caratteristiche architettoniche nascono poi dalla contestualizzazione di questo metodo, che va adeguato al quadro di vincoli che, di volta in volta, il tema progettuale presenta. Stante l’estrema complessità del “sistema Ospedale”, risulta particolarmente importante individuare dei discriminanti valutativi molto semplici, riconducibili a criteri base della progettazione; ciò consente, anche dal punto di vista dell’approccio progettuale, di elaborare con chiarezza e rapidità delle prime schematizzazioni, sulle quali ciascun livello successivo del processo realizzativo stratificherà informazioni sempre più dettagliate e concrete. IL METODO Aderenza del progetto al programma IL QUADRO DEI VINCOLI Umanizzazione Ambientali e urbanistici Economici e gestionali Distributivi e funzionali Flessibilità SCHEMA PROGETTUALE Tecnici e impiantistici

SANATORIO ANTITUBERCOLARE DI PAIMIO (928 -33) Quest’ opera viene ricordata come una tra le migliori espressioni dell’architettura della prima metà del XX secolo, dove risultano perfettamente coniugate le necessità funzionali con le concezioni organiche del linguaggio formale dell’architetto. Certamente la specificità del tema (un sanatorio antitubercolare) e l’unicità della funzione sanitaria inserita hanno favorito la formulazione di un linguaggio architettonico unitario e in sintonia con il contesto naturale circostante. La naturalezza della composizione planimetrica (un poliblocco articolato) emerge con estrema chiarezza a testimonianza di un’analoga chiarezza del funzionamento distributivo degli spazi interni, in funzione della migliore esposizione possibile per ciascuna attività. L’impianto è pensato per 290 posti letto, organizzati in degenze collocate in modo tale che la luce naturale penetri all’interno fin dalle prime ore del mattino. Gli spazi collettivi sono invece disposti con esposizioni diverse in modo da offrire ai pazienti un’ampia scelta. La qualità complessiva dell’intervento si evince dall’insieme delle scelte operate, dalla centralità del paziente in ogni operazione progettuale, dalla cura posta nella definizione di ogni dettaglio (colorazione delle pareti e dei soffitti, progettazione degli arredi: poltrona Paimio realizzata in compensato curvato). Vista da ovest Abitazione degli garage operatori Locali di uso collettivo Servizi (cucine, caldaia, etc. ) Abitazione dei medici PLANIMETRIA GENERALE Camere dei degenti e terrazze

SANATORIO ANTITUBERCOLARE DI PAIMIO (1928 -33) Vista di uno dei soggiorni Immagine estremamente significativa dell’aspetto mimetico della struttura I primi modelli di mobili leggeri in legno sono stati creati per il sanatorio di Paimio, non tanto per evitare la freddezza dei mobili con struttura in tubi di acciaio, quanto per usare una materia che meglio conviene al corpo. Una falegnameria della regione aprì uno studio di prova dove i primi prototipi erano in legno curvato e compresso. Si trattava di studiare sedili lavabili e puliti che avessero la qualità elastica di quelli molle. Nella prima serie si utilizzò ancora il tubo d’acciaio, per quanto non in contatto con il corpo; in seguito si utilizzò solo legno curvato. Uno dei primi tentativi per rendere elastico il legno è consistito nel piegarlo fino al punto in cui sotto sforzo ogni curva tendeva ad accorciarsi, comprimendo i listelli incollati. Il legno, che era betulla, non era compresso a vapore, come si fa di solito, ma trattato sfruttando le qualità naturali del legno verde. Modello di sedia

AFL CIO MEDICAL CENTER L. Kahn – Philadelfia (USA); 1954 -56 Riconosciuto tra le opere più significative di L. Kahn, di poco successiva alla Galleria d’Arte della Yale University a New Haven (1953), di cui conserva tutta la forza espressiva e la metodologia compositiva. La semplicità dell’impianto distributivo rende la struttura morfologicamente chiara ed efficace, grazie ad una flessibilità interna, la quale non fa che aumentare la qualità complessiva degli spazi progettati. La struttura si sviluppa su 4 livelli (più un piano interrato) e presenta solo un nucleo destinato agli “spazi serventi”, date le ridotte dimensioni dell’edificio, intorno a questo centro virtuale si sviluppa, ad ogni piano il percorso orizzontale su cui affacciano, di volta in volta, gli spazi sanitari, molti dei quali filtrati da zone di appoggio. Infatti, l’aver adottato una maglia strutturale pressoché quadrata ha fatto sì che si creassero delle fasce perimetrali molto ampie, che hanno richiesto un sapiente studio del sistema distributivo: si noti, a riguardo, la particolare strutturazione della zona delle degenze (organizzata al terzo piano e affacciata sul lato Sud) dove le stanze, non completamente indipendenti tra loro, sono precedute da un’ampia fascia di servizi dedicati, che funzionano da filtro tra tutto il sistema di degenza e quello dei percorsi. Veduta dell’atrio d’ingresso Piante del primo e secondo piano Veduta dell’edificio Sezione schematica per la valutazione del soleggiamento Particolare facciata posteriore

OSPEDALE DI SARZANA G. MICHELUCCI 1967 -92 Questa struttura risulta tra le operazioni più complesse e travagliate degli ultimi 50 anni; ha subito modificazioni sostanziali in corso d’opera, dovute soprattutto all’emanazione (a distanza di 10 anni) di tre strumenti normativi particolarmente innovativi: la legge 12/2/1968 n° 132 (la prima riforma sanitaria) che istituisce i Dipartimenti e fornisce una serie di prescrizioni (anche troppo restrittive) per la definizione dei servizi speciali di Diagnosi e cura, , delle divisioni e delle sezioni (attraverso il parametro del posto-letto) la legge 23/12/1978 n° 833: la prima legge quadro per la sanità italiana, che istituisce il S. S. N. , affidando ai servizi di prevenzione un ruolo primario la legge 23/10/1985 N° 595 che influenzò fortemente la configurazione fisico/spaziale degli ospedali, valorizzando in modo particolare le attività ospedaliere a regime diurno (ricordiamo che veniva imposta una dotazione di posti-letto pari al 0, 65% degli abitanti di cui almeno il 0. 1% dedicato alla riabilitazione. Planimetria generale del 2° progetto L’ala delle degenze Così nella sua prima formulazione il nuovo ospedale doveva ospitare 530 posti-letto mentre nella riedizione (fine anni ’ 70) l’ospedale viene completamente riformulato su 280 posti-letto. I lavori iniziano nel 1974 sulla base del primo progetto e già nel ’ 76 avviene la trasformazione compositiva dell’impianto: rispetto ad un’impostazione simmetrica inizialmente scelta, l’architetto si orienta ora su una maggiore diffusione delle varie parti della struttura su tutta l’area interessata (poliblocco articolato).

OSPEDALE DI SARZANA G. MICHELUCCI 1967 -92 Nella prima impostazione vedeva un asse centrale su cui si distribuivano i servizi principali e la cura, su di esso poi si attestano i 4 corpi delle degenze (con una configurazione ad H); nella nuova soluzione, l’idea di articolare i volumi su tutta l’area, collegandoli con percorsi coperti, quasi dei percorsi urbani, nasce dall’esigenza di sperimentare un nuovo modello organizzativo che privilegi, rispetto al passato, le attività in regime diurno e che si prefiguri (nel nucleo centrale) con un’organizzazione per dipartimenti (5 livelli per zone cliniche specialistiche). Nel lungo periodo che seguì a questa seconda progettazione ci furono altri cambiamenti, nuove tecnologie, movimento di operatori nel lavoro del personale, etc. , che causarono un precoce invecchiamento funzionale dell’impianto. I percorsi progettati per collegare le varie parti della struttura, inizialmente inseriti e trattati come elementi urbani e per dare piacevolezza agli ambienti di passaggio nei continui spostamenti degli utenti (pazienti, visitatori, personale) risultarono (passati ormai quasi 10 anni dalla loro formulazione) pressoché inutili in un’attività ospedaliera sempre più legata ai sistemi informatici in continua evoluzione. Prospetto del corpo delle degenze e del fabbricato centrale di cura Pianta dell’unità tipo di degenza organizza per un totale di 22 letti, dei quali 8 sotto stretto controllo infermieristico e 4 con maggiore autonomia Così il parametro a posto letto sale a 188 mq/pl (notevolmente superiore alla media 100 mq/pl - 120 mq/pl)) divenendo tra l’altro antieconomico sia in fase di completamento (ormai la realizzazione si avvia al termine) sia in fase di gestione.

OSPEDALE DI VENEZIA – Le Corbusier, Venezia 1964 Nel Marzo del 1964 Le Corbusier accetta l’incarico di un nuovo ospedale a Venezia. Il luogo scelto dall’amministrazione degli Ospedali per questo progetto è situato vicino all’estremità nord-ovest del Canal Grande, allo sbocco del canale di Canareggio, verso quella parte di laguna che separa Venezia da Mestre. L’idea d’inserimento, ben rappresentata da alcuni schizzi con le indicazioni delle dimensioni e delle altezze secondo il Modulor, dimostra un’interpretazione profondamente rispettosa del contesto urbano; è un intervento in “umiltà”, che dimezza le possibilità edificatorie previste dal piano regolatore in quel punto, realizzando una piastra bassa (circa 13 metri dall’acqua) quasi a creare una linea di orizzonte sulla laguna. Per questo capovolge le indicazioni tecnico-sanitarie e distributive elaborate dagli specialisti che cedevano allora nell’ospedale “a torre” lo schema tipologico ottimale. Le Corbusier vuole creare una struttura senza alcuna forma definita, ma che nella sua legge di aggregazione, ripropone dimensionalmente e distributivamente un brano di città, è un organismo aperto, disponibile e flessibile per le sue differenti attività, un momento di osmosi con l’organizzazione spaziale del tessuto urbano. Planimetria di inquadramento generale Plastico del progetto Il sistema modulare
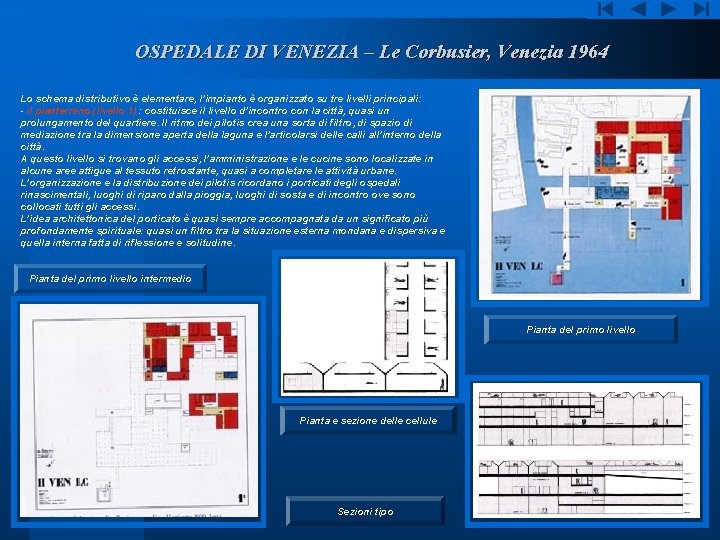
OSPEDALE DI VENEZIA – Le Corbusier, Venezia 1964 Lo schema distributivo è elementare, l’impianto è organizzato su tre livelli principali: - il pianterreno (livello 1) : costituisce il livello d’incontro con la città, quasi un prolungamento del quartiere. Il ritmo dei pilotis crea una sorta di filtro, di spazio di mediazione tra la dimensione aperta della laguna e l’articolarsi delle calli all’interno della città. A questo livello si trovano gli accessi, l’amministrazione e le cucine sono localizzate in alcune aree attigue al tessuto retrostante, quasi a completare le attività urbane. L’organizzazione e la distribuzione dei pilotis ricordano i porticati degli ospedali rinascimentali, luoghi di riparo dalla pioggia, luoghi di sosta e di incontro ove sono collocati tutti gli accessi. L’idea architettonica del porticato è quasi sempre accompagnata da un significato più profondamente spirituale: quasi un filtro tra la situazione esterna mondana e dispersiva e quella interna fatta di riflessione e solitudine. Pianta del primo livello intermedio Pianta del primo livello Pianta e sezione delle cellule Sezioni tipo
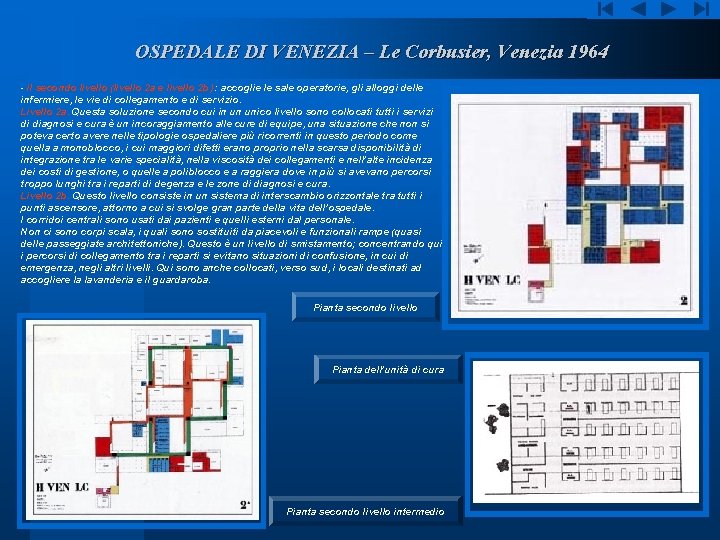
OSPEDALE DI VENEZIA – Le Corbusier, Venezia 1964 - il secondo livello (livello 2 a e livello 2 b) : accoglie le sale operatorie, gli alloggi delle infermiere, le vie di collegamento e di servizio. Livello 2 a. Questa soluzione secondo cui in un unico livello sono collocati tutti i servizi di diagnosi e cura è un incoraggiamento alle cure di equipe, una situazione che non si poteva certo avere nelle tipologie ospedaliere più ricorrenti in questo periodo come quella a monoblocco, i cui maggiori difetti erano proprio nella scarsa disponibilità di integrazione tra le varie specialità, nella viscosità dei collegamenti e nell’alte incidenza dei costi di gestione, o quelle a poliblocco e a raggiera dove in più si avevano percorsi troppo lunghi tra i reparti di degenza e le zone di diagnosi e cura. Livello 2 b. Questo livello consiste in un sistema di interscambio orizzontale tra tutti i punti ascensore, attorno a cui si svolge gran parte della vita dell’ospedale. I corridoi centrali sono usati dai pazienti e quelli esterni dal personale. Non ci sono corpi scala, i quali sono sostituiti da piacevoli e funzionali rampe (quasi delle passeggiate architettoniche). Questo è un livello di smistamento; concentrando qui i percorsi di collegamento tra i reparti si evitano situazioni di confusione, in cui di emergenza, negli altri livelli. Qui sono anche collocati, verso sud, i locali destinati ad accogliere la lavanderia e il guardaroba. Pianta secondo livello Pianta dell’unità di cura Pianta secondo livello intermedio

OSPEDALE DI VENEZIA – Le Corbusier, Venezia 1964 - l’ultimo piano (livello 3) : è il piano delle degenze, organizzato in unità di 28/35 posti letto autonome; 4 unità di degenza (le corsie) sono disposte a spirale attorno al nucleo centrale dell’ascensore (cmpiello) e sono separate tra loro da 4 canali di distribuzione (calli). Questa è l’unità costruttiva, elemento modulare per comporre l’intero organismo, alternandole a numerosi patii (si pensi agli ospedali con schema planimetrico a crociera del Rinascimento). Le unità costruttive sono aggregate in modo che le corsie vicine, appartenenti ad unità adiacenti, si incorporino correggendo così la rotazione; l’insieme domina le sue parti e la natura ripetitiva dello schema è sottoposta aduno stretto controllo geometrico; lo schema geometrico (che genera l’aggregazione) consiste in un sistema di quadrati sovrapposti e rettangoli aurei. Le stanze di degenza sono caratterizzate da una soluzione completamente nuova: ogni paziente ha una cella singola senza aperture di finestre, la luce penetra negli ambienti attraverso aperture superiori che regolano anche l’effetto del sole. La luce e la temperatura vengono equilibrate in modo da offrire al paziente una sensazione di confortevole isolamento (madrase islamiche del Nord Africa : celle degli studenti intorno a cortili a formare sistemi satellite attorno a una corte centrale. Pianta del terzo livello Pianta dell’unità di costruzione Plastico dell’unità di degenza
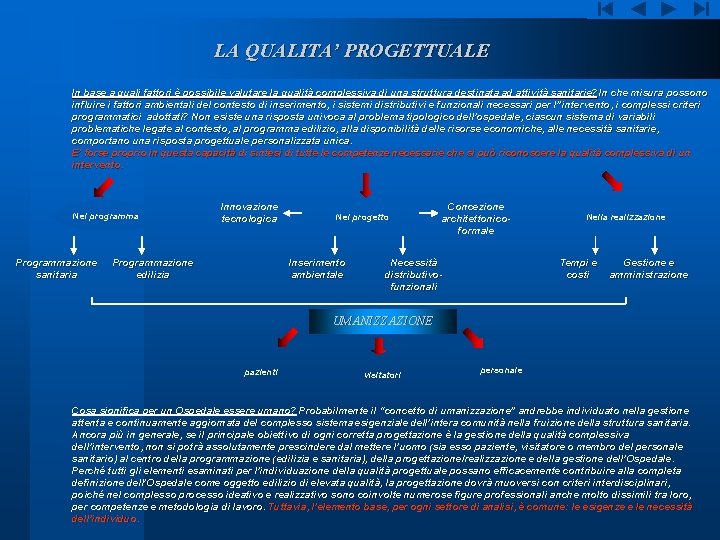
LA QUALITA’ PROGETTUALE In base a quali fattori è possibile valutare la qualità complessiva di una struttura destinata ad attività sanitarie? In che misura possono influire i fattori ambientali del contesto di inserimento, i sistemi distributivi e funzionali necessari per l’’intervento, i complessi criteri programmatici adottati? Non esiste una risposta univoca al problema tipologico dell’ospedale, ciascun sistema di variabili problematiche legate al contesto, al programma edilizio, alla disponibilità delle risorse economiche, alle necessità sanitarie, comportano una risposta progettuale personalizzata unica. E’ forse proprio in questa capacità di sintesi di tutte le competenze necessarie che si può riconoscere la qualità complessiva di un intervento. Nel programma Programmazione sanitaria Innovazione tecnologica Programmazione edilizia Nel progetto Inserimento ambientale Concezione architettonicoformale Necessità distributivofunzionali Nella realizzazione Tempi e costi Gestione e amministrazione UMANIZZAZIONE pazienti visitatori personale Cosa significa per un Ospedale essere umano? Probabilmente il “concetto di umanizzazione” andrebbe individuato nella gestione attenta e continuamente aggiornata del complesso sistema esigenziale dell’intera comunità nella fruizione della struttura sanitaria. Ancora più in generale, se il principale obiettivo di ogni corretta progettazione è la gestione della qualità complessiva dell’intervento, non si potrà assolutamente prescindere dal mettere l’uomo (sia esso paziente, visitatore o membro del personale sanitario) al centro della programmazione (edilizia e sanitaria), della progettazione/realizzazione e della gestione dell’Ospedale. Perché tutti gli elementi esaminati per l’individuazione della qualità progettuale possano efficacemente contribuire alla completa definizione dell’Ospedale come oggetto edilizio di elevata qualità, la progettazione dovrà muoversi con criteri interdisciplinari, poiché nel complesso processo ideativo e realizzativo sono coinvolte numerose figure professionali anche molto dissimili tra loro, per competenze e metodologia di lavoro. Tuttavia, l’elemento base, per ogni settore di analisi, è comune: le esigenze e le necessità dell’individuo.
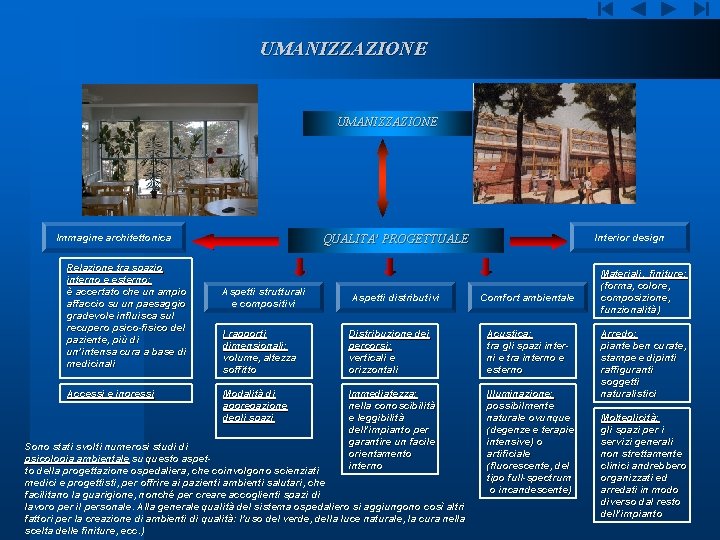
UMANIZZAZIONE Immagine architettonica Relazione tra spazio interno e esterno: è accertato che un ampio affaccio su un paesaggio gradevole influisca sul recupero psico-fisico del paziente, più di un’intensa cura a base di medicinali Accessi e ingressi Interior design QUALITA’ PROGETTUALE Aspetti strutturali e compositivi Aspetti distributivi I rapporti dimensionali: volume, altezza soffitto Distribuzione dei percorsi: verticali e orizzontali Acustica: tra gli spazi interni e tra interno e esterno Modalità di aggregazione degli spazi Immediatezza: nella conoscibilità e leggibilità dell’impianto per garantire un facile orientamento interno Illuminazione: possibilmente naturale ovunque (degenze e terapie intensive) o artificiale (fluorescente, del tipo full-spectrum o incandescente) Sono stati svolti numerosi studi di psicologia ambientale su questo aspetto della progettazione ospedaliera, che coinvolgono scienziati medici e progettisti, per offrire ai pazienti ambienti salutari, che facilitano la guarigione, nonché per creare accoglienti spazi di lavoro per il personale. Alla generale qualità del sistema ospedaliero si aggiungono così altri fattori per la creazione di ambienti di qualità: l’uso del verde, della luce naturale, la cura nella scelta delle finiture, ecc. ) Comfort ambientale Materiali, finiture: (forma, colore, composizione, funzionalità) Arredo: piante ben curate, stampe e dipinti raffiguranti soggetti naturalistici Molteplicità: gli spazi per i servizi generali non strettamente clinici andrebbero organizzati ed arredati in modo diverso dal resto dell’impianto
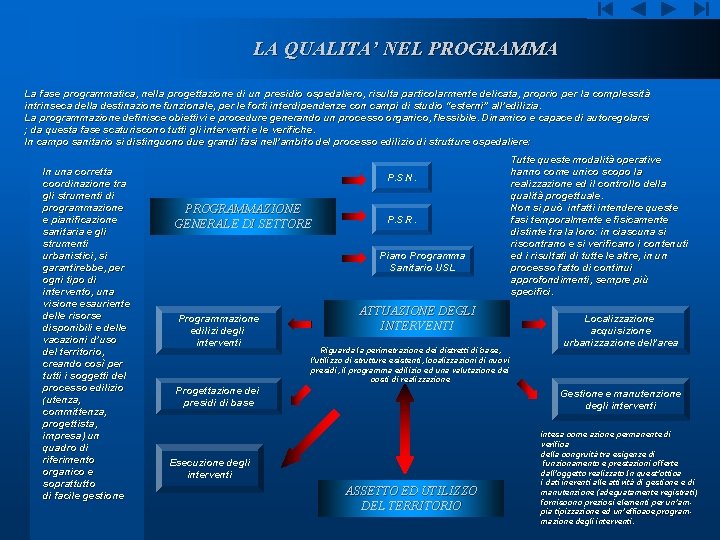
LA QUALITA’ NEL PROGRAMMA La fase programmatica, nella progettazione di un presidio ospedaliero, risulta particolarmente delicata, proprio per la complessità intrinseca della destinazione funzionale, per le forti interdipendenze con campi di studio “esterni” all’edilizia. La programmazione definisce obiettivi e procedure generando un processo organico, flessibile. Dinamico e capace di autoregolarsi ; da questa fase scaturiscono tutti gli interventi e le verifiche. In campo sanitario si distinguono due grandi fasi nell’ambito del processo edilizio di strutture ospedaliere: In una corretta coordinazione tra gli strumenti di programmazione e pianificazione sanitaria e gli strumenti urbanistici, si garantirebbe, per ogni tipo di intervento, una visione esauriente delle risorse disponibili e delle vacazioni d’uso del territorio, creando così per tutti i soggetti del processo edilizio (utenza, committenza, progettista, impresa) un quadro di riferimento organico e soprattutto di facile gestione P. S. N. PROGRAMMAZIONE GENERALE DI SETTORE P. S. R. Piano Programma Sanitario USL Programmazione edilizi degli interventi ATTUAZIONE DEGLI INTERVENTI Riguarda la perimetrazione dei distretti di base, l’utilizzo di strutture esistenti, localizzazioni di nuovi presidi, il programma edilizio ed una valutazione dei costi di realizzazione Progettazione dei presidi di base Tutte queste modalità operative hanno come unico scopo la realizzazione ed il controllo della qualità progettuale. Non si può infatti intendere queste fasi temporalmente e fisicamente distinte tra la loro: in ciascuna si riscontrano e si verificano i contenuti ed i risultati di tutte le altre, in un processo fatto di continui approfondimenti, sempre più specifici. Localizzazione acquisizione urbanizzazione dell’area Gestione e manutenzione degli interventi Esecuzione degli interventi ASSETTO ED UTILIZZO DEL TERRITORIO intesa come azione permanente di verifica della congruità tra esigenze di funzionamento e prestazioni offerte dall’oggetto realizzato. In quest’ottica i dati inerenti alle attività di gestione e di manutenzione (adeguatamente registrati) forniscono preziosi elementi per un’ampia tipizzazione ed un’efficace programmazione degli interventi.
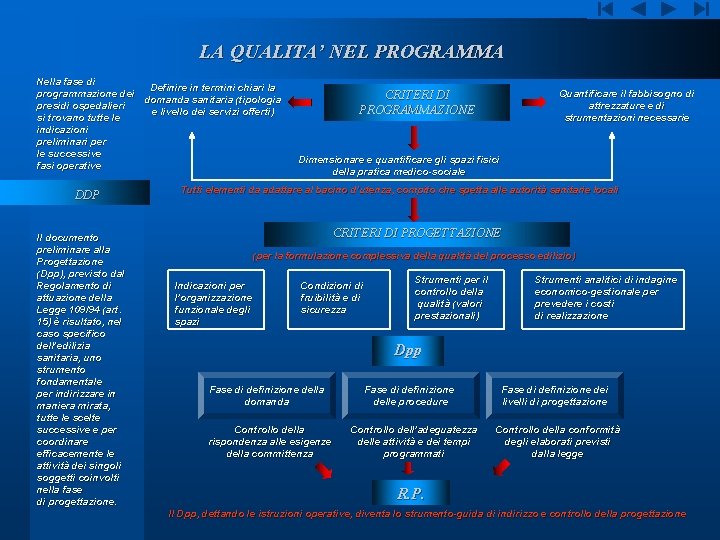
LA QUALITA’ NEL PROGRAMMA Nella fase di Definire in termini chiari la programmazione dei domanda sanitaria (tipologia presidi ospedalieri e livello dei servizi offerti) si trovano tutte le indicazioni preliminari per le successive fasi operative DDP Il documento preliminare alla Progettazione (Dpp), previsto dal Regolamento di attuazione della Legge 109/94 (art. 15) è risultato, nel caso specifico dell’edilizia sanitaria, uno strumento fondamentale per indirizzare in maniera mirata, tutte le scelte successive e per coordinare efficacemente le attività dei singoli soggetti coinvolti nella fase di progettazione. Quantificare il fabbisogno di attrezzature e di strumentazioni necessarie CRITERI DI PROGRAMMAZIONE Dimensionare e quantificare gli spazi fisici della pratica medico-sociale Tutti elementi da adattare al bacino d’utenza, compito che spetta alle autorità sanitarie locali CRITERI DI PROGETTAZIONE (per la formulazione complessiva della qualità del processo edilizio) Indicazioni per l’organizzazione funzionale degli spazi Condizioni di fruibilità e di sicurezza Strumenti per il controllo della qualità (valori prestazionali) Strumenti analitici di indagine economico-gestionale per prevedere i costi di realizzazione Dpp Fase di definizione della domanda Controllo della rispondenza alle esigenze della committenza Fase di definizione delle procedure Controllo dell’adeguatezza delle attività e dei tempi programmati Fase di definizione dei livelli di progettazione Controllo della conformità degli elaborati previsti dalla legge R. P. Il Dpp, dettando le istruzioni operative, diventa lo strumento-guida di indirizzo e controllo della progettazione
- Slides: 23