lafur orvaldsson Barnasptali Hringsins SKINGAR NERI LOFTVEGUM Bronchitis

Ólafur Þorvaldsson Barnaspítali Hringsins SÝKINGAR Í NEÐRI LOFTVEGUM

Bronchitis � Skilgreining �Kvef með hita, hósta og önghljóðum (ronchi) � Algengur sjúkdómur � Bráður � Langvinnur

Bráður Bronchitis � 90% orskaður af veirum, 10% bakteríum � Virusar � Adenovirus � Influenza � Parainfluenza � Respiratory syncytial virus � Rhinovirus � HMPV � Enterovirus � Herpes simplex virus � Bakteríur � Bordatella pertussis � Haemophilus influenza � Moraxella catarrhalis � Strep pneumoniae � Strep pyogenes (A) � Annað � Mycoplasma pneumoniae � Chlamidia pneumoniae

Bráður Bronchitis � Secondary bakteríu sýking í kjölfar efri öndunarvergasýkingar er mjög sjaldgæf í börnum nema hjá sjúklingum með undirliggjandi galla ss. cystic fibrosis eða annan ónæmisgalla

Bráður Bronchitis – Einkenni � Byrjar oftast sem týpískt kvef � Nefrennsli ○ � � � byrjar sem glært, verður síðan þykkara græn/hvítt og svo aftur glært og hverfur á 7 -10 dögum Slappleiki Hitavella, kringum 38 Hálssærindi Beinverkir Hósti, uppgangur � Fyrst þurr hósti, síðan slímkenndari og blautur. � Börn yngri en 5 ára sjaldan með uppgang. Kyngja slími, sem sést ef þau kasta upp. � � Retrosternal verkur við innöndun Gengur oftast yfir á 10 -14 dögum � Blóðrannsóknir og röntgenmynd ekki hjálpleg

Meðferð � Engin sérstök meðferð nauðsynleg � Stuðningsmeðerð �Parasetamól �Önnur lyf ss antihistamin, slímlosandi (decongestant) og hóstamixtúrur hafa ekki sýnt sig að hjálpi. �Kódein (SEM) og dextromethorphan (dexamet) hjálpa í sumum tilfellum

Langvinnur Bronchitis Endurtekin bólga, erting á bronchial slímhúðinni � Hósti og uppgangur í meira en 3 mánuði � �Oft í tengslum við asthma, cystic fibrosis, dyskinetic cilia syndrome, aðskotahluti eða loftmengun �Getur orsakast af endurteknum akút bronchitis sem veikir og ertir bronchial slímhúðina og veldur á endanum langvinnum bronchitis

Bronchiolitis � Bráður sjúkdómur sem er algengastur í börnum yngri en 2 ára, toppar kringum 6 mánaða aldur � Fyrst of fremst alvarlegt í ungabörnum � Mjög smitandi, úða- og snertismit

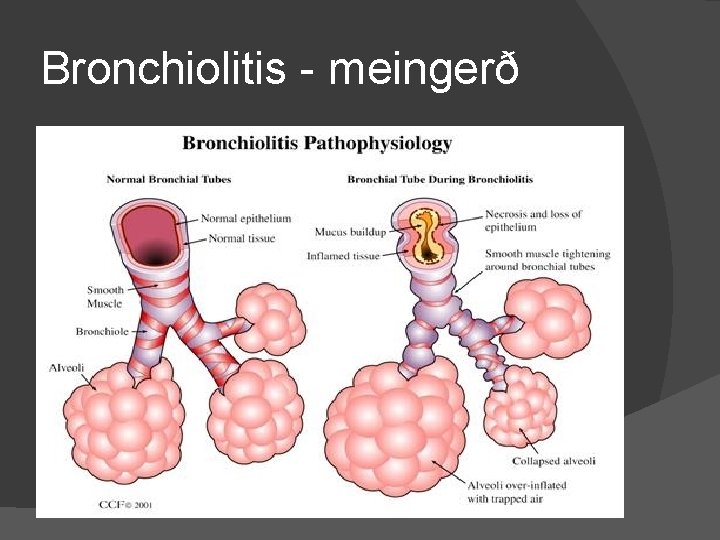
Bronchiolitis - meingerð sýking í smáum bronchi og bronchioli ↓ necrosa og debris myndast ↓ destruction á resp epitheli, minnkandi ciliari function ↓ innstreymi eitilfruma ↓ bjúgur og slímmyndun ↓ intrabroncheolar plugs með fibrini, mucus etc

Bronchiolitis - meingerð Ventilatio/perfusion hlutfall raskast ↓ Hypoxia, seinna (alvarlegra) CO 2 retention � Resp endothel endurnýjast á 1 -2 vikum
Bronchiolitis - meingerð

Bronchiolitis - orsakir � RSV � Parainfluenza � HMPV � Adenovirus � Influenza � Enterovirusar � Rhinovirus � Mycoplasma ++++ ++ ++ + + ++++, algengasta orsök, ++ nokkuð algeng orsök, + einstaka tilvik

Bronchiolitis - Einkenni � Efri loftvegaeinkenni og kvef, hitavella � Lasleiki, ekki veruleg í upphafi – þróast yfir nokkra daga (3 -4) � Vaxandi öndunarerfiðleikar næstu daga � Hvæsandi öndun � Hósti � Mæði, hröð öndun, nasavængjablakt � Notkun aukaöndunarvöðva � Lengd útöndun � Minnkandi öndunarhljóð � Andnauð � Cyanosis

Bronchiolitis – Rannsóknir � Rtg: hyperinflation peribronchial og dreifðar íferðir (atelactasar og bólga) � Blóðstatus: yfirleitt innan eðlilegra marka � Nefkokssog/strok í PCR � Immunofluorescence � Titrerar � Ræktanir

Bronchiolitis - Meðferð � Almenn stuðningsmeðferð � Flest ungabörn spjara sig heima með stuðningsmeðferð ○ Saltvatnsdropar ○ sog � Aðal innlagnarástæðan er hypoxia og næringarerfiðleikar ○ Vökvagjöf vegna vökvataps / þurrks � Ungabörn geta ekki drukkið vegna hraðrar öndunar � Súrefni � Bronchodilaterandi meðferð ○ Hjálpar yfirleitt ekki � Epinephrine og Hypertonic saline innúði � Corticosterar ? ? � Ribavirin – einkum hjá mjög veikum börnum sem hafa ekki svarað hefðbundnari meðferð

Bronchiolitis - Meðferð � Berkjuvíkkandi meðferð �Ekki mælt með �Geta bætt líðan til skamms tíma en breytir ekki gangi sjúkdóms, minnkar ekki líkur á innlögn né styttir hana � Epinephrine �Má gefa á Bráðamóttöku annars ekki mælt með � Hypertonic saltvatn �Mælt með að gefa inniliggjandi sjúklingum �Hjálpar til við slímlosun � Sterar �Ekki mælt með

Bronchiolitis - Horfur � Gengur yfirleitt yfir af sjálfu sér án fylgikvilla � Börn yngri en 12 vikna og börn með hjartasjúkdóma og onæmisgalla eru í aukinni hættu á fylgikvillum �Apnea, öndunarbilun etc � Secondary bakteríusýking �Eyrnabólga – algengt hjá yngri börnum �Lungnabólga – óalgengt (<1%)

Lungnabólga � Mismunandi gerðir lungnabólgu �Utanspítala (community aquired) �Innan spítala (hospital aquired) �Veirur vs bakteríur �Eftir svæðum í lungunum �Lobar pneumonia – S. pneumoniae �Bronchopneumonia – Group A Strep, Staph �Interstitial pneumonia – vírusar, atýpísk

Lungnabólga - Orsakir Aldur Bakteríur Vírusar Annað Nýburar < 28 daga Group B Strep Gram neg enteric bacteria Listeria, CMV HSV Mycoplasma Ureaplasma Nýburar >28 daga- 3 mán S. pneumoniae B. pertussis CMV Chlamydia RSV trachomatis Parainfluenza

Lungnabólga - Orsakir Aldur Bakteríur Vírusar Annað 3 mán - 5 ára S. pneumoniae S. aureus H. influenza RSV Parainflúensa Inflúensa Adenovirus HMPV Rhinovirus Mycoplasma > 5 ára S. pneumoniae H. influenza Influenza Mycoplasma Chlamydia pneumoniae

Lungnabólga - Einkenni � � Almennur slappleiki Hiti Hósti Hröð öndun �< 2 mán: >60/mín � 2 -12 mán: >50/mín � 1 -5 ára: >40/mín �>5 ára: >20/mín � Öndunarerfiðleikar �Auka öndunarvöðvar �Nasavængjablakt, inndrættir, apnea

Lungnabólga - Rannsóknir � Rtg lungu � Blóðstatus � CRP � Ræktanir �Sputum, nasopharyngeal, blóð

Lungnabólga - Meðferð � 1 -6 mán: ○ Ef grunur um lungnabólgu af völdum bakteríu ætti þeim að vera vísað á spítala til uppvinnslu/innlagnar � < 5 ára ○ Amoxicillin, Augmentin ○ 2. eða 3. kynslóðar cephalosporin ef ofnæmi � > 5 ára � Klassísk bakteríu ○ Amoxicillin, Augmentin ○ 2. eða 3. kynslóðar cephalosporin ef ofnæmi � Mycoplasma eða Chlamydiu ○ Azithromycin

Lungnabólga - Fylgikvillar � Pleural effusion og empyema � Necrotizing lungnabólga � Abscess
- Slides: 24