LA VENTILATION MECANIQUE Emilie STELLA OBJECTIFS n Corriger

LA VENTILATION MECANIQUE Emilie STELLA

OBJECTIFS n Corriger les gaz du sang n Etre le moins délétère possible

RAPPELS ANATOMIQUES n Centres de contrôle n Tronc cérébral: motricité automatique n Cortex: motricité volontaire n Muscles n Diaphragme n Muscles accessoires inspiratoires et expiratoires

RAPPELS ANATOMIQUES n Thorax n Enveloppe les poumons et les structures vasculaires n Tendance à l’expansion n Poumons n Echangeurs gazeux n Barrière alvéolo-capillaire n Tendance à la rétraction

RAPPELS ANATOMIQUES n Plèvre n Permet la cohésion entre les poumons et la cage thoracique n 2 feuillets (viscéral qui tapisse l’extérieur du poumon et pariétal qui tapisse la cage thoracique) n Espace virtuel entre les 2 feuillets: le vide pleural

RAPPELS PHYSIOLOGIQUES n L’ inspiration: n Phénomène actif n Augmente le volume de la cage thoracique et donc des poumons par l’intermédiaire de la plèvre n Pression négative

RAPPELS PHYSIOLOGIQUES n L’expiration n Phénomène passif n Retour de la cage thoracique et poumons au volume primitif (élasticité) n Pression positive P° E I Tps

RAPPELS PHYSIOLOGIQUES n Dysfonctionnement d’un de ces éléments entraîne la mise en jeu des éléments compensateurs (muscles accessoires) n Si épuisement VENTILATION ARTIFICIELLE

MATERIEL n Plateau d’intubation n n n n Manche de laryngoscope avec piles Lames de laryngoscope 3 et 4 Pince de Magill Anesthésique local en spray avec embout de type Xylocaïne® Système de fixation (ex: lacette+compresse) 1 seringue Sondes d’intubation de différents calibres avec ballonet Trachéotomie (alternative)= geste chirurgical

MATERIEL

MATERIEL

MATERIEL

MATERIEL n Rotule et raccord annelé n Echangeur de chaleur et d’humidité: . remplace le rôle des VAS. action anti virale et anti bactérienne n Circuit de ventilation avec arrivée des gaz (Air et O 2) n Ventilateur

ECH, ROTULE ET RACCORD ANNELE
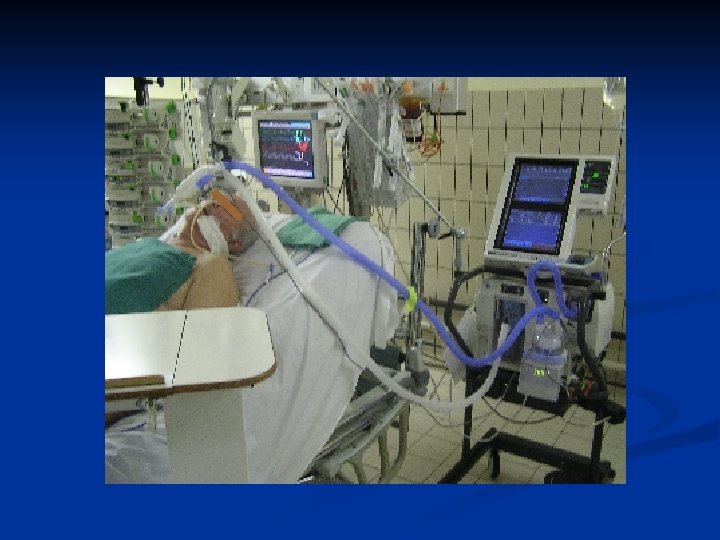

MATERIEL n Circuit manuel de ventilation: n Manomètre à O 2 branché n Olive n Raccord d’O 2 n Ballon souple ou Ambu
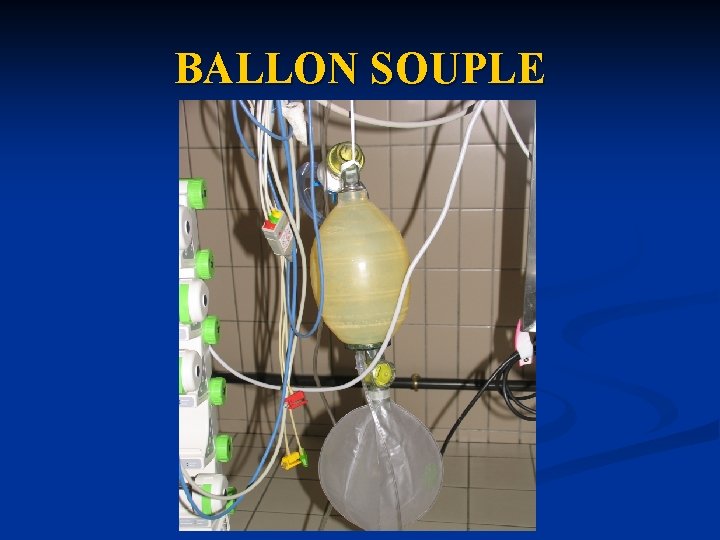
BALLON SOUPLE

PARAMETRES VENTILATOIRES FIO 2: Fraction inspirée en O 2. C’est le pourcentage d’O 2 présent dans le mélange de gaz donné au patient n FR: Fréquence respiratoire n Vt: Volume courant. C’est le volume que prend le patient à chaque inspiration n Vm: Volume minute. Vm= FR Vt n

PARAMETRES VENTILATOIRES n n PEP: Pression expiratoire positive. Permet de meilleurs échanges gazeux au niveau de l’alvéole qui ne se collabe pas. Rapport I/E: Temps inspiratoire sur temps expiratoire. Trigger ou seuil de déclenchement: Donne un Vt au patient lorsqu’il détecte une pression inférieure à celui-ci. AI: Aide inspiratoire. Pressurisation du circuit du ventilateur.


MODES VENTILATOIRES n La Ventilation Contrôlée: FR: 12 à 16 cycles/min n Vm: 7 à 15 ml/kg n FIO 2: 21 à 100 % n I/E: 1/2 ( si I, on augmente les pressions) n +/- PEP n Mode peu utilisé, ne laisse aucun « espace » au patient.

MODES VENTILATOIRES n La Ventilation Assistée Contrôlée: VAC n Paramètres identiques à la VC n Seuil de déclenchement Inspiration en pression positive Insufflation d’un volume déterminé à une fréquence déterminée SD permet au patient de déclencher des Vt supplémentaires Expiration passive, une valve s’ouvre pour permettre aux gaz expirés de s’échapper. RISQUE: BAROTRAUMATISME

MODES VENTILATOIRES n La Ventilation Spontanée avec Aide Inspiratoire: VSAI n FIO 2: 21 à 100 % n AI: environ entre 10 et 20 cm. H 2 O n +/- PEP Le patient respire spontanément mais est aidé par le ventilateur. Mode de sevrage RISQUE: HYPERVENTILATION

MODES VENTILATOIRES Les modes barométriques: ( peu utilisés) Dans certaines pathologies (BPCO et Fibroses pulmonaires) qui diminuent la compliance pulmonaire. n La VPC: n Idem VAC n Pas de Vt mais une Pression maximum déterminée n n La BIPAP VPC + AI n Passe de la VPC à la VSAI en fonction des besoins du patient RISQUE: HYPOVENTILATION
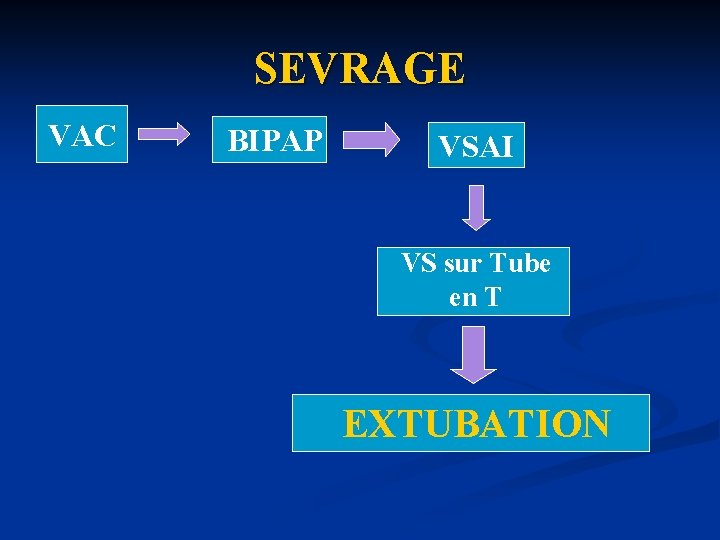
SEVRAGE VAC BIPAP VSAI VS sur Tube en T EXTUBATION

COMPLICATIONS n Liées aux matériels: n Anomalies de fonctionnement du ventilateur Electricité Arrivée des gaz Dysfonctionnement mécanique Fuite Débranchement

COMPLICATIONS Liées à l’intubation: TRAUMATIQUES n n n n n Système de fixation: commissures labiales+++ Coudure, obstruction Ballonet Intubation oesophagienne Traumatisme dentaire Lésion des cordes vocales Intubation sélective Trachéomalacie (ballonnet sur gonflé) Ulcération des muqueuses

COMPLICATIONS Liées à l’intubation: INFECTIEUSES n Immunodépression n Abolition des réflexes protégeant les Voies aériennes ( toux et déglutition) n Colonisation oro-pharyngée n Contamination manu portée. n

COMPLICATIONS n Complications pulmonaires: n Atélectasie: obstruction d’une bronche Effet Shunt (perfusé mais non ventilé) n Baro ou volotraumatisme: Pneumothorax; emphysème s/c

COMPLICATIONS n Complications hémodynamiques: La pression toujours positive défavorise le retour veineux. Diminution du DC si hypovolémie, sédation Diminution du débit sanguin cérébral Diminution de la circulation rénale: oligurie et rétention hydro-sodée=oedèmes Collapsus de reventilation: la vasoconstriction hypoxique cède à la reventilation.

SURVEILLANCES n CLINIQUES: Cyanose (signe tardif de l’hypoxie) n Temps de recoloration des téguments n Sueurs = hypercapnie n Fréquence respiratoire n Agitation/obnubilation n Balancement thoraco-abdominal n Position de la sonde d’intubation n Pression du ballonnet ( 30/35 mm. Hg) n

SURVEILLANCES n PARACLINIQUES: FC et TA: hypertension et bradycardie sont des signes d’hypercapnie n Sp. O 2: 95 à 100 % n Capnie: 35 à 45 mm. Hg n Radiographie pulmonaire n Gaz du sang +++ n

SURVEILLANCES n LE VENTILATEUR: Volume bas et pression basse = FUITES Circuit débranché ou ballonnet dégonflé Vt bas et FR haute = hyperventilation n Volume haut = mauvais réglages n Pression haute = OBSTRUCTION Coudures Piège à eau plein Encombrement bronchique/ bouchon muqueux n

SURVEILLANCES n SI PROBLEME DE VENTILATION: Ecarter toute cause liée au ventilateur et à la sonde d’intubation. n Passer en ventilation manuelle au ballon souple n APPELER LE MEDECIN n

SOINS AUX PATIENTS VENTILES n La broncho-aspiration n Les soins de la sphère ORL n La surveillance de la sonde n L’installation n La kinésithérapie respiratoire

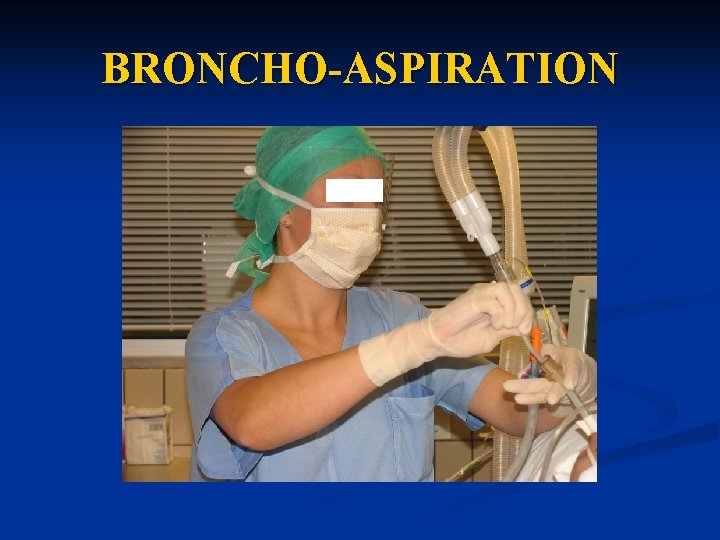
BRONCHO-ASPIRATION n Objectif: n Suppléer à l’insuffisance d’élimination des sécrétions bronchiques due à la présence d’une sonde d’intubation ou de trachéotomie et/ou à l’absence de réflexes de toux.

BRONCHO-ASPIRATION n Quand? A chaque fois que le patient est encombré n S’il existe des râles bronchiques n Si l’on constate une augmentation des pressions d’insufflation du ventilateur n Au moins une fois par vacation n Après une séance de kinésithérapie n

BRONCHO-ASPIRATION n Matériel: n n n Cagoule et masque 1 tuyau d’aspiration avec valve d’arrêt de vide relié à un réceptacle lui-même relié au manomètre de vide 1 sonde d’aspiration 1 paire de gants stériles 1 bouteille de rinçage 1 antiseptique d’action rapide de type stérilium® Le manomètre de vide doit être réglé à -350 mm. Hg!!!

BRONCHO-ASPIRATION n Réalisation: Lavage antiseptique des mains n Installation du patient ( le prévenir s’il est conscient) n Rapprocher la valve d’arrêt du vide du patient n Vérifier que la rotule se désadapte de la sonde n Ouvrir la sonde et mettre un gant n Attraper la sonde stérilement et désadapter le patient du ventilateur n

BRONCHO-ASPIRATION Descendre lentement et en douceur la sonde d’aspiration sur la longueur de la sonde d’intubation. n Vérifier l’état clinique du patient ainsi que sa Sp. O 2. n Rebrancher le patient au ventilateur n Eliminer les déchets n Lavage antiseptique des mains n Transmissions n

BRONCHO-ASPIRATION Ce qu’il ne faut jamais faire: n Descendre la sonde d’aspiration jusqu’à la garde n Aspirer en descendant la sonde d’aspiration: risque de blessure trachéo-bronchique n Si le patient désature trop ou bradycardise: n n Utiliser un système d’aspiration protégé.
BRONCHO-ASPIRATION

SOINS DE LA SPHERE ORL Objectif: n Eviter les infections de la sphère ORL. n Limiter les pneumopathies d’inhalation n Quand: n 1 fois par vacation n

SOINS DE LA SPHERE ORL n Matériel: Cagoule et masque n Solution de nettoyage (ex: eau stérile et bétadine® ORL) n 1 sonde d’aspiration n 1 tuyau d’aspiration avec valve d’arrêt de vide relié à un réceptacle lui-même relié au manomètre de vide n 1 paire de gants non stériles n 1 seringue à embout cônique 50 ml. n

SOINS DE LA SPHERE ORL n Réalisation: Prélever la solution dans la seringue n Vérifier la pression du ballonnet n Aspirer les sécrétions présentes dans la sphère ORL (narines et bouche) n Injecter la solution tout en la réaspirant n Nettoyer les dents du patients n

SOINS DE LA SPHERE ORL n Ce qu’il ne faut jamais faire: n Injecter la solution sans avoir vérifier le ballonnet: n Injecter la solution sans la réaspirer. RISQUE D’INALATION

SOINS DE LA SPHERE ORL

SURVEILLANCE DE LA SONDE D’INTUBATION n Objectif global: n n Prévention des complications chez les patients porteur d’une sonde d’intubation. Objectifs spécifiques: Vérification de la perméabilité et de l’étanchéité n Vérification de la position de la sonde d’intubation n Vérification du ballonnet de la sonde. n

SURVEILLANCE DE LA SONDE D’INTUBATION n Vérification de la sonde d’ intubation: Absence de fuites au niveau de la bouche du patient n Bonne position de la sonde au niveau de l’arcade dentaire (les sondes possèdent une échelle de graduation) n Fixation de la sonde efficace n Perméabilité de la sonde lors des BA. n

SURVEILLANCE DE LA SONDE D’INTUBATION n Vérification du ballonnet: Ballonnet basse pression: Ils augmentent la surface d’appui le long de la trachée et diminuent les pressions locales. Ils se vérifient visuellement. Les 2 ballonnets ne doivent jamais être en contact. n

SURVEILLANCE DE LA SONDE D’ INTUBATION n Ballonnet « classique » : A chaque vacation, se munir d’un testeur de ballonnet et mesure la pression de celui-ci. Elle doit se situer entre 25 et 35 mm. Hg ce qui correspond au pouls trachéal. n QUELQUE SOIT LE TYPE DE BALLONNET, TOUT SURGONFLAGE ENTRAINE UN RISQUE DE NECROSE DE LA TRACHEE.

L’ INSTALLATION Demie- assise n Jambes « cassées » pour éviter que le patient ne s’affaisse dans le lit. n Proclive n L’ ECH doit être au dessus du patient afin de ne pas se saturer en sécrétions. n Un patient assis est un patient qui respire mieux !!!

L’ INSTALLATION

KINESITHERAPEUTE Essentiel dans la prise en charge du patient ventilé. n Aide le patient à « remonter » ses sécrétions. n Broncho-aspire si nécessaire n Participe à l’installation n Collaboration IDE/kiné à l’extubation. n
- Slides: 54