La QUALIT dans les tablissements de sant IFSI

La QUALITÉ dans les établissements de santé IFSI 2, 3 et 4 janvier 2013 Maïka Berrouet CCECQA « Il y a de certains défauts qui, bien mis en œuvre, brillent plus que la vertu même » La Rochefoucauld

La QUALITÉ 1. dans les établissements de santé Conception, définition et mesure de la qualité des soins 2. Qualité et Non Qualité 3. Approches d’amélioration de la qualité CCECQA – page 2

illustration. . . « Mesdames et messieurs, bienvenue à bord du Vol Air France N° 743 à destination de Edimbourg. C’est votre capitaine qui vous parle. Notre vol durera 3 heures. Je suis heureux de vous annoncer que nous avons 97% de chance d’atteindre notre destination sans accidents significatifs et que la probabilité que nous fassions une erreur sérieuse entraînant ou non des blessures durant le vol est seulement de 6, 7%. Veuillez attacher vos ceintures SVP. Je vous souhaite un agréable vol. Le temps sur Edinbourg est ensoleillé. » . . . Berwick et Leape. Qual Health Care 1999; 8: 145 -6. Berwick et Leape. BMJ 199; 319: 136 -7 CCECQA – page 3

Qualité et Risque … Rapport bénéfices/risque Monterez-vous à bord ? L’avion est-il sûr ? ◉ L’avion arrivera t-il à l’heure au bon endroit ? Critères de ◉ Le vol sera t-il agréable ? choix ◉ Le vol se déroulera t-il comme vous le souhaitez ? ◉ Critères de qualité L’erreur est humaine … Mais elle peut être prévenue Analyse des pratiques Subjectivité > Démarche Qualité > Gestion des Risques CCECQA – page 4

Risque et Qualité … Egalité de chaque individu devant le Risque n’est pas la règle … Ex. 1 : fréquence des accidents aériens de 1 pour 10 000 voyages : en moyenne, un voyageur à donc 1 chance sur 10 000 de ne pas arriver à bon port. Il est certain que le risque prend un voyageur en montant dans un avion, dépend beaucoup de la qualité de l’appareil, de la ligne empruntée, des conditions météo, voire de la place qu’il occupe, etc. Ex. 2 : Population des français qui fument 2 paquets de cigarettes par jours : ils ont environ 4 chances sur 100 de mourir d’un cancer des voies respiratoires. Pour ces français donc, 4 décès sur 100 sont dus à ce type de cancer, MAIS rien ne permet de supposer que l’effet de la fumée soit le même pour chaque sujet et le risque de chacun n’est qu’en moyenne de 4% Pas d’égalité vis-à-vis du Risque individuel En revanche en ce qui concerne le Risque collectif (type loterie) … Et devant la Qualité ? CCECQA – page 5

Risque et Qualité … « Avec le management de la qualité, vous n’êtes pas sûrs de gagner la partie, mais si vous ne l’appliquez pas… Vous êtes sûrs de la perdre… » CCECQA – page 6

Historique « Si nos fabriques imposent à force de soins la qualité supérieure de nos produits, les étrangers trouveront avantage à se fournir en France et l’argent affluera dans le royaume » Colbert – 3 août 1964 CCECQA – page 7

Historique De 1664 à 2009 q Passage de l’artisanat à l’ère industrielle q L’après-guerre q La situation économique et sociale en 2009 CCECQA – page 8

Historique De l’Artisanat à l’Industrie L’évolution de la relation Client - Fournisseur, de l’Artisanat à l’Industrie, a conditionné l’histoire de la Qualité. Conscience professionnelle des « bons travailleurs » Puis approche organisationnelle de la qualité pour les travaux complexes Taylorisme : mise en place de la notion de contrôle lors du travail à la chaine (menace de sanctions… encore aujourd’hui !!) CCECQA – page 9

Historique L’après-guerre Ø Le plan Marshall et le miracle japonais : 1947 (programme d’aide/ E-U) Ø Les trente glorieuses Ø Le choc pétrolier CCECQA – page 10
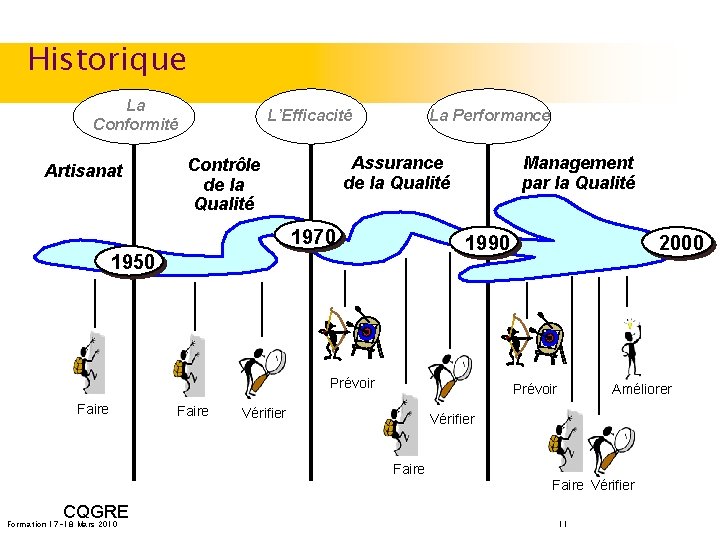
Historique La Conformité Artisanat L’Efficacité La Performance Assurance de la Qualité Contrôle de la Qualité 1970 Management par la Qualité 1990 1950 Prévoir Faire 2000 Prévoir Vérifier Améliorer Vérifier Faire Vérifier CQGRE Formation 17 -18 Mars 2010 11

Environnement extérieur à l’établissement Crises sanitaires des années 90 (sang contaminé, vache folle, amiante) Demande sociale (système dans lequel les intérêts éco sont plus importants que la santé) Judiciarisation croissante de la vie sociale Assurabilité plus difficile Tout ceci a induit de forts changements de la réglementation et les politiques publiques Cela conduit les établissements à mieux formaliser la question de la gestion des risques 12

Environnement propre à l’activité Activité complexe : singularité du patient ◉ interdépendances des fonctions ◉ Activité très marquée par l’innovation : modification rapide des connaissances ◉ technologies modifiant les prises en charge ◉ Contexte économique difficile Tout ceci nécessite d’accompagner le changement et les dynamiques d’amélioration des pratiques. La pertinence des soins doit être évaluée au regard des objectifs de l’établissement. 13
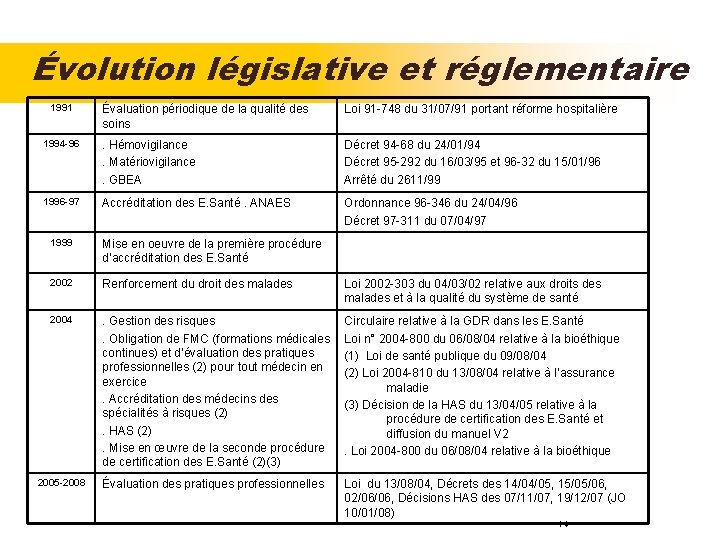
Évolution législative et réglementaire 1991 Évaluation périodique de la qualité des soins Loi 91 -748 du 31/07/91 portant réforme hospitalière 1994 -96 . Hémovigilance. Matériovigilance. GBEA Décret 94 -68 du 24/01/94 Décret 95 -292 du 16/03/95 et 96 -32 du 15/01/96 Arrêté du 2611/99 1996 -97 Accréditation des E. Santé. ANAES Ordonnance 96 -346 du 24/04/96 Décret 97 -311 du 07/04/97 1999 Mise en oeuvre de la première procédure d’accréditation des E. Santé 2002 Renforcement du droit des malades Loi 2002 -303 du 04/03/02 relative aux droits des malades et à la qualité du système de santé 2004 . Gestion des risques. Obligation de FMC (formations médicales continues) et d’évaluation des pratiques professionnelles (2) pour tout médecin en exercice. Accréditation des médecins des spécialités à risques (2). HAS (2). Mise en œuvre de la seconde procédure de certification des E. Santé (2)(3) Circulaire relative à la GDR dans les E. Santé Loi n° 2004 -800 du 06/08/04 relative à la bioéthique (1) Loi de santé publique du 09/08/04 (2) Loi 2004 -810 du 13/08/04 relative à l’assurance maladie (3) Décision de la HAS du 13/04/05 relative à la procédure de certification des E. Santé et diffusion du manuel V 2. Loi 2004 -800 du 06/08/04 relative à la bioéthique 2005 -2008 Évaluation des pratiques professionnelles Loi du 13/08/04, Décrets des 14/04/05, 15/05/06, 02/06/06, Décisions HAS des 07/11/07, 19/12/07 (JO 10/01/08) 14

Loi HPST du 21 juillet 2009 Titre I - La modernisation des établissements de santé Titre II - L’amélioration de l’accès à des soins de qualité Titre III - La prévention et la santé publique Titre IV - L’organisation territoriale du système de santé Création des Agences régionales de santé (ARS) et refonte de la gouvernance hospitalière ; renforcement du rôle du directeur, remplacements du conseil exécutif par un directoire et du conseil d’administration par un conseil de surveillance. . . ), mise en place des communautés hospitalières de territoire 15
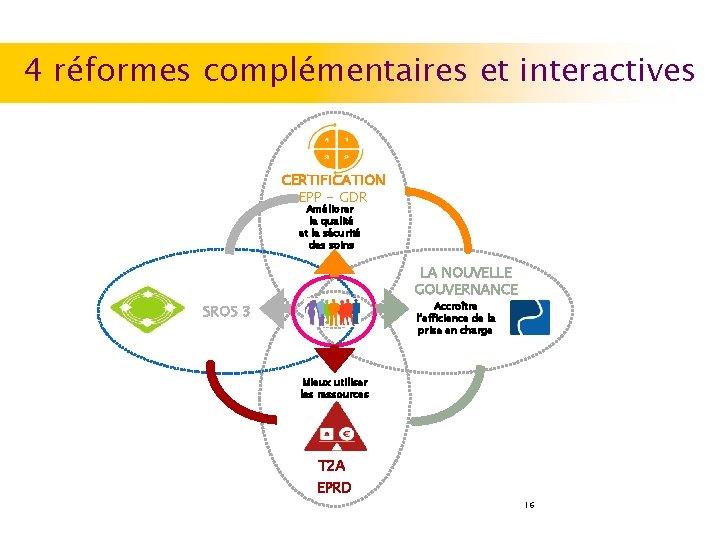
4 réformes complémentaires et interactives CERTIFICATION EPP - GDR Améliorer la qualité et la sécurité des soins LA NOUVELLE GOUVERNANCE Accroître l’efficience de la prise en charge SROS 3 Mieux utiliser les ressources T 2 A EPRD 16

La situation économique et sociale en 2009 Facteurs fortement incitatifs à la mise en place d’une démarche Qualité Le consumérisme ü Les nouveaux droits des consommateurs ü Les innovations technologiques ü La complexité des projets ü L’approche par les risques ü La médiatisation extrême Le contrôle par les organismes internationaux ü L’extension du référentiel normatif ü … ü ü 17

La situation économique et sociale en 2009 Les différents acteurs du système de santé ? ? ? = géopolitique 18

Qualité des moyens ou des résultats … Le concept de Qualité dans le domaine de la Santé a beaucoup évolué : initialement centré sur le résultat, il concerne désormais quasi-exclusivement les procédures de soin ◉ Il s’est imposé dans l’organisation et la gestion de la santé publique depuis une vingtaine d’années ◉ Sous des noms divers : accréditation, certification, ◉ Il fait intervenir des normes, des recommandations, des référentiels et une logistique dont l’objectif est l’amélioration de la qualité des soins recommandation thérapeutique, évaluation des pratiques professionnelles, etc. CCECQA – page 19

Situations … 1792 -1750 av JC (Article 218 du Code d’Hammourabi) Si un médecin opère un homme pour blessure grave avec une lancette de bronze et cause la mort de l’homme ou s’il ouvre un abcès à l’œil d’un homme avec une lancette de bronze et détruit l’œil de l’homme, il aura les doigts coupés. 1980 (Avedis Donabédian) Les soins de haute qualité sont les soins visant à maximiser le bien-être des patients après avoir pris en compte le rapport bénéfices/ risques à chaque étape du processus de soins. 1990 (Institute of Medecine) Capacité des services de santé destinés aux individus et aux populations d’augmenter la probabilité d’atteindre les résultats de santé souhaités, en conformité avec les connaissances professionnelles du moment. 2000 (ISO 9000) Aptitude d’un ensemble de caractéristiques intrinsèques à satisfaire des exigences. CCECQA – page 20

Evolution de la notion de Qualité … 1° résumé grossier (et brutal) du concept de qualité médicale tel qu’il a prévalu pendant des millénaires : seul le résultat du soin sur le patient est pris en compte 2° introduction de la notion de rapport bénéfices/risques, notion statistique faisant apparaître le pluriel pour le soin et pour le patient dont la singularité s’estompe 3° déconnection du résultat : c’est la méthode, le processus qui sont importants, il devient possible d’associer des soins de qualité à un échec thérapeutique pourvu que la probabilité de succès ait été élevée a priori. C’est l’obligation de moyens qui prime et prodiguer des soins "appropriés" devient le principal critère de qualité. Le malade peut mourir pourvu qu’il ait été "bien soigné". Définition n’est plus centrée sur l’individu, mais parle désormais de "populations" 4° escamotage de la notion de résultat. C’est l’exigence qui compte désormais. Le malade est réputé avoir une forte probabilité d’être satisfait si les exigences de qualité du processus sont remplies. L’évaluation ne fait plus intervenir le destinataire du "service soin" CCECQA – page 21

Réflexions … Si c’est l’évaluation de la procédure qui est privilégiée, le risque est grand de voir l’amélioration de la santé des patients passer au second plan … Le patient disparait devant la notion de population (épidémiologie, santé publique) … Si la procédure est bonne pour la population, elle est censée être applicable à chaque patient … Cette approche réductrice ne fait la part belle ni à l’individu ni à singularité … La subjectivité a été progressivement bannie d’une certaine évaluation dite scientifique… Qu’est-ce qu’une médecine utile, efficace, performante, … sans sujet ? CCECQA – page 22

Des faits. . . La qualité peut être définie et mesurée Les problèmes de qualité sont importants (fréquences, gravité, conséquences) Les méthodes d’évaluation et d’amélioration de la qualité sont nombreuses une discipline en plein développement ◉ mutation des pratiques quotidiennes ◉ dispositif réglementaire complet ◉ CCECQA – page 23

Définition et mesure de la qualité des soins CCECQA – page 24

Des constats. . . Réputation de « meilleur système de santé dans le monde » selon l’OMS mais retard sur l’étude de la qualité des soins Pas de système d’information permanent sur la qualité et ma sécurité des soins ; données partielles, parfois contradictoires et difficilement accessibles. Pas d’idée précise sur la signification de la qualité par les professionnels de santé Très forte confiance des français en leur système de soins (Baromètre santé 2008 : 86% ont le sentiment qu’il est meilleur en France que dans d’autres pays) mais sentiment également qu’il se détériore (66%) CCECQA – page 25

Définition de la Qualité des Soins Démarche devant permettre de garantir et délivrer, à chaque patient, l’assortiment d’actes diagnostiques et thérapeutiques ◉ ◉ ◉ Qui lui assurera le meilleur résultat en terme de santé, Conformément à l’état actuel de la science médicale, Au meilleur coût pour un même résultat, Au moindre risque iatrogène, Et, pour sa plus grande satisfaction en terme de procédures, de résultats et de contacts humains à l’intérieur du système de soins. OMS 1987 CCECQA – page 26

Définition de la Qualité des Soins Institut de Médecine des Etats-Unis (IOM) « Capacité des services de santé destinés aux individus et aux populations d’augmenter la probabilité d’atteindre les résultats de santé souhaités, en conformité avec les connaissances professionnelles du moment. » ◉ Définition largement utilisée, puisque flexible et adaptable à tous les contextes : inclusion des services de santé, d’individus et de populations, qualité des soins à travers le système entier ◉ Pas de notion d’efficience CCECQA – page 27

Notions clés de la qualité des soins démarche. . . conformément à l’état actuel de la science médicale > Evidence Based Medecine le meilleur résultat ◉ ◉ ◉ En terme de santé et au moindre risque > efficacité Au meilleur coût > efficience Pour la plus grande satisfaction du patient à chaque patient > équité (égalité) CCECQA – page 28

Objectifs de la Qualité des Soins … ou de la démarche Réaliser une synthèse des connaissances ◉ Recommandations et référentiels ◉ Evaluation interne ◉ Tableau de bord (indicateurs) Evaluation externe Certification Recher le meilleur résultat Mettre en place des mesures en vue de garantir la qualité et la sécurité des résultats ◉ ◉ CCECQA – page 29
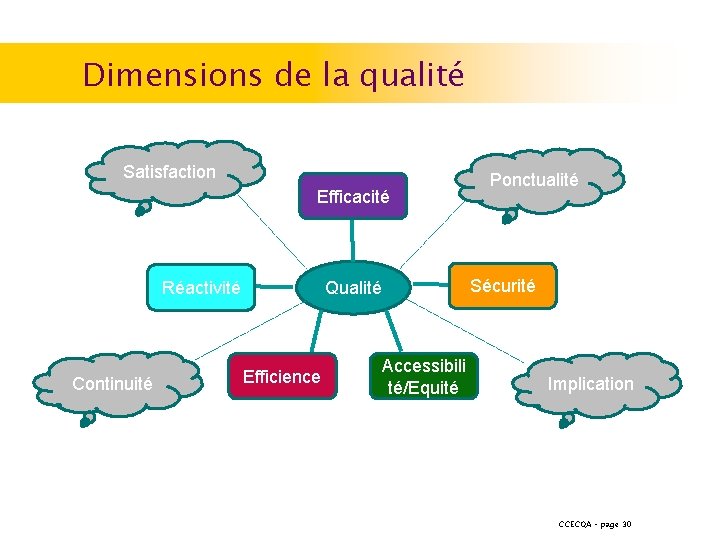
Dimensions de la qualité Satisfaction Efficacité Réactivité Continuité Sécurité Qualité Efficience Ponctualité Accessibili té/Equité Implication CCECQA – page 30

Notions liées à la qualité des soins (1) Efficacité (effectiveness) ◉ ◉ Première dimension prise en compte pour mesurer la qualité Aptitude à atteindre ou a réaliser toute amélioration possible en termes de résultats sanitaires. (supra : notion de pertinence proche) Ce que l’on mesure : Souvent les résultats en utilisant les indicateurs de mortalité ou de morbidité par cause, par groupe cible Ex : taux de survie après un diagnostic de cancer CCECQA – page 31

Notions liées à la qualité des soins (1) Là où on doit progresser… En France, certains indicateurs concernant la qualité technique des soins fournis font défaut Il existe peu, d’informations sur la gestion des soins, notamment : § % de patients recevant les soins recommandés Ø Ø § § Ex : cas de l’asthme : combien de patients bénéficient réellement de la mise en place d’un plan thérapeutique écrit ? Ex : pas de protocole bien établi pour la PEC de la dépression en ville alors que la France enregistre une prescription de médicaments antidépresseurs plus élevée que dans les autres pays européens. . Indicateurs tels que hospitalisations évitables, taux de réadmission et de mortalité post-hospitalière (employés en routine dans d’autres pays…) Soins mentaux : France + pays occidentaux CCECQA – page 32

Notions liées à la qualité des soins (1) Sécurité (safety) ◉ ◉ Principe de ne pas nuire aux malades ! Capacité d’empêcher ou d’éviter les résultats indésirables ou les dommages qui proviennent des processus de soins eux-mêmes. Dimension étroitement liée à l’efficacité Accent mis sur la prévention des EI et sur la réduction des défauts de qualité de soins pour les patients. Ce que l’on mesure : Développement + des indicateurs liés à la sécurité des soins INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 33

Notions liées à la qualité des soins (1) 4 domaines : Infections nosocomiales (plaies, celles liées aux soins médicaux, aux escarres, etc) Évènements sentinelles (accidents liés à la transfusion, erreurs de groupage sanguin, oublis de corps étrangers dans le champ opératoire. . ) Complication opératoires et postopératoires (embolies pulmonaires, accidents d’anesthésie. . ) Autres EI INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 34
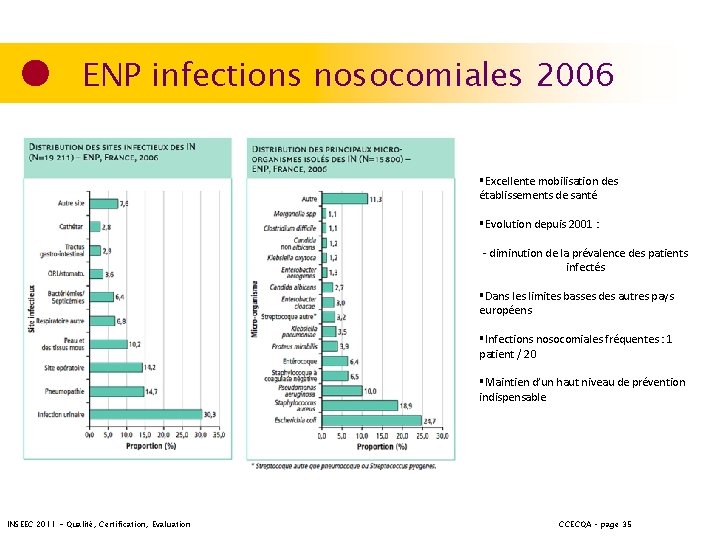
ENP infections nosocomiales 2006 §Excellente mobilisation des établissements de santé §Evolution depuis 2001 : - diminution de la prévalence des patients infectés §Dans les limites basses des autres pays européens §Infections nosocomiales fréquentes : 1 patient / 20 §Maintien d’un haut niveau de prévention indispensable INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 35

Notions liées à la qualité des soins (1) Là où on doit progresser… Site PLATINES permet : éléments de connaissance sur la sécurité des soins ces dernières années dans les établissements de santé en France (données d’activité sur les établissements, ENEIS 2005, tableaux de bord comparatif ICALIN…) Mais… visibilité faible pour les patients Problèmes méthodologiques pour évaluer les tendances ou comparer les établissements de santé Certains indicateurs recommandés par OCDE avec progrès à effectuer : fracture de la hanche, chute à l’hôpital, embolies pulmonaires, thromboses … (à revoir car déjà dit auparavant) CCECQA – page 36

Notions liées à la qualité des soins (1) Accessibilité (accessibility) ◉ ◉ Facilité avec laquelle on accède aux bons services de santé au bon moment. Différents angles : géographique, financier, sociopsychologique Exige que les services de santé soient a priori disponibles. Renvoie au principe d’équité : traiter de manière juste toutes les personnes concernées, indépendamment de leur âge, de leur sexe, de leur race et de leurs ressources financières. CCECQA – page 37

Notions liées à la qualité des soins (1) Ce que l’on mesure : o o Disponibilité des professionnels de santé Accès aux soins hospitaliers en termes facilité et de durée d’attente. Peu d’informations pérennes sur les délais, d’accès aux soins spécifiques Variations très importantes en fonction des régions et des services ex 1: enquête pour accéder aux spécialistes Délai d’attente médian : 25 jours - Pouvant atteindre plus de 2 mois pour un OPH et 50 jours pour un endocrinologue ex 2 : accès aux médecins G : RV obtenu pour + de 80% des CCECQApatients – page 38

Notions liées à la qualité des soins (1) Là où on doit progresser… Peu de données sur : § Délais d’attente de la chir programmée et accès aux soins de longue durée § Disparités d’accès selon les régions et caractéristiques des personnes comme la race (interdit par la CNIL), statut socio-éco, sexe, âge Mais certaines enquêtes analysent ces disparités… Analyse de l’IRDES : personnes très âgées bénéficient moins souvent d’un traitement par chimiothérapie pour cancer colon stade III et IV malgré les recommandations de l’ASCO (american society of clinical oncology) CCECQA – page 39

Notions liées à la qualité des soins (1) Réactivité (reactivity) ◉ ◉ Renvoie à des notions telles que le respect des patients, la dignité, la confidentialité, la participation aux choix, le soutien social. . Façon dont le système prend en charge les patients pour répondre à leurs attentes légitimes non liées à la santé Patient au centre des soins avec : écoute, empathie, confidentialité et information sur maladie et possibilité d’un choix éclairé de sa part continuité des soins CCECQA – page 40

Notions liées à la qualité des soins (1) Ce que l’on mesure : o o Majorité des mesures concerne la coordination entre les soins hospitaliers et ambulatoires Indicateurs comme : o o o Communication avec le médecin ( « écoute soigneusement » , « montre du respect » , « explique clairement les choix » Temps passé avec lui Continuité et acceptabilité des soins Évaluation globale des soins reçus Ex : enquête 2008 DREES : 17 % patients n’ont reçu aucun explication de la part de leur médecin INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 41

Notions liées à la qualité des soins (1) Là où on doit progresser… Atteindre une meilleure connaissance des attentes des patients + d’enquêtes et d’informations sur l’expérience des patients à l’hôpital (ex : gestion de la douleur…) CCECQA – page 42

Notions liées à la qualité des soins (1) Efficience (efficiency) ◉ ◉ Utilisation optimale des ressources disponibles pour obtenir les bénéfices ou les résultats les meilleurs Capacité d’un système de santé à fonctionner à moindres frais sans diminuer les résultats possibles et souhaitables. CCECQA – page 43
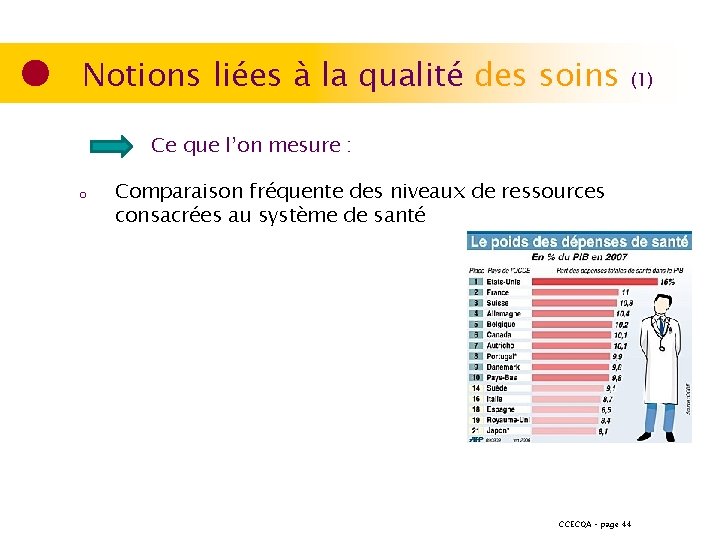
Notions liées à la qualité des soins (1) Ce que l’on mesure : o Comparaison fréquente des niveaux de ressources consacrées au système de santé CCECQA – page 44

Notions liées à la qualité des soins (1) Là où on doit progresser… o o o Fournir des soins efficaces qui justifient leur coût est un défi grandissant. Exemple : un article récent (réf) : plus de la moitié du CA des médicaments antidiabétiques oraux dans le monde se fait avec les glitazones, médicaments qui n’ont pas fait la preuve de leur efficacité et dont la fréquence et la gravité des EI ne cessent d’augmenter : dérive grave en termes de coût et de qualité des soins Prendre en compte de manière explicite la contribution des traitements aux résultats souhaités par rapport aux coûts. Base visible, formelle et appréciable pour des évaluations économiques (cadre analytique) CCECQA – page 45

Notions liées à la qualité des soins Série d’autres dimensions (3) Respect-des-délais (timeliness) ◉ Aptitude à donner les soins dans les délais appropriés aux besoins ◉ Aptitude à rendre les prestations du service dans les délais appropriés aux besoins des personnels et services « clients » de l’établissement Implication (acceptability) ◉ Participation des usagers, des personnels et des services clients dans les décisions et les activités les concernant ◉ Une des conditions essentielles de l’acceptabilité (aptitude à répondre aux attentes des patients et des usagers) Continuité (continuity) ◉ Aptitude à s’adapter aux différents fournisseurs de soins pour coordonner et faciliter les soins CCECQA – page 46

Champs d’investigation Appréciation, en sus des dimensions de la qualité, distinguée par 3 champs d’investigation. Mesures relatives à : ◉ ◉ ◉ La structure de soins : ressources employées, normes des établissements et des équipements Au processus de soins : interaction entre professionnels de santé et patients (les plus sensibles pour certains par rapport à la qualité) Aux résultats finaux : preuves ou témoignages en termes d’amélioration de l’état de santé des patients Idéalement, mix des trois CCECQA – page 47
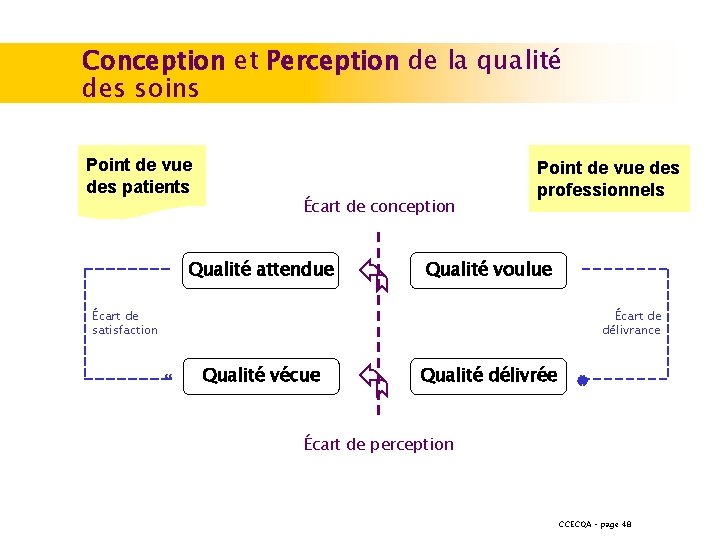
Conception et Perception de la qualité des soins Point de vue des patients Écart de conception Qualité attendue Point de vue des professionnels Qualité voulue Écart de délivrance Écart de satisfaction Qualité vécue Qualité délivrée Écart de perception CCECQA – page 48
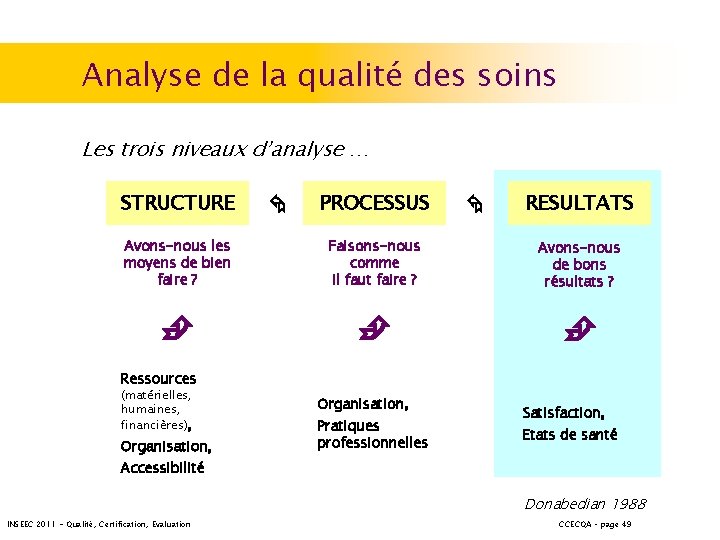
Analyse de la qualité des soins PROCESSUS STRUCTURE Les trois niveaux d’analyse … RESULTATS Avons-nous les moyens de bien faire ? Faisons-nous comme il faut faire ? Avons-nous de bons résultats ? Ressources (matérielles, humaines, financières), Organisation, Pratiques professionnelles Satisfaction, Etats de santé Accessibilité Donabedian 1988 INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 49

Quelques éléments à propos des connaissances … 80 % des prescriptions concernent des médicaments non vus en formation initiale, 50 % des connaissances se périment en 7 ans, Pour un médecin interniste (20 revues, 6000 articles/an), ◉ souhaitable : lecture de 19 articles par jour ◉ observé : durée moyenne de lecture 2 hrs par semaine 90 % de la littérature publiée n’atteint pas les standards minimum de qualité, 50 % des recommandations conformes aux standards d’élaboration et de présentation, Recommandations non connues des professionnelles, . . . maika INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 50

Qualité et Non-Qualité CCECQA – page 51

Défauts de Qualité La sous-utilisation des ressources : Notion assimilable à un manque de soins dont le bénéfice pour le patient est supérieur au risque ◉ La sur-utilisation des ressources : Notion assimilable à un excès de soins où les effets négatifs pour le patient dépassent les effets bénéfiques ◉ ex. démarrage trop tardif d’un soin, le non-traitement de patients douloureux, IDM, AVC : thrombolyse, aspirine, B-bloquant, etc. ex. hospitalisation inappropriée, le recours à des examens biologiques s’avérant inutiles, etc. L’inadéquation dans la réalisation d’un soin : Notion assimilable à un événement clinique ou paraclinique non désiré par le patient et lié aux soins ◉ ex. événements indésirables (EI) CCECQA – page 52

Coûts de la (non) Qualité Les coûts curatifs = coûts de la non qualité = coûts directement liés à la correction des défauts de la qualité des soins (ex. remédier à un événement indésirable) Les coûts préventifs = coûts d’investissement dans la qualité (ex. diffuser des recommandations de bonnes pratiques) Les coûts liés à la mesure des défauts de la qualité des soins = coûts inévitables mais limités (ex. mettre en place un audit clinique afin d’évaluer le respect de bonnes pratiques) CCECQA – page 53

Correction de la non qualité Evénements Indésirables (EI) Les infections nosocomiales ◉ ◉ ◉ Les événements indésirables médicamenteux ◉ ◉ Prévalence = 6, 9 % (France en 2001 et 5, 4 % en 2006) 20 à 30 % seraient évitables Coût/infection : entre 588 et 35 000 € Fréquence = 10, 3 % des patients hospitalisés 25 % des EIM seraient évitables 1, 4 % = cause probable de décès Coût moyen/événement : 4 150 € Le cas particulier des escarres ◉ ◉ Prévalence = entre 5 et 10 % des patients en court séjour Coût/patient : entre 1 200 et 35 000 € CCECQA – page 54

Correction de la non qualité sur-utilisation des ressources Les admissions inappropriées ◉ ◉ Les prescriptions inappropriées ◉ ◉ Fréquence = 24 % du total des admissions Coût = 2 % du budget total d’un établissement (Etude norvégienne, 1999) Fréquence = 20 à 35 % des prescriptions antibiotiques sont non justifiées Coût = très variable (au cas par cas) Les interventions non justifiées ◉ ◉ ex. 25 % des coloscopies, 2 à 20 % des cataractes, 30 % des poses d’endoprothèses pour anévrisme abdominal Coût = aucune étude disponible CCECQA – page 55

Correction de la non qualité mauvaise utilisation des ressources Les défauts dans le circuit du médicament Fréquence = une erreur de prescription, de dispensation ou d’administration par patient et par journée d’hospitalisation ◉ Coût = aucune étude disponible ◉ Les hébergements Fréquence globale = 25 % ◉ Mais situation contrastée selon les établissements ◉ INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 56

Précisions sur les EI liés aux soins Données épidémiologiques à l’étranger ◉ ◉ ◉ Revue rétrospective de dossiers médicaux Taux d’incidence entre 4 et 17 % Dont 27 à 51 % évitables À l’origine d’un décès dans 5 à 14 % et d’un incapacité d’au moins 1 mois pour 16 à 44 % 8ème cause de mortalité aux USA Les causes ◉ ◉ Intervention chirurgicales : infection, plaie, fistule, hémorragie, etc. Médicaments : tableaux neurologiques, digestifs, etc. INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 57

ENEIS 2004 - France Objectifs … mesure qualité Estimer l’incidence des événements indésirables graves (EIG) observés en milieu hospitalier ◉ ◉ EIG causes d’hospitalisation EIG identifiés pendant l’hospitalisation En estimer la part évitable Analyser les causes latentes et les facteurs contributifs Retombées attendues … démarche qualité Sensibiliser le système de santé Mobiliser les professionnels Estimer le niveau de risque en France Connaître les conséquences (patients, établissements) Identifier les causes latentes CCECQA – page 58

Résultats ENEIS, mai 2005 8754 patients, 35 234 journées d’hospitalisation observées - 450 EIG dont 181 évitables (40%), - 165 (37 %) EIG liés à un produit de santé dont 74 évitables (45%) - 125 (28 %) EIG liés à un médicament dont 59 évitables (47 %) > 73 causes de l’hospitalisation > 52 survenus pendant l’hospitalisation - Plus de 50 % des EIG liés aux médicaments et pris en charge dans les ES sont survenus avant l’hospitalisation, - Le tiers des EIG sont observés en chirurgie, - Le tiers des EIG liés aux médicaments implique un anticoagulant - Plus des 2/3 des EIG concernent les plus de 65 ans, - Pour les EIG survenus pendant l’hospitalisation, l’omission de traitement représente la moitié des EIG liés à la pratique CCECQA – page 59

Exemples d’EIG ENEIS, mai 2005 Brûlure du second degré consécutive à une douche d'eau à haute température administrée par la patiente atteinte de maladie d'Alzheimer. Infection sur shunt de dialyse nécessitant un parage chirurgical. Enraidissement après prothèse totale du genou liée à une rééducation insuffisante au domicile. AVC ischémique chez une patiente sous AVK au long court (valve mitrale mécanique). INR=2, 87 (valeur attendue entre 3, 5 et 4, 5) datant de 10 jours avant l’hospitalisation. Embolie pulmonaire chez un patient atteint d'un K prostate sous Zoladex. Prise en charge retardée de 24 heures (diagnostic non fait par SOS médecin). 20 ans, douleurs lombaires intenses liée à une fracture de L 2 non diagnostiquée aux urgences, retard de diagnostic et de mise en place d'un corset. 48 ans, préjudice psychologique lié au report d'une plastie mammaire pour réduction de volume, lié à la non disponibilité du bloc, après prémédication le matin. CCECQA – page 60
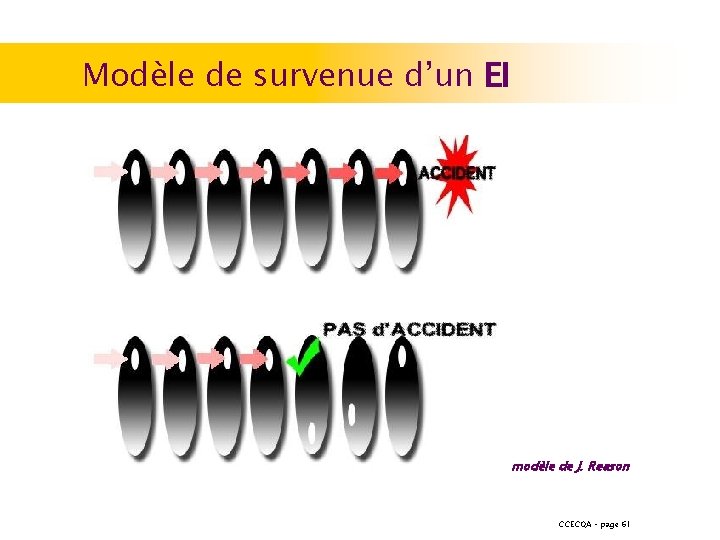
Modèle de survenue d’un EI modèle de J. Reason CCECQA – page 61
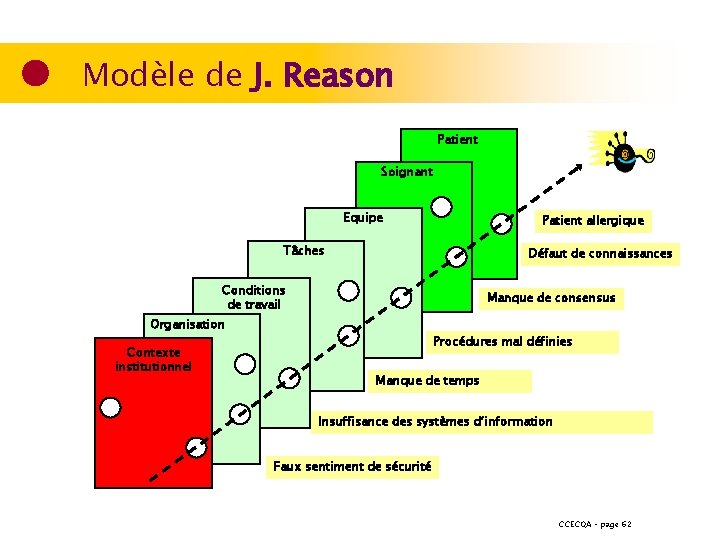
Modèle de J. Reason Patient Soignant Equipe Patient allergique Tâches Défaut de connaissances Conditions de travail Manque de consensus Organisation Contexte institutionnel Procédures mal définies Manque de temps Insuffisance des systèmes d’information Faux sentiment de sécurité CCECQA – page 62

Exemple de survenue d’un EI >> infections liées aux soins Causes latentes ◉ ◉ ◉ ◉ Faux sentiment de sécurité Manque de consensus entre les acteurs Manque de rigueur dans l’élaboration des procédures Absence de systématisation des pratiques Faiblesse des systèmes d’information Insuffisance des connaissances Manque de disponibilité Causes actives ◉ ◉ ◉ Heure de la 1ère injection d’ATBP Durée de l’ATBP Prescription chez les patients allergiques CCECQA – page 63

Approches d’amélioration de la qualité des soins CCECQA – page 64

Evaluation de la qualité des soins Estimation de l’écart entre une situation observée et une situation de référence considérée comme optimale Evaluation de la concordance de la réalité aux exigences attendues Comment dire qu’un soin, ou ce qui est observé, est de qualité ? ◉ en le comparant avec des normes professionnelles et en estimant l’écart ATTENTION ! si les normes professionnelles sont des représentations mentales générales et abstraites >> elles peuvent difficilement être utilisées CCECQA – page 65

Ne pas perdre de vue … Du point de vue technique : ◉ Ca n’est rien d’autre qu’une conséquence de l'expansion du paradigme de la mesure (le tout mesurable des sociétés modernes dans lesquelles tout problème trouve nécessairement sa solution par l’évaluation des données …) ◉ Pour beaucoup c’est l’Evaluation qui est La solution … Du point de vue du pouvoir et de la société : ◉ Classements et expertises s’imposent comme manière de gouverner s’exerçant sur le « savoir » sans révolte possible puisque fondée sur le contrat auquel nous consentons en entrant dans le processus … CCECQA – page 66

Aperçu des méthodes d’évaluation Vu en détail au chapitre suivant … Approche par mesure d’un écart à un texte de référence ◉ ◉ Approche par processus ◉ ◉ Méthode d’analyse et d’amélioration d’un processus Chemin clinique Approche par problème ◉ ◉ Audit clinique, audit clinique ciblé Revue de pertinence de soins Revue de mortalité - morbidité Méthode de résolution de problèmes Approche par indicateurs INSEEC 2011 - Qualité, Certification, Evaluation CCECQA – page 67
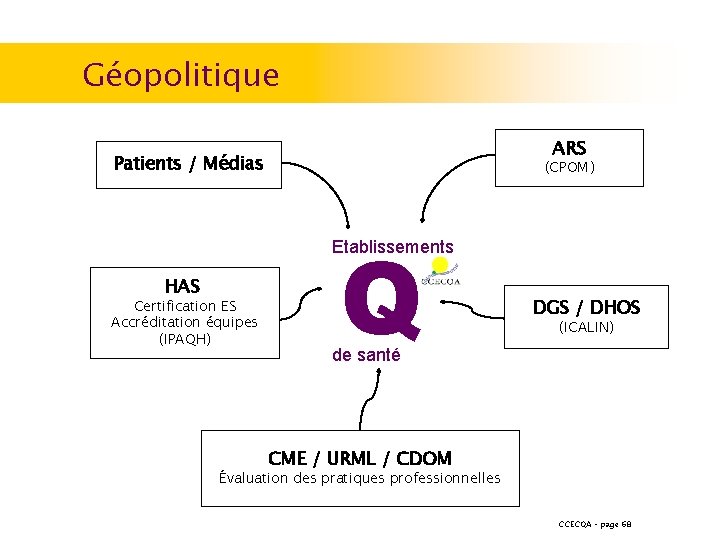
Géopolitique ARS Patients / Médias (CPOM) Q Etablissements HAS Certification ES Accréditation équipes (IPAQH) DGS / DHOS (ICALIN) de santé CME / URML / CDOM Évaluation des pratiques professionnelles CCECQA – page 68
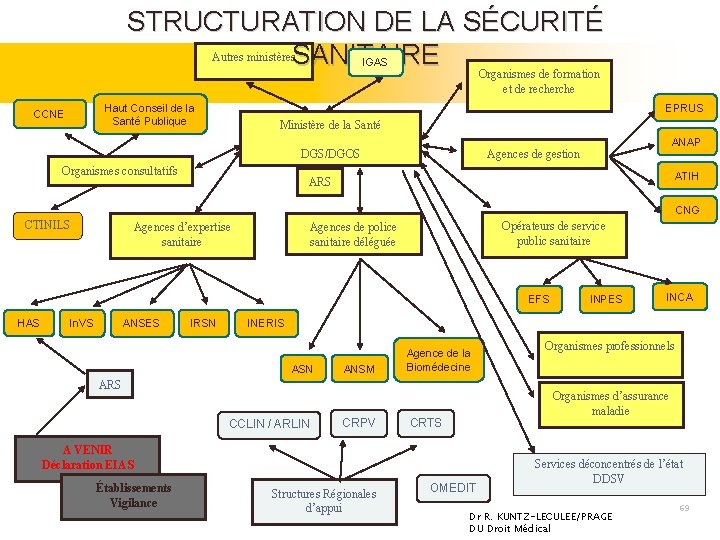
STRUCTURATION DE LA SÉCURITÉ Autres ministères. SANITAIRE Organismes de formation IGAS et de recherche Haut Conseil de la Santé Publique CCNE EPRUS Ministère de la Santé Organismes consultatifs ANAP Agences de gestion DGS/DGOS ATIH ARS CNG CTINILS Agences d’expertise sanitaire Opérateurs de service public sanitaire Agences de police sanitaire déléguée EFS HAS In. VS ANSES IRSN INCA INERIS ASN ANSM Agence de la Biomédecine ARS CCLIN / ARLIN CRPV Structures Régionales d’appui Organismes professionnels Organismes d’assurance maladie CRTS A VENIR Déclaration EIAS Établissements Vigilance INPES OMEDIT Services déconcentrés de l’état 22 mars 2013 DDSV Dr R. KUNTZ-LECULEE/PRAGE DU Droit Médical 69

Malade, patient, client, personne, usager … De nouveaux droits et de nouveaux rôles ◉ Accès direct aux informations de santé ◉ Refus ou interruption de tout traitement ◉ Représentant dans des instances ◉ Implication dans la procédure de certification CCECQA – page 70

Initiatives politiques années 80 La Loi du 31 janvier 1984 (portant DMOS) ◉ Production d'un rapport annuel sur l'évaluation de la qualité des soins dispensés dans les établissements Création en 1987 du comité National de l'évaluation médicale (objectif large sans moyen) Le rapport Armogathe en 1989 ◉ ◉ ◉ Nécessité de développer une démarche d'évaluation de la qualité des soins, notamment dans le domaine de l'évaluation des technologies nouvelles Obligation de mesurer les pratiques par une évaluation externe (accréditation) Création de l'ANDEM (7 février 1990) CCECQA – page 71

Initiatives politiques années 90 La loi du 31 juillet 1991 portant réforme hospitalière La loi du 4 janvier 1993 (Loi Teulade) ◉ Introduction la notion de maîtrise médicalisée des activités de soins en médecine libérale (RMO) Les ordonnances du 24 avril 1996 ◉ ◉ Ordonnance 96 -344 portant mesure relative à l'organisation de la sécurité sociale Ordonnance 96 -345 relative à la maitrise médicalisée des dépenses de soins Ordonnance 96 -346 portant réforme de l'hospitalisation publique et privée Création de la ANAES en 1996 CCECQA – page 72

Initiatives politiques années 2000 un cadre réglementaire complet Loi du 13 août 2004 relative à l’assurance maladie ◉ ◉ Dossier médical personnel EPP ⁃ ⁃ ⁃ Décret d’application : n° 2005 -346 du 14 avril 2005 Décret n° 2006 -550 du 15 mai 2006 relatif aux sous-commissions de la commission médicale d’établissement Décret n° 2006 -650 du 2 juin 2006 relatif à la formation médicale continue ◉ Accréditation de la qualité de la pratique professionnelle ◉ Formation médicale continue obligatoire sous la forme de participation à des actions d’EPP ⁃ Décret d’application : n° 2006 -909 du 21 juillet 2006 ⁃ ⁃ Loi du 13 août 2004 Décret n° 2006 -653 du 2 juin 2006 relatif à l’évaluation des pratiques professionnelles Arrêté du 13 juillet 2006 portant homologation des règles de validation de la formation médicale continue ⁃ ◉ Création de la Haute Autorité de Santé CCECQA – page 73

Et en 2009 … Loi n° 2009 -879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (JO du 22 juillet 2009) ◉ Modernisation des établissements de santé ◉ Accès de tous à des soins de qualité ◉ Prévention et santé publique ◉ Organisation territoriale du système de santé : ARS CCECQA – page 74

Contexte économique, social Croissance de l’offre de soins Croissance de la demande de soins Croissance de la consommation médicale / PIB Conséquences ◉ Désocialisation de la couverture des dépenses de santé ⁃ ⁃ ◉ part résiduelle à la charge des ménages augmente, charge des cotisations progresse dégradation des relations entre l'Etat et les professions de santé (convention médicale) Recherche d'une maîtrise médicalisée des dépenses ⁃ ⁃ analyse en profondeur des pratiques médicales optimiser l'utilisation des ressources CCECQA – page 75

Conclusions L'objectif concret est d'abord ◉ ◉ (1) De repérer des défauts de qualité De mettre en place des mesures correctrices (modifier les comportements, les habitudes) La qualité nécessite des moyens ◉ Passage d'un travail de qualité à une qualité de travail ◉ Evaluer la qualité nécessite - Depuis toujours les professionnels améliorent leur travail - Des compétences (et aussi quelques qualités …) - Un système d'information performant Quant à l’évaluation de la qualité… ◉ ◉ Culture et non culte de la mesure, de l’évaluation et de la qualité … Le sujet ? CCECQA – page 76

Conclusions (2) Prise de conscience de l’intérêt et moyens de mesure de la qualité des soins Existence de marges de progrès en ciblant forces / faiblesses d’un système car ce qui n’est pas mesuré n’est pas améliorable Développer des bases de données pérennes, comparables et accessibles pour stratégies adéquates CCECQA – page 77
- Slides: 77