LA LEUCMIA AGUDA Elena Rmila S Hematologa Gener


































- Slides: 44

LA LEUCÈMIA AGUDA Elena Rámila S. Hematología Gener de 2013

ESQUEMA • • Introducció i concepte Clínica Diagnòstic Maneig del pacient amb Leucèmia aguda • Inicial • Quimioteràpic: – Profilaxi Sd lisi tumoral – Elecció tractament – QT • Durant l`aplàsia: – Infeccions: febre neutropènica – Risc d'hemorràgia • Altres aspectes

• • Introducció i concepte Clínica Diagnòstic Maneig del pacient amb Leucèmia aguda • Inicial • Quimioteràpic: – Profilaxi Sd lisi tumoral – Elecció tractament – QT • Durant l`aplàsia: – Infeccions: febre neutropènica – Risc d'hemorràgia • Altres aspectes

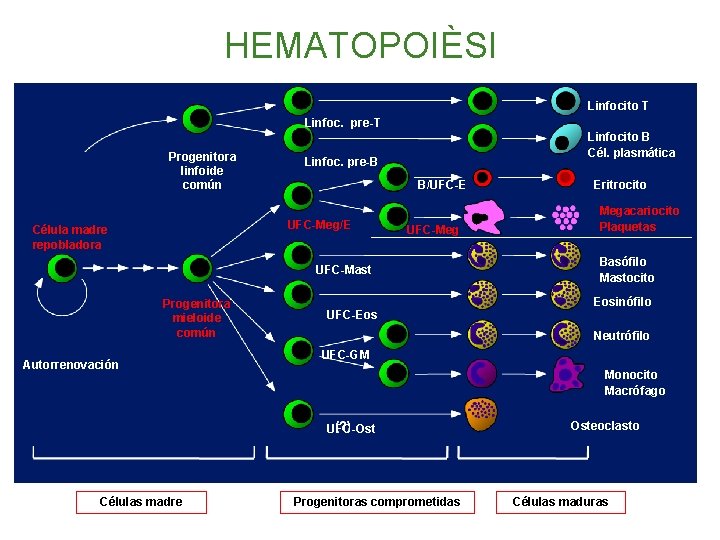
HEMATOPOIÈSI Linfocito T Linfoc. pre-T Progenitora linfoide común Linfoc. pre-B B/UFC-E UFC-Meg/E Célula madre repobladora Linfocito B Cél. plasmática UFC-Meg UFC-Mast Progenitora mieloide común Autorrenovación Megacariocito Plaquetas Basófilo Mastocito Eosinófilo UFC-Eos Neutrófilo UFC-GM Monocito Macrófago UFC-Ost Células madre Eritrocito Progenitoras comprometidas Osteoclasto Células maduras Confidencial. No distribuir.

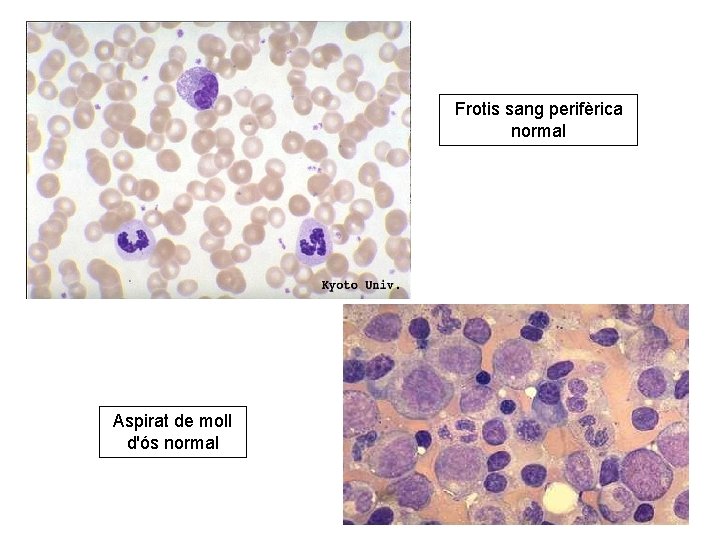
Frotis sang perifèrica normal Aspirat de moll d'ós normal

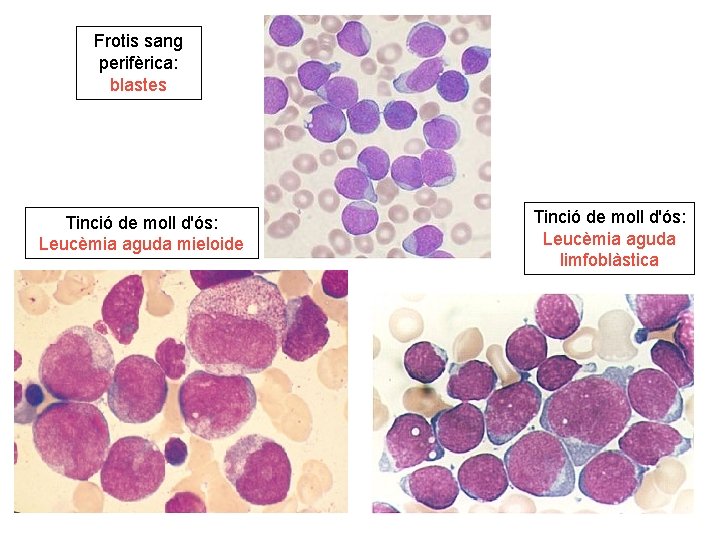
• Proliferació neoplàsica de cèl·lules immadures (BLASTES) que procedeixen d'un progenitor hematopoètic lesionat amb capacitat de maduració alterada; el seu creixement excessiu desplaçarà les cèl·lules normals del moll de l ós. – LEUCÈMIA AGUDA MIELOBLÀSTICA (LAM): • Progenitor d'estirp mieloide • 1. 5 casos/100000 hab/any • Pot ser 1ària o 2ària (desprès d'altres malalties hematològiques o tractaments QT o RTP) – LEUCÈMIA AGUDA LIMFOBLÀSTICA (LAL): • Cèl·lula immadura de la limfopoiesis (LIMFOBLASTE) • 3 cassos/100000 hab/any • Més freqüent en adults joves

Frotis sang perifèrica: blastes Tinció de moll d'ós: Leucèmia aguda mieloide Tinció de moll d'ós: Leucèmia aguda limfoblàstica

• • Introducció i concepte Clínica Diagnòstic Maneig del pacient amb Leucèmia aguda • Inicial • Quimioteràpic: – Profilaxi Sd lisi tumoral – Elecció tractament – QT • Durant l`aplàsia: – Infeccions: febre neutropènica – Risc d'hemorràgia • Altres aspectes

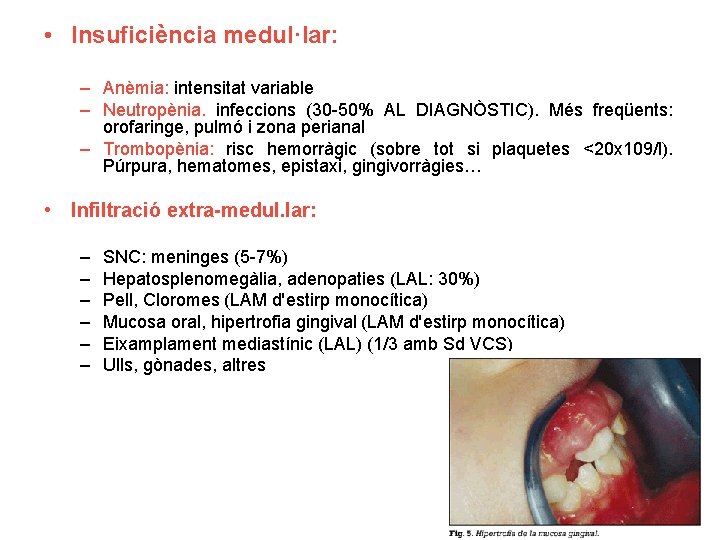
• Insuficiència medul·lar: – Anèmia: intensitat variable – Neutropènia. infeccions (30 -50% AL DIAGNÒSTIC). Més freqüents: orofaringe, pulmó i zona perianal – Trombopènia: risc hemorràgic (sobre tot si plaquetes <20 x 109/l). Púrpura, hematomes, epistaxi, gingivorràgies… • Infiltració extra-medul. lar: – – – SNC: meninges (5 -7%) Hepatosplenomegàlia, adenopaties (LAL: 30%) Pell, Cloromes (LAM d'estirp monocítica) Mucosa oral, hipertrofia gingival (LAM d'estirp monocítica) Eixamplament mediastínic (LAL) (1/3 amb Sd VCS) Ulls, gònades, altres

• Clínica per hipercelularitat i alliberació de substàncies: – Alteracions metabòliques: hiperuricèmia, acidosi làctica, alteració del metabolisme del K. . . – Síndrome de lisi tumoral: conjunt d'alteracions metabòliques degut a la lisi massiva de cèl·lules tumorals espontàniament o al iniciar la QT, amb alliberació ràpida al torrent sanguini de potassi, urats i fosfats i altres productes del catabolisme dels àcids nuclèics. – Leucostasis i hiperviscositat (en leucèmies molt hipercelulars) amb alentiment i alteració de la microcirculació. Afectació del SNC (mal de cap, confusió, coma) i pulmó (insuficiència respiratòria) - Per alliberació de substàncies intracelulars: CID→ sagnat

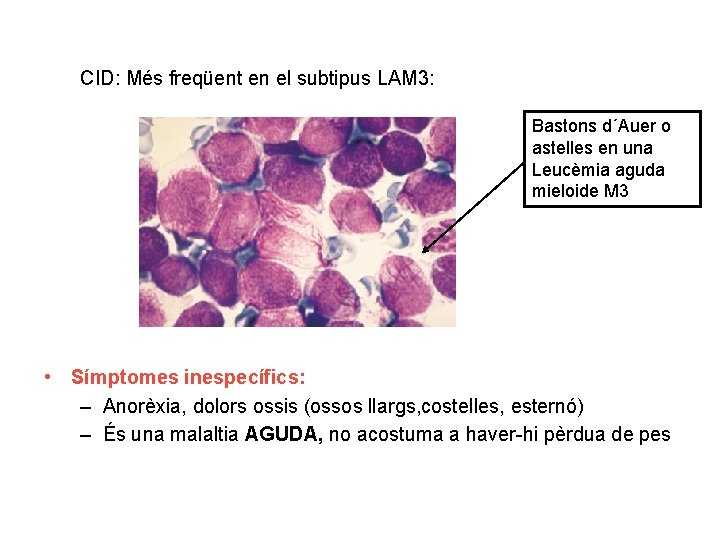
CID: Més freqüent en el subtipus LAM 3: Bastons d´Auer o astelles en una Leucèmia aguda mieloide M 3 • Símptomes inespecífics: – Anorèxia, dolors ossis (ossos llargs, costelles, esternó) – És una malaltia AGUDA, no acostuma a haver-hi pèrdua de pes

• • Introducció i concepte Clínica Diagnòstic Maneig del pacient amb Leucèmia aguda • Inicial • Quimioteràpic: – Profilaxi Sd lisi tumoral – Elecció tractament – QT • Durant l`aplàsia: – Infeccions: febre neutropènica – Risc d'hemorràgia • Altres aspectes

• Clínica: – Variable – Neoplàsia AGUDA I AMB RÀPÌD TURN-OVER CEL·LULAR: possibilitat de pacient afectat i greu d´entrada • Hemograma: – Variable. El més habitual: Leucocitosi i Blastosi perifèrica, Anèmia i Trombopènia • Aspirat de moll d'ós (a esternó o cresta ilíaca): – – Dx de confirmació: > 20% blastes Citoquímica: diferencia LAM/LAL Inmunofenotip: diferencia si és limfoide o mieloide Anàlisi citogenètica i estudis moleculars: defineixen el pronòstic

• Bioquímica, Coagulació, Rx tórax, serologies hepàtiques, VIH, grup sanguini, ECG. . . • Punció lumbar per anàlisi del líquid cefaloraquidi en limfoblàstiques i alguns subtipus de mieloblàstiques

CLASIFICACIÓ LEUCÈMIA MIELOIDE AGUDA FAB

CLASIFICACIÓ LEUCÈMIA MIELOIDE AGUDA OMS 2008

FACTORS PRONÒSTICS EN LA MIELOIDE Döhner. Blood 2010

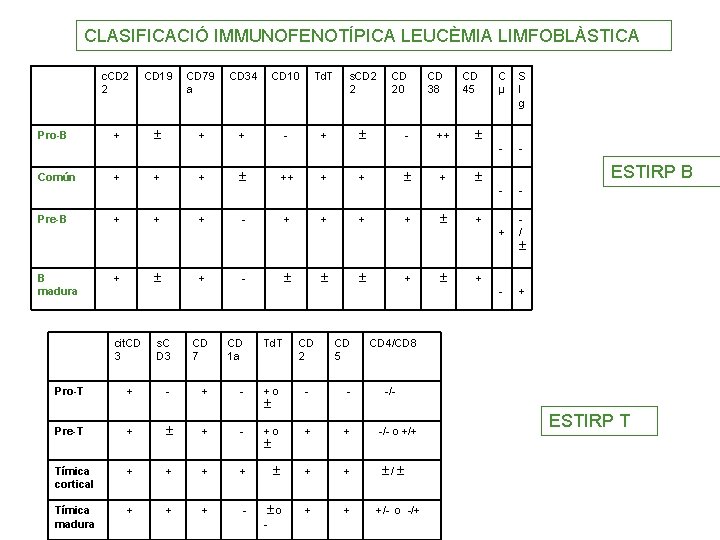
CLASIFICACIÓ IMMUNOFENOTÍPICA LEUCÈMIA LIMFOBLÀSTICA Pro-B Común Pre-B B madura c. CD 2 2 CD 19 CD 79 a CD 34 CD 10 Td. T s. CD 2 2 + + + - + + + + cit. CD 3 + ++ - + CD 7 CD 1 a CD 2 + Td. T - + + - s. C D 3 + CD 20 + CD 5 + CD 38 ++ + CD 45 C µ S I g - - ESTIRP B - - + / - + + + CD 4/CD 8 Pro-T + - +o - - -/- Pre-T + + - +o + + -/- o +/+ Tímica cortical + + + / Tímica madura + + + - o - + + +/- o -/+ ESTIRP T

• • Introducció i concepte Clínica Diagnòstic Maneig del pacient amb Leucèmia aguda • Inicial • Quimioteràpic: – Profilaxi Sd lisi tumoral – Elecció tractament – QT • Durant l`aplàsia: – Infeccions: febre neutropènica – Risc d'hemorràgia • Altres aspectes

Valoració inicial – Valoració clínica exhaustiva: presentació variable. De vegades pacient afectat amb aspecte de gravetat – Està anèmic? Si Hb <80 g/l, transfusió hematies – Està trombopènic o sagna? Si plaquetes <10 x 109/l (sense sagnat) o segons tipus de sagnat (clínica!!): transfusió 1 pool de plaquetes – Està o sembla infectat? Febre, hipo. TA, Rx amb pneumònia: cultius i antibiòtics d'ampli espectre (Tazocel). Inici urgent. – Hi ha Sd Sd lisi tumoral espontània? : demanar creatinina, ions, àcid úric: hidratació abundant i al·lopurinol – Té una coagulació intravascular disseminada (CID)? (valorar la coagulació inicial: TP, TTPA i fibrinogen)? : Transfusió de plasma – Informació: considerar-los sempre com a pacients greus. Si joves son potencialment curables

Abans d'iniciar la quimioteràpia: Profilaxi de la Sd de lisi tumoral • Sd lisi tumoral aguda: alteracions metabòliques 2àries a la lisi massiva de cèl·lules tumorals espontàniament o al iniciar la QT; alliberació ràpida al torrent sanguini de potassi, urats, fosfats i altres productes del catabolisme dels àcids nuclèics. • Factors predisposants: – Neoplàsies amb alta activitat proliferativa – Massa tumoral elevada (LA amb hiperleucocitosi) – Tipus de tractament: intensiu, citostàtics nefrotóxics (Metrotexato, Cis-platí) – Factors del pacient: insuficiència renal prerrenal (deshidratació, hiper Ca), I cardíaca • Clínica: molt variable – Hiper K: nàusees, vòmits, diarrea, parestèsies, alt. ritme cardíac – Hipo Ca: hipo. TA, parestèsies, tetània, alt ritme cardíac, confusió. . coma – Hiperuricèmia: anorèxia, nàusees, vòmits, debilitat. . . anúria

• Tractament: – El millor: LA PREVENCIÓ!!!! • Identificar els pacients de risc • Hidratació abundant (2 litres/m 2/dia) • Al·lopurinol • Alcalinització orina (Sèrum bicarbonatat 1/3 M 1 l/dia) • Pacients d'alt risc: Rasburicasa • Control funció renal, ions, eq àcid-base/12 hores • Balanç líquids; evitar fàrmacs nefrotóxics – Un cop instaurada: • És una emergència mèdica • Tractament hiperuricèmia: RASBURICASA 0, 2 mg/Kg/dia 5 -7 dies • Correcció dels ions: tractament hiper K (furosemida, Resin. Calcio, insulina. . segons intensitat), hiperfosfatèmia (hidróxid d´alumini. . ), hipo Ca (gluconat càlcic), hiperuricèmia • Control ECG (arítmies), control estat neurològic • Contacte amb Nefrologia i DIÀLISI precoç si s'escau

Quimioteràpia – Leucèmies agudes: tumors quimiosensibles amb creixement tumoral de vegades molt ràpid – Els tractaments amb INTENCIÓ CURATIVA consisteixen en quimioteràpies INTENSIVES, amb complexitat i risc de complicacions importants – El tractament consisteix: • 1 -2 cicles d´INDUCCIÓ a la remissió • CONSOLIDACIÓ. • De vegades, MANTENIMENT de la resposta – Inducció: pitjor tolerància (pacient de debut, infiltració moll d ós). Ingrés mínim 30 dies.

– De què depèn l'elecció del tractament: • És una leucèmia mieloide o limfoide? : els fàrmacs son diferents • És un pacient jove (<70 anys) i sense patologies greus? : candidat a tractament intensiu +/- transplantament al·logènic de moll d'ós (depenent del risc de la leucèmia) • És un pacient gran (>70 anys) o amb patologies greus de base? : tractament menys intensius i No transplantament • De la decisió del pacient

• L. MIELOBLÀSTICA: – Fins a 70 anys: protocol LAM-2012 CETLAM – >70 anys: protocol CETLAM 11 LAM 70 – LAM secundària < 75 anys: CETLAM 2009 – LMA 3 (promielocítica): protocol LPA 2005 PETHEMA/HOVON • Relatiu bon pronòstic • Risc de CID • Poca QT i ús de ÀCIDO HOLOTRANSRETINOICO (ATRA), que promou la maduració dels promielòcits atípics

• L. LIMFOBLÀSTICA EN ADULTS: – Risc stándard (< 30 anys, leucòcits < 25 x 109/l, no alteracions citogenètiques de mal pronòstic (t(9; 22), alt 11 q 23, alt MLL): PETHEMA LAL-RI/2008 – Alt risc: PETHEMA LAL-AR-2011 – LAL B madura i Limfoma de Burkitt: PETHEMA BURKIMAB 08 – Majors de 55 anys: PETHEMA LAL-07 OLD – Majors de 55 i fràgils: PETHEMA-07 FRAIL – LAL Ph+ (bcr-abl) < 55 anys: GETH LAL Ph 2008 • Imatinib + QT + transplantament – LAL Ph + (bcr-abl) >55 anys: PETHEMA LAL-07 OPh (sense transplantament)

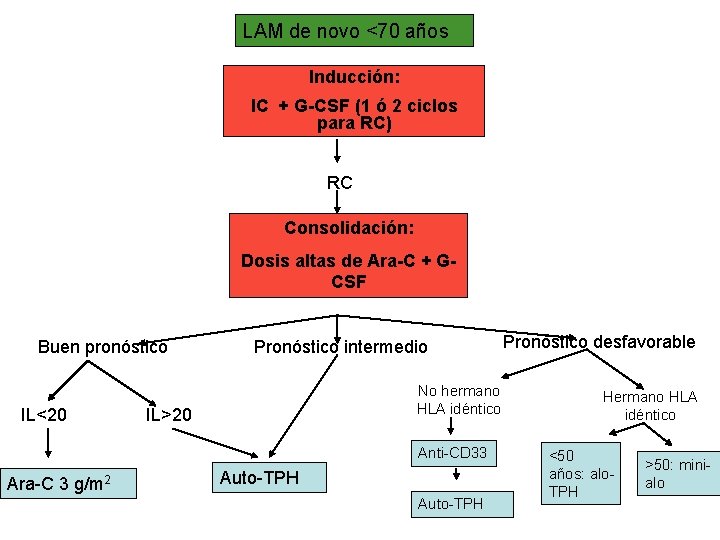
LAM de novo <70 años Inducción: IC + G-CSF (1 ó 2 ciclos para RC) RC Consolidación: Dosis altas de Ara-C + GCSF Buen pronóstico IL<20 Pronóstico intermedio No hermano HLA idéntico IL>20 Anti-CD 33 Ara-C 3 g/m 2 Auto-TPH Pronóstico desfavorable Hermano HLA idéntico <50 años: alo. TPH >50: minialo

TRATAMIENTO INDUCCIÓN: IC – Idarrubicina 12 mg/m 2 días 1 -3 IV – Ara-C 200 mg/m 2/12 h días 1 -7 – G-CSF (Neupogen) 150 microgr/m 2 SC desde el día 0 hasta finalizar la inducción. No si la cifra de leucocitos es >30 x 109/l al diagnóstico. – Medidas complementarias: hidratación, alcalinización, alopurinol, antieméticos, soporte hemoterápico, profilaxis antiinfecciosa, colirio DXM y vitamina B 6 (durante Ara-C) – Profilaxis SNC (Triple quimioterapia intratecal): si leucocitosis >50 x 109/l o LAM 4 y LAM 5 FAB. El día 1 de la inducción.

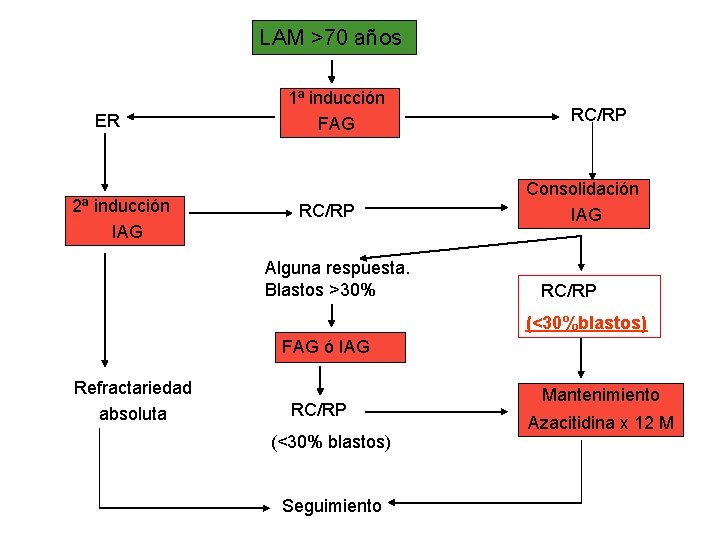
LAM >70 años ER 2ª inducción IAG 1ª inducción FAG RC/RP Alguna respuesta. Blastos >30% RC/RP Consolidación IAG RC/RP (<30%blastos) FAG ó IAG Refractariedad absoluta RC/RP (<30% blastos) Seguimiento Mantenimiento Azacitidina x 12 M

• INDUCCIÓN FAG: – Fludarabina (Beneflur) 25 mg/m 2 dias 2 -3 -4 -5 VO – Ara-C 100 mg/m 2 dias 2 a 8 SC – G-CSF (Neupogen)1 vial SC días 1 -8 Tratamiento de soporte: - Antieméticos - Fiebre por Ara-C - Antihistamínicos si rash - Profilaxis antinfecciosa a criterio de cada centro • INDUCCIÓN-CONSOLIDACIÓN IAG: – Idarrubicina (Zavedos) 20 mg/m 2 dias 2 -3 -4 VO – Ara-C 100 mg/m 2 dias 2 a 8 SC – G-CSF 1 vial Sc dias 1 a 8 – Tratamiento de soporte: idem • TRATAMIENTO DE MANTENIMIENTO: – AZACITIDINA 75 mg/m 2 dias 1 a 5 SC. Ciclos de 28 días x 12 ciclos.

L AGUDA LIMFOBLÀSTICA D´ALT RISC • INDUCCIÓN : – Vincristina: 1. 5 mg/m 2 IV dies 1 i 8, 15 i 22 – Daunorrubicina: 60 mg/m 2 Iv dies 1 i 8, 15 i 22 – Ciclofosfamida: 1000 mg/m 2 el dia 35 – Prednisona: 60 mg/m 2/dia IV dies 1 al 27; 30 mg/m 2 VO els dies 28 al 31; 15 mg/m 2 els dies 32 al 35 – QT intratecal triple els dies 1 i 22 • CONSOLIDACIÓ – BLOC 1: • Vincristina 1, 5 mg/m 2 Iv els dies 1 i 8 • Metrotexato 3000 mg/m 2 IV en 24 hores el dia 1 • Ara-C 2000 mg/12 h IV el dia 5 • 6 -mercaptopurina 100 mg/dia VO els dies 1 -5 • Dexametasona 20 mg/dia els dies 1 -5; 10 mg/dia els dies 6 -7; 2. 5 mg/dia els dies 8 • Triple intratecal el dia 1 • Rescat folínic

– BLOC 2: • Vincristina 1, 5 mg/m 2 Iv els dies 1 i 8 • Metrotexato 3000 mg/m 2 IV en 24 hores el dia 1 • Ciclofosfamida 150 mg/dia Iv els dies 1 al 5 • Mitoxantrona 12 mg/m 2 IV el dia 5 • Dexametasona 20 mg/dia els dies 1 -5; 10 mg/dia els dies 6 -7; 2. 5 mg/dia els dies 8 • Triple intratecal el dia 1 • Rescat folínic – BLOC 3: • Ara-C 2000 mg 712 h Iv els dies 1 i 2 • VM-26 150 mg/m 2 IV els dies 3 i 4 • Dexametasona 20 mg/dia els dies 1 -5; 10 mg/dia els dies 6 -7; 2. 5 mg/dia els dies 8 • Triple intratecal el dia 1 • MANTENIMENT: – 6 -mercaptopurina 50 mg/m 2/dia VO – Metrotexato 20 mg/IM/setmanal

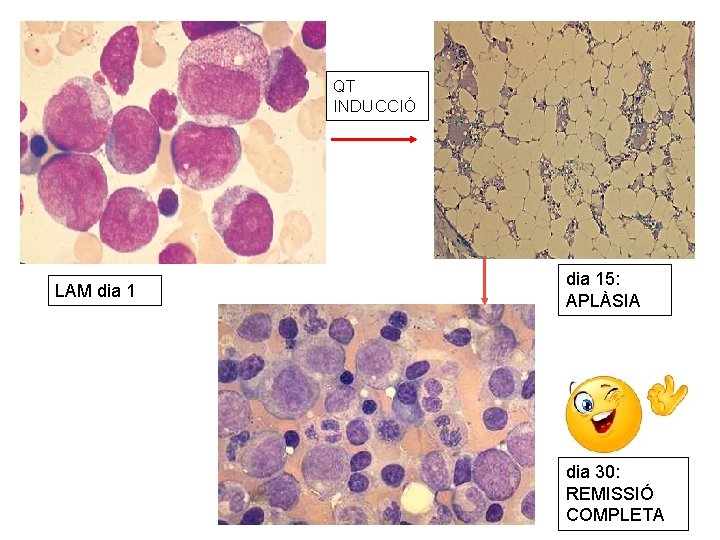
QT INDUCCIÓ LAM dia 15: APLÀSIA dia 30: REMISSIÓ COMPLETA

Tractament durant l`aplàsia • Aplàsia és el temps que el pacient estarà sota els efectes de la quimioteràpia amb neutropènia (neutròfils < 0. 5) i plaquetopènia severa. • Serà una aplàsia llarga, de 21 -30 dies. Son quimioteràpies intensives

Infeccions: febre neutropènica • Definició: combinació de recompte absolut de neutròfils < 0. 5 x 109/l i Tª > 38 ºC durant més d´una hora. També si Tª > 37. 8ºC en 2 determinacions en 6 hores • La majoria de pacients tindran una infecció bacteriana oculta malgrat manquin signes clínics o símptomes d'infecció (no neutròfils=no pus). • La mortalitat sense antibiòtics pot ser de fins al 70%. • És una emergència mèdica • En Leucèmia aguda fem servir antibiòtics (quinolona) i antifúngics profilàctics (fluconazol/posaconazol)

• Pell, pulmó i tracte gastrointestinal • Gèrmens més freqüents: – Gram + (Staphylococcus epidermidis, Staphylococcus aureus) – Bacils Gram – (E. coli, Klebsiella spp, Pseudomona aeruginosa) – A mesura que augmenten els dies de neutropènia, augmentaran les infeccions per fongs (Aspergillus, Candida) – Virus (herpes virus) Aspergillus

– Clínica i exploració física. Especial èmfasi: punt inserció catèter, pulmó, pell (zona perianal) – REPERCUSIÓ HEMODINÀMICA DE LA FEBRE: Control de constants vitals: TA, FC, FR – SHOCK SÈPTIC: evidència d'infecció (febre, calfreds) en pacient amb hipotensió (TA sistòlica<90 mm. Hg o reducció en 40 mm. Hg a la basal) que no respon a líquids i evidència d´hipoperfusió o alteració de l'estat mental. Considerar també en neutropènics encara que no tinguin febre si hi ha aquesta clínica. “Un pacient neutropènic hipotens està infectat mentre no es demostri el contrari” – Hemograma, funció renal, hepàtica, coagulació, làctic – HEMOCULTIUS • 1 de sang perifèrica y 1 de cada llum de la via central • o dos de via perifèrica – Rx de tòrax – Urinocultiu – Cultiu d´esput, copro o de qualsevol exudat sospitós

– Administració d'antibiòtics empírics d'ampli espectre. • Piperacil. lina-tazobactam (Tazocel) • (afegir glucopèptid (vancomicina) si sospita d'infecció de catèter o hipotensió greu) • (Afegir glucopèptid i aminoglucòsid (amikacina) si Shock sèptic o sepsi greu – Serumteràpia – Antitèrmics La PRECOCITAT I RAPIDESA del inici del antibiòtic millora la supervivència)

• Ajust antibiòtics segons cultius (en els casos +) • Si persisteix la febre als 3 -5 dies amb cultius negatius, considerarem valorar l'estat de la via central, repetició de proves d'imatge, afegir nous antibiòtics • Si persisteix amb febre als 5 -7 dies amb cultius negatius, afegirem antifúngics • Mantindrem antibiòtics fins que els neutròfils siguin >0. 5 x 109/l

Hemorragia • Plaquetes < 10 x 9/l comporten un risc augmentat d'hemorràgia • Exploració diària. Atenció a símptomes com mal de cap o clínica neurològica o sagnat gastro intestinal • Hemograma diari • Transfusió plaquetes si <10 x 109/ (sense sagnat) o amb xifres superiors si sagnat o exploració agressiva (ex: intratecal) • Per un pes normal: 1 pool de plaquetes ( plaquetes 25 -45 x 109/l)

Altres aspectes • Via central • Ambient (habitació) – Millor si aïllament • Mesures d'higiene del personal sanitari: – El rentat de mans és la mesura més important per evitar la transmissió d'infeccions nosocomials (única mesura amb grau de recomanació A 1). • Mesures d'higiene del pacient/barreres mucocutànies: – Intentar evitar lesions i agressions de mucoses i pell: tactes rectals, enemes (també un micralax!), sondes urinàries, nasogàstriques…manicura • Dieta • Suport Psicològic

COBERTURA SERVEI D´HEMATOLOGIA • Presència física resident i adjunt: – Dimarts i dimecres de 17 a 21 hores • Presència física resident i localitzable adjunt: – 2 festius /mes de 9 a 21 hores (dies penjats a la intranet) • Busca Hematologia: – 720204(Ucies) – 721955 (Planta)

Conclusions • Les leucèmies agudes són neoplàsies amb alta capacitat proliferativa • La seva presentació clínica pot ser variable. Cal considerar al pacient com a potencialment greu • Son quimiosensibles i en pacients joves es poden curar • L'abordatge inicial a Urgències (dx de sospita) és de suport i és fonamental

– Valoració clínica exhaustiva: presentació variable. De vegades pacient afectat amb aspecte de gravetat – Està anèmic? Si Hb <80 g/l, transfusió hematies – Està trombopènic o sagna? Si plaquetes <10 x 109/l (sense sagnat) o segons tipus de sagnat (clínica!!): transfusió 1 pool de plaquetes – Està o sembla infectat? Febre, hipo. TA, Rx amb pneumònia: cultius i antibiòtics d'ampli espectre (Tazocel). Inici urgent. – Hi ha Sd Sd lisi tumoral espontània? : demanar creatinina, ions, àcid úric: hidratació abundant i al·lopurinol – Té una coagulació intravascular disseminada (CID)? (valorar la coagulació inicial: TP, TTPA i fibrinogen)? : Transfusió de plasma – Informació: considerar-los sempre com a pacients greus. Si joves son potencialment curables