LA FEBBRE e le CONVULSIONI FEBBRILI San Severino

LA FEBBRE e le CONVULSIONI FEBBRILI San Severino Marche, 19 giugno 2018

LA FEBBRE La febbre è un aumento della temperatura corporea superiore ai 37°-37, 2° C, se misurata per via ascellare, o ai 37, 5 -37, 7° C se misurata per via rettale La temperatura corporea può variare da persona e, soprattutto nei bambini, può aumentare in seguito a sforzi, assunzione di pasti o bevande calde, riscaldamento eccessivo dell’ambiente. In tal caso l’aumento della temperatura può essere "normale" e questa va quindi solo ricontrollata

Misurazione della febbre In linea di massima non è bene misurare la temperatura: v subito dopo che il bambino si è alzato dal letto (la temperatura "del letto" è spesso superiore al normale) v subito dopo una corsa o uno sforzo v poco dopo il pasto o l’esposizione diretta al sole v in un ambiente surriscaldato (maggiormente influenzata la temperatura ascellare) E’ opportuno controllare la temperatura corporea del bambino almeno tre volte al giorno (mattino, pomeriggio e sera), per determinare le sue oscillazioni in relazione al comportamento del bambino e alla somministrazione dei farmaci

Sedi di misurazione (1) q RETTALE E’ preferibile nel bambino di età inferiore ai due anni Può risentire della presenza di feci o di una patologia intestinale (es. diarrea) Vantaggi: considerata la più vicina alla temperatura centrale Svantaggi: invasività e disagio al bambino

Sedi di misurazione (2) Modalità: v prendere un termometro tenendolo saldamente tra indice e medio. Qualora si trattasse di un termometro “a dilatazione di liquido metallico (non più mercurio) in vetro”, scuoterlo con energia fino a che la colonnina non sia scesa sotto i 36° gradi; altrimenti, se digitale, va semplicemente acceso; v stendete il bambino sulla schiena sopra un piano rigido (fasciatoio o letto) e con la mano sinistra prendergli le caviglie e alzargli le gambe quasi ad angolo retto v con la mano destra introdurre delicatamente il solo bulbo del termometro nel retto del bambino, magari dopo averlo lubrificato con olio; v stringere le natiche del bambino tenendole ben ferme e aspettare pochi secondi (circa 10) se il termometro è digitale, non meno di 2 -3 minuti se è analogico

Sedi di misurazione (3) q ASCELLARE Preferibile nel bambino più grande o quando c’è diarrea Modalità: v spogliare il bambino e assicurarsi che l’ascella non sia bagnata (in caso contrario asciugarla) v mettere il bulbo del termometro nella parte più alta dell’ascella (nelle vicinanze dell’arteria ascellare), a contatto con la pelle v tenere il braccio del bambino accostato al torace, così da mantenere più saldamente il termometro in posizione, e aspettare circa 5 minuti; se possibile, rimanere con il bambino durante questa misurazione per essere sicuri che sia stata eseguita correttamente

Sedi di misurazione (4) q INGUINALE Non vantaggiosa; può essere influenzata dai movimenti del bambino oltre che dall’eventuale presenza di irritazioni nella regione del pannolino Modalità: Si veda sede ascellare q AURICOLARE Viene preferita dai genitori per la facile accessibilità del condotto uditivo esterno e la rapidità di rilevazione dei termometri auricolari a infrarossi E’ però influenzata da un eventuale stato infiammatorio locale Dà spesso risultati discordanti

Sedi di misurazione (5) q FRONTALE Classicamente utilizzata per la misurazione con mani o labbra (poco attendibili) o con strisce reattive o termometri ad infrarossi q ORALE Sconsigliata nei bambini Influenzata da numerosi fattori confondenti quali una stomatite e/o l’assunzione di cibi caldi/freddi Richiede una notevole collaborazione del paziente (durata rilevazione: almeno 3 -4 minuti)

Strumenti di misurazione (1) Termometro elettronico Elevata affidabilità e basso costo (4 -8 euro) E’ sufficiente un breve tempo di permanenza nella sede di rilevazione (10 sec. – 1 min. ) Allarme acustico alla fine della rilevazione E’ possibile l’uso in sede ascellare, rettale e orale Da preferire i modelli con asta flessibile per ragioni di sicurezza Sono raccomandati dalle ultime linee guida della Società Italiana di Pediatria

Strumenti di misurazione (2) Termometro a dilatazione di liquidi metallici Facile lettura e basso costo (2 -5 euro) E’ fragile, in vetro Termometri a mercurio: in Italia non è più possibile acquistarli dall’aprile 2009 (D. M. 30/7/2008) per rischio ambientale; è possibile utilizzare quelli già in possesso. Attualmente contengono una lega di gallio, indio e stagno Necessita di diversi minuti (3 -5) E’ possibile l’uso in sede ascellare, rettale e orale

Strumenti di misurazione (3) Termometro a striscia reattiva (cristalli liquidi) Semplice impiego; economico (2 -3 euro) Infrangibile e non tossico Scarse l’accuratezza e la riproducibilità. Poco affidabile! Termometri a raggi infrarossi Costosi (30 -50 e. gli auricolari, 40 -90 e. quelli con puntatore a distanza) Estrema brevità della rilevazione (pochi secondi) Difficoltà di posizionamento per alcuni tipi (auricolare) Disponibili strumenti con puntatore in grado di indicare la distanza corretta alla quale tenere l’apparecchio dalla cute La misurazione auricolare può dare risultati precisi e riproducibili in mani esperte, è poco affidabile se utilizzata dai genitori

Se c’è febbre … La febbre non è una malattia, ma solo un sintomo! Con essa si manifesta la reazione dell’organismo contro batteri o virus che lo hanno aggredito Nei primi anni di vita serve ad “allenare” il sistema immunitario nel combattere le malattie. E’ per questo che tale meccanismo non va bloccato ma solo monitorato e tenuto sotto controllo Gli antichi usavano addirittura delle sostanze che favorivano la febbre come strumento di cura; solo tra l’ 800 ed il ‘ 900 gli scienziati hanno iniziato a considerarla dannosa Oggi, dobbiamo ricominciare a vederla come una possibile difesa contro le malattie!

Per questo motivo è necessario osservare il bambino per rendersi conto di come sta: - è pallido? - è vivace? - ha appetito o non ha voglia di mangiare? - ha voglia di giocare? - piange continuamente? - è molto più calmo del solito? Altri segni che accompagnano spesso la febbre e che bisogna osservare sono: - respirazione difficoltosa e naso chiuso - tosse - dolore alle orecchie - difficoltà a muovere la testa - vomito - diarrea - disturbi minzionali

Il più delle volte, è necessario aspettare 24 ore prima che questi segni siano evidenti Lo stesso pediatra è, all’inizio, spesso costretto a fare una diagnosi generica, non avendo la possibilità di individuare la causa della febbre

Quando preoccuparsi? Quando consultare il pediatra? Si può attendere almeno 24 -48 ore prima di portare il bambino dal pediatra, somministrando nel frattempo al bimbo farmaci che abbassino la temperatura corporea v se i sintomi sono lievi e poco disturbanti (es. il semplice raffreddore con starnuti) v se il bambino ha più di un anno di età Tale attesa è spesso utile perché si chiarisca meglio il quadro clinico

Quando preoccuparsi? Quando consultare il pediatra? E’ bene consultare urgentemente il pediatra v se il bambino ha meno di tre mesi (il neonato febbrile deve essere sempre ricoverato per l’elevato rischio di patologia grave); v se è molto irritabile, piange continuamente ed è difficilmente consolabile; v se è molto sonnolento e si fa fatica a svegliarlo; v se la febbre supera i 40° C misurata in sede ascellare (40. 5° C in sede rettale); v se fa fatica a muovere la testa ed il collo;

Quando preoccuparsi? Quando consultare il pediatra? v se scuote violentemente le braccia o le gambe, è rigido od abbandonato (possibili convulsioni); v se ha macchie rosse o scure sulla pelle; v se ha più di 50 respiri al minuto (tra i 3 e i 12 mesi di vita), o più di 40 respiri al minuto (dopo i 13 mesi di vita); v se ha un forte dolore alla pancia; v se il bambino è affetto da patologie di base gravi (cardiopatie, tumori, anemia falciforme, immunodeficienze, …)

Cosa fare (1) v tenere il bambino in ambiente fresco, senza coprirlo in maniera eccessiva: usare vestiti leggeri, oppure mutandine e maglietta; non usare coperte pesanti quando è a letto. In questo modo si permette al corpo di traspirare e di disperdere calore. Solo quando sono presenti brividi e il bambino sente freddo è bene coprirlo v idratarlo dandogli da bere acqua, tè o camomilla un poco zuccherati, a piccoli sorsi, a volontà (se il bambino ha vomito e/o diarrea meglio una soluzione reidratante); la febbre favorisce un aumento della dispersione di liquidi e l’acetonemia (il cosiddetto “acetone”) v non forzarlo a mangiare a qualsiasi costo, ma concedergli piccoli pasti facilmente digeribili

Cosa fare (2) v se la febbre supera i 39°C, si possono effettuare spugnature con acqua tiepida su fronte, inguine e polsi (non usare invece alcool o ghiaccio – senso di malessere) v se il bambino desidera giocare e muoversi nell’appartamento, assecondarlo controllando che la temperatura dei vari ambienti sia omogenea. Importante il ricambio d’aria nella sua cameretta (non in sua presenza) v se le condizioni sono buone, può tranquillamente recarsi, al bisogno, nell’ambulatorio del pediatra. D’estate, può stare all’aperto, al fresco; meglio che in casa, se troppo calda Fare uscire il bambino non comporta alcun rischio per la sua salute; le condizioni atmosferiche non influenzano l’andamento delle malattie

Cosa fare (3) v se il bimbo presenta una problematica di base di tipo urologico (ovvero che interessa le vie urinarie, es. un reflusso vescico-ureterale), è consigliabile effettuare un semplice esame urine (stick) per escludere un’infezione urinaria. In caso di positività (certa o presunta) contattare subito il pediatra prima di avviare una terapia antibiotica (preferibilmente dopo un’urinocoltura)

I farmaci (1) v Sono da usare solo nei casi in cui la febbre sia causa di "disagio“ per il bambino: di solito ciò si verifica per temperature superiori ai 38° C ascellari (ovvero ai 38. 5° C rettali) v Febbri di lieve entità non richiedono l’uso di farmaci! v Eccezione: in un bambino che ha già avuto un episodio di convulsioni in corso di febbre, l’antipiretico potrà già essere somministrato quando la temperatura ascellare supera i 37. 5° C

I farmaci (2) v PARACETAMOLO ed IBUPROFENE sono gli UNICI raccomandati in età pediatrica! v Sono farmaci efficaci e ben tollerati. L’eccesivo dosaggio di entrambi è però causa di effetti collaterali, anche gravi v Assolutamente sconsigliati invece l'acido acetilsalicilico ed i cortisonici v La dose da somministrare deve essere calcolata in base al peso del bambino e non all’età

Il Paracetamolo (1) E’ utilizzabile anche nel neonato Via di somministrazione ORALE (gocce o sciroppo): da preferire !!! Vantaggi: l’assorbimento è più costante; è possibile una maggiore precisione nel dosaggio in base al peso corporeo Dosaggio standard: 10 – 15 mg per chilo di peso/dose (massimo 1 g/dose) per 4 o 6 somministrazioni al giorno (ogni 4 -6 ore); dosaggio terapeutico massimo 60 mg/kg/die nel bambino fino a 3 mesi, 80 mg/kg/die nel bambino sopra i 3 mesi di età (massimo 3 g/die)

Il Paracetamolo (2) Via di somministrazione RETTALE (supposte): Indicata solo in particolari situazioni: nausea, vomito, ridotto livello di coscienza! Tempo di assorbimento più lungo Attenzione alla suddivisione delle supposte: meglio in senso longitudinale piuttosto che trasversale! Il farmaco può comunque essere distribuito in modo non uniforme nella supposta Dosaggio standard: 15 – 20 mg per chilo di peso/dose (massimo 1 g/dose) per 4 o 6 somministrazioni al giorno (ogni 4 -6 ore)

L’Ibuprofene Utilizzabile solo al di sopra dei 3 mesi di età Da non utilizzare in corso di varicella o in uno stato di disidratazione! Sconsigliato nei casi di asma nota da farmaci antinfiammatori non steroidei Dosaggio standard: 10 mg per chilo di peso/dose (massimo 800 mg/dose) per 3 o 4 somministrazioni (ogni 6 -8 ore). Dosaggio terapeutico massimo: 30 mg/kg/die (massimo 1, 2 g/die)

Non avviare terapie antibiotiche prima del consulto del pediatra, salvo casi eccezionali Di per sé tali farmaci non abbassano la febbre e non hanno alcun effetto sui virus, responsabili della patologia febbrile nella maggior parte dei casi
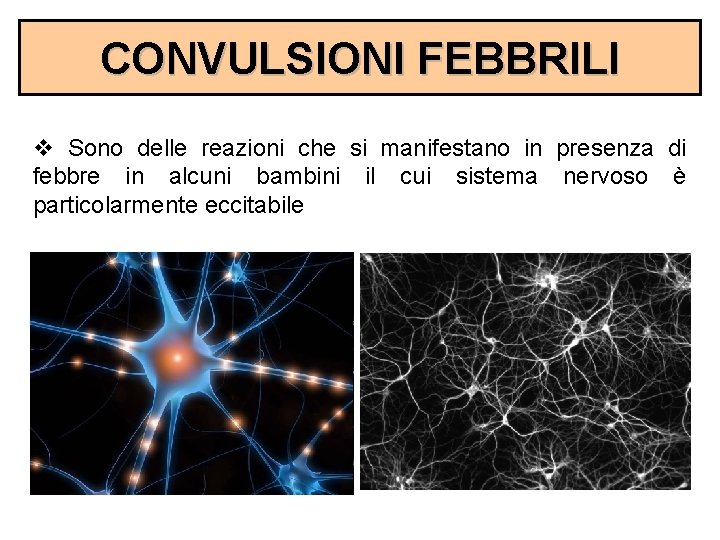
CONVULSIONI FEBBRILI v Sono delle reazioni che si manifestano in presenza di febbre in alcuni bambini il cui sistema nervoso è particolarmente eccitabile
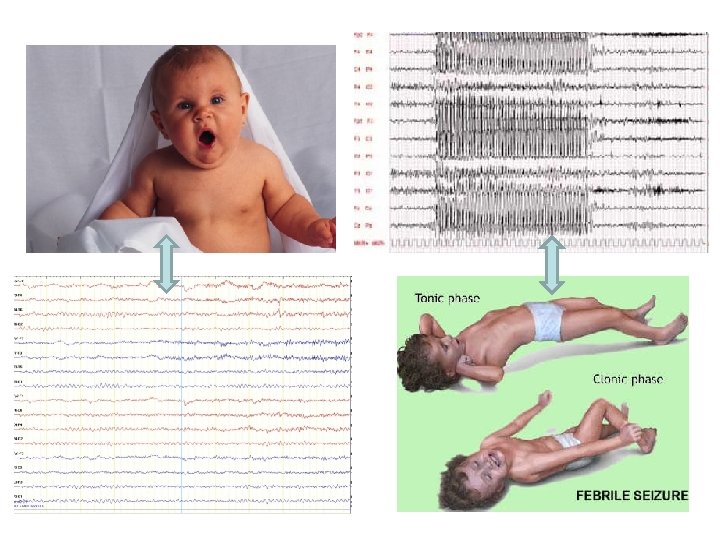
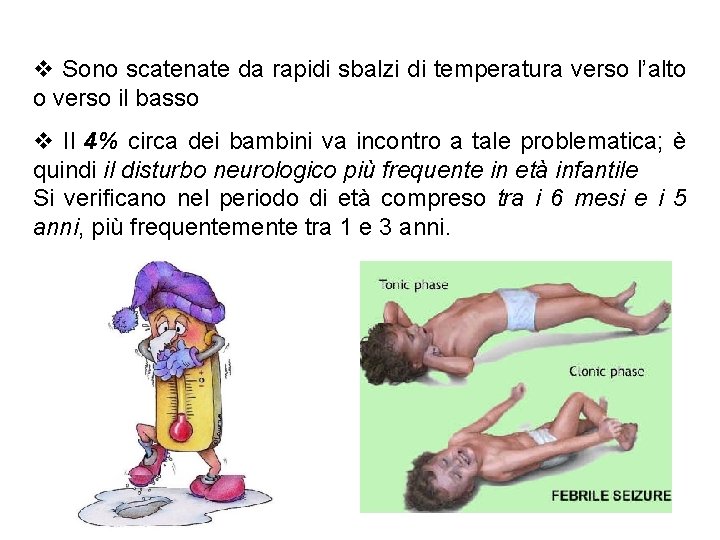
v Sono scatenate da rapidi sbalzi di temperatura verso l’alto o verso il basso v Il 4% circa dei bambini va incontro a tale problematica; è quindi il disturbo neurologico più frequente in età infantile Si verificano nel periodo di età compreso tra i 6 mesi e i 5 anni, più frequentemente tra 1 e 3 anni.

La grande maggioranza (80 -90% dei casi) delle convulsioni febbrili si definiscono “semplici”: • sono di breve durata (persistono da alcuni secondi a pochi minuti, mai più di un quarto d'ora) • sono generalizzate, coinvolgono cioè tutto il corpo del bambino, o sono rappresentate da semplici e transitorie assenze di coscienza. Spesso il bimbo perde coscienza, si irrigidisce o “si lascia andare”; può presentare scosse agli arti e/o movimenti clonici ai muscoli degli occhi e del viso. Gli occhi possono essere sbarrati o possono essere ruotati all’indietro. Alla fine dell’episodio il bimbo cade quasi sempre in uno stato di sonnolenza, che segnala il ritorno alla normalità • Più rare le crisi "complesse", che durano più di 15 minuti e interessano solo una parte o un lato del corpo

v Il 30 -40% dei bambini può presentare recidive, anche a distanza di mesi dal primo episodio (più frequenti nei primi 18 mesi), sempre in presenza di febbre v Sono un evento drammatico per i genitori (specie il primo episodio) v Va sottolineato il fatto però che esse non sono pericolose per il bambino né sono segno di epilessia; non avranno effetti sulla sua salute futura. Un bambino che le ha presentate è sano e deve condurre una vita normale v E’ però importante una gestione adeguata dell’evento

Cosa fare (1) v cercare di mantenere la calma v proteggere il bimbo da eventuali traumi accidentali v spogliare il bambino v mettete il bambino su un fianco per evitare che aspiri muco o materiale vomitato e per impedire alla lingua di ostruire le vie respiratorie; liberare la bocca da eventuali residui alimentari v somministrare antipiretico (Paracetamolo per via rettale) v chiamare il pediatra o il 118, meglio se dopo aver effettuato le manovre già indicate

Cosa fare (2) v Se compare febbre in un bambino che ha già avuto una convulsione febbrile: • abbassare immediatamente la temperatura, somministrando l’antipiretico non appena questa a livello ascellare supera i 37. 5° C (38° C rettali) • profilassi con Diazepam solo se suggerita dal pediatra
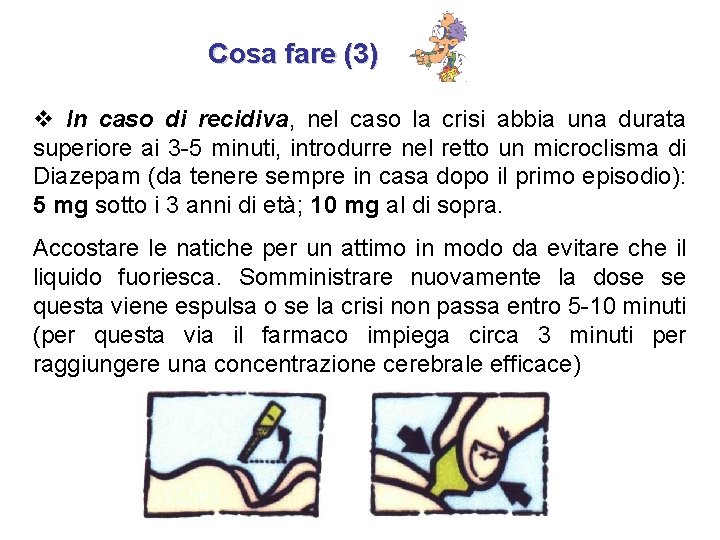
Cosa fare (3) v In caso di recidiva, nel caso la crisi abbia una durata superiore ai 3 -5 minuti, introdurre nel retto un microclisma di Diazepam (da tenere sempre in casa dopo il primo episodio): 5 mg sotto i 3 anni di età; 10 mg al di sopra. Accostare le natiche per un attimo in modo da evitare che il liquido fuoriesca. Somministrare nuovamente la dose se questa viene espulsa o se la crisi non passa entro 5 -10 minuti (per questa via il farmaco impiega circa 3 minuti per raggiungere una concentrazione cerebrale efficace)

Cosa NON fare v non farsi prendere dal panico! v non cercare di immobilizzare con forza il bambino; non scuoterlo né schiaffeggiarlo v non tentare di mettere oggetti metallici tra i denti o le dita per aprire la bocca. Potreste ferirlo o provocargli il vomito v non coprite il bimbo: la crisi potrebbe prolungarsi v non è consigliabile mettersi in viaggio per andare in ospedale prima di aver effettuato le suddette manovre urgenti e/o prima che la convulsione sia terminata

Grazie per l’attenzione …
- Slides: 37