LA DOULEUR DE LENFANT Dr LE GOFF Celinelegoffchdouai








































- Slides: 51

LA DOULEUR DE L’ENFANT Dr LE GOFF Celinelegoff@ch-douai. fr

INTRODUCTION (1) • Selon l’O. M. S. : « …une expérience sensorielle et émotionnelle désagréable, associée à une lésion tissulaire réelle ou potentielle ou décrite dans des termes évoquant une telle lésion. » • Douleur aigüe: « …sensation vive et cuisante, qui s’inscrit dans un tableau clinique d’évolution rapide. »

INTRODUCTION (2) • Douleur inutile: rappel de la maladie • Exposition répétée ou intense à la douleur => hyperalgésie ou état de « douleurstress » • Obligations éthiques et légales de soulager cette douleur

Législation • Article L. 1110 -5 du Code de la santé publique : «. . . Toute personne a le droit de recevoir des soins visant à soulager sa douleur. Celle-ci doit être en toute circonstance prévenue, évaluée, prise en compte et traitée. . . » • Plan de lutte contre la douleur 2006 -2010

Spécificités pédiatriques • Définition mal adaptée à ceux qui n’ont pas accès au langage • Dès 26 SA, la douleur peut-être ressentie • Conséquences néfastes sur l’enfant • Pas d’arguments permettant de penser que la douleur puisse être profitable • Charte de l’enfant hospitalisé

Rôle infirmier • Décret du 11 février 2002 relatif aux actes professionnels et à l’exercice de la profession d’infirmier intègre dans la définition des soins infirmiers (Article 2 du décret) : – la prévention, – l’évaluation : acte de soin relevant de l’initiative et de la compétence de l’infirmier, – le soulagement de la douleur: l’infirmier est habilité à mettre en route et à adapter un traitement antalgique dans le cadre de protocoles pré-établis, écrits, datés et signés par un médecin.

Rôle de l’auxiliaire de puériculture • Doit: – être capable d’identifier et mesurer la douleur – Connaître les moyens non médicamenteux de lutte contre la douleur – Installer l’enfant en tenant compte de sa douleur

NOTION DE PHYSIOPATHOLGIE (1) • Récepteurs: A(-Alpha, -Béta, -delta), C • Libération de nombreuses substances chimiques • Niveau spinal: corne postérieure, voies ascendantes • Faisceau spino-thalamique: composante spatio temporelle et cognitive de la douleur (thalamus lat. ); réactions motrices et émotionnelles liées à la douleur (thalamus médian) • Faisceau spino-réticulo-mésencéphalique, spinoponto-amygdalienne

DOULEURS • Nociceptive (stimulation récepteur) • Neuropathique (lésion nerveuse ou centrale) • Médiée par le sympathique (ex: algodystrophie) • Iatrogène (ex: INF) • Psychogène: ne pas les négliger

RECONNAITRE LA DOULEUR CHEZ L’ENFANT • Difficulté de l’identification et de l’évaluation de la douleur chez l’enfant= obstacle à sa prise en charge • Outils d’évaluation nécessaires pour: – Confirmer l’existence d’une douleur, son type – Apprécier son intensité – Déterminer les moyens antalgiques nécessaires – Évaluer l’efficacité du traitement institué – Adapter ce traitement

Évaluation • Expérience plurifactorielle • Chaque soignant possède sa « culture » de la douleur • Lors de l’évaluation, inscription dans notre histoire présente Eliminer au maximum la composante subjective de notre évaluation

Indicateurs physiologiques • l’augmentation de la fréquence cardiaque, de la fréquence respiratoire, de la PA ; • les modifications végétatives (tonus vagal, sudation palmaire. . . ). • Non spécifique de la douleur • Peu fiable dans les douleurs chroniques

CARACTERE de la douleur • Type de la douleur: – nature, – topographie, – tempo, – histoire, – ce qui soulage, – ce qui aggrave • Les échelles: – Même échelle pour une même équipe – Répéter une fois par équipe – Adaptation du traitement par le médecin

Chez les moins de 4 ans (1) • Hétéro-évaluation – 1ère phase: détresse comportementale, stress psychologique et physiologique – 2 ème phase: réduction d’activité ( bouger, jouer, dormir, parler, manger) – Pas UN mais DES comportements

Les échelles < 4 ans • • Douleur post-opératoire immédiate: – Grille d’Amiel-tison inversée (1 mois-3 ans) – Échelle Objective Pain Scale (OPS) (8 mois- 13 ans) – Échelle Children’s Hospital of Eastern Ontario Pain Scale (CHEOPS) (1 an à 7 ans) Douleur aiguë à leur début: – Neonatal Facial Coding System ( NFCS) (jusqu’à 18 mois) – CHEOPS – Premature Infant Pain Profile (PIPP) (nouveau-né à terme et prématuré) – Douleur Aiguë du Nouveau-né (DAN) – Évaluation Enfant Douleur (EVENDOL) Douleur de plusieurs heures – Échelle Douleur Enfant Gustave-Roussy (DEGR) (2 -6 ans) – Echelle de Douleur et d’Inconfort du Nouveau-né (EDIN) (nouveau-né à terme ou préma jusqu’à 3 mois) – OPS Douleur de l’enfant polyhandicapé: – Échelle de San Salvadour

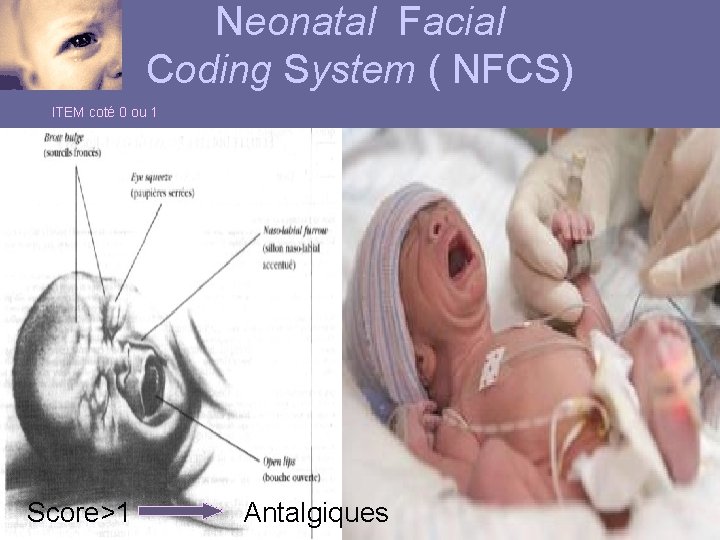
Neonatal Facial Coding System ( NFCS) ITEM coté 0 ou 1 Score>1 Antalgiques

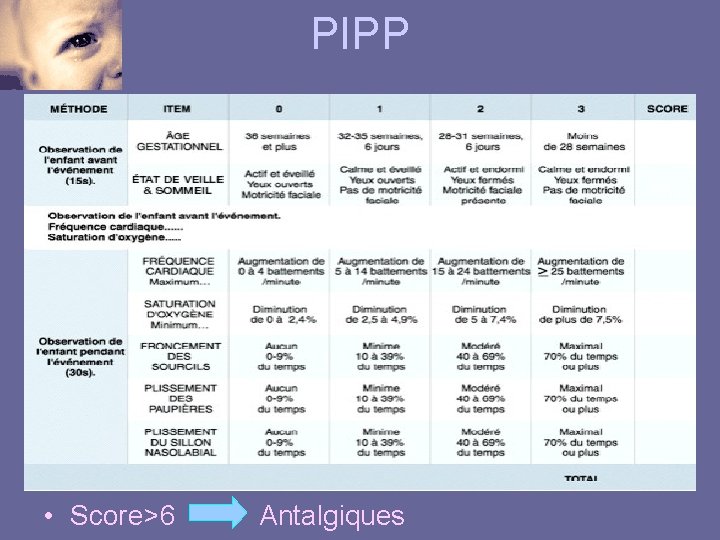
PIPP • Score>6 Antalgiques

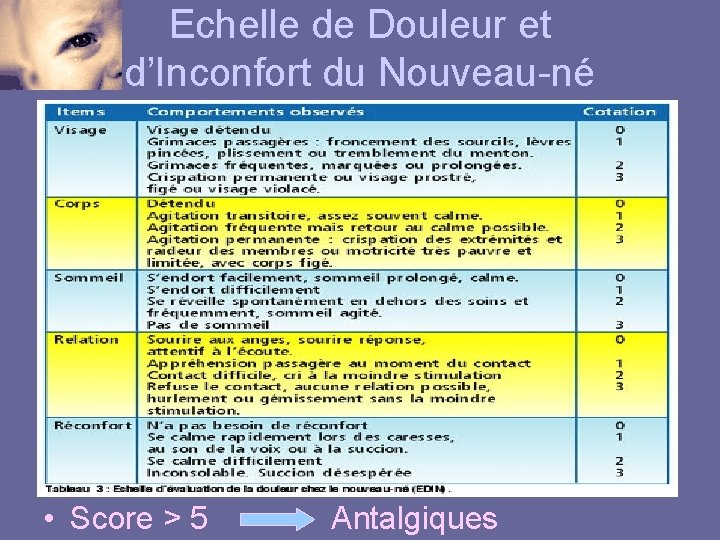
Echelle de Douleur et d’Inconfort du Nouveau-né • Score > 5 Antalgiques

Échelle d’Amiel tison inversée • • Sommeil pendant les 30 min précédant l'examen Mimique douloureuse Qualité du cri Motricité spontanée Excitabilité spontanée Crispation des doigts, mains et pieds Succion Évaluation globale du tonus • Consolabilité • Sociabilité • la cotation: inversement à la douleur 0 à 2 – douleur majeure sera cotée à moins de 10 – un enfant parfaitement calmé sera coté à 20 Score< à 15 antalgique

CHEOPS Score 4 à 13 si > 8 Antalgiques

OPS • • • Pleurs: – absent=0, – présent=1, – non consolable=2 Mouvements: – calme=0, – agitation modérée=1, – agitation intense=2 Comportement: – calme=0, – contracté=1, – réconfort impossible=2 Expression verbale ou corporelle: – endormi ou calme=0, – exprime une douleur modérée, non localisée, inconfort global ou position jambes fléchies sur le tronc, bras croisés sur le corps=1, – douleur localisée verbalement ou désignée par la main ou position jambes fléchies sur le tronc, poings serrés et porte la main vers une zone douloureuse, ou cherche à la protéger=2 Variation de la PA Score > 3 Antalgiques

DEGR • • • Cotation de chaque Item de 0 à 4, score de 0 à 40 ITEM 1 : POSITION ANTALGIQUE AU REPOS ITEM 2 : MANQUE D’EXPRESSIVITE ITEM 3 : PROTECTION SPONTANEE DES ZONES DOULOUREUSES ITEM 4 : PLAINTES SOMATIQUES ITEM 5 : ATTITUDE ANTALGIQUE DANS LE MOUVEMENT ITEM 6 : DESINTERET POUR LE MONDE EXTERIEUR ITEM 7 : CONTROLE EXERCE PAR L’ENFANT QUAND ON LE MOBILISE (mobilisation passive). ITEM 8 : LOCALISATION DE ZONES DOULOUREUSES PAR L’ENFANT ITEM 9 : REACTIONS A L’EXAMEN DES ZONES DOULOUREUSES ITEM 10 : LENTEUR ET RARETE DES MOUVEMENTS Score> 10 antalgiques

Échelle de San Salvadour • 10 Items: – – – – – Les pleurs ou cris La réaction de défense coordonnée Mimique douloureuse Protection de zones douloureuses Gémissement (manipulations) Intérêt de l’environnement Accentuation des troubles du tonus Capacité à interagir avec adulte Accentuation des mouvements spontanés Attitude antalgique spontanée Score > 6 Antalgiques

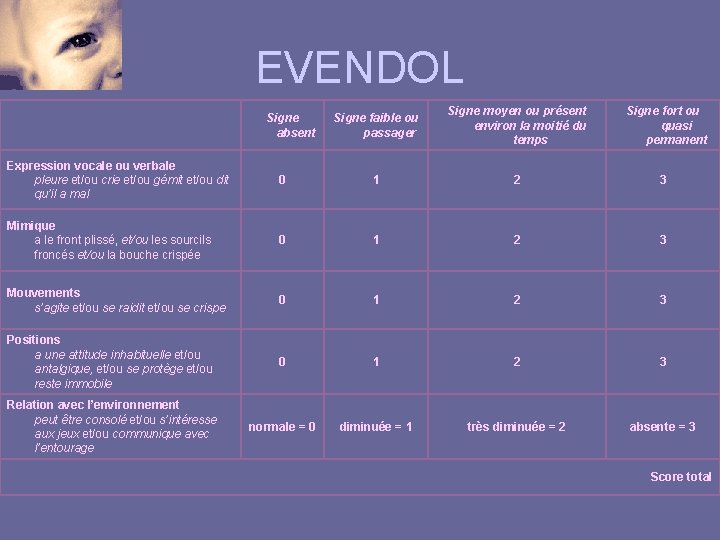
EVENDOL Signe absent Signe faible ou passager Signe moyen ou présent environ la moitié du temps Signe fort ou quasi permanent Expression vocale ou verbale pleure et/ou crie et/ou gémit et/ou dit qu’il a mal 0 1 2 3 Mimique a le front plissé, et/ou les sourcils froncés et/ou la bouche crispée 0 1 2 3 Mouvements s’agite et/ou se raidit et/ou se crispe 0 1 2 3 Positions a une attitude inhabituelle et/ou antalgique, et/ou se protège et/ou reste immobile 0 1 2 3 Relation avec l’environnement peut être consolé et/ou s’intéresse aux jeux et/ou communique avec l’entourage normale = 0 diminuée = 1 très diminuée = 2 absente = 3 Score total

Chez les plus de 4 ans • Hétéro-évaluation: – OPS – CHEOPS – EVENDOL • Auto-évaluation: – Échelle Visuelle Analogique (EVA) – Échelle Numérique Simple (ENS) – Échelle Verbale Simple (EVS) – Poker Chips (jetons) – Échelle des visages (FPS-R) – Présentation de la localisation

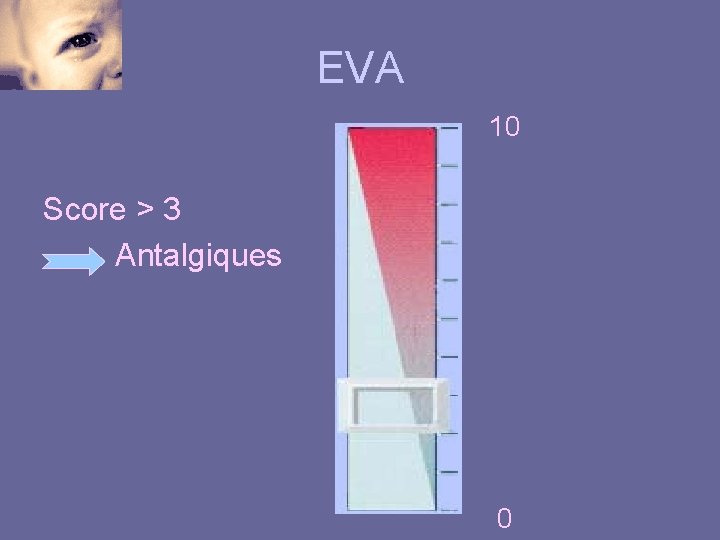
EVA 10 Score > 3 Antalgiques 0

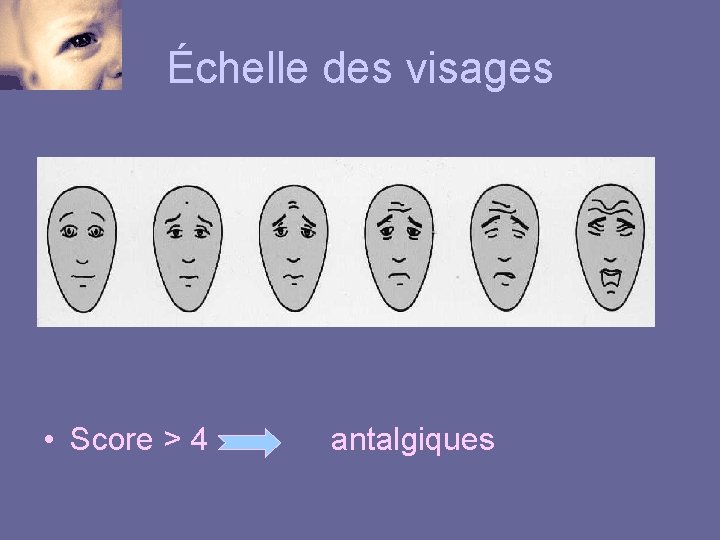
Échelle des visages • Score > 4 antalgiques

Jetons «…prends autant de jetons que tu as mal…» Score > 2 antalgiques

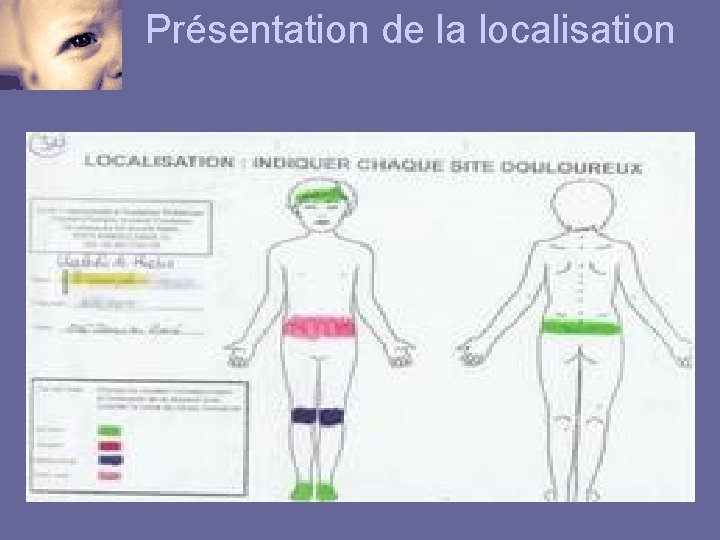
Présentation de la localisation

En résumé ge Douleur aiguë Douleur prolongée Prématuré, nouveau né DAN NFCS PIPP EDIN <4 ans Amiel-Tison OPS CHEOPS EVENDOL EDIN >4 ans OPS CHEOPS Échelle des visages Jetons EVA ENS EVENDOL EDIN Échelle des visages Jetons EVA ENS Aux urgences EVENDOL Enfant handicapé San Salvadour

En résumé

Comment traiter? ? • • Méthodes Physiques Méthodes psychologiques Traitement médicamenteux Prise en charge globale

Moyens non pharmacologiques • Distraction, relaxation, hypnose • Présence et rôle des parents: contact physique et oral distrayant et rassurant • Information de l’enfant: adaptée au niveau cognitif de l’enfant, sur la cause de sa douleur et/ou sur les gestes nécessaires. • L’information : • droit de l’enfant • obligation du professionnel de santé

Prise en charge • Objectif immédiat: permettre un retour aux activités de base de l’enfant • Prescription initiale selon niveau de douleur • 2ème objectif: adapter rapidement le traitement


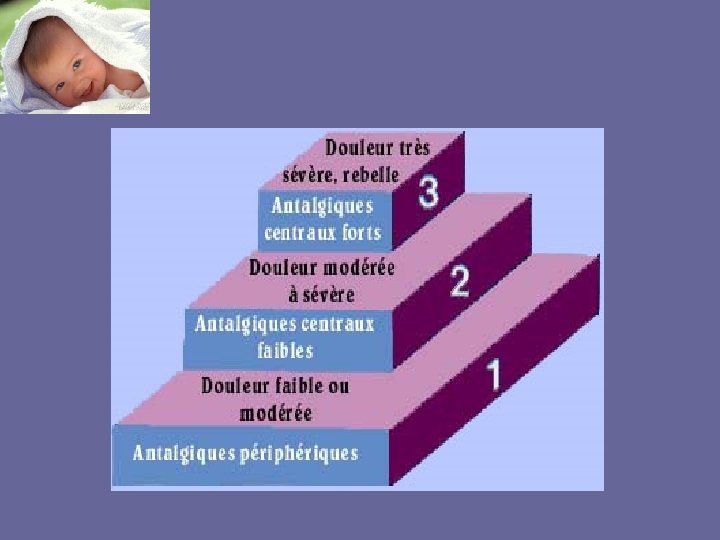
Antalgiques de niveau 1 PARACETAMOL (Doliprane*, Efferalgan*): Contre-indications : -Allergie -Insuffisance hépatocellulaire Effets secondaires : Rash, urticaire, vertiges, baisse tensionnelle modérée Administration : -PER OS si disponible -Intra-rectale si voie orale impossible -Intra-veineuse si voie digestive impossible Posologie : -Per os : 25 mg/kg en dose de charge puis 15 mg/kg (1 dose/kg) toutes les 6 heures -Intra-rectale : 20 à 30 mg/kg / 6 heures -Intra-veineux : 15 mg/kg en IVL sur 15 minutes IBUPROFENE (Nureflex*, advil*): Contre-indications : -Allergie à l’ibuprofène, à l’aspirine et aux AINS -Ulcère gastroduodénal, insuffisance hépatocellulaire et rénale sévère -Lupus érythémateux -pathologie rénale -sepsis incontrôlé Effets secondaires : -Insuffisance rénale -Troubles gastro-intestinaux, réaction d’hypersensibilité -Vertiges et céphalées, troubles de la vue, cytolyse hépatique, anémie hémolytique, agranulocytose… Administration : -Sirop -Comprimés (plus de 15 ans) 200 mg Posologie : 20 à 30 mg/kg /jour soit 1 dose/ kg X 3 (Nureflex*) ou X 4 (Advil*) AUTRES : -Acide niflumique suppositoire (Nifluril*) (à partir de 6 mois)

Antalgiques de niveau 2 CODEINE (Codenfan*) : Contre-indications : -Enfant de moins de 1 an -Allergie à la codéine et au parahydroxybenzoate de méthyle -Asthme, insuffisance respiratoire sévère -Phénylcétonurie -Association Nubain, Temgesic, Fortal Effets secondaires : -Urticaire -Ceux des opiacés Administration: -Sirop, 200 ml avec pipette graduée de 1 à 15 ml ; 1 mg/ml -Seul ou en association au paracétamol (niveau 1) Posologie : 0, 5 à 1 ml/kg de sirop toutes les 4 à 6 heures, soit 2 à 6 mg/kg/24 h Doses à ne pas de dépasser 1 mg/kg/prise et 6 mg/kg/24 h EFFERALGAN CODEINE* : Contre-indications : Idem Effets secondaires : Idem Administration : Comprimé 500 mg de Paracétamol, 30 mg de Codéine Posologie : Poids 15 à 22 kg 23 à 30 kg 31 à 44 kg Quantité ½ cp X 4/ j ½ cp X 6/ j 1 cp X 4/ j AUTRES : -Tramadolol : Per Os (> 3 ans); de 1 mg/kg x 3/j jusqu’à 2 mg/kg x 4/j -Buprénorphine : Per Os (> 7 ans) -Oxycodone : suppositoire (> 12 ans) 45 à 50 kg 1 cp X 6/ j

Antalgiques de niveau 2 bis NALBUPHINE (Nubain*) : Morphinique agoniste-antagoniste Contre-indications : -Allergie au nubain -Traitement par IMAO Effets secondaires : -Dépression respiratoire (rare si respect des posologie), Somnolence -Vertiges, nausées, vomissements, sueurs, sécheresse buccale, céphalée -Effets psychomimétiques Administration : -En association au niveau 1 -IVL en 15 à 20 minutes -Intra-rectale -Eviter la voie sous cutanée (très douloureuse) Posologie : Voie IVL Age <2 mois 2 -18 mois >18 mois Quantité 0, 2 mg/kg 0, 1 mg/kg (toutes les 4 à 6 h) Hors AMM Voie Intra rectale 0, 3 à 0, 4 mg/kg Adaptation posologique: si Insuffisance respiratoire, Traumatisme crânien grave (HTIC), Insuffisance rénale et hépatique grave Surveillance : Conscience Avant l’injection A la fin de l’injection 15 minutes après douleur fréquence respiratoire

Antalgiques de niveau 3 • Morphine – – IV; PCA PO Actiskénan* (gélule de 5 ou 10 mg) Sévredol* (Cp de 10 ou 20 mg) Sirop de Morphine Aguettant* (1 ml=5 mg) Oramorph* solution 20 mg/ml ou dosettes de 10, 30 et 100 mg Dose de charge : 0, 4 à 0, 5 mg/kg (20 mg max) puis doses complémentaires répétées : 0, 2 à 0, 4 mg/kg toute les 30 minutes jusqu’à analgésie correcte sauf si sédation excessive Si plus de 3 prises sont nécessaires, réévaluation médicale Penser à associer un antalgique de niveau 1 Réévaluation après 1 à 2 heures Surveillance: – – Conscience (somnolence) Fréquence respiratoire Gestion des effets secondaires – – Constipation Nausées, vomissements Rétention d’urine Le prurit

PCA (1) • CONCENTRATION : En général 1 mg/ml : morphine 50 mg (5 ml) dans sérum physio 45 ml pour un total de 50 ml (sauf exception : fortes doses : concentrer plus par ex 2 mg/ml) ; ou nouveau-né (concentrer moins par ex 0, 5 mg/ml) • TITRATION INITIALE DOSE DE CHARGE : 0, 1 mg/kg (sans dépasser 6 mg) soit : _____mg. Puis BOLUS de 0, 025 mg/kg soit : ______mg, toutes les 5 min jusqu’à analgésie correcte (arrêter la titration si apparition d’une sédation) • Puis prescription INITIALE pompe PCA DOSE PCA : habituellement bolus de 0, 02 à 0, 04 mg/kg (parfois jusqu’à 0, 1 mg/kg) PERIODE REFRACTAIRE : 6 minutes (en principe) DEBIT CONTINU : 0, 02 à 0, 04 mg/kg/heure (si forte douleur et chez l’enfant petit et/ou fatigué) • Utiliser systématiquement une valve anti-reflux

PCA (2) ADAPTATION DES DOSES SELON LA DOULEUR Question principale : le bolus te soulage-t-il ? Si "NON" : augmenter les bolus progressivement par paliers de 50 % (ex passer de 1 à 1, 5 mg) ; pas de dose maxi, sauf apparition d’une sédation Si l’enfant appuie sans cesse, discuter un débit continu Si l’enfant n’appuie pas : réexpliquer : découragement car bolus insuffisants ? Peur de la morphine, peur de la pompe ? Pressions des soignants ou de la famille ? Apparition d’effets indésirables à chaque bolus ? GESTION DES EFFETS INDESIRABLES Ne pas arrêter la morphine, gérer les effets indésirables, discuter ensuite la diminution du débit continu IMPORTANT : Une ampoule de Narcan® ou naloxone (0, 4 mg/ml) doit toujours être disponible 2 à 5 µg/kg renouvelable.

Prévention lors des soins Soin Ttt de 1ère intention Ttt de 2ème intention Ponction veineuse EMLA+MEOPA Vaccins, ss cut EMLA IDR EMLA Sutures MEOPA + anesthésie locale MEOPA+EMLA PL AG Nubain IR, Morphine PO; les sédatifs (Atarax®, Hypnovel®, Théralène®, Chloral®, etc. ) n’ont pas d’action spécifique sur la nociception mais peuvent être associés pour renforcer l’action des morphiniques et pour diminuer le niveau d’anxiété (qui majore la perception de la douleur)

MEOPA • Protoxyde d’azote : MEOPA-ENTONOX Mélange équimolaire d’oxygène et de protoxyde d’azote analgésique, amnésiant et euphorique Indications : analgésie de surface pour les douleurs provoquées, premiers soins de brûlures, Suture des plaies superficielles, anesthésie loco-régionale Contre-indications : Pneumothorax, pneumomédiastin, occlusion intestinale, traumatisme crânien sévère ou crânio-faciaux, état hémodynamique précaire Association avec les anxiolytiques et les morphiniques (effet potentialisateur) Effets secondaires : Disparaissant après l’arrêt de l’inhalation du mélange (ne contre-indique donc pas la poursuite de l’administration) : -sensation de chaleur, de lourdeur, sueurs, rêves, perte de la notion du temps, perception éloignée des sons, -céphalée, vertige, -agitation paradoxale, dysphasie, -dysesthésie cutané. Effets indésirables contre-indiquant la poursuite de l’administration : -somnolence, sédation profonde -augmentation de la pression intra-crânienne, -nausées, vomissements

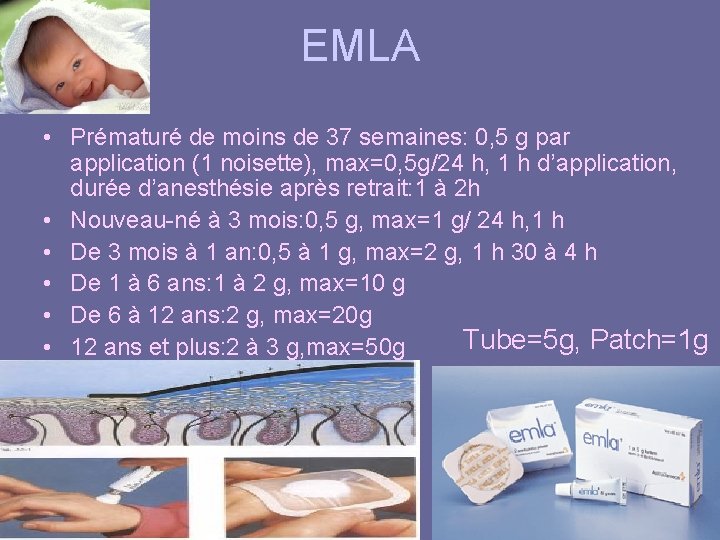
EMLA • Prématuré de moins de 37 semaines: 0, 5 g par application (1 noisette), max=0, 5 g/24 h, 1 h d’application, durée d’anesthésie après retrait: 1 à 2 h • Nouveau-né à 3 mois: 0, 5 g, max=1 g/ 24 h, 1 h • De 3 mois à 1 an: 0, 5 à 1 g, max=2 g, 1 h 30 à 4 h • De 1 à 6 ans: 1 à 2 g, max=10 g • De 6 à 12 ans: 2 g, max=20 g Tube=5 g, Patch=1 g • 12 ans et plus: 2 à 3 g, max=50 g

Xylocaïne (Lidocaïne) chez l’enfant Indications : Anesthésies locales Contre-indications : allergie aux anesthésiques locaux, Porphyrie, Zone infectée Pour les formes adrénalinées : allergie aux sulfites, anesthésie des extrémités et du pavillon de l’oreille Posologie En ml/kg en fonction de la concentration utilisée En infiltration 0 , 25% 0 , 5% 1% Non Adrénalinée 3 ml/kg 4 ml/kg 1, 5 ml/kg 2 ml/kg 0, 75 ml/kg 1 ml/kg En spray 2 ml/kg Xylo 5% : 2 spray / 10 kg de poids La moitié de ces doses est souvent suffisante

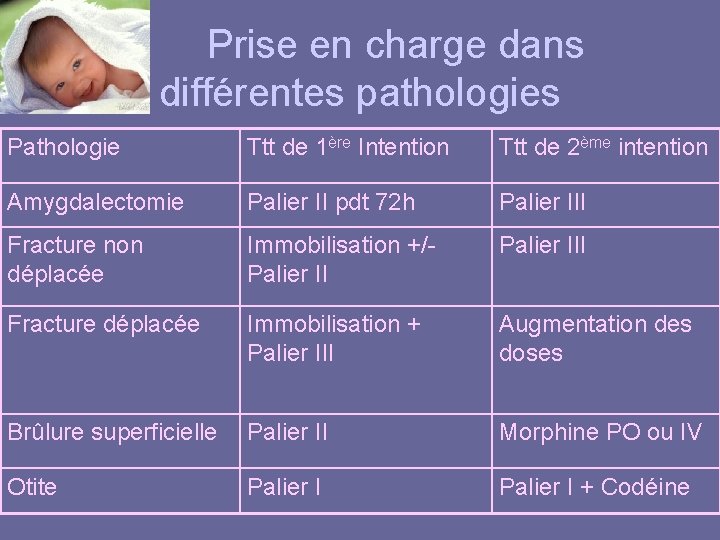
Prise en charge dans différentes pathologies Pathologie Ttt de 1ère Intention Ttt de 2ème intention Amygdalectomie Palier II pdt 72 h Palier III Fracture non déplacée Immobilisation +/- Palier III Fracture déplacée Immobilisation + Palier III Augmentation des doses Brûlure superficielle Palier II Morphine PO ou IV Otite Palier I + Codéine

Néonatologie • • Réduction des nuisances sonores et visuelles Installation Peau à peau Prévention des douleurs induites: – Place des parents – EMLA – Solution sucrée et succion d’une tétine: saccharose ou SG 30% ; 4 à 8 fois/j; 2 min avant le soin, durée 5 minutes <1, 5 -2 2 -2, 5 -3 >3 kg kg 0, 2 ml 0, 3 0, 5 ml 1 ml 2 ml ml • Le jeun n’est pas une contre-indication

Migraine de l’enfant • Y penser devant des céphalées frontales pulsatiles avec ATCD fam de migraines • Mais aussi devant – – – – Vomissements cycliques Vertige paroxystique bénin Torticolis paroxystique bénin Douleurs récurrentes des mb inf. Cinétose (mal des transports) Parasomnies Hyperactivité • Traitement de la crise: – IBUPROFENE: 8 mg/Kg par prise, 4 prises max par semaine – IMIGRANE Spray (>12 ans): 10 ou 20 mg • Traitement de fond: relaxation, traitement médicamenteux • Agenda de migraines

Traitement des douleurs neuropathiques • Laroxyl® per os ou intraveineux continu à la dose de (0, 1) 0, 5 à 1 mg/kg/jour • Neurontin • neurostimulation transcutanée

En résumé • • 26 SA Éthique, légale Des douleur. S Rôle infirmier: – – – Prévenir, recher, évaluer, traiter, adapter, (mise en place des protocoles médicaux) réévaluer • Des traitement. S – Moyen non pharmacologique: Place des parents, information de l’enfant – Traitement médicamenteux

La banque de données sur la douleur de l’enfant : www. pediadol. org Le centre national de ressource de lutte contre la douleur (CNRD) : www. cnrd. fr L’association SPARADRAP : www. sparadrap. org Hautes Autorités de Santé: www. has. fr