La coqueluche Emilie MARTIN Assistante Hospitalouniversitaire Laboratoire de

La coqueluche Emilie MARTIN Assistante Hospitalo-universitaire Laboratoire de bactériologie CH Lyon Sud FGSM 3, 24 septembre 2012 1

Généralités • Maladie infectieuse des voies respiratoires très contagieuse par voie aérienne, gravissime chez le nouveau-né. • Bactéries impliquées: Bordetella pertussis et accessoirement B. parapertussis • Réduction considérable de la mortalité et de la morbidité grâce à la vaccination • Mais changement de l’épidémiologie: jeunes adultes pouvant contaminer les nouveau-nés 2

Aspects cliniques • Forme classique de l’enfant (4 phases) – Incubation: 10 j – Phase catarrhale non spécifique (rhinite, toux sèche): 10 j – Phase d’état avec quintes de toux caractéristiques: 4 à 6 sem. • Toux insistante, émétisante, cyanosante, à prédominance nocturne • Caractère bruyant de la reprise respiratoire: chant du coq • Quintes épuisantes pour le malade – Phase de convalescence: plusieurs mois • Forme du nourrisson (50% des cas avant 1 ans) – Forme grave voire mortelle (2 à 3% des cas) – Toux mal tolérée: apnée, bradycardie, complications respiratoires et neuro – Souvent absence du chant du coq • Forme de l’adulte – Tableaux de gravité variable (simple toux à forme typique) – Coqueluche évoquée devant toux prolongée > 7 jours 3

Agents pathogènes • Genre Bordetella – 2 agents de la coqueluche: B. pertussis (strictement humaine, majorité des cas) et B. parapertussis ( « paracoqueluche » ) – Coco-bacilles à Gram négatif 4

Agents pathogènes • Bactéries fragiles et très difficiles à cultiver (3 à 7 jours sur milieux spécifiques): prévenir le laboratoire 5

Agents pathogènes • Habitat Ø Ne survit pas dans le milieu extérieur Ø Strictement humain Ø Voies respiratoires supérieures Ø Pas de porteurs sains → Contagion direct à partir des malades = réservoir de germes (portage pendant un mois) 6

Agents pathogènes • Pouvoir pathogène – Synthèse d’adhésines: adhésion aux cellules de l’hôte et multiplication • Hémagglutinine filamenteuse (FHA), protéines fimbriales (FIM), pertactine (PRN) – Synthèse de toxines • Toxine cytotrachéale (TCT): destruction de l’épithélium respiratoire cilié • Toxine pertussique (PT): dérégulation des fonctions cellulaires 7

Diagnostic • Contexte évocateur – Statut vaccinal inconnu ou datant de plus de 3 ans. – Contage identifié – Sur le plan clinique: toux persistante, toux hémétisante(>7 jours) – Sur le plan radiologique: normalité de la RP (diagnostic différentiel) ou « poumon coquelucheux » – Sur le plan biologique: hyperlymphocytose • Diagnostic de certitude: confirmation bactériologique – Prélèvement bactériologique: Secrétions naso-pharyngées ++ • Aspiration: cathéter flexible + seringue • Écouvillon sur tige flexible 8
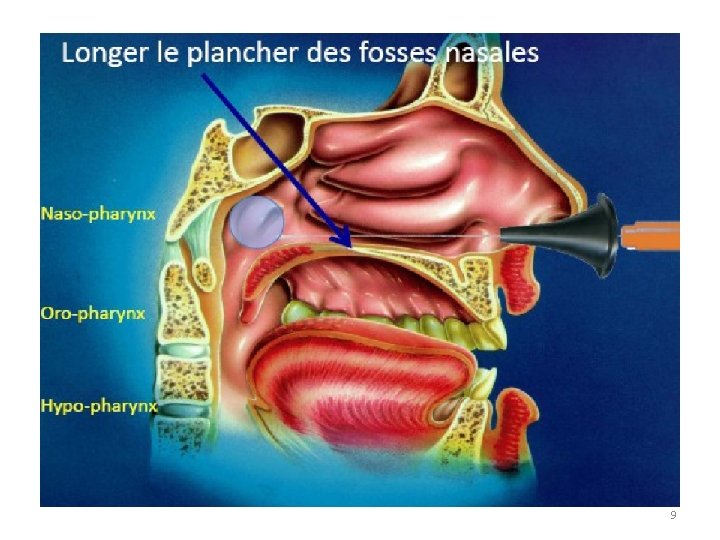
9

Diagnostic • Culture bactérienne – Secrétions naso-pharyngées – Méthode longue et difficile – Envoi immédiat au laboratoire préalablement averti – Uniquement dans les 2 premières semaines de toux, avant ATB – Sensibilité de 50 à 60% pendant la 1 ière semaine de toux – Intérêt épidémiologique : évolution des souches 10

Diagnostic • Biologie moléculaire (PCR) – Recherche d’ADN de B. pertussis et parapertussis sur les secrétions naso-pharyngées – Technique de référence à privilégier – Plus rapide et plus sensible que la culture, très spécifique – Dans les 3 premières semaines de toux – Laboratoire équipé 11

Diagnostic • Sérologie – Technique qui ne doit plus être faite, n’est plus remboursée – Utilisable éventuellement et uniquement après 3 semaines de toux et chez les sujets non vaccinés depuis 3 ans – 2 prélèvements à 1 mois d’intervalle – Uniquement validée sur le dosage d’Ac anti-PT (seul le CNR est équipé) 12

13

Démarche diagnostique • Toux persistante sans vaccination récente connue – Depuis moins de 2 semaines: PCR (remboursée), éventuellement culture pour isolement de la souche (hôpital) – Depuis moins de 3 semaines: PCR – Depuis plus de 3 semaines: aucun examen biologique (sauf exception sur avis d’expert) 14

Traitement • Hospitalisation systématique pour nourrissons <3 mois • Antibiothérapie – A la phase catarrhale: diminution ou arrêt de l’évolution clinique – A la phase d’état: pas de diminution des symptômes – Blocage de la transmission (baisse de la contagiosité de 20 à 3 -5 jours) • Molécules utilisées: macrolides – Erythromycine: traitement de référence pendant 14 jours – Actuellement, traitements plus courts • Azithromycine (ZITHROMAX) pdt 3 jours • Clarithromycine (ZECLAR) pdt 5 jours – En cas d’intolérance aux macrolides, le cotrimoxazole (BACTRIM) peut être proposé. 15

Prophylaxie • Eviction pendant la phase de contagiosité – Chambre individuelle (hôpital ou domicile) – Exclusion des collectivités (crèches, écoles) • Antibioprophylaxie – Chez les sujets contacts avec les mêmes AB que pour le traitement • Vaccination – Avant 2005, vaccins entiers très efficaces mais mal tolérés (Tetracoq, Pentacoq…) – Actuellement, uniquement vaccins acellulaires (Ag) aussi efficaces mais mieux tolérés – Composition variable mais présence obligatoire de toxine pertussique – Vaccins toujours associés: tétanos, diphtérie, poliomyélite, Haemophilus B, hépatite B 16

Schéma vaccinal • Contexte actuel – Vaccination généralisée: diminution de la morbidité et de la mortalité liée à l’infection – Mais durée limitée de la protection (10 -12 ans) et absence de rappels naturels incidence élevée de cas observés chez de très jeunes nourrissons infectés par des adolescents ou jeunes adultes • Schéma vaccinal français 2012 – Primo-vaccination dès 2 mois ( 3 injections à 1 mois d’intervalle) – 2 rappels: 16 -18 mois et à 11 -13 ans – Pour adulte, 1 rappel est recommandé: • À l’âge de 26 -28 ans (si pas de rappel depuis 10 ans) • Pour les futurs parents et entourage d’une grossesse « stratégie de cocooning » (si pas de rappel depuis 10 ans) • Pour le personnel soignant et/ou en contact avec les nourrissons. 17
- Slides: 17