La Continuit Assistenziale nella Cronicit dal Chronic Care




















































































- Slides: 100

La Continuità Assistenziale nella Cronicità : dal Chronic Care all’ Home Care Mariella Masselli Referente Aziendale Fragilità Responsabile U. O. S. D T. S. R. D. A. d. 12 ASL RMC Roma Cosenza, 13 - 14 novembre 2013 Una rete per integrazione territorio - ospedale e socio-sanitaria

La Continuità Assistenziale Continuità delle cure è la risposta alla necessità di non interrompere un processo assistenziale Paziente complesso è il soggetto della continuità delle cure Presa in carico è la risposta assistenziale al bisogno complesso

La Continuità Assistenziale La realizzazione della continuità assistenziale è considerata uno degli indicatori più significativi del funzionamento dei servizi sanitari costruzione di un percorso di cura

La Continuità Assistenziale

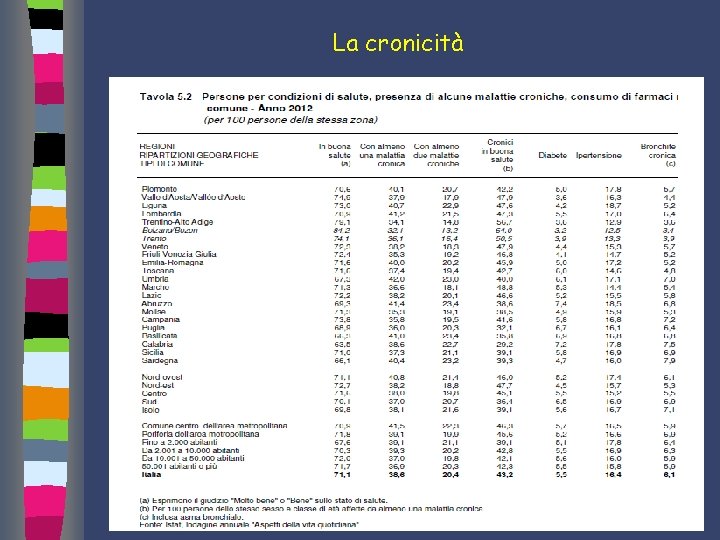
La cronicità .

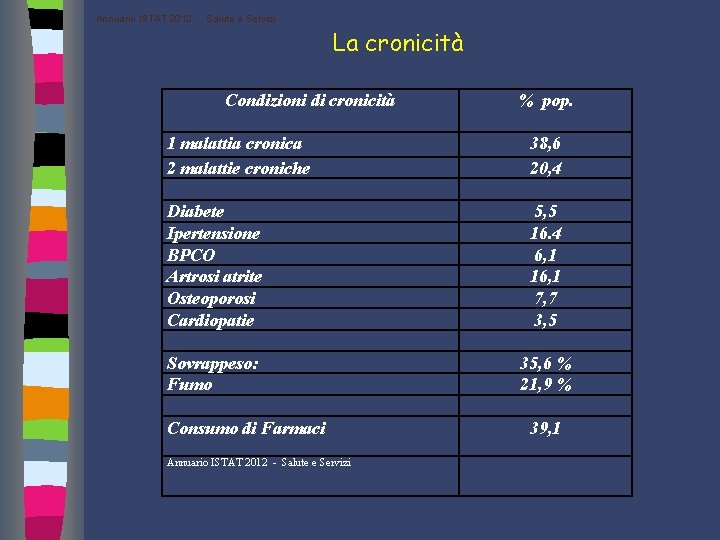
Annuario ISTAT 2012 - Salute e Servizi La cronicità Condizioni di cronicità % pop. 1 malattia cronica 2 malattie croniche 38, 6 20, 4 Diabete Ipertensione BPCO Artrosi atrite Osteoporosi Cardiopatie 5, 5 16. 4 6, 1 16, 1 7, 7 3, 5 Sovrappeso: Fumo 35, 6 % 21, 9 % Consumo di Farmaci Annuario ISTAT 2012 - Salute e Servizi 39, 1

La cronicità i

Il Percorso Clinico Oggi i servizi sanitari processo di differenziazione delle competenze pratica di frammentazione degli interventi moltiplicazione dei soggetti di offerta sanitaria la condizione di malattia quadro clinico determinato problema per lo più d’organo

Il Percorso Clinico Obiettivo: Produrre un’offerta sanitaria di elevato profilo qualitativo Ø Interdipendenza delle risorse assistenziali Ø Governo dei processi valutazione complessiva dell’outcome del paziente attraverso la gestione globale e coordinata degli interventi sanitari ed organizzativi

Il Percorso Clinico come Integrare attività eterogenee seppur interdipendenti, soprattutto se di elevata specializzazione e che quindi richiedono un elevato scambio di informazioni e di risorse organizzative ed economiche Al centro il processo piuttosto che la singola prestazione, i meccanismi di coordinamento piuttosto che la struttura organizzativa

Il Percorso Clinico Territorio-Ospedale Scenario patologie croniche Bisogno della continuità delle cure e solo in fase di riacutizzazione dell’intensità propria dell’ospedale

Il Percorso Clinico Territorio-Ospedale e territorio sono condizionati dalle dinamiche politiche, economiche ed organizzative settoriali che viaggiano su binari paralleli I piani sanitari, nazionali e regionali, prevedono la riduzione di posti letto ed un forte presidio territoriale Riservare all’ospedale solo i casi acuti di propria pertinenza di evitare il ricovero per le riacutizzazioni attraverso i P. S.

Il Percorso Clinico Territorio-Ospedale L’invecchiamento della popolazione ed il venir meno del ruolo di protezione del tessuto sociale e della famiglia dovuti ai mutamenti demografici della società hanno portato alla necessità di

Il Percorso Clinico Territorio-Ospedale spostare l’asse sulla medicina del territorio

La Continuità Assistenziale Ospedale -Territorio

L’ integrazione Integrazione Ospedale –Territorio e Socio-Sanitaria La necessità di considerare la globalità della persona è alla base del superamento della settorialità dei servizi e dell’introduzione dei servizi integrati.

L’ integrazione 1978: legge 833 – Istituzione del SSN 1992: D. L. 502 – Riordino della disciplina in materia sanitaria 1998: PSN 1998– 2000: L. 328 - Realizzazione di un sistema integrato di interventi e servizi sociali 2001: DPCM 14/02/01 Integrazione Socio Sanitaria : prestazioni ad elevata integrazione sanitaria 2001: DPCM 29/11/01 Livelli Essenziali di Assistenza (LEA)

L’ integrazione 2003: PSN 2003– 2005 ü ü l’unitarietà tra prestazioni sanitarie e sociali la continuità tra azioni di cura e riabilitazione la realizzazione di percorsi assistenziali integrati l’intersettorialità degli interventi

L’ integrazione 2006: PSN 2006– 2008 ü Individuare strategie di rafforzamento del rapporto tra ospedale e territorio, riservando un ruolo primario a quest’ultimo ü Individuare indicatori di appropriatezza focalizzati sul. paziente ed incentrati su integrazione, qualità, accessibilità ü Promuovere la costruzione di idonei sistemi informativi per monitorare le prestazioni erogate incentrate sul paziente: continuità assistenziale– percorsi clinico-terapeutici ü ü Accertamento del bisogno attraverso idonei mezzi di valutazione multidimensionale Presa in carico della persona

L’ integrazione TAVOLO PERMANENTE PER LA FRAGILITA’ ASL Roma C Ø Direttore Sanitario Ø Coordinatore Ø CAD Ø Disabilità Adulta Ø Disabilità evolutiva Ø DSM Ø Consulte Municipali Ø Municipi

La Continuità Assistenziale Ospedale -Territorio

Il Percorso Clinico Territorio-Ospedale Oggi Il 25% della spesa sanitaria e socio-sanitaria è dovuto alla disabilità ed alla non-autosufficienza. Nell’assistenza ai malati cronici ed oncologici, la spesa sale al 60% per una popolazione che rappresenta il 10% di quella totale. (Rapporto sulla non autosufficienza in Italia 2010 – Ministero del Lavoro e delle Politiche Sociali)

Il Percorso Clinico Territorio-Ospedale Il 10% della popolazione ricoverata rappresenta il 55 % delle giornate di degenza ed il 5 % dei ricoveri il 42 % delle giornate di degenza ü ü ü Età > 65 anni Ricoveri quasi esclusivamente in urgenza Malattie croniche, instabili, complesse Alta frequenza di comorbidità Problemi socio-assistenziali associati Elevato tasso di ri-ospedalizzazione (Bellis 2004 su 130 strutture di Med Int. 2001 -2002)

Il Percorso Clinico Territorio-Ospedale Territorio mettere a sistema un insieme poco ordinato di strutture e prestazioni

Il Percorso Clinico Territorio-Ospedale Criticità del territorio Organizzazione Difficoltà d’accesso Lungaggini burocratiche Approccio non univoco al problema: dicotomia tra piani sanitari e legge finanziaria piani di rientro

Il Percorso Clinico Territorio-Ospedale

Il Percorso Clinico Territorio-Ospedale Scambio ineguale tra ospedale e territorio: sovraofferta di carattere ospedaliero assorbe impropriamente gli spazi della domanda di salute, impedendo di fatto per la limitatezza delle risorse, lo sviluppo dei servizi territoriali Gli esempi di buona prassi nella costruzione di percorsi non fanno sistema: es. incertezza nelle procedure di dimissione che dovrebbero essere un cardine della C A

Il Percorso Clinico Territorio-Ospedale Possibili strategie condivise Compromesso tra le esigenze dettate dall’universalità dei diritti e la sostenibilità economica Ospedale: intensità di cure Distretto: capacità di prendersi carico Paziente grave // paziente acuto

Il Percorso Clinico Territorio-Ospedale Nodi gestionali Processi di Integrazione - Comunicazione Coinvolgimento di strutture di indirizzo organizzativo in grado di legare tra loro i diversi nodi con efficienza, trasparenza e pragmaticità (anche società scientifiche, tavoli tecnici) Educazione terapeutica pre-dimissione (anticipazione delle dimissioni) Dimissioni Protette, Piano assistenziale condiviso Riscontro della permanenza dei risultati di salute Procedure condivise

Il Percorso Clinico Territorio-Ospedale Modalità di comunicazione v Continuità dell’informazione v Continuità gestionale v Continuità della relazione

Il Percorso Clinico Territorio-Ospedale Continuità dell’Informazione: permette la comunicazione tra i soggetti istituzionali/professionali che afferiscono ai differenti setting assistenziali nel percorso di cura del paziente. Riguarda informazioni non solo sulla condizione clinica, ma anche sulle caratteristiche personali e di contesto Continuità Gestionale: Questo si realizza attraverso un’azione complementare e temporalmente coordinata dei servizi/professionisti coinvolti. L’utilizzo di piani assistenziali e protocolli di cura garantiscono maggiore sicurezza nella programmazione e nell’efficacia del percorso. Continuità Relazionale: permette la connessione non solo tra la dimensione pregressa e quella attuale nella definizione dell’iter di cura/assistenza, ma fornisce anche una dimensione prospettica. Essa consiste nella relazione continua del paziente con diversi professionisti socio-sanitari che forniscono assistenza in modo organico, coerente e attento allo sviluppo del percorso di trattamento in senso prospettico.

Il Percorso Clinico Territorio-Ospedale Procedure Percorsi di cure personalizzate quale mediazione tra medicina dell’evidenza e la medicina del mondo reale Comunicazione attraverso una cartella –informatizzatache segue il paziente Nuove tecnologie / telemedicina (x comunicazione tra specialisti, supporto all’attività infermieristica, ecc. ) Formazione degli operatori Lavoro d’equipe che permette la collaborazione degli operatori dei vari segmenti della rete

Il Percorso Clinico Territorio-Ospedale Dimissioni difficili ü ü ü ü ü % elevata di tutte le dimissioni Età > 80 anni Molteplici problemi clinici attivi Ospedalizzazioni ripetute Recente ciclo di ospedalizzazione Storia di depressione Problemi socio-economici e/o familiari Deterioramento cognitivo e funzionale Scarsa compliance al piano terapeutico

Il Percorso Clinico Territorio-Ospedale Evitare le dimissioni difficili Ø Ø Ø Pianificazione precoce della dimissione Definizione del bisogno assistenziale Stabilizzazione clinica in fase post acuta (stabilizzazione di ordine emodinamico assistenziale) che si giova di intensività Riduzione del tasso di ri-ospedalizzazione ed i costi dell’assistenza post-ricovero

Il Percorso Clinico Territorio-Ospedale Target assistenziale v Anziani non autosufficienti o con patologie invalidanti v Persone affette da patologie croniche v Persone con disabilità v Malati terminali

Il Percorso Clinico Territorio-Ospedale Obiettivi v Stabilizzazione della patologia v Recupero delle abilità perse v Miglioramento della qualità della vita v Riduzione dell’ospedalizzazione

Il Percorso Clinico Territorio-Ospedale Tipologie organizzative Malati affetti da patologie croniche ad alta prevalenza continuità di cura su tempi lunghi, follow up ravvicinati, collegamenti con ospedale nelle fasi di riacutizzazione, banca dati, percorsi diagnostico-terapeutico-assistenziali (PDTA), formazione Malati affetti da patologie croniche in condizioni di fragilità protezione sociale, monitoraggio continuo del bisogno, counseling personale e familiare, continuità di cura su tempi lunghi, collegamenti con ospedale nelle fasi di riacutizzazione, banca dati, formazione

Il Percorso Clinico Territorio-Ospedale Malati con bisogni assistenziali complessi piano di intervento individualizzato, multiprofessionale, con individuazione del gestore dell’assistenza, orientato verso la domiciliarità e con la necessità di coinvolgimento del contesto familiare: UVM / PAI /DP/ integrazione/ coinvolgimento e formazione care giver

Il Percorso Clinico Territorio-Ospedale Modelli Patologie croniche ad alta prevalenza chronic care Patologie croniche in persone fragili long term care Patologie con bisogni assistenziali complessi home care

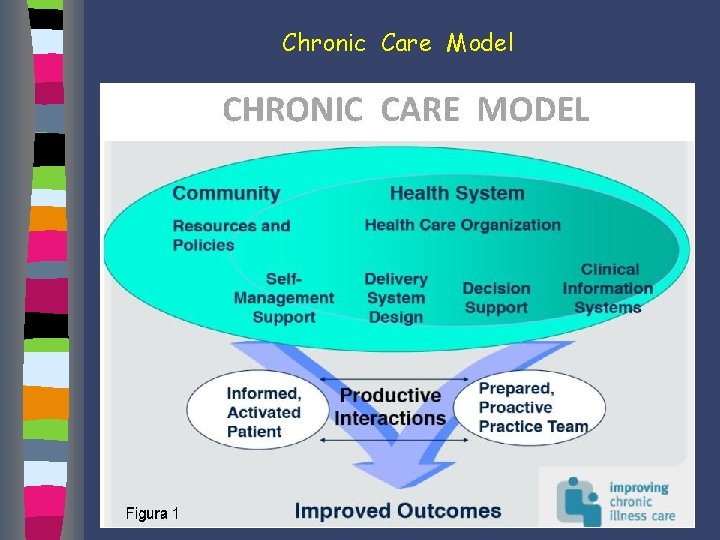
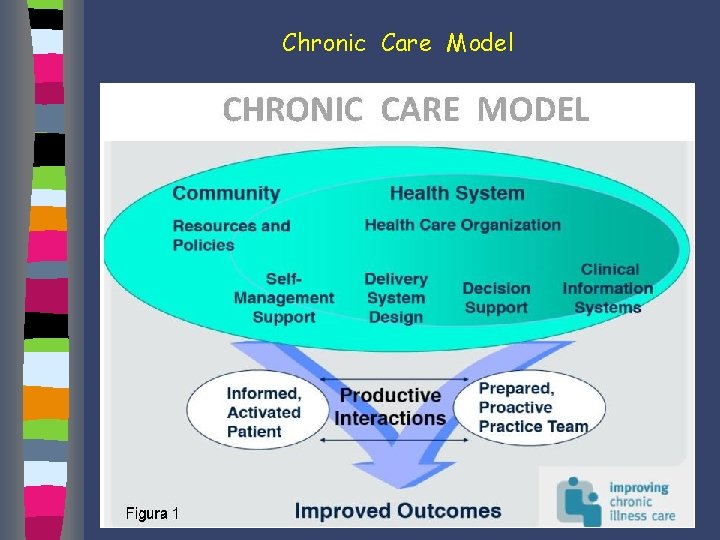
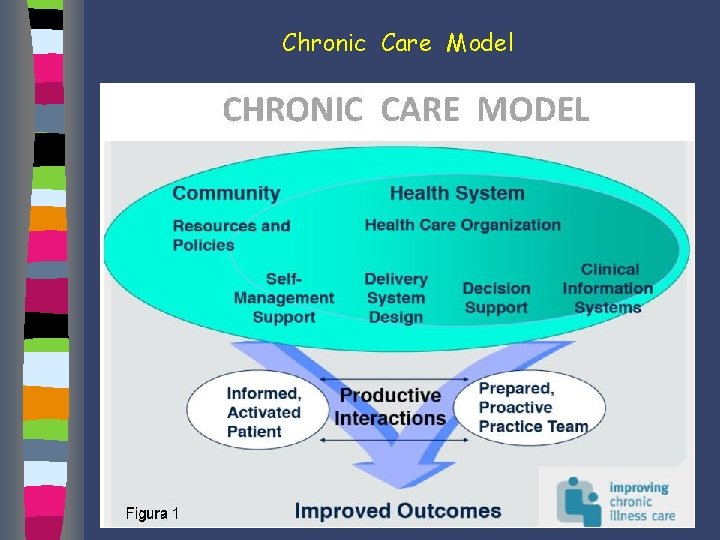
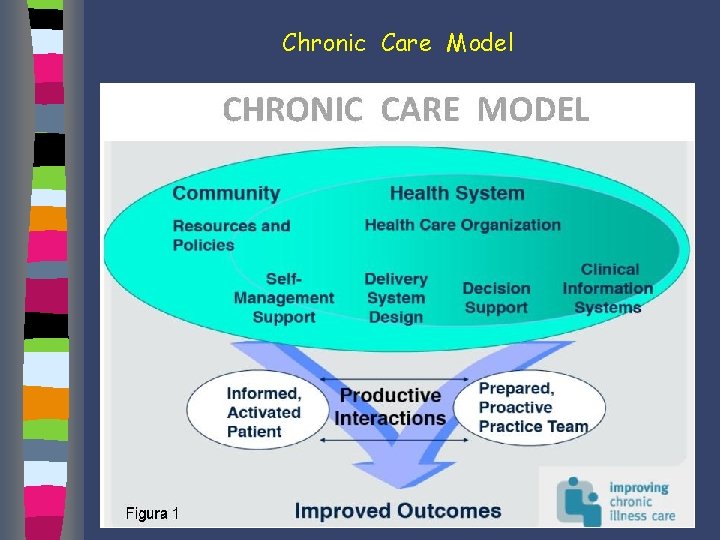
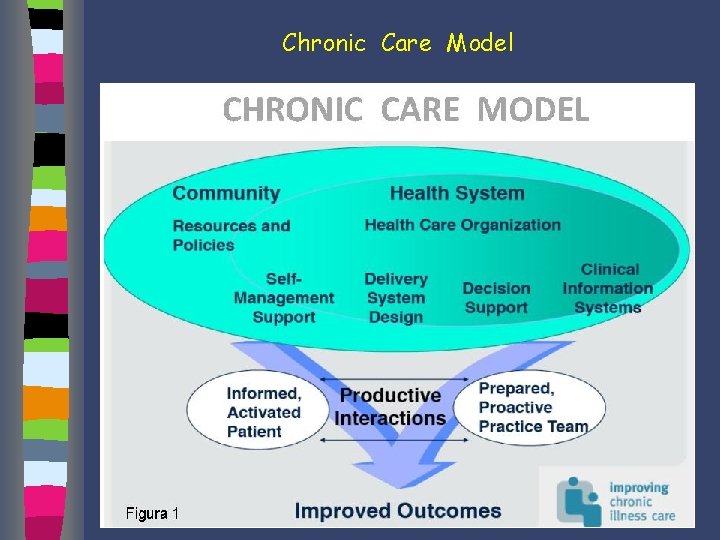
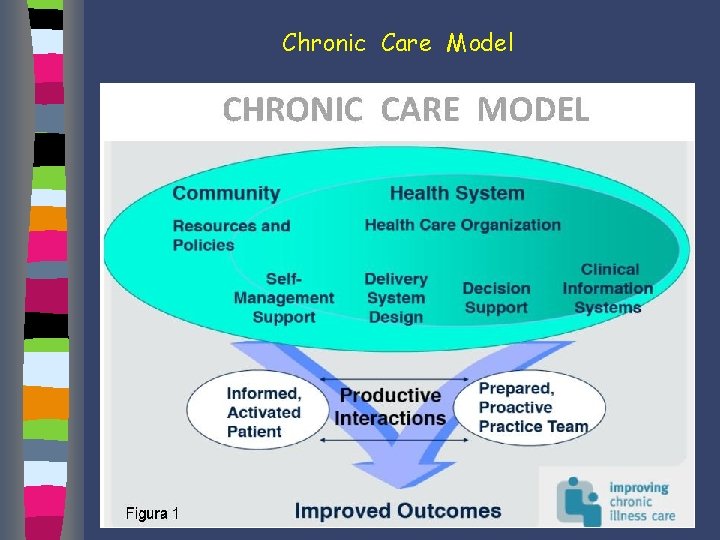
Chronic Care Model

Chronic Care Model “person-focused care” dalla malattia alla persona alla popolazione

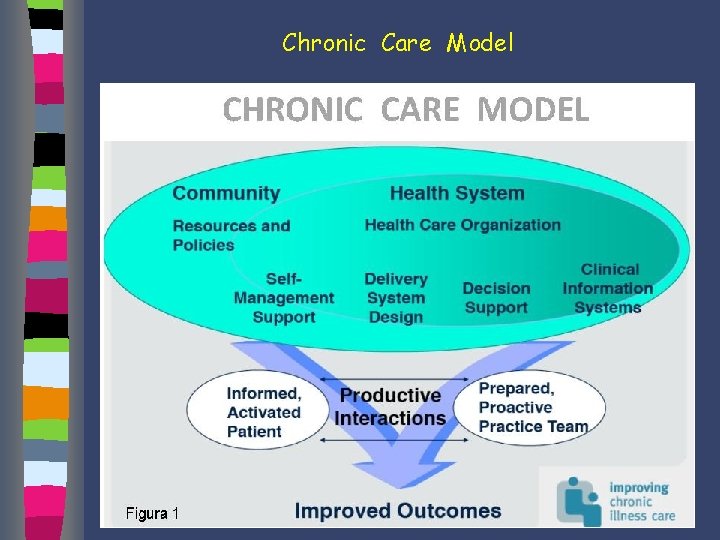
Chronic Care Model Il Chronic Care Model (CCM) è un modello assistenziale per i malati affetti da malattie croniche Ed Wagner - Mc. Coll Institute for Healthcare Innovation – 1998 - California. Il modello presenta un approccio “proattivo” nell’ambito dei processi sanitari caratterizzato dal fatto che i pazienti stessi diventano parte integrante dello stesso processo assistenziale.

Chronic Care Model Si passa cioè da un modello di “Medicina d’attesa”, dove il bisogno si trasforma in domanda, ad una “Sanità d’iniziativa”. Da qui la creazione di percorsi ad hoc per patologie croniche quali: scompenso, diabete, ipertensione, bronco-pneumopatia cronica ostruttiva che normalmente assorbono un’elevata quantità di risorse al Ssn.

Chronic Care Model TRANSFORMING CARE FOR CANADIANS WITH CHRONIC HEALTH CONDITIONS Put People First, Expect the Best, Manage for Results Canadian Academy of Health Sciences 2010

Chronic Care Model Ø Expanded chronic care model Ø Kaiser Permanente’s risk stratification model Ø Patient Centered Medical Home Ø National Health Service Social Care and Chronic Disease Management Model

Chronic Care Model

Chronic Care Model 6 punti chiave Ø Le risorse della comunità Ø Le organizzazioni sanitarie Ø Il supporto all’auto-cura Ø L’organizzazione del team Ø Il supporto alle decisioni Ø I sistemi informativi

Chronic Care Model 1. Le risorse della comunità Per migliorare l’assistenza ai pazienti cronici le organizzazioni sanitarie devono stabilire solidi collegamenti con le risorse della comunità: gruppi di volontariato, gruppi di auto aiuto, centri per anziani autogestiti.

Chronic Care Model

Chronic Care Model 2. Le organizzazioni sanitarie Una nuova gestione delle malattie croniche dovrebbe entrare a far parte delle priorità degli erogatori e dei finanziatori dell’assistenza sanitaria. Se ciò non avviene difficilmente saranno introdotte innovazioni nei processi assistenziali e ancora più difficilmente sarà premiata la qualità dell’assistenza.

Chronic Care Model

Chronic Care Model 3. Il supporto all’auto-cura Nelle malattie croniche il paziente diventa il protagonista attivo dei processi assistenziali. Attraverso la cura di sé, la maggior parte dei pazienti potrà così gestire una parte considerevole della malattia: ü la dieta ü l’esercizio fisico, il monitoraggio (della pressione, del glucosio, del peso corporeo, etc. ), ü ü l’uso dei farmaci Il supporto all’auto-cura significa aiutare i pazienti e le loro famiglie ad acquisire abilità e fiducia nella gestione della malattia, procurando gli strumenti necessari e valutando regolarmente i risultati e i problemi.

Chronic Care Model

Chronic Care Model 4. L’organizzazione del team Il team assistenziale è costituito da medici di famiglia, infermieri ed educatori. All’interno del team deve essere introdotta una chiara divisione del lavoro e separato l’assistenza ai pazienti acuti dalla gestione programmata ai pazienti cronici. I medici trattano i pazienti acuti, intervengono nei casi cronici difficili e complicati, e formano il personale del team. Il personale non medico è formato per supportare l’auto-cura dei pazienti, per svolgere alcune specifiche funzioni (test di laboratorio per i pazienti diabetici, esame del piede, etc. ) e assicurare la programmazione e lo svolgimento del follow-up dei pazienti. Le visite programmate sono uno degli aspetti più significativi del nuovo disegno organizzativo del team.

Chronic Care Model

Chronic Care Model 5. Il supporto alle decisioni L’adozione di linee-guida basate sull’evidenza forniscono al team gli standard per fornire un’assistenza ottimale ai pazienti cronici. Le lineeguida sono rinforzate da un’attività di sessioni di aggiornamento per tutti i componenti del team.

Chronic Care Model

Chronic Care Model 6. I sistemi informativi computerizzati svolgono tre importanti funzioni: 1) sistema di allerta che aiuta i team delle cure primarie ad attenersi alle linee-guida; 2) feedback per i medici , mostrando i loro livelli di performance nei confronti degli indicatori delle malattie croniche, come i livelli di emoglobina A 1 c e di lipidi; 3) registri di patologia per pianificare la cura individuale dei pazienti e per amministrare un’assistenza “population-based”. I registri di patologia – una delle caratteristiche centrali del chronic care model – sono liste di tutti i pazienti con una determinata condizione cronica in carico a un team di cure primarie.

Chronic Care Model

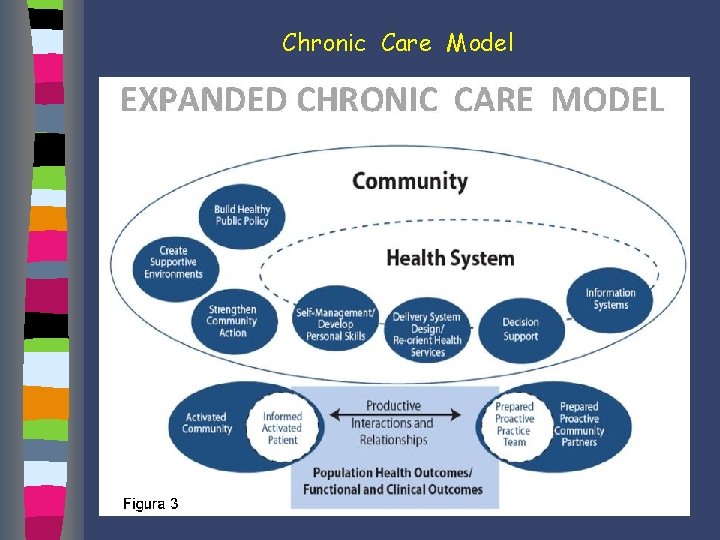
Chronic Care Model Expanded Chronic Care Model Rappresenta una versione del chronic care model estesa (“expanded”) alla sanità pubblica Gli elementi caratterizzanti sono rappresentati da ü prevenzione primaria collettiva ü attenzione ai determinanti della salute Gli outcome riguardano quindi anche le comunità e l’intera popolazione

Chronic Care Model

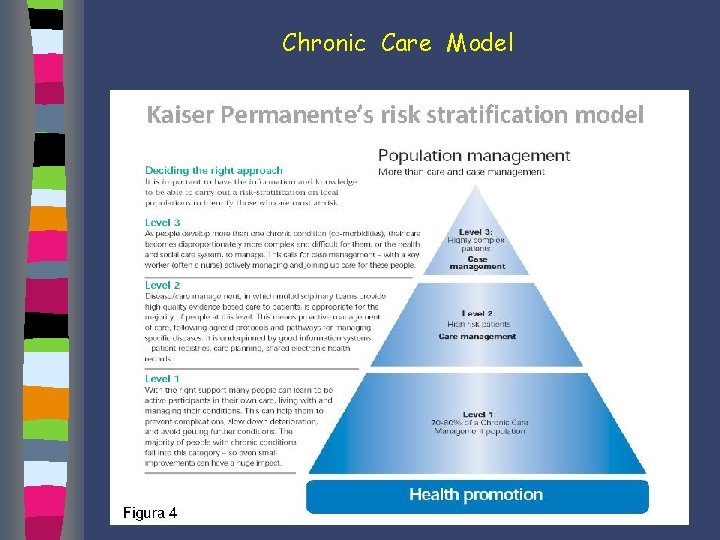
Chronic Care Model Kaiser Permanente’s risk stratification model Kaiser Permanente ha integrato il modello di Ed Wagner con una particolare attenzione alla stratificazione del rischio e una differenziazione delle strategie d’intervento in relazione ai differenti livelli di rischio

Chronic Care Model

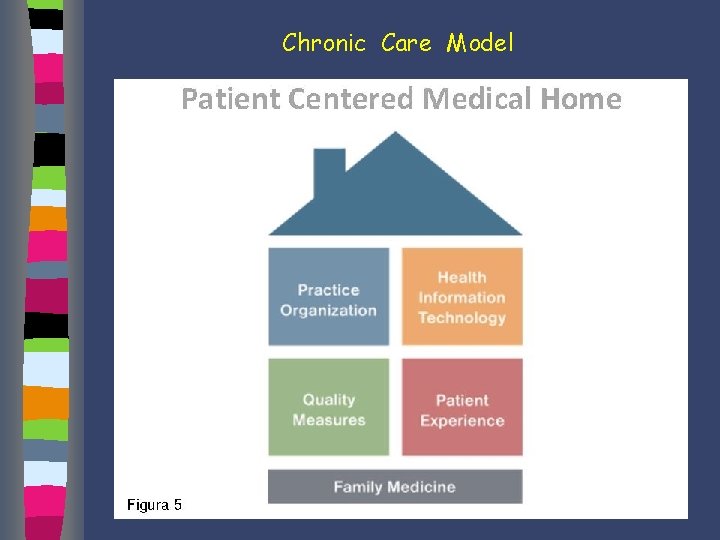
Chronic Care Model Patient Centered Medical Home L’ elememto caratterizzante è la centralità del medico di riferimento che si fa carico dei problemi di salute della persona, garantendo il coordinamento, la continuità e la globalità degli interventi Anche in questo modello è presente un team assistenziale interprofessionale che dispone di avanzati strumenti informativi

Chronic Care Model

Chronic Care Model Elementi comuni ai modelli ll passaggio da un’assistenza “reattiva” a un’assistenza “proattiva” L’assistenza organizzata sulla stratificazione del rischio e su differenti livelli di intensità assistenziale La centralità delle cure primarie (Hub) nei processi assistenziali con forti collegamenti con il resto del sistema L’assistenza focalizzata sui bisogni individuali della persona, nel suo specifico contesto sociale

Chronic Care Model Elementi comuni ai modelli La presenza di sistemi informativi evoluti Coinvolgimento della sanitari comunità locale e dei sistemi Auto-gestione dei pazienti e dei care-givers Utilizzo di linee guida in grado di tener conto della comorbilità Presenza di team multiprofessionali con valorizzazione delle competenze

Chronic Care Model In Italia PSR Toscana 2008 – 2010: obiettivo strategico Pistoia. La sperimentazione (2009) ha previsto l’ individuazione nell’Azienda Sanitaria, in accordo con i rappresentanti della Medicina generale, di alcune sedi in cui opereranno i team. La prima fase ha coinvolto circa 20 Medici di Medicina Generale che assistono una popolazione di circa 20. 000 persone ed è stata limitata a 2 malattie, diabete e scompenso cardiaco; dal 2011 è stata poi estesa anche ad altre patologie: BPCO, Ictus, Ipertensione arteriosa mediograve.

Chronic Care Model Dossier n. 236/2013 – Emilia Romagna Valutazione multidimensionale dei percorsi di continuità assistenziale. Gestione sul territorio secondo il chronic care model : stroke e frattura di femore: I risultati indicano la necessità di centrare l’obiettivo sul paziente in quanto portatore di complessità e di bisogni a più livelli, non limitandosi a considerare la salute come assenza di malattia o sintomi. Il miglioramento della qualità di vita è trasversale ai percorsi assistenziali e si presenta sulla lunga distanza, quando i pazienti tendenzialmente hanno già lasciato le strutture sanitarie ospedaliere

Long Term Care Long term care Patologie croniche in persone fragili

Long Term Care Persone con labilità omeostatica in cui è la vulnerabilità che ne condiziona il destino, più che la patologia in sé ü ü ü Anziani Disabili Nono a rischio dell’autosufficienza di perdita

Long Term Care esito invalidante di una malattia l’invecchiamento la comorbidità la polifarmacoterapia fattori psicodinamici, come il modo di vivere la malattia Ø il livello di benessere sociale Ø il contesto socio-ambientale Ø la famiglia Ø che vivono sole, Ø che presentano difficoltà motorie Ø che presentano un deterioramento mentale Ø Ø Ø

Long Term Care dimesse recentemente dall’ospedale già seguite dai servizi sociali che ignorano di essere ammalate che tendono a sottovalutare certi disturbi “minori” Ø che hanno perso il lavoro Ø di età superiore a 75 anni Ø Ø Øl’età molto avanzata Øl’età avanzata associata a disabilità Øl’età avanzata associata ad importante comorbidità Øl’età avanzata in presenza di sindromi geriatriche

Long Term Care Assistenza Domiciliare ü Care giver informali ü Assistenza pubblica ü Assistenza privata /mista Comunità ü Residenziale ü Day hospital

Home Care home care Patologie con bisogni assistenziali complessi

Home Care Alcune patologie cronico-degenerative, ad andamento fortemente invalidante che determinano la perdita dell’autonomia in persone spesso di età non avanzata, presentano elevata complessità gestionale ed assistenziale: Sclerosi multipla, Parkinson avanzato, distrofia muscolare, imalattie neurodegenerative gravi, sclerosi laterale amiotrofica, ecc. Molto spesso esse rappresentano un’emergenza assistenziale alla quale si dà risposta attraverso l’esternalizzazione degli interventi sanitari e il coinvolgimento separato dei servizi sociali.

Home Care Continuità delle cure Intensità delle cure

Home Care ASL RM C DDG 384/2013: Completamento Attuazione Progetto “Percorso Assistenziale per le Persone Affette da Sclerosi Laterale Amiotrofica nella Azienda USL Roma C” - DDG n. 701 del 17 luglio 2009

Home Care Obiettivi Condurre un’analisi della realtà territoriale mediante il rilievo del bisogno dei pazienti nelle diverse fasi della malattia, allo scopo di superare il meccanismo dell’assistenza in emergenza, programmando gli interventi in progressione contestuale alla comparsa dei sintomi ed alla perdita dell’autonomia. Coinvolgere, a tale fine, le Associazioni dei malati e le organizzazioni che operano sul territorio nell’ambito dell’aiuto alle persone in condizioni di fragilità e/o di perdita dell’autonomia. Istituire un Gruppo di Lavoro per l’elaborazione di un documento condiviso con l’Associazione “Viva la Vita”, alla luce della Det. Dir. 1447 del 23 maggio 2006 “Percorso assistenziale alle persone affette da SLA nella Regione Lazio

Home Care Sviluppare ed implementare le cure domiciliari integrate nell’assistenza a questo tipo di pazienti, per le quali il ricorso all’ospedalizzazione troppo spesso si dimostra non solo incongruo ma spesso anche dannoso, modulandole sui diversi livelli di disabilità presenti Creare collegamenti tra centri esperti, centri di riferimento ospedalieri, MMG, medici specialisti, centri per l’autonomia, servizi per l’assistenza domiciliare sociale e i care-giver dei pazienti Omologare le procedure gestionali sia nel trattamento domiciliare sia durante la degenza dei pazienti che necessitano di alta intensità assistenziale

Home Care Formare personale sanitario con la funzione di case-manager per la gestione di pazienti complessi nei quali è particolarmente difficile rendere efficace ed efficiente l'intensività degli interventi. Costituire un equipe di operatori formati (infermieri, terapisti della riabilitazione, ecc. ) con il compito di formare a loro volta i care-giver e/o i familiari.

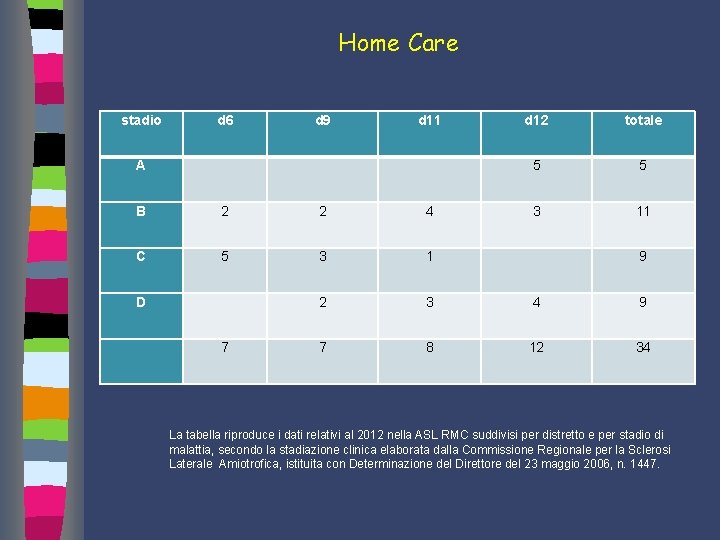
Home Care stadio d 6 d 9 d 11 A B 2 2 4 d 12 totale 5 5 3 11 i C 5 D 7 3 1 9 2 3 4 9 7 8 12 34 La tabella riproduce i dati relativi al 2012 nella ASL RMC suddivisi per distretto e per stadio di malattia, secondo la stadiazione clinica elaborata dalla Commissione Regionale per la Sclerosi Laterale Amiotrofica, istituita con Determinazione del Direttore del 23 maggio 2006, n. 1447.

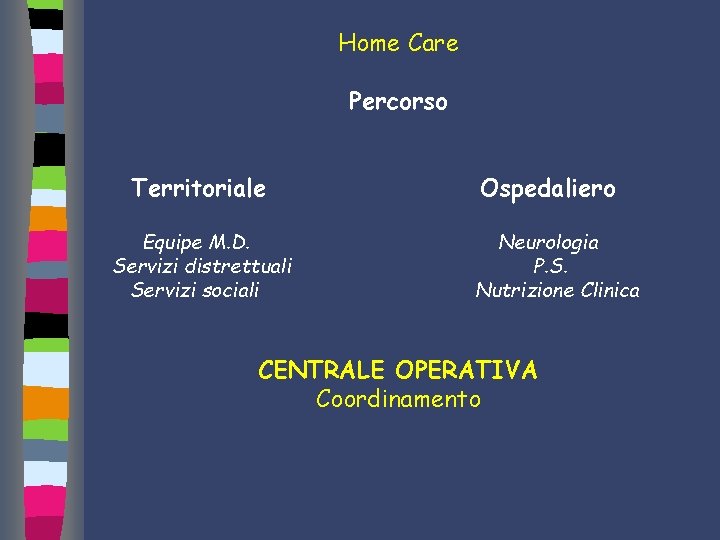
Home Care Percorso Territoriale Equipe M. D. Servizi distrettuali Servizi sociali Ospedaliero Neurologia P. S. Nutrizione Clinica CENTRALE OPERATIVA Coordinamento

Home Care Territorio Equipe Valutativa Multidisciplinare L’ Equipe Territoriale trova collocazione a livello distrettuale, nei servizi Disabili Adulti o CAD. Ad essa è demandata la valutazione, l’assistenza ed il monitoraggio degli interventi sulla persona dal momento della presa in carico

Home Care Equipe Valutativa Multidisciplinare “Care manager” Medico CAD, e/o della Disabilità Adulta, con funzioni di supervisione e coordinamento dell’equipe. “Case manager” Infermiere CAD, e/o della Disabilità Adulta, con funzioni di attivazione e monitoraggio della assistenza, coadiuvato da : Fisioterapista, con funzione di valutazione e monitoraggio degli interventi riabilitativi e Assistente Sociale, con funzioni di raccordo con il servizio competente del Municipio (SAISH)

Home Care Equipe Valutativa Multidisciplinare L’Equipe si avvale di un pool di specialisti che partecipano alla valutazione ed al monitoraggio degli interventi. Le discipline più interessate: • pneumologia, neurologia, anestesiologia, fisiatria, otorinolaringoiatra, scienza dell’alimentazione, cardiologia, ed altre specialità che dovessero rendersi utili con percorso facilitato • psicologia

Home Care E’ collegata con: Ø Medico di medicina generale (MMG) Ø Unità valutativa multidisciplinare distrettuale (UVMD) Ø UO Nutrizione Clinica/ Centro Nutrizione Artificiale Domiciliare (NAD) Ø UO Medicina Legale (Med. Leg. ) distrettuale Ø UO Servizio Farmaceutico distrettuale Ø Altre UU. OO. aziendali, sanitarie e amministrative Ø UOC Acquisizione Beni e Servizi (ABS) Ø Municipio / SAISH Ø Centro per l’Autonomia (Cp. A) Ø Centro di Riabilitazione – Cd. R (ex art. 26/833) Ø Associazioni territoriali Ø Ente gestore in outsourcing Ø Hospice

Home Care Ospedale Il percorso ospedaliero ha il suo core nella UOC di Neurologia, all’interno della quale sono attivi: Ø Ø Ø Reparto di degenza con un letto attrezzato Day hospital Ambulatorio per le malattie Neuro-muscolari Servizio di Neuro-Fisiopatologia Equipe polispecialistica: neurologo, nutrizionista, rianimatore, otorinilaringoiatra

Home Care Ricoveri ü ü in urgenza, tramite P. S. , per insufficienza respiratoria, ad es. con necessità di avvio a NIV o a ventilazione invasiva tramite tracheostomia, per una acuzie non gestibile al proprio domicilio, polmoniti, sindrome da pseudo – ostruzione intestinale, pancreatite, anemia , ecc programmati per stadiazione della malattia in fase avanzata; posizionamento di PEG in casi selezionati, cambio della cannula tracheale di tipo complesso, ecc Day hospital ü ü Follow up multispecialistico e polistrumentale ogni 3 mesi con valutazione di deglutizione, fonazione, respirazione e medica generale Rimodulazione della terapia

Home Care CENTRALE OPERATIVA La centrale operativa rappresenta una cabina di regia attraverso la quale si monitora la presa in carico globale del paziente secondo criteri di efficacia, efficienza ed equità, si supporta il malato e la sua famiglia nei problemi connessi direttamente e/o indirettamente alla patologia e nel contempo si realizza una sorta di osservatorio epidemiologico sulla SLA e sulle procedure di alta intensità assistenziale.

Home Care Compiti Ø Monitorare la realizzazione dei percorsi territorioospedale Ø Costruire un ponte con i malati e le loro famiglie Ø Coordinare il lavoro tra i servizi interni all’Azienda (servizi territoriali, servizi ospedalieri) e stabilire contatti operativi con le strutture esterne coinvolte (ospedali esterni, Cp. A, centri riabilitativi, municipio, ecc. )

Home Care Ø Stabilire una rete organizzativa distrettuali e con l’ospedale con i servizi Ø Monitorare le buone pratiche e rilevare le criticità Ø Verificare la giusta applicazione dei protocolli operativi Ø Gestire il data base relativo ai malati ed agli interventi

Home Care Modalità Realizzazione di Percorsi facilitati per garantire la permanenza al domicilio del paziente e per programmare brevi interventi in ambiente protetto (ospedale, day hospital o day surgery) Individuazione di Procedure chiare e condivise tra i diversi attori del sistema Esecuzione di comunicazione informatizzata, una linea telefonica ed una casella di posta elettronica dedicata al progetto che consentano la comunicazione efficace sia all’interno della rete locale che con i centri ospedalieri esterni all’azienda e tali da consentire collegamenti audiovideo con i malati.

Home Care Funzione di Cerniera ü tra la realtà ospedaliera e quella territoriale ü tra il sanitario ed il sociale ü tra la quotidianità e l’emergenza sanitaria ü tra la famiglia ed il resto della rete territoriale ü tra la percezione dell’abbandono ed il sentire vicino Per contrastare la percezione dell’abbandono istituzionale creato dalla discontinuità e frammentarietà degli interventi costituiti da singole prestazioni che possono anche essere caratterizzate da elevato livello professionale e tecnico

Home Care Rappresenta il relais della rete rappresentata da: ü Famiglia e paziente ü Medico di medicina generale (MMG) ü Serviti distrettuali (CAD, M. L. , farmacia, amministrazione) ü Ospedale di riferimento (H rif. ) ü Unità valutativa multidisciplinare distrettuale (UVMD) ü Municipio ü Centro di Riabilitazione – Cd. R (ex art. 26/833) ü Associazioni territoriali ü Ente gestore in outsourcing ü Hospice

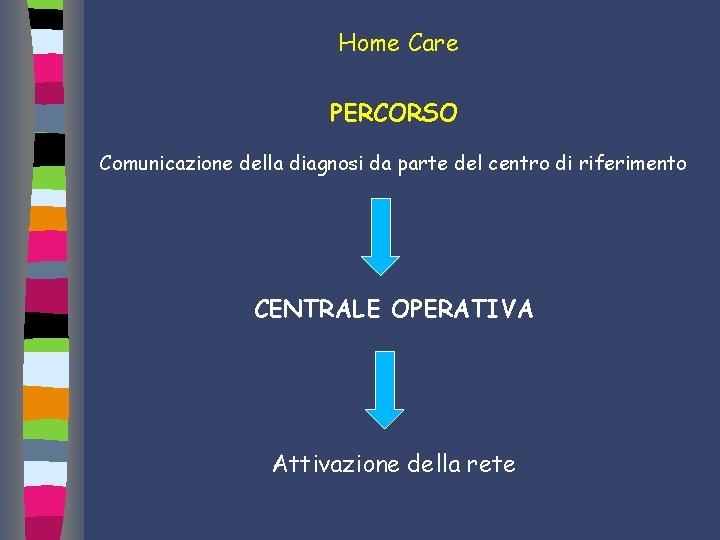
Home Care PERCORSO Comunicazione della diagnosi da parte del centro di riferimento CENTRALE OPERATIVA Attivazione della rete

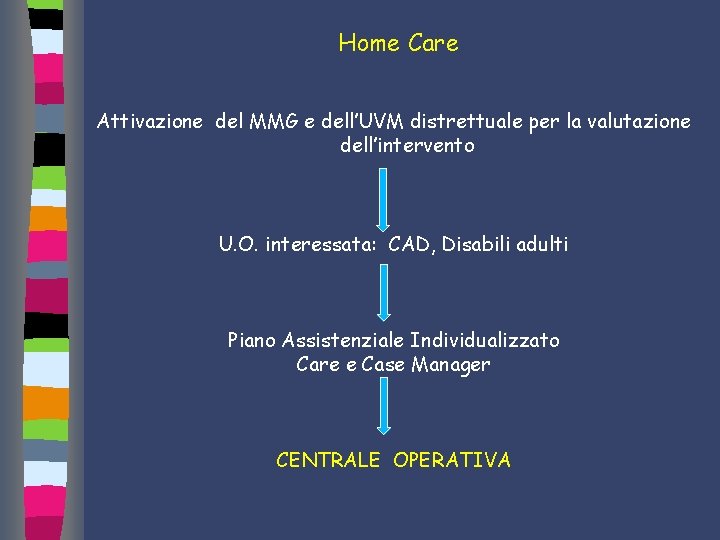
Home Care Attivazione del MMG e dell’UVM distrettuale per la valutazione dell’intervento U. O. interessata: CAD, Disabili adulti Piano Assistenziale Individualizzato Care e Case Manager CENTRALE OPERATIVA

Home Care i

Home Cartella assistenziale integrata Ø Comunicazione centro riferimento Ø Valutazione multidisciplinare Ø PAI Ø Rivalutazioni e consulenze specialistiche Ø L’attivazione dei soggetti della rete (Cp. A, Ausili, ecc. ) Ø Monitoraggio dei parametri relativi a: respirazione, nutrizione, motricità, comunicazione Ø Valutazione care-giver Ø Altro

Home Care i