KRONK BBREK HASTALIINA YAKLAIM Dr ule engl Nefroloji

KRONİK BÖBREK HASTALIĞI’NA YAKLAŞIM Dr. Şule Şengül Nefroloji Bilim Dalı

PLAN VE HEDEFLER • Böbrek fonksiyonlarını ve vücutta homeostaizisin sürdürülmesindeki rolünü hatırlamak • Böbrek hasarının belirti ve bulgularını öğrenmek • Kronik böbrek hastalığını tanımak • Kronik böbrek hastalığının risk faktörlerini ve etiyolojik nedenlerini öğrenmek • Kronik böbrek hastalığının evrelendirmesini yapmak • Kronik böbrek hastalığının ilerlemesinden sorumlu mekanizmaları anlamak • Kronik böbrek hastalığı komplikasyonlarını öğrenmek • Kronik böbrek hastalığı saptanan bir hastada genel tedavi yaklaşımlarını öğrenmek

BÖBREK FONKSİYONLARI • Metabolik son ürünlerin vücuttan uzaklaştırılması – Glomerüler ultrafiltrasyon, tübüler reabsorbsiyon ve sekresyon fonksiyonları Sıvı-elektrolit dengesinin sürdürülmesi Asit-baz dengesinin sürdürülmesi Kan basıncının sürdürülmesi Endokrin fonksiyonları (eritropoetin sentezi, d-vit’ in aktifleştirilmesi…) • RAS aktivitesi • ……… • •

Böbreklerimiz iç ortam dengelerinin sürdürülmesinde rol oynayan temel organlarımızdır!. . .
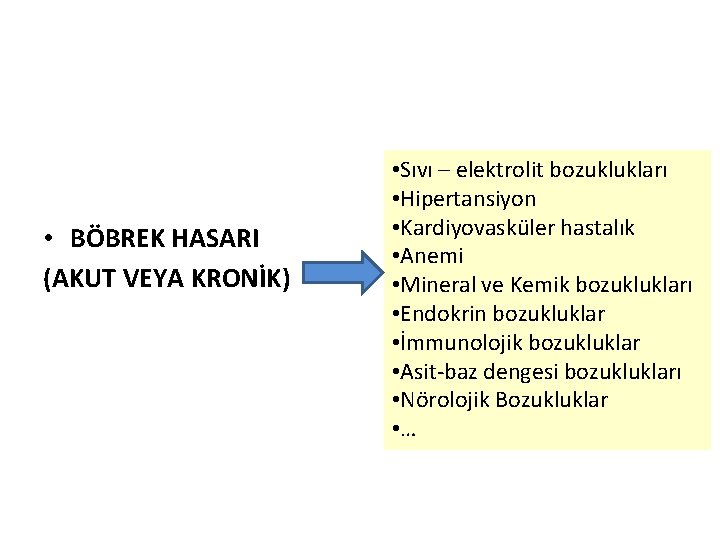
• BÖBREK HASARI (AKUT VEYA KRONİK) • Sıvı – elektrolit bozuklukları • Hipertansiyon • Kardiyovasküler hastalık • Anemi • Mineral ve Kemik bozuklukları • Endokrin bozukluklar • İmmunolojik bozukluklar • Asit-baz dengesi bozuklukları • Nörolojik Bozukluklar • …

BÖBREK HASARI SEMPTOMATİK ASEMPTOMATİK • Makroskopik hematüri • Rutin incelemeler sırasında kreatinin yüksekliği ve/veya idrar anormallikleri • Yan ağrısı • Ödem • Hipertansiyon • Üremik belirtiler

RENAL HASAR: AYIRICI TANI • AKUT RENAL HASAR • KRONİK ZEMİNDE AKUT ALEVLENME • KONİK BÖBREK HASTALIĞI (KBH)
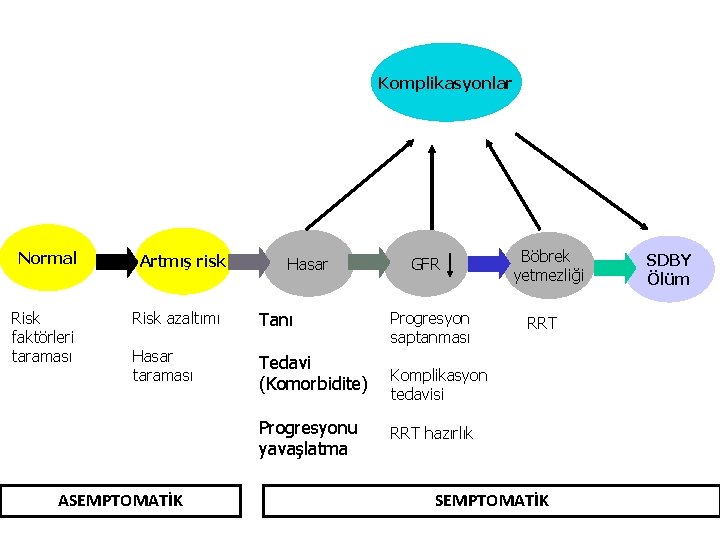
Komplikasyonlar Normal Risk faktörleri taraması Artmış risk Hasar Risk azaltımı Tanı Hasar taraması Tedavi (Komorbidite) Progresyonu yavaşlatma ASEMPTOMATİK GFR Progresyon saptanması Böbrek yetmezliği RRT Komplikasyon tedavisi RRT hazırlık SEMPTOMATİK SDBY Ölüm

KRONİK BÖBREK HASTALIĞI: TANIM • GFH’de azalma olsun veya olmasın, böbrekte 3 aydan uzun süren yapısal veya işlevsel bozukluklarla giden idrar, kan ya da görüntüleme yöntemleri ile saptanan bir hasar olması • GFH’nin 3 aydan uzun bir süre 60 m. L/dk/1. 73 m 2’den düşük olması NKF. KDOQ clinical practice guidelines for CKD. Am J Kidney Dis 2002; 39: Suppl 1: S 1 -S 266
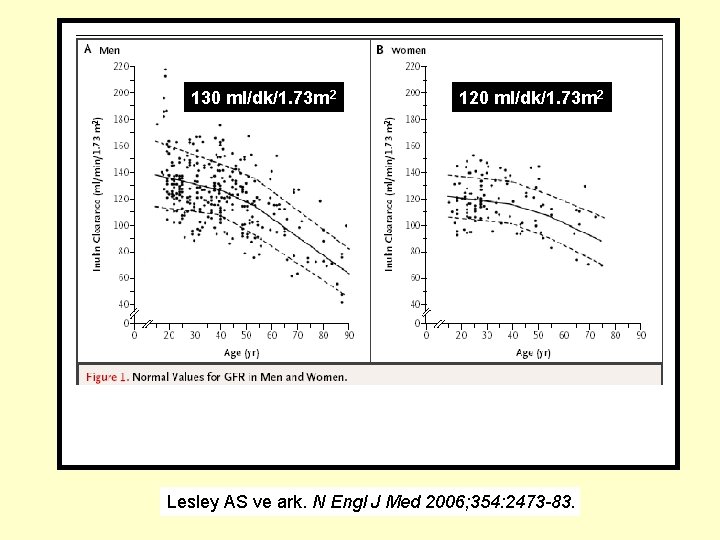
130 ml/dk/1. 73 m 2 120 ml/dk/1. 73 m 2 Lesley AS ve ark. N Engl J Med 2006; 354: 2473 -83.

Glomerler Filtrasyon Hızı (GFH) Tahmin Yöntemleri • Eksojen belirleyicilerle GFH ölçümü – İnülin, iohexol, 51 Cr-EDTA, 125 I-iothalamate, 99 m. Tc-DTPA • Endojen belirleyicilerle GFH tahmini – Serum kreatinini – 1/serum kreatinin – (Üre Klirensi+Kreatinin Klirensi)/2 – Kreatinin klirensi • Serum kreatininin temel alındığı formüller (>50 formül) – Schwartz formülü – Counahan-Barrat tahmini – Cockcroft-Gault (C&G) formülü – MDRD çalışması formülü • MDRD-4– CKD-EPI • Kreatinine alternatif moleküller – Serum cystatin C düzeyi – Serum cystatin C temelli formüller (>10 formül)
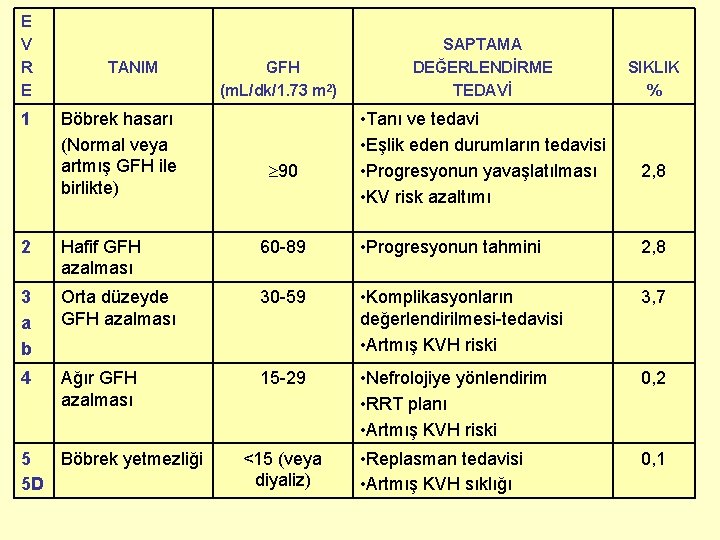
E V R E 1 TANIM Böbrek hasarı (Normal veya artmış GFH ile birlikte) GFH (m. L/dk/1. 73 m 2) 90 SAPTAMA DEĞERLENDİRME TEDAVİ • Tanı ve tedavi • Eşlik eden durumların tedavisi • Progresyonun yavaşlatılması • KV risk azaltımı SIKLIK % 2, 8 2 Hafif GFH azalması 60 -89 • Progresyonun tahmini 2, 8 3 a b Orta düzeyde GFH azalması 30 -59 • Komplikasyonların değerlendirilmesi-tedavisi • Artmış KVH riski 3, 7 4 Ağır GFH azalması 15 -29 • Nefrolojiye yönlendirim • RRT planı • Artmış KVH riski 0, 2 • Replasman tedavisi • Artmış KVH sıklığı 0, 1 5 Böbrek yetmezliği 5 D <15 (veya diyaliz)

KBH Evrelendirme: Güncelleme • KBH evrelendirilmesinin amaçları; izlemi ve tedaviyi yönetmek, progresyon hızı ile ilgili risk değerlendirilmesi yapmak ve komplikasyonlar açısından hastayı izlemektir. • 2002 yılından bu yana yapılmakta olan en son 2009'da KDIGO tarafından tartışmalı konuların yeniden değerlendirilerek güncellenen kılavuzda: – GFH’ ye göre evrelendirme, evre 3'ün evre 3 a ve evre 3 b olarak ikiye ayrılmasıyla 6' ya çıkarılmıştır – Albuminüri düzeyine işaret edecek şekilde A 1, 2 ve 3 evreleri (<30, 30300 ve >300 mg/gün) tabloya eklenmiştir. – Bu güncellenen evrelendirmeyle birlikte özellikle proteinürinin (A 1 -3) şiddetiyle birlikte azalmış GFH düzeyine göre hastaların gelişebilecek böbrek ve kardiyovasküler komplikasyon risklerine göre orta, yüksek ve çok yüksek riskli gruplara ayrılması sağlanmıştır.
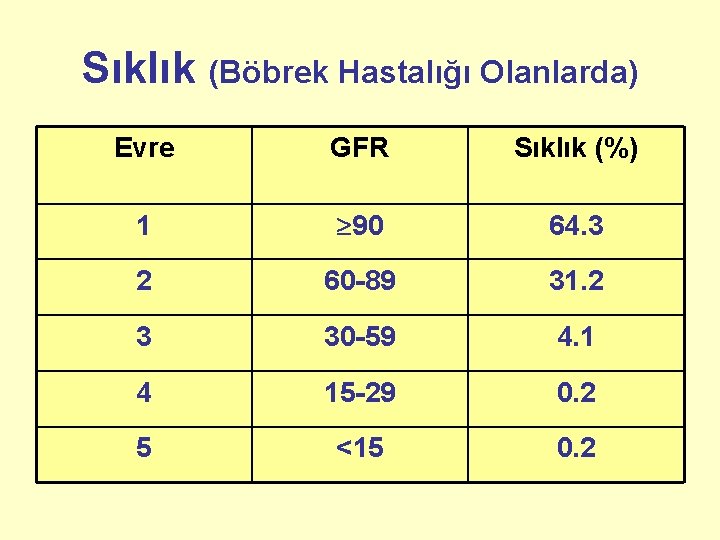
Sıklık (Böbrek Hastalığı Olanlarda) Evre GFR Sıklık (%) 1 90 64. 3 2 60 -89 31. 2 3 30 -59 4. 1 4 15 -29 0. 2 5 <15 0. 2

KRONİK BÖBREK HASTALIĞI: ETİYOLOJİ • • • DM HT Ateroskleroz Glomerüler hastalıklar Toksik maddeler – İlaçlar Kalıtsal hastalıklar Tübüler hastalıklar Vasküler hastalıklar Transplant nefropatisi Filtrasyon fonksiyonunu etkileyen global hastalıklar

KRONİK BÖBREK HASTALIĞI: İZLEM • • Altta yatan hastalığın tanısı ve tedavisi Geri dönüşlü nedenlerin düzeltilmesi Böbrek disfonksiyonunun derecesinin saptanması Progresyonun hızını değerlendirerek renal hasarın ilerlemesinin yavaşlatılması ve önlenmesi • İlişkili komplikasyonların tedavisi • Zamanında ve etkin renal replasman tedavisinin planlanması

KRONİK BÖBREK HASTALIĞI: DOĞAL SEYRİ • İlerleme hızı – Altta yatan-primer hastalıktan (DM, HT, kronik GN, PKBH vb. ) – Bu hastalıklara eşlik eden durumlardan – Uygulanan tedaviler ve sekonder birçok faktörden etkilenebilir
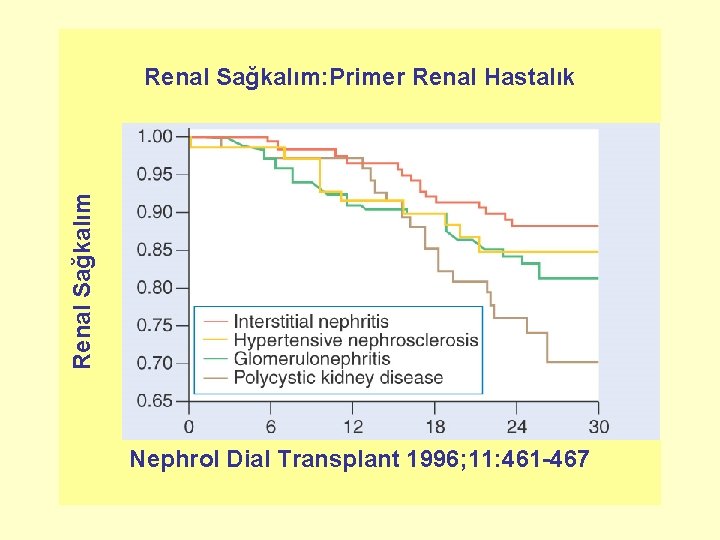
Renal Sağkalım: Primer Renal Hastalık Nephrol Dial Transplant 1996; 11: 461 -467

Primer Hastalığın İlerleme Hızına Etkisi • • Evre 4 ve 5 diyabetik nefropati : En hızlı ilerleme saptanmış Ig. A nefropatili (25 yıllık izlemde) hastaların %30’unda böbrek yetmezliği + Membranöz nefropatili hastalarda SDBY %30 MPGN ve FSGS’li hastalarda daha hızlı bir böbrek fonksiyon kaybı+ • Farklı KBH nedenleriyle GFH 25 -55 ml/dk/1. 73 m 2 olan hastaların %19’unda, 2 yıllık izlem süresince, böbrek fonksiyonunun stabil kaldığı hatta iyileştiği gözlenmiştir • Evre 3 KBH’lı hastalardan oluşan bir grupta, 4 yıldan uzun bir gözlem süresince, hastaların %27’sinin GFH’sinde herhangi bir düşüş olmadığı bildirilmiştir “Bu bulgular KBH’nın progresyonuyla ilişkili risk faktörlerinin, mekanizmaların anlaşılmasının önemini ve belki de bir risk skorlaması gereksinimini ortaya koymaktadır” B. Brenner Kidney Int 1997; 51: 1908 -19, Am J Kidney Dis 2005; 46: 863 -70, Kidney Int 2006; 69: 375 -82, Kidney Int 2006; 70: 1694 -705, J Clin Invest 2006; 116: 288 -96

KRONİK BÖBREK HASTALIĞI: RİSK FAKTÖRLERİ • Klinik DM HT Otoimmün hastalıklar Sistemik infeksiyonlar Üriner infeksiyon/Taş hastalığı Alt üriner trakt obstrüksiyonu Malignite KBY aile öyküsü Geçirilmiş ABY İlaçlar Azalmış renal kitle Düşük doğum ağırlığı • Sosyodemografik İleri yaş (>60) Irk Kimyasal/çevresel maruziyet Düşük gelir/eğitim

KBH’ya Yatkınlık Yaratan Faktörler • Genetik faktörler: üAile bireyleri arasında KBH görülme sıklığının artması üRenin angiotensin sistemi, nitrik oksit sentaz, kallikrein, çeşitli sitokinler ve büyüme faktörleri, kompleman faktörleri ve immunoglobulinler gibi çeşitli mediyatörlerin genetik kontrolüyle ilgili farklılıklar ileri sürülmektedir

KBH’ya Yatkınlık Yaratan Faktörler • Irk: üDM ve HT görülme sıklığının yüksek olduğu Afrikalı Amerikalılar, hispanikler ve Indo-Asyalılar gibi ırklar artmış riskli gruplarıdır üBu gruplarda düşük sosyoekonomik düzey, artmış kurşun maruziyetiyle birlikte yüksek ürik asit düzeyleri de olası risk faktörleri arasında gösterilmektedir

KBH’ya Yatkınlık Yaratan Faktörler • Maternal-fetal faktörler ü Gebeliği boyunca beslenme bozukluğu yaşamış annelerin bebekleri, erişkin yaşlarda artmış HT, DM, metabolik sendrom ve KBH riski ile karşıyadır ü Düşük doğum ağırlığı ve ilişkili olarak gözlenen glomerüler hipertrofi glomerüloskleroz ve KBH’ya yol açabilir • Erkek cinsiyet ve ileri yaş KBH’ya yatkınlık yaratan diğer faktörlerdir

KBH Başlangıcında Rol Oynayan Faktörler • HT: Multiple Risk Factor Intervention Study (MRFIT) çalışmasında, erkeklerde kan basıncı yüksekliği ve SDBY arasındaki ilişki gösterilmiştir • DM • Hiperlipidemi: Veriler çelişkili olmakla birlikte Atherosclerosis Risk in Communities çalışması (ARIC) ve Physicians Health çalışması (PHS) dislipidemi ve KBH ilişkisi gösterilmiştir • Obezite ve sigara: Artmış beden kitle indeksi ve sigara alışkanlığının erkeklerde proteinüri riskini arttırdığı ve genel populasyonda da proteinüri, anemi ve hiperüriseminin SDBY için risk faktörleri olduğu gösterilmiştir

KBH’nın İlerleme Hızını Etkileyen Faktörler ve Belirleyiciler Değiştirilemeyen faktörler: üYaş-Cinsiyet-Irk üGenetik faktörler üRenal kitle kaybı Daha hızlı GFH kaybıyla seyreden örnekler: • Tip 1 DM ne kadar erken yaşta ortaya çıkmışsa • Glomerülonefrit ne kadar geç ortaya çıkmışsa • Bazı analizlerde erkek cinsiyet • Diyabetik bireylerde: • Aile öyküsünde kardiyovasküler hastalık ve HT olması diyabetik nefropati riskini arttırır • Çeşitli doku grubu antijenleri • PKBH için PKD 1 genotipinin ilerleme hızını arttırır • Angiotensin dönüştürücü enzim gen polimorfizminin (I/D polimorfizmi) KBH ilerlemesi üzerine ve antihipertansif tedavi yanıtı üzerine etkileri olduğu bildirilmiştir

KBH’nın İlerleme Hızını Etkileyen Faktörler ve Belirleyiciler Değiştirilebilir faktörler: ü ü ü Sistemik HT Proteinüri Metabolik faktörler (glisemi düzeyi, lipidler, obezite, ürik asit) Sigara, alkol tüketimi, opiatlar gibi ilaçların kullanımı Analjezikler ve nonsteroidal antiinflamatuar ajanlar Kurşun gibi çevresel ajan maruziyetleri Daha hızlı GFH kaybıyla seyreden örnekler: • Hem diyabetik hem diyabetik olmayan nefropatilerde sistemik HT ve proteinürinin şiddeti renal hasarın ilerleme hızını belirleyen önemli faktörlerdendir

BÖBREK HASARI SEMPTOMATİK ASEMPTOMATİK • Makroskopik hematüri • Rutin incelemeler sırasında kreatinin yüksekliği ve/veya idrar anormallikleri • Yan ağrısı • Ödem • Hipertansiyon • Üremik belirtiler ve renal replasman tedavisi gereksinimi

BÖBREK HASARI • TAM / TAMA YAKIN İYİLEŞME • Akut PSGN • Minimal Değişiklik Hastalığı • İLERLEYİCİ BÖBREK HASARI • Kronik ve nükseden tüm renal hastalıklar/tutulumlar
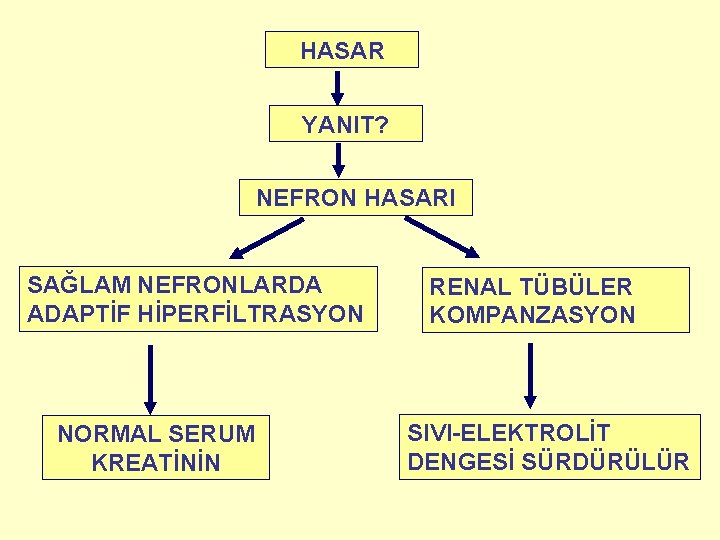
HASAR YANIT? NEFRON HASARI SAĞLAM NEFRONLARDA ADAPTİF HİPERFİLTRASYON NORMAL SERUM KREATİNİN RENAL TÜBÜLER KOMPANZASYON SIVI-ELEKTROLİT DENGESİ SÜRDÜRÜLÜR

PRİMER HASTALIĞIN AKTİVİTESİNDEN BAĞIMSIZ OLARAK SAĞLAM NEFRONLARDA ADAPTİF HİPERFİLTRASYON PROTEİNÜRİ ve PROGRESSİF BÖBREK HASARI

PATOLOJİK ÖZELLİKLER • Hipertrofi – Glomerüler hipertrofi – Tübüler hipertrofi • Fibrozis ve atrofi – Glomerüloskleroz – Tübüler atrofi – İntersitisyel fibrozis – Arteriosklerozis – Kistler

KRONİK BÖBREK HASTALIĞI: PROGRESYONDAN SORUMLU MEKANİZMALAR • Glomerüloskleroz • Tübülointerstisyel fibrozis • Vasküler skleroz Kidney Int 2006; 70: 1694 -705, J Clin Invest 2006; 116: 288 -96, Pediatr Nephrol 2007; 22: 2011 -22, Arch Intern Med 2003; 163: 1417 -29, Nephrol Dial Transplant 2006; 21: 281 -4, Clin J Am Soc Nephrol 2006; 1: 1054 -65

Glomerüloskleroz İle İlişkili Hipotezler • • • Glomeruler hiperfiltrasyon/hiperperfüzyon-1981 -Brenner/Hostetter Glomeruler HT-1985 -Brenner/Anderson Lipidlerin nefrotoksisitesi-1982 -Moorhead/El Nahas Aterosklerozla benzerlik kavramı-1988 -El Nahas Proteinüri toksisitesi-1990 -Remuzzi/Bertani Büyüme faktörleri(PDGF/TGF-Beta)-1993/1994 -Johnson/Border Mesangial miyofibroblast farklılaşması-1994 -Johnson Düşük doğum ağırlığı ve oligomeganefronia-1994 -Brenner Podosit hasarı-1996 -Kriz
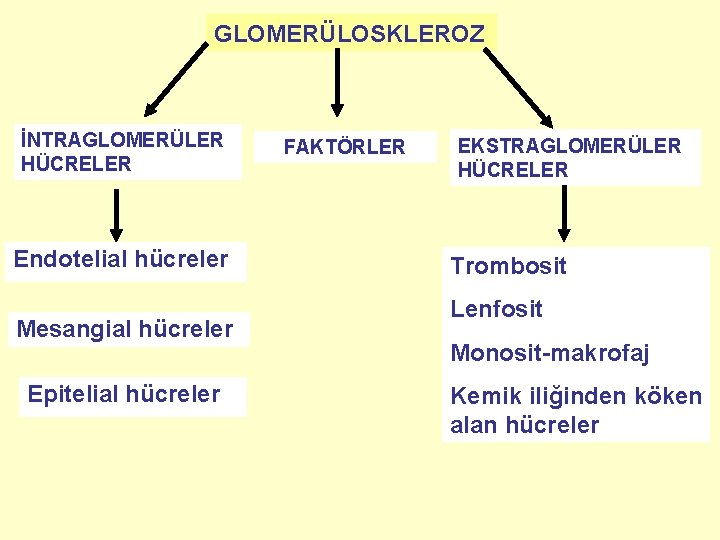
GLOMERÜLOSKLEROZ İNTRAGLOMERÜLER HÜCRELER Endotelial hücreler Mesangial hücreler Epitelial hücreler FAKTÖRLER EKSTRAGLOMERÜLER HÜCRELER Trombosit Lenfosit Monosit-makrofaj Kemik iliğinden köken alan hücreler

GLOMERÜLOSKLEROZ İNTRAGLOMERÜLER HÜCRELER • • • Endotelial hücreler Hemodinamik, metabolik veya immunolojik stres Prokoagulan ve inflamatuar özelliklerin ortaya çıkması Kapiller içinde trombosit aktivasyonu ve mikrotrombüs oluşumu Mikroinflamasyon İnflamatuar hücreler ve trombositler, mesangial hücrelerin aktivasyonuna, proliferasyonuna ve ekstrasellüler matriks sentezinde artışa yol açarlar

GLOMERÜLOSKLEROZ İNTRAGLOMERÜLER HÜCRELER Mesangial hücreler • Proliferasyon yanıtını tetikleyen sinyal mekanizmaları • Mesangial hipersellülarite ve skleroz • TGF-Beta-1 -fibrojenik büyüme faktörlerinin etkisiyle miyofibroblasta dönüşüm • Ekstrasellüler matriks proteinlerin sentez artışı

GLOMERÜLOSKLEROZ İNTRAGLOMERÜLER HÜCRELER Epitelial hücreler • Hasara karşı proliferasyon yeteneği nisbeten kısıtlı olan podositler, hasar nedeniyle gerilen glomerüler bazal membran ve pariyetal epitelyal hücrelerle temasa geçerek kapsüler yapışıklıkların ve segmental skleroz alanlarının oluşmasına neden olurlar • Paraglomerüler alanda, amorf materyal birikimiyle yanlış yöne filtrasyon ve sonuçta da atübüler glomerüllerin oluşumu, tübüler atrofi ve interstisyel fibrozis gelişimi gözlenir • Glomerüler kapiller yumakla kapsül arasındaki yapışıklıklar, periglomerüler fibroblastların kapiller yumağın içine girmesine yol açarak glomerüloskleroz gelişimine de katkıda bulunabilir

GLOMERÜLOSKLEROZ EKSTRAGLOMERÜLER HÜCRELER • Trombositleri ve koagülasyon kaskadını aktive eden hasarlanmalar, mesangial hücreleri aktive eder • Trombin oluşumu, glomerüler TGF-Beta-1 üretimini ve metalloproteinaz inhibitörlerini stimüle eder • Hasarlanmış glomerülde, plazminojen aktivatör inhibitör -1 proteininin sentezinin inhibisyonu, ekstrasellüler matriks birikimine ve glomerüloskleroza neden olmaktadır • Trombotik-antikoagülan ve antiproteolitik-proteolitik aktiviteler arasındaki dengelerin bozulması

GLOMERÜLOSKLEROZ EKSTRAGLOMERÜLER HÜCRELER • T helper ve sitotoksik lenfositler, monosit, makrofajlar ve çeşitli sitokinler, büyüme faktörleri ve prokoagülan faktörler salgılayarak glomerüloskleroz gelişimine katkıda bulunabilirler • Glomerüler yeniden yapılanma, hem onarımda hemde skarlanmada rol oynayabilecek hematopoietik kök hücrelere aracılığıyla gelişebilir

Tübülointerstisyel fibrozis: TİF • Renal tübüler epitelyal hücreler, patogenezde önemli bir rol oynarlar • TİF= inflamasyon+interstisyel fibroblastların proliferasyonu+ interstisyel ekstrasellüler matriksin aşırı birikimi • Hasarlanmış tübüler hücreler, antijen sunan hücre gibi davranabilmeye, hücresel adezyon moleküllerini ekspresse edebilmeye ve pek çok inflamatuar, proinflamatuar sitokinleri, çeşitli otakoidleri ve büyüme faktörlerini sentezleyip salgılamaya başlayabilirler

Tübülointerstisyel fibrozis • Deneysel veriler çeşitli proteinlere maruz bırakılan tübüler hücrelerin, farklı sitokinler ve ekstrasellüler matriks sentezinde artışa yol açtığını göstermiştir • Proteinüri durumlarında, tübüler hücrelerin aktivasyonu, kemoatraktanların sentezine yol açarak tübülointerstisyel inflamasyonun ortaya çıkışına neden olabilmekte, aktive renal fibroblastlara ve miyofibroblastlara dönüşebilmektedirler (Epitelyal-Mezankimal Transformasyon: EMT)
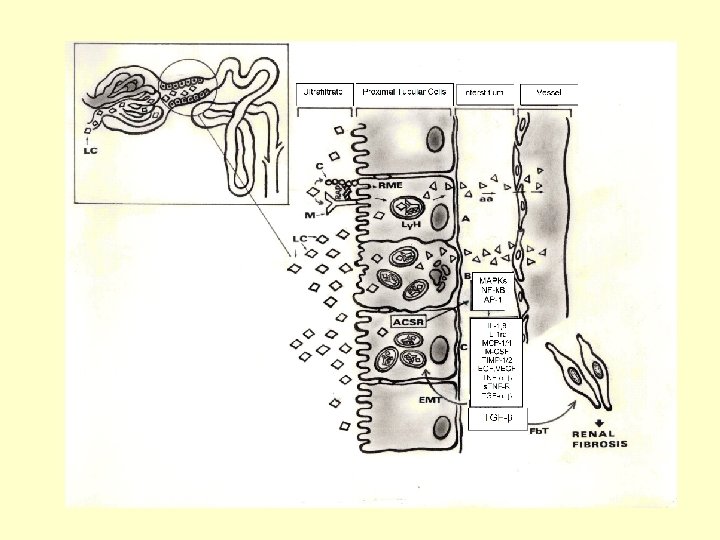

Vasküler skleroz • Renal arterioler hiyalinozis, KBH’nın erken evrelerinden itibaren gözlenebilen bir patolojidir • Vasküler skleroz, glomerülonefritlerde ilerleyici böbrek yetmezliğiyle ilişkili patolojik bir bulgudur • Afferent arteriolde hiyalinozisin, diyabetik glomerülosklerozun patogenezinde rol oynadığı ileri sürülmüştür • Postglomerüler arteriollerde değişiklikler ve peritübüler kapillerlerde hasar, ilerleyen evreler sırasında gözlenen interstisyel iskemi ve fibrozise yola açabilir

KBH Tedavisi: Genel Yaklaşım • Primer renal hastalığın tanı ve tedavisi • Reversible renal disfonksiyon nedenlerinin saptanıp düzeltilmesi – Hipovolemi, hipotansiyon, infeksiyonlar, ilaçlar, idrar yolu obstrüksiyonu • Progresyonun önlenmesi ve yavaşlatılması • Renal disfonksiyonun komplikasyonlarının tedavisi • Renal replasman tedavisi hazırlığı

KBH Tedavisi: Progresyonun yavaşlatılması • • Primer renal hastalığın tedavisi ACE inhibitörleri ARB ler Diyette protein kısıtlaması Kan basıncı regülasyonu Kan şekeri regülasyonu Proteinürinin geriletilmesi: <0. 5 -1 gr/gün ya da bazal değerin en az %60 geriletilmesi • Hiperlipidemi ve metabolik asidozun tedavisi • Sigaranın bırakılması • Fazla kiloların verilmesi

KBY Tedavisi: Renal disfonksiyonun komplikasyonlarının tedavisi • • • Hipervolemi Hipertansiyon Kardiyovasküler hastalık Dislipidemi Hiperkalemi Metabolik asidoz Hiperfosfatemi Renal osteodistrofi Anemi Üremik sendrom (malnütrisyon, kanama diyatezi, perikardit, nöropati. . . )

KBY Tedavisi: Hipervolemi tedavisi • Sodyum ve intravasküler sıvı dengesi GFH <1015 ml/dk ya kadar genellikle korunur • Diyette tuz kısıtlaması ve diüretik tedaviye genellikle yanıt alınır • Loop diüretikleri • Sodyum kısıtlaması intraglomerüler basıncı düşürerek renal hastalığın progresyonunu da yavaşlatabilir • Medikal tedaviye direnç söz konusuysa diyaliz tedavisi uygulanmalıdır

KBY Tedavisi: Hipertansiyon tedavisi • KBH populasyonunun %80 -85’ i hipertansiftir • KB regülasyonu hem KBH progresyonunu yavaşlatılmasında hem de kardiyovasküler komplikasyonların azaltılmasında rol oynar • Genellikle kombinasyon tedavileri gerekir (ACEi veya ARB ve diüretik) • Hipervolemi önemli rol oynar (loop diüretikleri ve tiyazidler) • Tedavide yaşam biçimi değişiklikleri gözardı edilmemelidir

KBH’ da İdeal Antihipertansif İlaç 1 Kan basıncını yeterince kontrol etmeli 2 Proteinüriyi azaltmalı 3 Renal hasarın progresyonunu yavaşlatmalı 4 Lipid düzeylerini olumlu etkilemeli 5 Böbrek dışı patolojileri olumlu etkilemeli

Renal Hasarın Progresyonu Bakımından Antihipertansif İlaçlar • ACE inhibitörleri • AT-1 reseptör antagonistleri • Beta blokerler • Dihidropiridinler • Diltiazem-Verapamil • Alfa blokerler • Santral alfa agonistler • Direkt vazodilatörler • Diüretikler GFH Proteinüri Lipid (? )

KBY: Kardiyovasküler Hastalık • • Sol ventrikül hipertrofisi Ateromatöz iskemik kalb hastalığı Non-Ateromatöz iskemik kalb hastalığı Valvüler hastalık Kalb yetmezliği Üremik kardiyomyopati Üremik perikardit

KBH: Kardiyovasküler hastalık risk azaltımı ve tedavi • Non-farmakolojik uygulamalar – – – Sigara yasağı Hipervoleminin engellenmesi (Hedef KB < 140/90 mm. Hg) Hipoalbuminemi ve inflamasyonun önlenmesi Diyet modifikasyonu (Hedef LDL-Kol. < 100 mg/dl) Koroner revaskülarizasyon Renal Transplantasyon(Koşullar uygun ise) • Farmakolojik uygulamalar – – – – Antihipertansif tedavi(Hedef KB < 140/90 mm. Hg) Epoetin ve Demir tedavisi (Hedef Hgb >11 gr/dl) Statin tedavisi (Hedef LDL-Kol. < 100 mg/dl) Serum Ca, P ve i. PTH düzeylerinin hedeflerde tutulması Anti- agregan tedavi(Koroner hastalık, vasküler hastalık ve D. Mellitus) ACE –inhibitör ve ARB tedavisi (Proteinüri , arteriosklerozis tedavisi) ACE –inhibitör ve Beta Bloker tedavi (İskemik kalb hast. varsa)

KBH’ da Kalp Yetmezliği Tedavisi Primer Sistolik Disfonksiyon • • Diüretikler Beta-Blokerler RAS Blokajı (AT-1 reseptör bloker, ACE inhibitörü) Digoksin (düşünülebilir) Primer Diyastolik Disfonksiyon • • • İskemi araştırması, tedavisi Beta-Bloker(İskemi / taşikardi) Uzun etkili nitratlar Verapamil veya Diltiazem (düşünülebilir) Digoksin, Direkt vazodilatatörler (Sakıncalı) Tibbi tedaviye direnç düşünülüyorsa diyalize başla
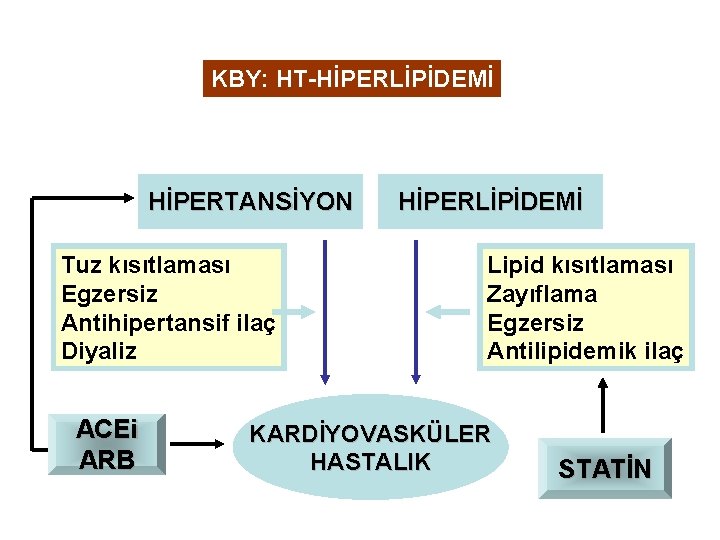
KBY: HT-HİPERLİPİDEMİ HİPERTANSİYON Tuz kısıtlaması Egzersiz Antihipertansif ilaç Diyaliz ACEi ARB HİPERLİPİDEMİ Lipid kısıtlaması Zayıflama Egzersiz Antilipidemik ilaç KARDİYOVASKÜLER HASTALIK STATİN

KBY Tedavisi: Hiperkalemi • KBY sürecinde aldosteron sekresyonu ve distal tübüler akım devam ettiği sürece K ekskresyonu sürdürülebilir • Oligüri, diyetle fazla K alınması, doku yıkımı, hipoaldosteronizm ve ACEi-ARB-NSAİ kullanımı gibi durumlarda hiperkalemi gelişir • Diyette K kısıtlaması (40 -70 m. Eq, 1500 -2700 mg/gün) ve loop diüretiği tedavide genellikle yeterli olur • Düşük doz kayexalat (3 X 5 gr)

KBY Tedavisi: Metabolik Asidoz • Asidoz durumunda kemik kompanzasyonu kemikten Ca ve P salınımına neden olarak kemik hastalığının kötüleşmesine yol açar • Üremik asidoz kas yıkımına, albumin sentezinin azalmasına yol açar • Kabul gören öneri serum HCO 3 konsantrasyonunun >22 Meq/L olmasıdır • Na. HCO 3 0. 5 -1 m. Eq/kg/gün dozunda uygulanabilir

KBY Tedavisi: Hiperfosfatemi • KBH sürecinde gelişen hiperfosfatemi ve hipokalseminin uygun bir yanıtla PTH sekresyonunu uyarmasıyla PO 4 metabolizması ve serum P düzeyleri genellikle GFH <30 ml/dk ya kadar sürdürülebilir • Hiperfosfatemi ve/veya hiper. PTH olan hastalarda diyetle alınan P 04 kısıtlanmalıdır (800 mg/gün) • GFH <30 ml/dk olduktan sonra genellikle oral PO 4 bağlayıcıların kullanımı gerekir • İntestinal PO 4 bağlayıcılar – Kalsiyum tuzları: Ca. CO 3, Ca-asetat – Nonkalsiyum PO 4 bağlayıcı: Sevelamer – Lantanum • Aluminyum hidroksit, magnezyum tuzları ve kalsiyum sitrat PO 4 bağlayıcı olarak zorunlu haller dışında kullanılmamalıdırlar

KBY Tedavisi: Renal osteodistrofi • Osteitis fibroza, osteomalazi, adinamik kemik hastalığı • GFH 40 -70 ml/dk nın altına düştüğü dönemlerde PTH düzeyi artmaya başlar • Evre 3 hastalarda hedef i. PTH: 35 -70 pg/ml • Evre 4 hastalarda hedef i. PTH: 70 -110 pg/ml • Evre 5 hastalarda hedef i. PTH: 150 -600 pg/ml • Diyette PO 4 kısıtlaması, PO 4 bağlayıcılar, hipokalseminin düzeltilmesi, aktif Dvitamini replasmanı • Cinacalcet (kalsimimetik) • İyatrojenik adinamik kemik hastalığı riski

KBH: Anemi • GFH 30 -60 ml/dk (Evre 3) iken gelişmeye başlar – DM’li hastalarda diğer hastalardan daha erken gelişir (GFH <45 ml/dk) – Diğer risk faktörleri: (GFH ve DM dışı) Yaş Cinsiyet (kadın) Kalp yetersizliği Proteinüri
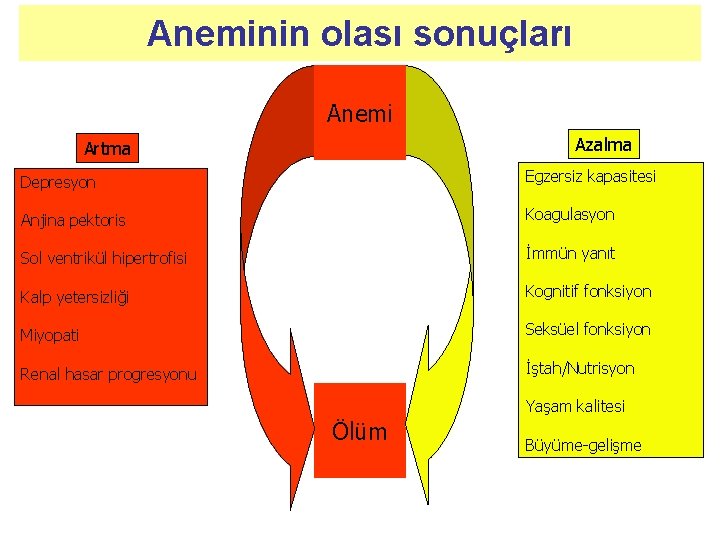
Aneminin olası sonuçları Anemi Azalma Artma Depresyon Egzersiz kapasitesi Anjina pektoris Koagulasyon Sol ventrikül hipertrofisi İmmün yanıt Kalp yetersizliği Kognitif fonksiyon Miyopati Seksüel fonksiyon Renal hasar progresyonu İştah/Nutrisyon Yaşam kalitesi Ölüm Büyüme-gelişme

KBH: Anemi ve Tedavisi • Renal anemi tanısı bir ekartasyon tedavisidir, demir eksikliği başta olmak üzere yapıtaşı eksiklikleri ve gereken durumlarda diğer anemi nedenleri ekarte edilmelidir • Kan yapımını uyarıcı ilaçlar (ESA) ve demir tedavisi, KBH’ ye bağlı anemi tedavisinin temelini oluştururlar. • ESA tedavisi uygulanırken Hb/Hct ayda bir Demir parametreleri 3 ayda bir bakılmalıdır • Hb düzeyi normalize edilmememelidir (hedef Hb: 11 -12 g/dl)

Hemodiyaliz hastalarında çok zorunlu olmadıkça kan transfüzyonu yapılmamalıdır Hemodinamik bozukluk yapacak kadar ciddi kan kayıpları olanlarda Ciddi koroner arter hastalığı bulunanlarda

KBY: Malnütrisyon Göstergeleri • İştahsızlık • Vücut ağırlığının sürekli azalması • Vücut ağırlığının idealin % 80’inin altına inmesi • Antropometrik ölçümlerde azalma • Gelişme geriliği • İnfeksiyonlara eğilimin artması • Diyetle protein alımının 0. 6 gr/kg/gün’ün altına inmesi • Albümin < 3. 5 gr/dl • Kolesterol < 150 mg/dl • Transferrin < 150 mg/dl • Prealbümin < 30 mg/dl • IGF-1 < 300 μg/L • C ve Ig düzeylerinde azalma • Gecikmiş hipersensitivite reaksiyonunda azalma

KBY: Diyet Önerileri • • Su Protein Kalori Yağ Poliansatüre/satüre Karbohidrat Toplam fiber 1. 5 -3 litre/gün 0. 8 -1. 0 gr/kg/gün > 30 kcal/kg/gün Kalorinin % 30 -40 1/1 Kalorinin geri kalanı 20 -25 gr/gün

KBY: Üremik kanamalar • Kanama zamanında uzama • Trombosit fonksiyon bozukluğu • Asemtomatik hastada spesifik bir tedavi gerekmez • Aktif kanama ya da cerrahi uygulamaları için aneminin düzeltilmesi, desmopressin verilmesi, kryopresipitat, östrojen uygulaması ve diyaliz tedavisine başlanması

KBY: Üremik perikardit • Diyaliz tedavisine başlanması

KBY: Nörolojik Komplikasyonlar • Sentral ve periferik sinir sistemi etkilenebilir • Şuur değişiklikleri, nöbet, polinöropati, mononöropati • Duysal bozukluklar (huzursuz bacak veya burning feet sendromu) • Mutlak diyaliz endikasyonları • Amitriptilin • Gabapentin
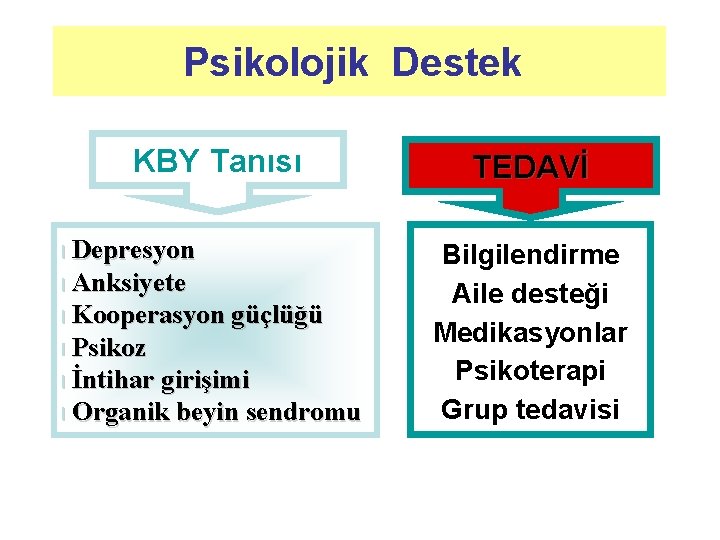
Psikolojik Destek KBY Tanısı TEDAVİ Depresyon l Anksiyete l Kooperasyon güçlüğü l Psikoz l İntihar girişimi l Organik beyin sendromu Bilgilendirme Aile desteği Medikasyonlar Psikoterapi Grup tedavisi l
KBY: Viral Ajanlarla Kontaminasyona Engel Olunması HBV HCV CMV ÖNEMİ • Morbidite ve mortalite • Transplantasyon şansı ÖNLEMLER • Transfüzyon gereksiniminin azaltılması • Kan ürünlerinde viral ajanların taranması • Koruyucu aşılama (hepatit B, pnömokok, influenza, tetanoz)

KBY Tedavisi: Renal Replasman Tedavisine Hazırlık • Diyalize başlama zamanının belirlenmesi • Diyaliz tipinin seçilmesi • Vasküler giriş yolu oluşturulması veya periton boşluğuna ulaşılması • Transplantasyona uygunluk ve greft kaynağı bakımlarından değerlendirme

ÜREMİK SENDROM ve ÜREMİK HASTA • Üremik sendrom, normal şartlarda böbrekler tarafından vücuttan uzaklaştırılması gereken çok sayıda organik atığın (bileşiğin) vücuttan uzaklaştırılamamasına bağlı olarak gelişen belirti ve bulgular bütünüdür – Biriken bu bileşiklere «üremik retansiyon solütleri» denir – Eğer bu bileşikler biyolojik olarak aktif moleküllerse «üremik toksin» olarak adlandırılır – Birikmeye başlayan bu toksinler dereceli olarak birçok vücut fonksiyonunu olumsuz etkilemeye başlar

Organik Üremik Solütler: • Suda eriyebilir düşük molekül ağırlıklı solütler: ADMA, kreatinin, ürik asit, oksalat, üre, sorbitol…. • Proteinlere bağlanabilen solütler: Homosistein, melatonin, pentosidin, … • Orta moleküller: Sitokinler, adrenomedullin, B 2 mikroglobulin, leptin, PTH…

ÜREMİK SENDROM ve ÜREMİK HASTA • Üremik sendrom, normal şartlarda böbrekler tarafından vücuttan uzaklaştırılması gereken çok sayıda organik atığın (bileşiğin) vücuttan uzaklaştırılamamasına bağlı olarak gelişen belirti ve bulgular bütünüdür – Biriken bu bileşiklere «üremik retansiyon solütleri» denir – Eğer bu bileşikler biyolojik olarak aktif moleküllerse «üremik toksin» olarak adlandırılır – Birikmeye başlayan bu toksinler dereceli olarak birçok vücut fonksiyonunu olumsuz etkilemeye başlar • Üremik hasta, böbrek yetersizliği nedeniyle diyaliz veya transplantasyondan faydalanacak derecede belirti ve bulguları gelişmiş hastadır

ÜREMİNİN METABOLİK ETKİLERİ / BELİRTİ VE BULGULARI • Metabolik Etkiler: Oksidatif stresin artması, istirahat enerji tüketiminin azalması, vücut ısısının azalması, insülin direnci, kas kitlesi kaybı, amenore ve seksüel disfonksiyon • Nörolojik ve Musküler Etkileri: Halsizlik, konsantrasyon kaybı, kişilik değişikliklerinden koma ve nöbete kadar gidebilen şuur bozuklukları, periferik nöropati, huzursuz bacak sendromu, uyku bozuklukları, iştahsızlık, bulantı, kusma, tat ve koku duyusunda azalma, kaşıntı ve kramplar. . • Diğer Etkileri: Serozit, hıçkırık, granülosit-lenfosit-trombosit disfonksiyonu, eritrosit yaşam süresinin kısalması ve albumin oksidasyonu

ÜREMİNİN TEMEL KLİNİK ÖZELLİKLERİ Santral Sinir Sistemi: Diurnal somnolans, uykusuzluk, hafıza ve konsantrasyon bozuklukları, asteni, baş ağrısı, kopnfüzyon, koma, nöbet Periferik sinir sistemi: Polinörit, huzursuz bacak, kramplar Gastrointestinal: İştahsızlık, bulantı, kusma, gastroparezi, parotit, stomatit, tat duyusu bozuklukları Hematolojik: Anemi, pıhtılaşma bozuklukları Kardiovasküler: Hipertansiyon, ateroskleroz, serebrovasküler hastalık, perikardit Solunum sistemi: Üremik akciğer, pleurit, akciğer ödemi Deri: Kaşıntı, kuruluk, kalsiflaksi Endokrin sistem: Büyüme geriliği, impotans, infertilite, sterilite Osteoartikular: Sekonder hiperparatiroidi, osteomalazi, B 2 mikroglobulin amiloidozu Nutrisyon: Malnutrisyon, kilo kaybı, kas kitlesi kaybı İmmun sistem: İnfeksiyonlara yatkınlık, aşılamaya yetersiz yanıt Biyokimyasal: Metabolik asidoz, hiperfosfatemi, hiperkalemi

SIVI-ELEKTROLİT BOZUKLUKLARI • Pozitif sodyum dengesi nedeniyle hipertansiyonun kontrolünün bozulması, pulmoner ödem gibi tablolar üremik pnömoniti ortaya çıkarabilir • Sıvı retansiyonuylla birlikte gelişebilecek hiponatremi santral sinir sistemi bulgularını kötüleştirebilir • Hiperkalemi (hiperpotasemi) ileri böbrek hasarı durumunda görülebilir, ciddi hiperkalemi durumlarında hücre membran potansiyelleri üzerine olumsuz etkisi nedeniyle «KARDİYAK ARREST» e yol açabilir • Hipokalsemi parestezi, kramplar, tetani, konvülzyon ve aritmi gibi belirtilere yol açabilir • Kalsiyum ve fosfor (hiperfosfatemi) metabolizması bozuklukları kaşıntı, distrofik kalsifikasyonlar ve kalsiflaksi gibi dermatalojik belirti ve bulgulara yol açabilir

HİPERTANSİYON • Böbrek hasarında hem neden hem de sonuç olarak karşımıza çıkabilir • Üremik sendromun major klinik özelliklerinden biridir • Böbrek hasarı ileri evrelere ulaştıkça sıklığı ve şiddeti artar • Son dönem böbrek yetmezlikli hastaların >%90 da saptanır ve medikal tedaviye dirençli olgularda diyaliz tedavisine başlanmasıyla genellikle kontrol altına alınabilir • Böbrek hasarının ilerlemesinin hızlanmasında ve kardiyovasküler hastalığın tabloya eklenmesinde da rol oynar • Hipervolemi, artmış sempatik tonus, renin-angiotensin-aldosteron aksında aktivite artışı, artmış periferik vasküler rezistans, kardiyak debi artışı…. gibi pek çok mekanizma böbrek hasarının seyri sırasında gelişebilecek hipertansiyonun patogenezinde rol oynar

KARDİYOVASKÜLER HASTALIK • Geleneksel ve geleneksel olmayan kardiyovasküler risk faktörleri gelişiminde rol oynar • Böbrek hasarı olan hastalarda en önemli mortalite nedenidir • Koroner arter hastalığı (angina, akut myokard infarktüsü) • Ritim bozuklukları • Kapak hastalıkları (kapak kalsifikasyonları) • Kalp yetmezliği • Perikardit (üremik perikardit)

ANEMİ • Anemi ve anemiyle ilişkili semptomlar (halsizlik, efor dispnesi) böbrek hasarı olan hastalarda ilk semptom olabilir • Normokrom normositer bir anemi gözlenir • Patogenez: – – – – Eritrosit yaşam süresinin kısalması Üremik ortam nedeniyle anemiye uygunsuz kemik iliği yanıtı Eritropoetin eksikliği Hemodiyaliz işlemi sırasındaki kan kayıpları Demir, B 12 ve folat eksikliği Hiperparatiroidi İnflamasyon Hemoliz……………

GASTROİNTESTİNAL SEMPTOMLAR • İştahsızlık, bulantı, kusma, tat duyusu bozuklukları, ağızda metalik tat ve sonuçta malnutrisyon • İleri evre böbrek yetmezlikli üremik sendromlu hastalarda gözlenir • MIA sendromu: Malnutrisyon + İnflamasyon + Ateroskleroz

MİNERAL VE KEMİK BOZUKLUKLARI • Hiperfosfatemi, hipokalsemi, aktif D vitamini eksikliği ve sekonderhiperparatiroidi • Eskiden renal osteodistrofi olarak adlandırılırdı • Adale güçsüzlüğü, kemik ağrıları, kemik kırıkları, • Çocuklarda büyüme geriliği ve iskelet deformiteleri • Artrit, periartrit • Kaşıntı • Yumuşak dokuda, kalp kapakçıklarında ve vasküler ağaçta kalsifikasyon • Kalsiflaksi

İMMUNOLOJİK BOZUKLUKLAR • İnfeksiyonlar böbrek yetmezlikli hastalarda önemli bir mortalite nedenidir • Üremik ortam nedeniyle gelişen immun baskılanma, lenfosit ve antijen sunan hücre disfonksiyonu • Aşı uygulamalarına yanıt özellikle ileri evre olgularda çok bozulur • Bu nedenle hastalığın erken dönemlerinde gerekli aşılama işlemleri yapılmalıdır

NÖROLOJİK BOZUKLUKLAR • SSS ve PSS’ de bozukluklar görülebilir • Hafıza – dikkat - kişilik değişiklikleri, konsantrasyon bozukluğu, uykusuzluk, komaya kadar gidebilen şuur bozuklukları, konvülzyon • Konuşma bozuklukları, asteriksis, myoklonus • Huzursuz bacak sendromu

RENAL REPLASMAN TEDAVİSİNE BAŞLAMA ENDİKASYONLARI • • • Perikardit /plörit (acil) Ansefalopati/nöropati/asteriksis/nöbet (acil) Ciddi kanama diyatezi (acil) Diüretik tedavisine dirençli hipervolemi Medikal tedaviye dirençli hipertansiyon Medikal tedaviye dirençli metabolik bozukluklar (hiperkalemi, metabolik asidoz. . ) • Israrlı bulantı-kusma • Kg kaybı, malnutrisyon

KAYNAKLAR • • Comprehensive Clinical Nephrology, 2015 Goldman’s Cecil Medicine, 2015 The Kidney Brenner and Rector’s, 2016 www. uptodate. com
- Slides: 85