Klnk 10 11 09 Tinna Arnardttir Leibeinandi Gunnar

Klíník 10. 11. 09 Tinna Arnardóttir Leiðbeinandi: Gunnar Jónasson

Tilfelli Saga • <10 ára, áður hraust stúlka • Veik í rúma viku í byrjun okt með flensulík einkenni – Hár hiti (39 -40°C) allan tímann – Uppköst og niðurgangur • Enn með hita 20. okt og verk við hæ. herðablað • Ekki önnur einkenni • Ræktaðist E. coli í þvagprufu – Fékk meðferð og varð betri

Tilfelli Saga frh. • Um viku eftir lok meðferðar fær hún aftur hita • Er svo með hitavellu (um og undir 39°C) samfleytt ásamt slappleika • Til heimilislæknis í nóvember sem tekur blóðprufur – sýndu hátt sökk og CRP (70 og 33)

Hvað mynduð þið gera nú?

Það sem gert var • Send í CT og ómun – sýndi fyrirferð í pól vinstra nýra – 5 cm með solid og cystiskum componentum – Barnalæknir sendir á barnaspítala Hringsins og innlögn ákveðin til frekari rannsókna

Tilfelli Fyrra heilsufar, lyf, ofnæmi, fjölskyldu- og félagssaga • • Hraust Engin lyf við komu Ofnæmi e. þ. Afi með eitthvert óljóst nýrnavandamál sem hann hefur verið með í áratugi – Hefur verið á dialysu sl. 10 ár

Tilfelli Skoðun • Almennt: – Bráðþroska níu ára stúlka sem er 3 staðalfrávikum frá meðaltali vaxtarkúrfu fyrir sinn aldur (hæð 158 cm) – Ekki veikindaleg en örlítið föl – Þyngd: 58, 5 kg – Hiti: 36, 3ºC – Púls 105 slög/mín – BÞ 127/75 mm. Hg • Kviður: Hugsanleg fyrirferð yfir vi. nýrnastað þreifast. • Húð: rauðleit urticariuútbrot á kvið og hálsi sem hana klæjar í, komu um sólarhring eftir CT rannsókn með skuggaefni.

Rannsóknir?

Rannsóknir 16/11 Teknar hjá heimilislækni í nóvember • Status og diff – Blóðflögur 413 • Sökk 70 • CRP 33 • Na, K, Krea og glu eðl.

Mismunagreiningar?

Mismunagreiningar • Malignant tumor – – • • • Wilms Aðrir cancerar (sjaldgæfir í börnum) Hormónaseytandi tumor Neuroblastoma Pyelonephrit/abscess Lymphoma Berklar Oncocytoma Angiomyolipoma Metanephric adenoma

Myndgreiningarsvar 20/11 • CT – „TS rannsóknin sýnir vel afmarkaða fyrirferð ríflega 5 cm í mesta þvermál í efri pól vinstra nýra. Fyrirferðin hefur almennt fremur lága en óreglulega þéttni og í henni eru betur afmörkuð lágþéttnisvæði eins og vökvapollar eða necrosa. Fyrirferðin liggur centralt en nær í gegnum cortex dorsalt og cranialt. Fituskil sjást á milli miltans og efri pólsins. Ekki víkkun á safnkerfinu. Ekki sjást eitlastækkanir eða aðrar fyrirferðir“

Rannsóknir 22/11 og 25/11 • 22/11 – Þvagrannsókn eðl og p. H 7, 0 • 25/11 – Status og diff • Blóðflögur 429 – Sökk 65 – Storkurannsóknir • APTT og PT eðl. • P-thrombíntími 19, 1 (H) – CRP 24

Hvað á að gera núna?

Beiðni um konsult 1. 2. 3. 4. Fyrirferð í efri pól vinstra nýra, á skiptast lágþéttnisvæði eins og vökvapollar eða necrosa skv. lýsingu rtg-læknis Nýleg saga um staðfesta E. coli þvagsýkingu og sagan (hækkandi sökk) getur vel bent til þess að um abscess sé að ræða Mér finnst ásættanlegt að meðhöndla með sýklalyfjum í æð í 2 vikur og endurmeta með ómskoðun af nýrum eftir viku og CT með kontrast eftir 2 vikur. Ef ákveðið verður að stinga á nýranu er rétt að fá sýni í PAD og sýklaræktun. Vakni frekari spurningar um greiningu eða meðferð sjúklings er að sjálfsögðu velkomið að hafa samband við undirritaðan.

Og hvað mynduð þið gera?

Hvað var gert? =ómstýrð ástunga • Mikið legið yfir myndgreiningarniðurstöðum – Útlit ekki dæmigert fyrir nýrnatumor fyrir hennar aldur eða ígerð, mjög tumorgrunsamlegt þó – Sagan og blóðprufur benda sterklega til ígerðar en klínísk einkenni síðustu daga haf hins vegar ekki stutt það og þvagrannsókn var hrein – Í ljósi óljósrar klíníkur og óvissu með CT var ákveðið að gera ómstýrða ástungu á nýranu til greiningar þrátt fyrir vissa áhættu á dreifingu malignitets – Vont að hafa enga greiningu og ef um sýkingu er að ræða að hafa ekki sýni til að fara eftir varðandi meðferð

Umræða • Tumor – – Hvaða tumor er líklegastur Meðferð Áhætta við ástungu Hormónaseytandi • Hefði e. t. v. verið réttlætanlegt að taka hormónapróf – Jafnvel eftir að greining var gerð! • Sýking – Ódæmigerð mynd – Sagan og blóðprufur • Berklar – Geta litið út hvernig sem er • Annað

Wilms tumor (WT) Inngangur og faraldsfræði • Nephroblastoma • Fjórða algengasta barnakrabbameinið • Algengasti nýrnatumorinn hjá börnum – 6 -7% af krabbameini hjá börnum (N-Ameríka) – Tíðni aðeins hærri hjá svörtun en hvítum og töluvert lægra hjá Asíubúum en hvítum – Aðeins algengara hjá hvítum strákum en stelpum (USA) • Nýgengistoppur 2 -5 ára – 95% greinast fyrir 10 ára aldur • Flest á fyrstu tveimur aldursárunum

Wilms tumor (WT) Pathogensis • Virðist vera tilkomið vegna óeðlilegra þroskunar á nýra sem leiðir til proliferationar á metanephric blastema án eðlilegrar tubular og glomerular sérhæfingar • Talið vera tilkomið frá persistent metanephric frumum – Nephrogenic rests/nephroblastomatosis
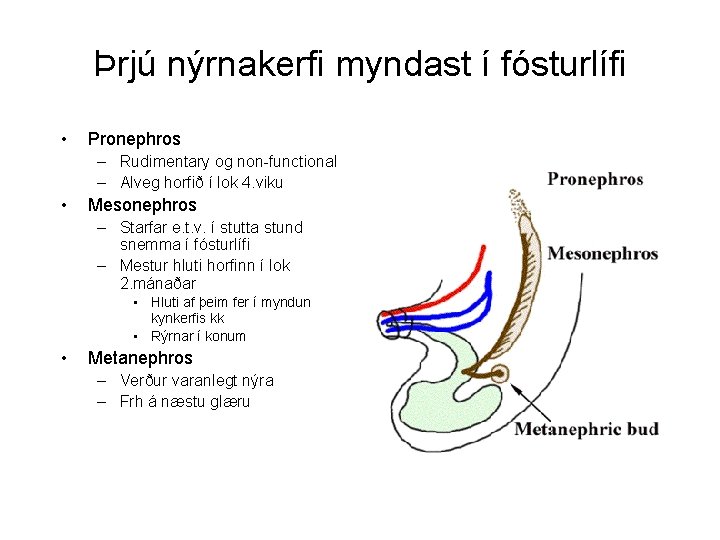
Þrjú nýrnakerfi myndast í fósturlífi • Pronephros – Rudimentary og non-functional – Alveg horfið í lok 4. viku • Mesonephros – Starfar e. t. v. í stutta stund snemma í fósturlífi – Mestur hluti horfinn í lok 2. mánaðar • Hluti af þeim fer í myndun kynkerfis kk • Rýrnar í konum • Metanephros – Verður varanlegt nýra – Frh á næstu glæru
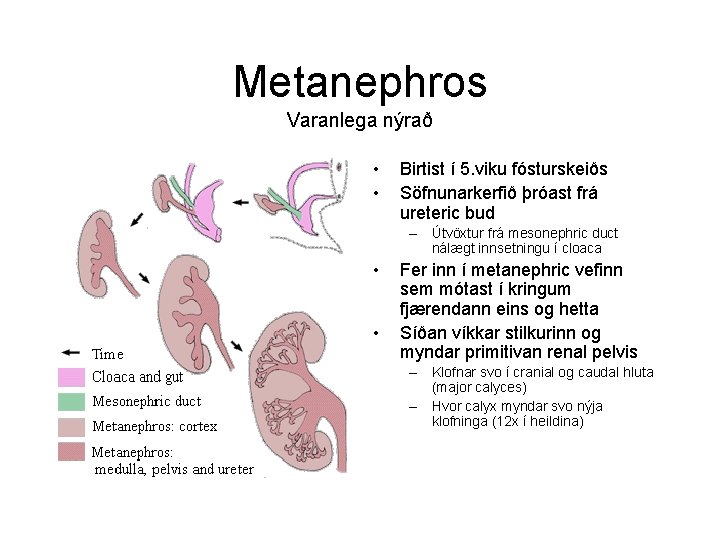
Metanephros Varanlega nýrað • • Birtist í 5. viku fósturskeiðs Söfnunarkerfið þróast frá ureteric bud – Útvöxtur frá mesonephric duct nálægt innsetningu í cloaca • • Fer inn í metanephric vefinn sem mótast í kringum fjærendann eins og hetta Síðan víkkar stilkurinn og myndar primitivan renal pelvis – Klofnar svo í cranial og caudal hluta (major calyces) – Hvor calyx myndar svo nýja klofninga (12 x í heildina)

Wilms tumor (WT) Pathogenesis • Er í um 1% nýbura við skv. post-mortem rannsóknum • Talið að um 1% af nephrogenic rests gangist undir illkynja breytingar og verði að Wilms tumor • Eru í 35% nýra með unilateral Wilms tumor og næstum 100% í bilateral Wilms

Wilms tumor (WT) Pathogenesis • Frá pluripotent embryonic renal precursors • Erfðafræðilegur grundvöllur: • Tengist WT 1 tumor-suppressor geni – 11 p 13 • Gen sem er nauðsynlegt fyrir þroskun nýrna • Inactivation eða mutation sem verður í WT 1 – Loss of heterozygosity (LOH)í tumorvef einkennir meirihlutann af syndrome-tengdum WT – Syndrome tengd þessu » WAGR (somatic germline) » Denys-Drash (punktstökkbreyting) » Beckwith-Wiedemann (LOH, imprinting) • 2% sjúklinga með jákvæða fjölskyldusögu

Wilms tumor (WT) Pathogenesis • 3 syndrome með aukna hættu á WT • WAGR (33% líkur) » WT 1 inactivation - deletion á 11 p 13 • DDS (um 90% líkur) » WT 1 inactivation - dominant negative, 11 p 13 • BWS » imprinting á WT 2 locus • WT 1 er nauðsynlegt fyrir normal renal og gonadal þroskun

Wilms tumor (WT) Pathologian • • • Flest WT eru solid 7% með bilateral tumor 12% með multifocal svæði í einu nýra Gráleitt eða húðlitað æxli Geta verið » Cystur » Blæðingar » Necrosa • Venjulega umlukinn pseudocapsulu • Hjálpar til við að greina frá öðrum nýrnatumorum
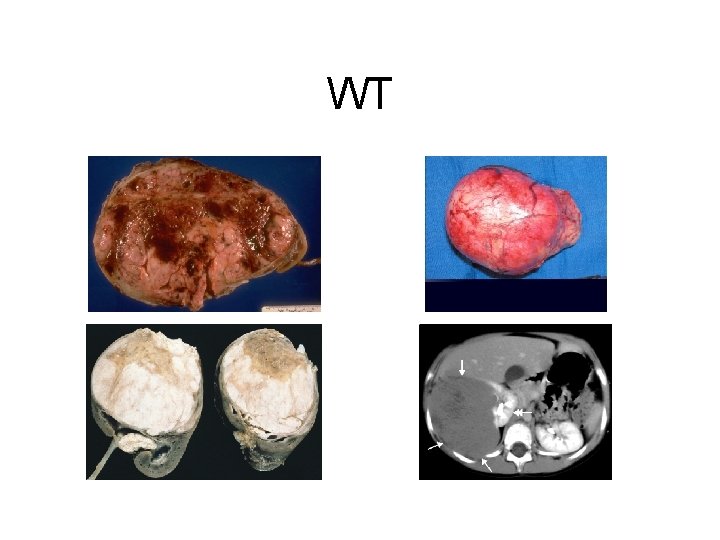
WT

Wilms tumor (WT) Pathologian • Metastasar venjulega fyrst í lungu – Svo eitla og lifur – Sjaldan í bein, beinmerg eða heila – Metastasar í um 5% tilfella

Wilms tumor (WT) Klínísk mynd • Flest presentera með þreifanlegan massa í kvið, án annarra merkja eða einkenna • • Tumor fer sjaldn yfir miðlínu, hreyfist ekki með öndun Sjaldnar kviðverkir, hematuria og háþrýstingur Anemia Stundum hiti • Ef grunur, þreifa varlega til að forðast rof!

Wilms tumor (WT) Klínísk mynd • Ofast einstakur unilateral kringlóttur massi sem er vel afmarkaður frá aðliggjandi nýrnavef með fibrous capsulu • 5% barna með bilateral sjúkdóm • 7% með multicentric sjúkdóm • Getur komið hvar sem er í nýrnamedullu eða cortex og getur bungað inn í calyces og ureter – Í 6% tilfella nær tumorinn í nýrnabláæð eða inferior vena cava

Wilms tumor (WT) Greining • Myndgreining – – Ómun og CT Hjálpar til að greina frá öðrum fyrirferðum í nýra Greining á metastösum Stýrir meðferð – chemotherapía pre-op eða ekki? • Endanleg greining fæst með vefjagreiningu sem fæst við skurðaðgerð eða biopsiu

Wilms tumor (WT) Greining - PAD • Klassískt eru WT með: » Blastema (litlar, kringlóttar, bláar frumur) » Epithelial frumur » Stromal frumur – Þurfa ekki allar að vera til staðar fyrir greiningu • 7% tumora eru anaplastískir – – Stækkaður kjarni, hyperchromasia, óreglulegar mítósumyndi Focal anaplasia tengd betri horfum en diffuse Betri horfur ef engin ummerki anaplasiu Er oft í börnum yngri en teggja ára • Tengist chemotherapy resistance • Meiri hætta á relapsi

Wilms tumor (WT) Mismunagreiningar • Neuroblastoma • CT eða ómun notað til að greina á milli og vefjagreining • Pyelonephrit (akút og krónískur) • Xanthogranulomatous pyelonephrit • Lymphoma • Berklar • Aðrir nýrnatumorar • Sjaldgæfir í börnum » Greint á milli með vefjagreiningu

Wilms tumor (WT) Mismunagreiningar • Clear cell carcinoma – Næstalgengasti barnanýrnatumorinn – Lélegri horfur • Rhabdoid tumor í nýra – Mjög malignant – Ofast í börnum undir 2 ára – Næstum aldrei í börnum eldri en 5 ára • Congenital mesoblastic nephroma – Frekar beningn tumor – Greinist yfirleitt á fyrsta aldursári með prenatal ómun • Renal cell carcinoma – Sjaldgæft í börnum – Greinist hjá fullorðnum helst 60 -80 ára (40 -60 skv. annarri grein) » Óvenjulegt að greinast undir 40 ára • Renal medullary carcinoma – Mjög banvænt krabbamein, invasívt og metastasar snemma

Wilms tumor (WT) Meðferð • Tekin ákvörðun um meðferð eftir stigun: – Chemotherapy og skurðaðgerð – +/- geislun • Mismunandi eftir leiðbeiningum – NWTSG • Nephrectomia strax við greiningu ef skurðtækt • Svo chemotherapía +/- geislun – SIOP • Fyrst nokkrar vikur með chemotherapíu áður en nephrectomia er gerð, svo +/geislun Útkoman fyrir báðar aðferðir virðist vera sú sama

Stigunin SIOP = International Society of Pediatric Oncology. Mikið notað í Evrópu Based upon post-chemotherapy surgical evaluation

Stigunin NWTS = National Wilms Tumor Study. Notað í USA og Kanada Surgical evaluation prior to the administration of chemotherapy

Wilms tumor (WT) Horfur • Lífslíkur mikið batnað vegna betri meðferðar – Frá 20 -30% upp í næstum 90% 5 -7 ára lifun • Betri myndgreining og vefjagreining • Áhættumiðluð meðferð og stigun betri • Meðferð er skurðaðgerð og chemotherapía – Skurðaðgerð lykilþáttur í meðhöndlun nephroblastoma • Local primary tumor control • Stigun skiptir máli varðandi meðferð • Partial nephrectomia notuð í bilateral sjúkdómi og einnig þar sem við verður komið í unilateral. – Þó oft ekki nægjanleg fyrir anaplastískan tumor

Wilms tumor (WT) Horfur • Preoperative chemotherapy hefur mikið að segja – Minnkar æxlið, dreifimynstri og forspárgildi tumora miðað við tumora sem gerð er aðgerð á beint • Talið vera til góða – Minnkar líkur á tumor-rofi í aðgerð – Stuðlar að betri stigun • 60% með sig I, minni post-op meðferð – Sigtar út þá sem svara vel frá IV. stigs sjúklingum – Eykur líkur á mögulegri partial nephrectom

Nú stöndum við frammi fyrir: 1. Ástunga með hjálp myndgreiningu? • Eigum það á hættu að sá æxlinu sem virðist staðbundið – – – 2. breyta stigi I í stig III ef Wilms Ef Wilms er greint, er hægt að byrja með chemotherapiu. Betra? Ástunga er ábending ef grunur um RCC og til mismunagreininga við tumor í nýra Nephrectomiu beint? • Ef Wilms myndur skurðlæknar vilja beita chemotherapíu fyrst – – 3. Ef sáning þá eru horfur í stigi III Wilms eru áfram góðar En skv. NWTSG mætti skera strax og úrkoman líklegast sú sama Hvað ef þetta er sýking? • • Útlit á CT ódæmigert abscess, þ. e. mjög malignitet-líkt Ath þó söguna – • Ef xanthogranulomatous pyelonephrit? – – Saga um þvagfærasýkingu en hefur verið á sýklalyfjum þyrfti e. t. v. hvort sem er að gera total eða partial nephrectomiu - en mætti kannski reyna lyfjameðferð fyrst (komið að síðar). Prófa að meðhöndla aggressívt með sýklalyfjum í viku áður en er stungið á þessu?

Grein um uppvinnslu á fyrirferð í nýra • Í rannsókn þar sem gerðar voru 119 ástungur í 101 sjúklingi var niðurstaðan: – Malignancy í 70 (59%) • Ástunga er gagnleg ef um er að ræða solid massa í nýra og mælt með gera ef vafi liggur á greiningu eftir CT • Menn þó smeykir við að sá æxli en áhætta er þó lítil

Xanthogranulomatous pyelonephritis XPN • Óvenjulegur variant af krónískum pyelonephrit • Útlit oft ruglað við malignitet • Fannst í 8, 2% af nýrum sem voru fjarlægð við skurðaðgerð eða úr tekin biopsia vegna krónísks pyelonephrits • Og í 25% tilfella af pyonephrosis – Rannsókn gerð 1970

Xanthogranulomatous pyelonephritis • Sjaldgæft og oft alvarlegt fyrirbæri sem einkennist af “infectious renal phlegmon” • Leiðir að lokum til focal eða diffuse eyðileggingu á nýrnavef • Einkennist af lipid-hlöðnum macrophögum • Deilir mörgum einkennum nýrnakrabbameina, bæði í hegðun og myndgreiningu • Útlit mjög svipað á CT • Getur farið í aðlæga vefi • Oftast unilateral og tengt • Teppu á þvaglíffærum, sýkingum, nýrnasteinum, sykursýki og/eða ónæmisbrenglun • Klínísk mynd er mismunandi hjá fullorðnum og börnum

Xanthogranulomatous pyelonephritis Klínísk mynd hjá börnum • Fyrst lýst 1916 en ekki fyrr en 1963 í börnum • Tvær mismunandi presentationir af XPN í börnum – Algengasta formið herjar jafnt á stráka og stelpur og leggst á allt nýrað – Hitt formið er algengara hjá stelpum, er staðbundið og getur líkst mjög tumor – Einkenni geta verið • Flankaverkur og kviðverkur, hiti, anorexia – Verkur stöðugur og dull • Helmingur barna með þreifanlega fyrirferð • Bacteriuria og pyuria í 50 -70% tilfella með Proteus (60%) og E. coli sem eru algengustu bakteríurnar til að valda þessu • Sökk venjulega hækkað • Veldur oft fistlum

Xanthogranulomatous pyelonephritis Greining • Þótt þvagrannsókn og -ræktun bendi oft til þvagfærasýkingar (50 -70%) þá er greining á XPN staðfest með myndgreiningu og meinafræði • Intravenous pyelography • sýnir fyrirferð sem líkist nýrnacancer • Tölvusneiðmynd • Best við mat á XPN • Sýnir einkennandi fyrirferð í nýrnavef með nokkur lágþéttnisvæði sem er umlukin með rönd af skuggaefni. Þessar myndir svara til víkkaðra calyces, fóðraða af necrotiskum xanthomatous vef sem teygir sig í nýrna perenchymið • Malignancy getur verið orsök XPN – Líklegast vegna obstructionar – Sjaldgæft að finnist saman
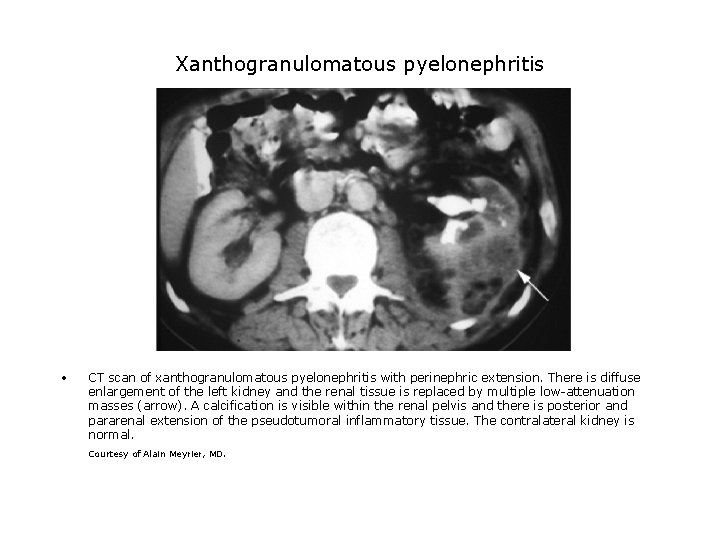
Xanthogranulomatous pyelonephritis • CT scan of xanthogranulomatous pyelonephritis with perinephric extension. There is diffuse enlargement of the left kidney and the renal tissue is replaced by multiple low-attenuation masses (arrow). A calcification is visible within the renal pelvis and there is posterior and pararenal extension of the pseudotumoral inflammatory tissue. The contralateral kidney is normal. Courtesy of Alain Meyrier, MD.

Xanthogranulomatous pyelonephritis • Næstum því alltaf unilateral • Gerist í 1% allra nýrnasýkinga • Sjaldgæft hjá börnum en finnst þó í 16% tilfella þar sem hefur verið gerð nephrectomia hjá börnum • Microscopiskt • Þrjú lög – Innsta lag með necrosu, leukocytum, lymphocytum, plasmafrumum og macrophögum – Miðjulag með vasculeruðum granulationsvef með dreifðum blæðingum – Bólgufrumurnar með miklu lipid-hlöðnum macrophögum – Ysta lag einkennist af risafrumum og cholesterol clefts – Pathognomiskt: Lípíð-hlaðnir froðumakróphagar með bæði krónískum og akút-fasa bólgufrumum – NB Focal abscesses may be observed

Xanthogranulomatous pyelonephritis Etiologia og pathophysiologia • Nákvæm etiologia ekki þekkt • Gerist eftir langvarandi obstruction eða sýkingu • XPN verður vegna bólgu sem er hugsanlegt að sé afleiðing af galla í macrophögum til vinnslu á bakteríum (Afinn? ) • Það sem veldur uppsöfnun á lípíðum og cholesteróli í skemmdinni er ekki vel skilið – Hefur verið stungið upp á abnormal lipid metabolisma • Líkist mjög renal cell carcinoma

Xanthogranulomatous pyelonephritis Greining • XPN er langoftast ruglað við renal carcinoma vegna klínískrar myndar og útlits myndgreiningarniðurstaðna – Getur verið ógjörningur að greina þarna á milli – Berklar hafa komið í ljós þegar þetta var grunað – Þarf að greinast histologiskt • Sönnun um króníska þvagfærasýkingu og niðurstöður CT auðvelda greiningu • Cancer og XPN mjög sjaldan á sama tíma

Xanthogranulomatous pyelonephritis Meðferð • Ef algjör eyðilegging á nýra – Fjarlægja það eftir gjöf sýklalyfja til að ná tökum á staðbundnu sýkingunni • Sjúklingar með staðbundna formið (venjulega börn) eða sjúklingar með bilateral sjúkdóm – Meðhöndluð með partial nephrectomy – Farið að gera laparoscopiu fyrir ákveðin tilfelli með ágætum árangri • Lyfjameðferð hefur stundum dugað en sjaldgæft • Sýklalyf oft gefin fram að aðgerð og eftir – Við proteus eða E. coli (Ps. aeruginosa verið lýst)

Xanthogranulomatous pyelonephritis Horfur • Almennt góðar • Dauði mjög sjaldgæfur í kjölfarið á XPN – Morbidity þó töluvert • Vinna sjúkling upp með tilliti til undirliggjandi oraka á myndun XPN

Aftur að tilfellinu!

Myndgreiningarsvar • „Inngrip gert á skurðstofu og voru engar myndir teknar. • Byrjað var á að stinga á vökvahólfi í fyrirferð í efri pól vinstra nýra. Notuð 0, 9 mm nál og tókst að draga út um 5 mm af greftri úr vökvahólfinu. Síðan tekið eitt vefjasýni frá meira solid hluta fyrirferðarinnar. Þá var notuð 1, 2 mm nál og tekið eitt sýni sem sett var í formalín. “ • Sent í • • • alm. ræktun berklaræktun Svepparæktun grams-litun tekið vefjasýni

Meðferð • Sett á clafuran meðferð strax eftir ástungu empiriskt • Meðhöndla síðan eftir niðurstöðu úr ræktunum og meta árangur með blóðrannsóknum og ómun m. t. t. meðferðarlengdar
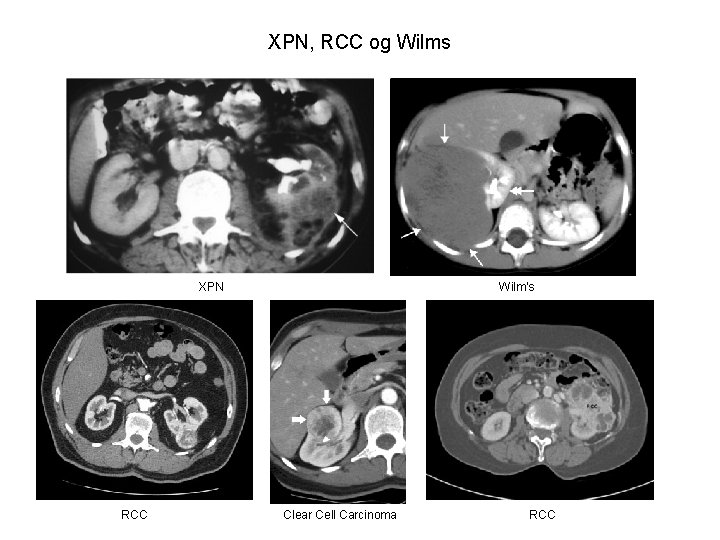
XPN, RCC og Wilms XPN RCC Wilm’s Clear Cell Carcinoma RCC

Getum við lagt 2 og 2 saman?

PAD • Svar ekki komið!

Heimildir 1. 2. 3. 4. 5. 6. 7. 8. Alain Meyrier, Xanthogranulomatous pyelonephritis, Up. To. Date, topic llast updated october 4, 2007. Joe D Mobley III et al. , Xanthogranulomatous Pyelonephritis, e. Medicine, Infections and Related Inflammatory Conditions, updated Jun 11, 2008. Kush Sachdeva et al. , Renal Cell Carcinoma, e. Medicine, Carcinomas of the Genitourinary Tract, updated june 25, 2009. Kumar, V, et al. , Robbins Basic Pathology, 8 th ed. , Sunders Elsevier, Philadelphia, 2007. Murali Chintagumpala, Jodi A Muscal, Treatment and prognosis of Wilms tumor, Up. To. Date, last updated august 11, 2009. Michael B atkins, Evaluation of a solid renal mass, Up. To. Date, topic last updated september 25, 2009. Sue C. Kaste et al. , Wilms tumour: prognostic factors, staging, therapy and late effect, 2008. Pediatr Radio 38: 2 -17, DOI 10. 1007/s 00247 -007 -0687 -7. T. W. Sadler, Langman’s Medical Embryology, 9 th ed. , Lippincott, Williams & Wilkins. Philadelphia, 2000.
- Slides: 58