KARDYOJENK OK Prof Dr Yusuf Atmaca Tanm ve

































- Slides: 36

KARDİYOJENİK ŞOK Prof. Dr. Yusuf Atmaca

Tanım ve Epidemiyoloji Şok Dokularda oksijen sunumu ile oksijen ihtiyacı arasındaki dengesizligin yarattıgı dolaşım yetersizliğidir.

Tanım ve Epidemiyoloji ü ABD’ de yılda 1 milyondan fazla hasta acil servise başvurmakta ü Gorunum kompanse kalp yetmezliği gibi gizli veya kardiyak arrest gibi aşikar. . ü Agresif tedaviye rağmen mortalite yuksek – Septik şoktaki hastaların %30 -45’i – Kardiyojenik şoktakilerin %60 -90’ı 1 ay icinde olmektedir

Şok Tipleri ü Hipovolemik (kanama, kusma, diyare vb. ) ü Obstrüktif (P. emboli, kardiak tamponad, tansiyon pnomotorax) ü Kardiyojenik (MI, miyokardial kontüzyon) ü Nörojenik(Beyin, beyin sapı ve spinal kord yaralanması) ü Septik (En sık etkenler gr (-) ve gr (+) bakterilerdir ü Anaflaktik (Hava yolu ödemi, vasodilatasyona neden olan mediatör salınımı ile meydana gelir)

Kardiyojenik Şok • Azalan KO’dan doğan yetersiz doku perfüzyonu veya aşırı dolaşan volüm • En sık akut MI takiben olur • Mortalite >%50

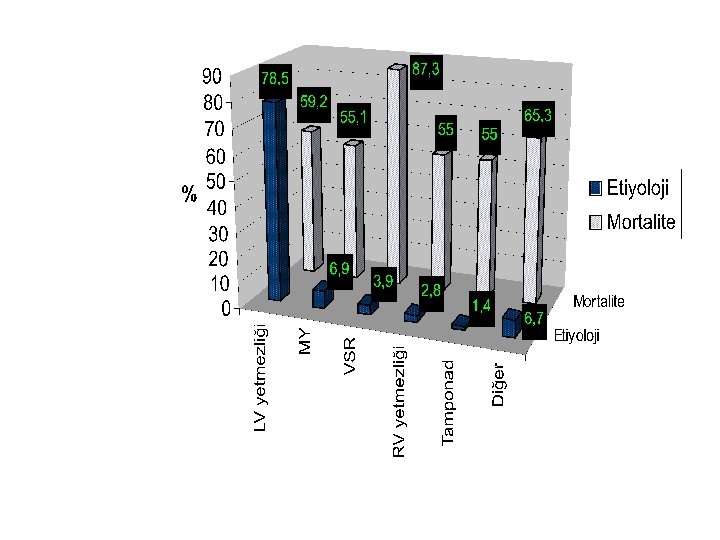
KARDİYOJENİK ŞOK RİSK FAKTÖRLERİ • Yaş • Bayan cinsiyet • İskemik olayı izleyen; – Yetersiz ejeksiyon fraksiyonu – Geniş enfarkt – Prox. LAD oklüzyonu – Ant. MI – Çoklu damar hastalığı • Geçmiş medikal öykü(DM, KKY, geçirilmiş MI)

PATOFİZYOLOJİ • En sık neden; geniş MI sonrası myokard Depresyonu • Azalmış kontraktilite→pompa yetersizliği→ CO↓→koroner arter hipoperfüzyonu • LV %40’ı azalmışsa sıklıkla şok gelişir

PATOFİZYOLOJİ • AMI sonrası SIRS meydana gelir • Sistemik inflamatuar mediatörler(sitokin, NO sentaz)salınır • Artan NO , myokard kontraktilitesini azaltır • Tek merkezli çalışma; nonselektif NO sentaz inhibitörleri sağ kalımda ümit verici

Nedenleri: Ø Akut miyokard infaktüsü o Pompa yetmezliği ü Büyük infaktüs ü Sol ventrikül disfonksiyonu olanlarda yeni gelişen küçük infaktüs ü Reinfarktüs ü İnfarkt alanının genişlemesi (ekspansiyon) o Diğer mekanik komplikasyonlar ü Akut mitral yetmezliği (papiller kas rüptürüne bağlı) ü Ventriküler septum rüptürü ü Serbest duvar rüptürü ü Perikard tamponadı o Sağ ventrikül infaktüsü Ø Diğer nedenler o Son dönem kardiyomiyopatiler o Miyokardit o Miyokardiyal kontüzyon o Uzamış kardiyopulmoner bypass o Ciddi miyokard disfonksiyonuna neden olan septik şok o Sol ventrikül çıkış yolu darlıkları (AD, HKMP) o Sol ventrikül doluşunun ciddi olarak engellenmesi (MD, LA miksoma) o Akut mitral yetmezliği (korda rüptürü) o Akut aort yetmezliği


İnsidans: ST yüksekliği olan Mİ’de %7, 2 ST yüksekliği olmayan Mİ’de %2, 5 -2, 9 Şokun oluşma zamanı: Ø Hastaneye başvuru sırasında KŞ varlığı %10 -15. Ø MI sonrası median oluşma zamanı 5*-6** saat, hastaneye başvurudan sonra median oluşma zamanı 4 saat. (*SHOCK trial, **SHOCK registry) Mİ tipine göre oluşma zamanı (GUSTO-IIb verileri): ØST yükselmesiz Mİ median 76 saat (20, 6 -144, 5) Ø ST yüksekliği olanlarda median 9, 6 sa (1, 8 -67, 3) Kardiyojenik şok: • Çoğu hastanede gelişir • ST yüksekliği olan Mİ’de daha erken oluşur

FİZİK MUAYENE • Hipoperfüzyon→bilinç bulanıklığı • Nabız basıncı 20 mm Hg ↓ • Kompansatuar sinüs taşikardisi • Taşipne → agonal solunum • Pulmoner ödem→ ral • Juguler venöz dolgunluk, HJR

FİZİK MUAYENE • Sağ ventrikül enfarktında hipotansiyon ve JV dolgunluğa rağmen AC normal olabilir • Siyanoz, soğuk ve alacalı extremite • Periferal ödem • Terleme (semp. SS aktivasyonu)

TANI • Düşük kardiyak output, doku hipoperfüzyon bulguları (hipotansiyon, mental durum değişiklikleri, soğuk alacalı deri) • Volüm yüklenme bulguları (dispne, ral)

Kardiyojenik Şokun Hemodinamik. Tanı Kriterleri • Sistolik kan basıncı (SKB) <90 mm. Hg ü Kardiyak disfonksiyona bağlı olacak ü Sıvı replasmanına cevap vermeyecek ü 1 saat süreli olacak • Periferik hipoperfüzyon bulguları (Soğuk, soluk ve nemli cilt, mental değişiklikler, oligüri) • Kardiyal indeks <2, 2 L/dk/m 2 • PCWP > 18 mm. Hg • İnotroplarla 1 saat içinde SKB’nin >90 mm. Hg’ya çıkarılabilmesi • Hipotansiyonu olup 1 saat içinde ölenlerde diğer kriterler varsa

Ayırıcı tanı: Ø Aort diseksiyonu Ø Pulmoner emboli Ø Metabolik, toksik nedenler o Kalsiyum kanal blokeri veya beta bloker aşırı dozu o Asidoz, hiperkalemi, hipoksemi o Tiroid krizi o Miksödem koması o Addison krizi Ø Barsak iskemisi veya infarktüsü Ø Abdominal aorta rüptürü Ø Sepsis Ø Kanama Ø Anafilaksi

Genel yaklaşımlar ve destek tedavileri: Ø EKG Ø Ekokardiyografi Ø Arteriyel yol açılması (kan gazı, kan basıncı takibi) Ø Pulse oksimetrik takip Ø Sonda takılıp idrar çıkışının takibi Ø Swan-Ganz kateterizasyonu Ø İABP takılması (Kardiyojenik Şokta) Ø İlaç tedavileri

LABORATUAR • Spesifik tanısal markerı yok • Kardiyak markerler eşlik eden MI yoksa yüksek olmayabilir • Hipoperfüzyon sonucunda laktat ↑ olabilir • Serum elektrolit, BFT, KCFT çalışılmalı • Arteryel kan gazı(CO 2 retansiyonu, asidoz derecesi, nedeni)

LABORATUAR • BNP; prognostik bir gösterge; – Yüksek (-) prediktif değere sahip – Normal (10 picogr/ml↓) BNP değeri kardiyojenik şoku dışlar – Yüksek BNP değeri tanı koydurmaz • TK (anemi açısından) • İlaç düzeyleri (digoxin, etanol )

EKG • İskemi veya enfarkt • Aritmi ekartasyonu • Elektrolit anormallikleri • İlaç toxitesi • LV hipertrofisi→kr. kalp yetm. , HT

AKCİĞER GRAFİSİ » Pulmoner konjesyon » Ödem » Kerley çizgileri » Artmış pulmoner vaskülarite » Alveolar infiltrasyon » Plevral efüzyon Bu bulgular saatler içinde gelişebilir Bu bulguların yokluğu kardiyojenik şoku dışlamaz • Kardiyomegali saptanabilir • Alternatif tanıları göstermede(pnömoni, pnömotorax, aort diseksiyonu, perikardiyal efüzyon)faydalı

EKOKARDİYOGRAFİ • TTE; • Bozulmuş LV kontraktilite ve kardiyojenik şok tanısını desteklemede faydalı • Hipokinezi, akinezi, diskinezi, kompansatuar hiperkinezi • VSD, mitral regurjitasyon gibi mekanik nedenleri gösterir • Akut RV dilatasyon, triküspit yetmezlik, paradoks sisistolik septal hareket • Kardiyak tamponad bulgularını göstermede

HEMODİNAMİK MONİTÖRİZASYON • CO↓ ve LV basıncı↑ • Kardiyojenik şokta; – kardiyak index 2. 2 L/dk/m² ↓ ve – LV enddiyastolik basınç (pulmoner arter oklüzyon basıncı 18 mm Hg↑)

Hipotansif hastaya yaklaşım • 1 -Kalp debisi azalmış mı? *Nabız basıncı *Deri -azalmış(80/60) -artmış(80/30) -soğuk, siyanozlu -ılık, pembe *Anamnez ve lab. -hipervolemi -kardiyak sorun -ateş -lökositoz/lökopeni -infeksiyon odağı -immünsupresyon -hepatik sorun *TANI SEPTİK ŞOK

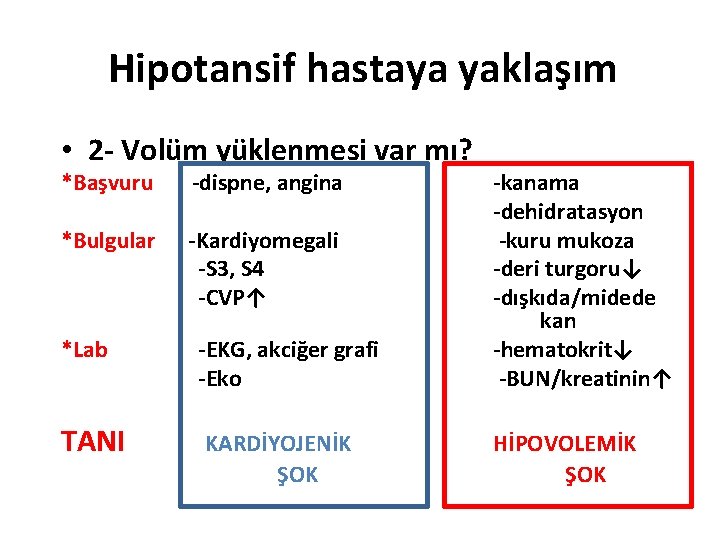
Hipotansif hastaya yaklaşım • 2 - Volüm yüklenmesi var mı? *Başvuru -dispne, angina *Lab -EKG, akciğer grafi -Eko -kanama -dehidratasyon -kuru mukoza -deri turgoru↓ -dışkıda/midede kan -hematokrit↓ -BUN/kreatinin↑ *Bulgular -Kardiyomegali -S 3, S 4 -CVP↑ TANI KARDİYOJENİK ŞOK HİPOVOLEMİK ŞOK

Hipotansif hastaya yaklaşım • 3 -Uyumsuz bulgu var mı? -Kalp tamponadı -Akut pulmoner emboli -Sağ ventrikül infarktüsü -Anafilaksi -Spinal şok -Adrenal yetersizlik -Multipl etyoloji

TEDAVİ • AİRWAY; CPAP/BPAP , entübasyon OAB 60 mm. Hg↑, sistemik arteriyel basıncı 90 mm. Hg ↑ tutmak, oksijenizasyon ve yeterli hemoglobin duzeyleri (erken hedefe yonelik tedavi) beyni ve koronerleri hipoperfuzyondan korur sağkalımı arttırır • Kardiyak monitörizasyon, damar yolu • Hipoksi, hipovolemi, ritm, elektrolit anormallikleri, asit baz bozukluklarının düzeltilmesi

TEDAVİ • AMI ‘de aspirin ve heparin mortaliteyi azaltır • Göğüs ağrısı varsa sistolik KB 90 mm Hg↑ IV nitrogliserin veya morfin • Hipotansiyonla seyreden RV enfarktında sıvı verilebilir(100 -250 ml normal salin)

TEDAVİ • Pulmoner konjesyon+hipotansiyon var ve sıvı tedavisi ile düzelme olmamışsa vazopressörler veya inotroplar verilebilir. • İnotroplar koroner arter perfüzyon düzeltme girişimine kadar zaman kazandırır.

KARDİYOJENİK ŞOKTA İNOTROPİK İLAÇLAR

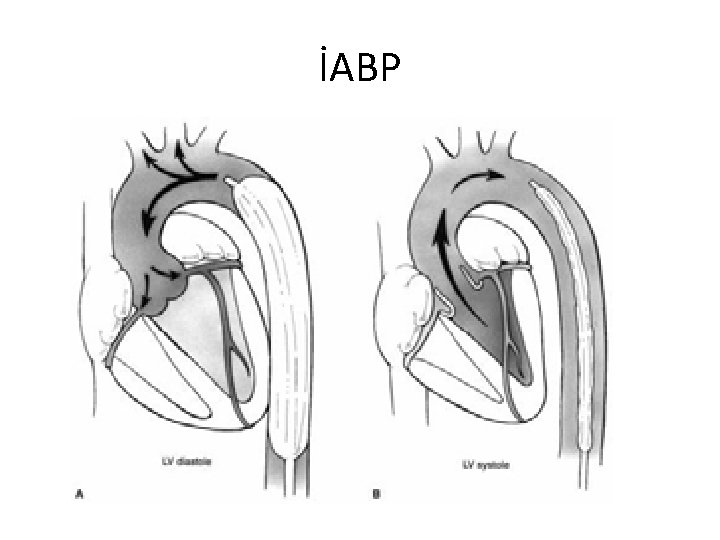
İABP • Şok; bu ajanların kullanılmasına rağmen devam ediyorsa İABP mekanik inotrop olarak uygulanabilir. • Afterload↓ • Diastolik P↑ • Girişimsel tedavi yapılması için zaman kazandırır • Akut VSD dobutamin, nitroprussid, İABP ile tedavi edilir.

İABP

TEDAVİ • Acil koroner girişim kardiyojenik şokun kesin tedavisinde trombolitik tedaviye tercih edilir. • Acil koroner girişimde survive en fazla sonra sırasıyla İABP + Trombolitik tedavi, Trombolitik tedavi.

Erken Revaskülarizasyon • Klas A öneri: • STEMI, 75 yaş↓, şok başlangıcı 18 h↓» PCI, CABG • Klas B öneri: • Litik tdv. KE olan STEMI, 30 dk

Sonuclar ü Her zaman değil ama genellikle hipotansiyonla Birliktedir ü Yaygın doku hipoperfuzyonu tek başına inflamatuvar yanıtı aktive edip kaskatı başlatabilir Hicbir vital bulgu tanıda yeterli değil

Sonuclar üHicbir laboratuar değeri spesifik ve sensitif değil ü Volum replasmanı ve vazoaktif ajanlar entubasyon ve pozitif basınclı ventilasyondan once kullanılmalı ü OAB 60 mm. Hg↑, sistemik arteriyel basıncı 90 mm. Hg ↑ tutmak, oksijenizasyon ve yeterli hemoglobin duzeyleri (erken hedefe yonelik tedavi) beyni ve koronerleri hipoperfuzyondan korur sağkalımı arttırır