KANSER PATOLOJ 1 Kanser bir organ veya dokudaki

KANSER PATOLOJİ 1

Kanser, bir organ veya dokudaki hücrelerin düzensiz olarak bölünüp çoğalmasıyla beliren kötü huylu tümörlere denir. Genel anlamda ise kanser vücudumuzun çeşitli bölgelerindeki hücrelerin kontrolsüz çoğalması ile oluşan 100'den fazla hastalık grubudur. Çok çeşitli kanser tipleri olmasına rağmen, hepsi anormal hücrelerin kontrol dışı çoğalması ile başlar. Tedavi edilmez ise ciddi rahatsızlıklara, hatta ölüme dahi neden olabilir. 2
3

KANSERİN MOLEKÜLER TEMELİ Kanser gelişimi, çoğunlukla çevresel faktörlere daha az olarak da kalıtsal eğilime bağlıdır. Bunların hangisi olursa olsun, bir kanserin ortaya çıkmasında temel olay hücrenin genetik materyalinde oluşmaktadır. Bu nedenle kanser, genetik bir olaydır. Ölümcül olmayan (nonletal) genetik hasar, karsinogenezisin temelini oluşturur. Bu tür genetik hasar veya mutasyon için; kimyasal maddeler, radyasyon, viruslar gibi çevresel faktörler etkili olabilir. 4

Kanserde genetik hipotez, genetik hasara uğrayan tek bir öncü hücrenin klonal büyümesi ile ortaya çıkan bir tümör kitlesi olarak oluştuğunu destekler. Tümör oluşumunun moleküler temelinde “genetik bir hasar yatar” denilmektedir. Bu hasar, şu dört gen üzerine odaklanabilir: (1)Hücrelerde çoğalmayı hızlandıran genlerin aktivasyonu, artımı vardır. (2) Büyümeyi baskılayan (kanser supresor) genlerde inaktivasyon görülür. Genlerde sayıca azalma mevcuttur. (3) Programlanmış hücre ölümünü (apoptozis) düzenleyen genlerde hasarlar mevcuttur (4) DNA hasarlarının onarımını regüle eden genlerde bozukluklar söz konusudur. 5

Hemen tüm örneklerde hücre çoğalması; hücre mitozunu kontrol eden genlerin mutasyonu veya anormal aktivasyonu sonucu oluşur ve bu çoğalma, kanser oluşmasının nedenidir. Kanser hücrelerinde otonom hücre büyümesini hızlandıran genlere, onkogenler (kanser genleri) adı verilir. 1980 ve 90’lı yıllarda yaklaşık 100 farklı “onkogen” keşfedilmiştir. Bunlar, normal hücrelerde bulunan protoonkogenlerin mutasyonu ile ortaya çıkar ve hücre çoğalmasını hızlandırmasıyla karakterlidir. Onkogenler, protoonkogenlerin değişime uğramış şekilleridir. Protoonkogenler normal hücre büyümesini promote eden genlerdir. Onkogenlerin, normal hücreleri malign hücrelere dönüştürdüğü kabul edilir. 6

Buna karşın bütün hücrelerde spesifik onkogenlerin aktivasyonlarını süprese eden (baskılayan) genler de vardır. Bunlara “antionkogen”ler adı verilir. Bunlardan birisi TP 53 dür. Bu antionkogenlerin kaybı veya inaktivasyonu, onkogenlerin aktivitelerine neden olur. Bunu da kontrolsuz hücre büyümesi olan, kanserin oluşması izler. İnsan kanserlerinin % 70 inden fazlasında bu gen defektlidir. TP 53 bir tümör supresor (baskılayıcı) gendir. Insan kanserlerinde en sık mutasyona uğrayan genlerden birisidir ve multi fonksiyona sahiptir. TP 53 antiproliferatif (çoğalmayı önleyici) etki gösterir, ayrıca apoptozisi düzenlemesi de aynı derecede önemlidir. Bu gen, hücre siklusunda G 1’den S fazına geçişi önler. Böylelikle döngüsü duran hücrede DNA onarımı sağlanır. Sonuçta yeni normal hücreler oluşur. 7

DNA hasarı onarımından sorumlu olan genlerdeki yetersizlik, genlerde yaygın mutasyonlara neden olur ve buna bağlı olarak kolaylıkla neoplastik transformasyonlar meydana gelir. Genlerdeki hasarlar, karsinogenezis olayındaki başlıca hedef noktalarıdır. Bu genlerdeki değişimler sonucu, neoplastik hücreler gelişir. Karsinogenezis; hem fenotip ve hem de genetik düzeyde çok basamaklı bir olaydır. Bir malign neoplazmda; ü Hızlı büyüme, ü Lokal invazivlik ü Uzak metastaz yapma yeteneği gibi, pek çok fenotipik özellik vardır. 8

Bu özellikler aşamalı bir şekilde kazanılır ve bu karakteristik işlemler tümör progresyonu (ilerleyişi) olarak tanımlanır. Moleküler düzeydeki ilerleme ise, DNA onarımındaki bir defekt ile meydana gelen genetik lezyonların ardarda birikimiyle ortaya çıkar. Tümör ilerlemesinin yakıtı olan genetik değişiklikler, yalnızca büyümeyle ilgili genleri değil, angiogenezle, invazyonla ve metastazla ilgili genleri de etkiler. 9

TP 53 Genin Karsinogenezisdeki Fonksiyonu Karsinojenlerin veya hipoksinin neden olduğu DNA hasarında, normal hücrede bulunan TP 53 geni aktifleşir ve hasarlı DNA molekülüne bağlanır. Hasarlı genlerde mevcut hasarı onarmaya çalışır ve yeni kopyalamaları düzenler. Bu işlem aşağıdaki şekillerden biriyle sonuçlanır: 1 - TP 53 geni, hücre döngüsünü G 1 fazında durmasına neden olur. Bu durma zamanında onarım başarıyla sağlanır. Mutasyonu onarılmış normal hücreler oluşur. 2 - Bu G 1 fazındaki durma süresindeki onarım, başarısız olur. Onarılamamış hücre, apoptozis ile ölüme gideceğinden hücre yok olur. 3 - Bu bölümde apoptozis geni (TP 53) harekete geçirilerek, doğrudan apoptozis sağlanarak, hücre yok edilir. 10

TP 53 geni mutasyonlu hücre veya TP 53 geni kayıplı hücrelerde DNA hasarı meydana getirilirse, haliyle TP 53 gen aktivasyonu söz konusu olamaz. Böyle durumda hücre döngüsünün durmaması ve DNA onarımının yapılamaması söz konusudur. Sonuçta mutasyona uğramış (mutant) hücreler ortaya çıkar. Yeni ek mutasyonlar meydana gelir. Bunlar çoğalır, birikir ve hücre artışı yanında, malign transformasyonlar oluşur. 11

Kanserde yaygın olarak kullanılan tedavi yöntemleri cerrahi, radyoterapi ve kemoterapidir. Daha az sıklıkla hormon tedavileri, biyolojik tedavi yöntemleri ve hedefe yönelik tedaviler kullanılır. Bu tedavi yöntemleri tek başına veya birlikte uygulanmaktadır. İlk uygulanan tedavi genellikle birinci basamak tedavi olarak bilinmektedir. Birinci basamak tedavinin arkasından verilen tedavi adjuvan tedavi olarak adlandırılır. Cerrahi tedaviden sonra uygulanan kemoterapi adjuvan tedavidir. İlk basamak tedaviden önce uygulanan tedavide neoadjuvan tedavi olarak adlandırılır. 12

Kanser tedavisi giderek daha çok özel uzmanlık gerektirir hale gelmektedir, tedavi genellikle medikal onkoloji uzmanı tarafından yönlendirilen bir ekiple yürütülmektedir. Tedaviye başlamadan önce tedavinin hedeflerini, ne kadar süreceğini ve potansiyel yan etkilerini bilmek isteyeceksiniz. Kanser tedavisinde önemli bir noktada hastalar ve hasta yakınlarının, doktorları ve onların önerdikleri tedavi konusunda kendilerini rahat hissetmeleridir. Bazen tedaviniz konusunda ikinci bir görüş almak isteyebilirsiniz. 13

Kemoterapi, kanser hücrelerini yok etmek veya bu hücrelerin büyümesini kontrol altına almak için antikanser ilaçlar kullanılarak yapılan tedavidir. Kanser tedavisinde tek başına veya cerrahi ve radyoterapi ile birlikte uygulanabilir. Kanser tedavisinde kemoterapinin amacı hastalığın tipine ve yaygınlığına göre değişmektedir. Kemoterapi uygulamadaki amaçlar: Ø Hastalığı tedavi etmek Ø Kanser hücrelerinin çoğalmasını önleyip, yayılmasını yavaşlatarak hastalığın kontrol altına alınmasını sağlamak Ø Hastalığa bağlı şikayet ve belirtileri ortadan kaldırarak kişinin yaşam kalitesini artırmak Ø Cerrahi veya radyoterapi sonrası uygulandığında hastalık nüksünü azaltmak Ø Cerrahi veya radyoterapi öncesi uygulanarak yapılacak lokal tedavileri kolaylaştırmak 14

Kemoterapi İlaçları Nasıl Etki Eder? Vücuttaki normal ve sağlıklı hücrelerin gelişim ve ölüm süreci bir düzen ve kontrol içinde yürür. Oysa kanser hücrelerinin büyümesi ve ölümü bu kontrol sürecinden çıkmıştır ve bu hücreler kontrolsüz bir şeklide büyüyüp çoğalmaya başlar. Kemoterapi ilaçlarının hemen hepsi kan yolu ile vücuda dağılarak kontrolsüz çoğalan hücrelere ulaşarak bu hücreleri öldürür veya kontrolsüz büyümesine engel olur. Kemoterapi ilaçları bir taraftan bu kötü hücreleri yok ederken diğer taraftan vücuttaki normal hücreler üzerine de etki etmektedir. Bu da vücutta kemoterapiye bağlı bir takım yan etkiler ile kendini gösterir. Ancak mevcut ilaçların normal hücreler üzerine olan istenmeyen bu etkileri geçicidir. 15

Kemoterapi Nasıl ve Nerede Verilir? Kemoterapi ilaçlarının vücuttaki uygulama şekli farklı yollarla olabilir. Halen tedavi uygulamada dört farklı yol kullanılmaktadır: 1. Ağız yoluyla (oral). İlaçlar hap, kapsül veya solüsyon tarzında ağızdan alınabilir. 2. Damar yoluyla (intravenöz). Kemoterapi ilaçlarının en sık uygulandığı yöntemdir. İlaçlar seruma katılarak veya doğrudan enjektör ile damar içine verilerek yapılan uygulamadır. Genelde kol ve el üstündeki damarlar bu işlem için kullanılır. Damardan tedavi uygulamalarında bazen port, kateter ve pompa gibi farklı aletler de kullanılabilmektedir. 3. Enjeksiyon yoluyla. İlaçlar bazen kas içine (intramusküler) veya cilt altına (subkutan) direkt enjeksiyon yolu ile verilebilir. Diğer bir enjeksiyon yöntemi de ilacın direk tümör dokusu içerisine uygulanmasıdır (intralezyoner). 4. Haricen cilt üstüne (topikal). İlacın direkt dışardan cilt üzerine uygulanmasıdır. 16

Kemoterapi Günlük Yaşantıyı Nasıl Etkiler ve Hasta Ne Hisseder? Kemoterapi alırken hastalarda tedaviye bağlı çeşitli yan etkiler gelişse de birçok hasta günlük yaşantısında ciddi kısıtlamalar yapmadan devam ettirmektedir. Genelde bu yan etkilerin şiddeti alınan ilaçların çeşidine ve yoğunluğuna göre değişmektedir. Hastanın genel durumu, hastalığının yaygınlığı ve hastalığın yol açtığı belirtiler de bu süreci etkileyebilmektedir. Kemoterapi tedavisi alırken birçok hasta çalışma hayatlarına devam edebilmektedir, ancak bazen tedavi sonrası yorgunluk ve benzeri semptomlar çok olursa hasta bu dönemi akitvitelerinde kısıtlamaya giderek istirahatle geçirebilir. Her ne kadar tedaviye bağlı bir takım şikayetler olsa bile bu hastaların kendilerini toplumdan izole etmelerini ve günlük yaşamlarında ciddi değişiklikler yapmasını gerektirmez. 17

Kemoterapi Alırken Hasta Ağrı Hisseder mi? Kemoterapi ilacı verilirken hasta ağrı hissetmez. Ancak bazen kemoterapi ilacı iğnenin takılı olduğu bölgeden damar dışına sızabilir. Bu da ilacın takılı olduğu bölgede ağrı, kızarıklık, yanma ve şişlik gibi şikayetlere sebep olabilir. Böyle bir durumda hemen tedavi uygulayan hemşireye haber verilip damar yolunun yerinde olup olmadığından emin olana kadar kemoterapi uygulaması durdurulmalıdır, aksi takdirde ilacın damar dışına kaçışı o bölgede ciddi doku hasarına sebep olabilir. 18

Kemoterapinin Olası Yan Etkileri Nelerdir? Kemoterapi bir yandan vücuttaki kanserli hücreleri yok etmeye çalışırken diğer yandan normal hücrelere etki ederek yan etkilerin çıkmasına sebep olur. Kemorapiye bağlı olası yan etkiler ve bu yan etkilerin şiddeti, alınan ilaçlara ve kişisel duyarlılıklara göre değişmektedir. Kemoterapi ilaçlarından en çok etkilenen normal hücreler vücutta en hızlı çoğalan hücrelerdir. Hızlı çoğalma yeteneğine sahip bu hücrelerin başında saç, kemik iliğinde gelişim gösteren kan hücreleri, sindirim sistemindeki hücreler gelir. Bu nedenle ilaçların en fazla istenmeyen etkileri bu sistemler üzerinde görülür. Buna rağmen bu hücreler hızlı çoğalma ve yenilenme özelliği sebebi ile kısa sürede çoğalarak kemoterapinin bu olumsuz etkilerini ortadan kaldırırlar. 19

Kemoterapiye Bağlı En Sık Karşılan Olası Yan Etkiler: Halsizlik: Tedavi sonrası en sık karşılan yan etkilerin başında gelir. Halsizlik kansızlık (anemi) veya hastanın tükenmişlik duygusu gibi çok çeşitli sebeplere bağlı olabilir. Eğer sebep kansızlık ise kan transfüzyonu ile halsizlik ortadan kaldırılabilir, psikolojik sebeplere bağlı halsizlikte ise bu konuda uzman birinden yardım alınabilir. Bulantı ve Kusma: Tedavi öncesi hastaların en çok endişe ettiği konuların başında gelir. Kemoterapiye bağlı bulantı ve kusma tedaviden hemen sonra ortaya çıkabileceği gibi tedavi bitiminden birkaç gün sonra da ortaya çıkabilir. Bazen de hastalarda tedaviye başlamadan beklenti bulantısı denilen bulantı görülebilir. Bulantı ve kusma şikayeti, günümüzde yeni geliştirilen ilaçlar sayesinde önüne geçilebilecek veya en aza indirilebilecek bir durumdur. 20

Saç Dökülmesi: Bazı kemoterapi ilaçları geçici olarak saç dökülmesi yapabilir. Saç dökülmesinin derecesi alınan ilacın cinsine ve dozuna göre değişmektedir. Genelde saç dökülmesi tedavi başladıktan 2 -3 hafta sonra ortaya çıkar. Bu geçici bir süreçtir, tedavi tamamlandıktan 3 -4 hafta sonra saçlar tekrar çıkmaya başlayacaktır. Kan Değerlerinin Düşmesi: Kemoterapi alırken vücutta hem kırmızı kan hücreleri, hem beyaz kan hücreleri, hem de trombositlerde düşme görülebilir. Bunun sebebi ilaçların kemik iliğinde kan yapımını baskılamasıdır. Kırmızı kan hücreleri oksijen taşıyan hücrelerdir ve eksikliğinde; halsizlik, çabuk yorulma, çarpıntı gibi belirtiler ortaya çıkar. Beyaz kan hücreleri vücudun mikroplara karşı savunmasında görev yapar ve sayısı azaldığı zaman kişi çok kolay enfeksiyon kapabilir. Trombositler ise kanın pıhtılaşmasından sorumludurlar. Sayıca azalmalarında vücutta kolay morarmalar, kolay burun ve diş eti kanamaları gibi kanamalar görülebilir. 21

Ağız Yaraları: Kemoterapi ilaçları bazen ağız içinde iltihabi yaralara sebep olabilir. Hastaların ağız hijyenine dikkat etmeleri, çok sıcak veya çok soğuk içeceklerden kaçınmaları, dudaklarını kremlerle nemlendirmeleri ağız yaralarının en aza inmesini sağlayacaktır. İshal ve Kabızlık: Kullanılan kemoterapi ilacının cinsine bağlı olarak hastalarda ishal veya kabızlık görülebilir. Bu şikayetler diyet ve çeşitli basit ilaç tedavileri ile ortadan kaldırılabilir. Ancak bazen ishal beklenenden çok daha şiddetli olup damar yolundan sıvı desteği almak gerekebilir. Cilt ve Tırnak Değişiklikleri: Bazı kemoterapi ilaçları cilt renginde koyulaşma, soyulma, kızarıklık veya kuruluk gibi belirtilere, tırnaklarda koyulaşma ve kolay kırılmalara sebep olabilir. Bu durumda kolonya ve alkol gibi irritan maddelerden uzak durulmalıdır. Ilık su ile pansuman yapılabilir ve basit nemlendiriciler kullanılabilir. 22

Kemoterapi Alırken Hasta Nelere Dikkat Etmelidir? Daha öncede bahsedildiği gibi kemoterapinin istenmeyen bazı yan etkileri olabilmektedir. Bu nedenle aktif tedavi almakta olan hastaların günlük yaşantılarını fazla etkilememekle birlikte dikkat etmeleri gereken bazı önemli noktalar ve uymaları gereken bazı kurallar vardır. Bu hususlardan bazıları: ü Derece kullanmayı öğrenmelidir. Çünkü yüksek ateş ile birlikte beyaz küre sayısının düşmesi halinde acil tedavi gerekliliği vardır. Ateşi yükselen her hasta mutlaka bir sağlık kuruluşuna başvurmalıdır. ü Enfeksiyonu olan bireylerden uzak durulmalıdır. Ayrıca çevresindekilerle sarılma, öpüşme gibi yakın temastan kaçınmalıdır. ü Havasız, tozlu, sigara dumanı olan ortamlardan uzak durmalı, odasını sık havalandırmalıdır. Sigara kullanıyorsa azaltmalı ve bırakamaya çalışmalıdır. 23

ü Meyve ve sebzeleri iyice yıkamalı, sütü pastörize veya iyice kaynatıp içmelidir. ü Doktoru tarafından sıvı kısıtlaması önerilmediği sürece bol sıvı almalı, özellikle yaz aylarında aldığı sıvı miktarını arttırmalıdır. ü İştahsızlık ve bulantı nedeni ile yemek yemede zorlanıyorsa az az ve sık yemeye çalışmalıdır. ü Mümkünse dışarıda, özellikle temizliğinden emin olmadığı yerlerde yemek yememelidir. ü Gerek ağız gerekse vücut temizliğine özen göstermeli, tırnaklarını derin kesmemeli, traş olurken jilet kullanmamalıdır. ü Tedavi alırken ve sonrasında kontrollerini aksatmamalı ve özellikle yaşadığı kemoterapi yan etkileri konusunda doktorunu bilgilendirmelidir. ü Kemoterapi alırken gerek diş çekimi, gerekse önerilen diğer tedaviler noktasında mutlaka takip eden doktorundan görüş almalıdır. 24
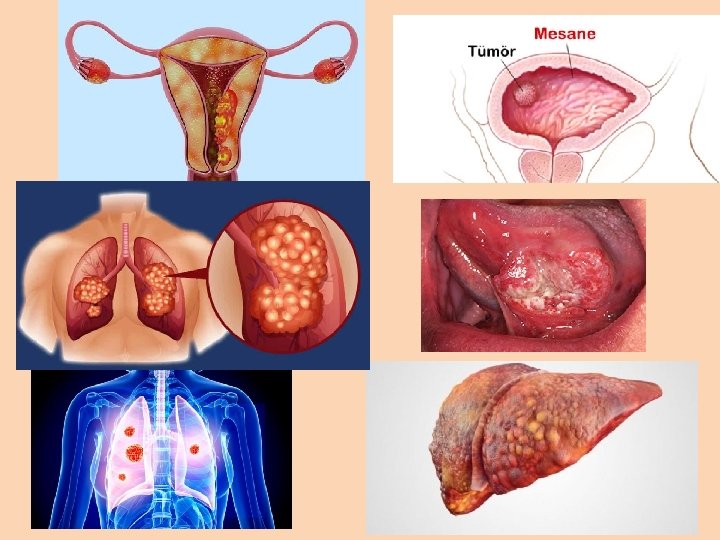
Cerrahi Tedavi ü Cerrahi, kanserli dokunun vücuttan çıkartılmasıdır. 25

ü Pek çok kanserde cerrahi tedavi uygulanan ilk yöntemdir ve bazı kanserlerde cerrahi tedavi ile şifa sağlanabilir. ü Cerrahi aynı zamanda tanının doğrulanması(biyopsi), evreleme, yan etkilerin ve ağrının azaltılmasında kullanılan bir tedavi yöntemidir. Cerrahi tedavinin yan etkileri, cerrahinin tipine ve hastanın tedavi öncesi genel sağlık durumuna bağlıdır. En sık görülen yan etki, hastaların pek çoğunda kolaylıkla tedavi edilebilen ağrıdır. 26
Radyasyon Tedavisi Bugün için kanser tedavisinde etkili olan ana yöntemler; cerrahi, kemoterapi, ve radyasyon tedavisidir. Radyasyon tedavisi kanserli hastalara, Wilhelm Conrad Röntgen'in 1895’de X ışınını keşfinden hemen sonra uygulanmaya başlamıştır. Günümüze dek fizik ve bilgisayar teknolojisindeki gelişmelere paralel olarak gelişmiş ve son yıllarda modern radyasyon tedavi yöntemleri geliştirilmiştir. 27

Radyasyon tedavisi, Radyasyon Onkolojisi Kliniklerinde kanserli hastalarda tek yöntem olarak uygulanabildiği gibi, cerrahi ve kemoterapi ile beraber aynı anda ya da ardışık olarak uygulanabilir. Tüm kanserli hastaların %52’sine tedavinin bir aşamasında radyasyon tedavisi uygulanmaktadır. Radyasyon tedavisi veya daha bilinen adıyla radyoterapi, hastanın Radyasyon Onkolojisi uzmanı tarafından değerlendirilmesi ve uygulanmasına karar verilmesiyle başlar. Simulasyon işlemi sonrası radyasyon konusunda yetişmiş Fizik mühendislerinin de katılımıyla planlama ve fizik hesapları yapılır. Uygulama uzman doktor ve fizik mühendislerinin kontrol ve gözetiminde radyasyon teknikerleri tarafından yapılır. 28

Radyasyon tedavisi süresince, yan etkiler görülebilir. En sık rastlanılan yan etki halsizlik ve iştahsızlıktır. Radyoterapi, ışın verilen alan içindeki bölgede ciltte renk değişikliğine yol açacaktır. Bu bölge hastadan hastaya değişmekle birlikte radyoterapi ilerledikçe daha hassaslaşır. Bu bölgenin tahriş edilmemesi gerekir. Tedavi süresince dikkat edilmesi gereken diğer bir konu ise beslenmedir. Genellikle tedavinin cevabını değerlendirmek ve olası yan etkileri görmek amacıyla hastalar radyoterapi sonrasında da kontrollere çağrılır, ilk kontrol genellikle 1 -2 ay sonra, daha sonraki kontroller ise 3 ayda bir şeklindedir. 29

Biyolojik Tedavi Biyolojik tedavi immünoterapi olarak da bilinmektedir, kansere karşı vücut savunma mekanizmalarını harekete geçirir. İnterferon ve koloni stimülan faktör gibi biyolojik ajanlar vücut savunma mekanizmalarını onarırlar. Monoklonal antikorlar ve aşılar gibi özel biyolojik tedaviler de geliştir, ilmektedir. Monoklonal antikorlar laboratuvarda üretilen kanser hücre yüzeylerinde belli alanlara bağlanan maddelerdir. Kanser hücre yüzeyine bağlandıklarında hücrede fonksiyon gören proteinlerin sentezini etkiler. 30

Hormonal Tedavi Prostat kanseri ve meme kanseri gibi bazı kanserler vücutta hormon olarak adandırılan bazı maddelerin varlığında büyüyüp gelişirler. Hormonal tedavi vücuttaki hormon miktarını değiştirerek meme, prostat kanseri ve üreme sistemi kanserlerinin tedavisinde kullanılır. Örneğin tamoksifen vücuttaki östrojen miktarını azaltır ve hormona duyarlı meme kanserinin tedavisinde kullanılır. Hormonal tedavinin de potansiyel yan etkileri vardır, genellikle tedavinin tamamlanmasıyla ortadan kalkar. Yan etkiler kullanılan ilaca bağlıdır ve erkek ve kadında değişiklik gösterir. 31

Palyatif Tedavi ü Kanser tedavi edilebilir olmakla birlikte her zaman mümkün olmamaktadır. ü Palyatif tedavide amaç kanserin hangi evresinde olursa olsun kişinin kendini mümkün olduğunca iyi hissetmesini sağlamaktır. ü Palyatif tedavi fiziksel, ruhsal, psikolojik ve kişinin sosyal ihtiyaçlarına yönelik olabilir. Palyatif tedavi, küratif tedaviyle aynı anda devam edebilir. 32

Palyatif tedavide amaçlar : • Ağrı ve kansere ya da tedaviye bağlı diğer bulguların tedavisi, • Kişinin ruhsal ihtiyaç ve endişelerinin giderilmesi, • Kişinin sosyal ve mali ihtiyaçlarının ve ulaşım gibi temel ihtiyaçlarının giderilmesi, • Kişinin psikolojik ihtiyaçlarının ve depresyonun tedavisi, • Hastanın ölümünden sonrada hasta yakınları, hastanın arkadaşları ve bakıcılara desteğin sağlanmasıdır. 33
- Slides: 33