Journe dimpulsion samaritaine Premiers secours chez lenfant Urgences
















- Slides: 18

Journée d’impulsion samaritaine Premiers secours chez l’enfant: Urgences pédiatriques - intoxications. Dr. Mario Gehri, médecin- chef HEL

Généralités • 1 urgence sur 3 est pédiatrique • La majorité sont simples, « banales » , sans mise en danger de l’enfant • Certaines: oui! Danger vital – Les reconnaître – Les anticiper – Avoir les bons réflexes

Généralités: Urgences les plus fréquentes chez les enfants – Fièvres (infections) – Problèmes respiratoires • Pneumonies, bronchites, asthme • Rarement: corps étranger inhalé – Chutes, accidents, maltraitance – Problème médical « banal » , mais révélant une situation sociale difficile! – * Intoxications • > 4 000 appels/an au Centre antipoison – Tox/Zh; + 10% en 2005/2004! • 50% des intoxications concernent les petits enfants!

Histoire réelle et récente! • Vous croisez vos voisins devant chez vous: leur dernier garçon d’un an a tendance à s’endormir depuis 1 heure et ils partent à l’hôpital • Pas de fièvre, rhume et toux depuis 4 - 5 jours (paracetamol, sirop toux). Mange bien, a bien dormi (un peu toussé). Il est par ailleurs en bonne santé. • Extraction CE oreille il y a 1 semaine et chute du lit sans perte de connaissance il y a 10 jours. • Il s’endort, se réveille à la stimulation, sinon tout a l’air normal. Maman a mesuré la fièvre (38, 3). • A, B, C: OK

Garçon, 1 an (suite) • Que se passe- t’il? • Que faire? • Suite et fin: – – Multiples diagnostics évoqués Nombreux examens, tous négatifs, sauf … En reprenant l’histoire … Intoxication involontaire aux opiacés contenus dans le sirop!

Histoire réelle et récente (II) • Vous êtes appellés chez vos voisins: la petite fille de 18 mois vient d’ avaler « quelques » comprimés de Lexotanil que prend la maman le soir. La grand- maman qui le garde est toute paniquée • La petite Emma est par ailleurs en bonne santé. . • Elle va tout- à -fait bien et joue dans le salon • A, B, C: OK • Que faites- vous? • 10 minutes après, elle commence à avoir l’air fatiguée … • Que faites- vous?

Histoire réelle et récente (II, suite) • Suite: – S’endort de plus en plus – Arrivée des ambulanciers: • Ventilation au ballon – Arrivée du SMUR • Intubation, transfert CHUV – Retour à domicile 48 heures plus tard!

Autres histoires réelles • Brûlure grave lors d’un barbecue • Intoxication alcoolique sévère (Vodka du salon) • Détresse respiratoire brusque après avoir avalé un petit légo qui s’est enclavé dans le poumon • Morsure vipère aspic • Etc, etc, …

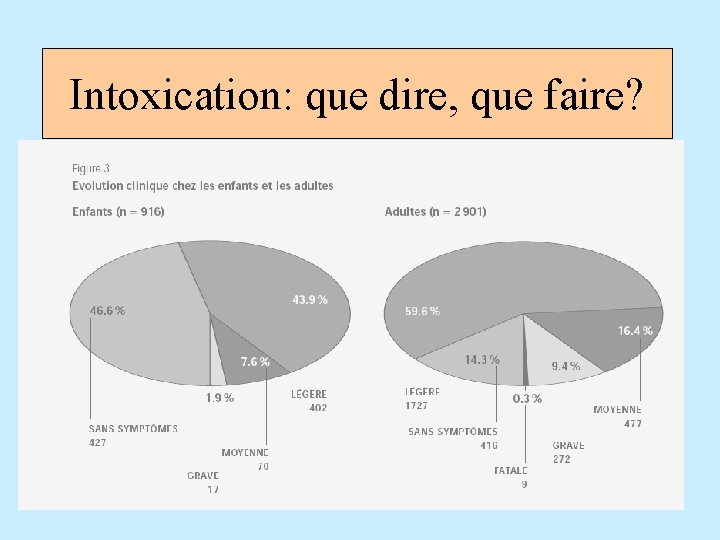
Intoxication: que dire, que faire?

Que faire? Chaîne de survie pédiatrique = chaîne des secours 1. 2. 3. 4. 5. Prévention RCP, BLS Appel (144) BLS, PALS, Stabilisation, transport (régulation par 144)

Intoxications: prévention • Acheter des produits non- toxiques (étiquettes) • Connaître chez soi les produits potentiellement dangereux • Rangement – Armoires fermées – Pharmacie sécurisée • Ne pas transvaser des produits dans des bouteilles à boisson • Ne pas consommer de médicaments devant les enfants • …

Produits de ménage dangereux • Cuisine – « débouchage » , détergents, détartrants, diluants, … • Salle de bains – Cosmétiques, médicaments • WC: – Désinfectants, lessive, désodorisants • Séjour: – Alcool, tabacs, allumettes, briquets • Balcon – Plantes toxiques • Garage, atelier – Antigel. Essence, produits chimiques divers

Intoxication: prise en charge • Sécuriser les lieux après avoir pensé à soi! • Mesures de sécurité – premiers soins – – – Rincer, laver (œil, peau) Faire boire de l’eau ou du lait si < 30 min (1 dl env) Pas de vomissement induit Pas d’antidotes Eviter les dommages supplémentaires • Coma: rien donner par la bouche, position latérale, … • Réchauffer, refroidi • Evacuer hors de la zone dangereuse (incendie)

Intoxication: prise en charge • Utiliser l’approche ABC, plus être attentif à: —A: réduction des mécanismes de protection —B: dépression respiratoire —C: troubles du rythme, hypotension • Donc: anticiper = se préparer à devoir pratiquer un BLS

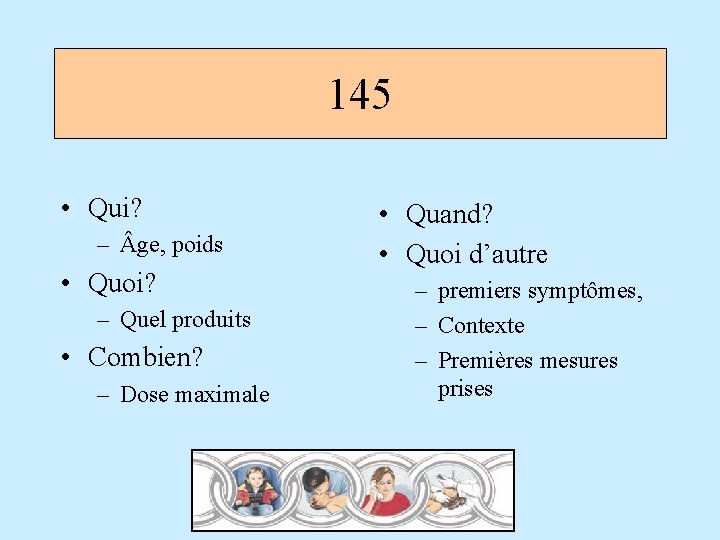
145 • Qui? – ge, poids • Quoi? – Quel produits • Combien? – Dose maximale • Quand? • Quoi d’autre – premiers symptômes, – Contexte – Premières mesures prises

Call fast, but not first! 145 et 144 si nécessaire • Pas d’administration d’antidotes en urgence • Pas de vomissements forcés • Charbon activé: très souvent si < 4 heures après ingestion • Transport sécurisé vers une structure de soins • Suivre les conseils donnés par téléphone!

En conclusion • Enfant « partage » certaines intoxications avec l’adulte! – Champignons – Incendie – monoxyde de carbone • Pathologie pédiatrique spécifique: les intoxications « accidentelles » – – – Garçon > fille jusqu’à 3 -4 ans ( « tout à la bouche » ) Médicaments, produits ménagers, plantes toxiques Pas de « classe sociale » identifiée Localisation de la pharmacie de ménage ? !? Confusion pour les enfants: sirops, bonbons, …

En conclusion 1. Substances fréquentes et connues – Médicaments – Produits ménagers 2. Substances inconnue 3. Signes et symptômes devant l’évoquer • • « toxidromes » Toute histoire peu claire! 4. Prise en charge: la chaîne de secours!