JOURNE DE SENSIBILISATION Gestion des accidents de service

JOURNÉE DE SENSIBILISATION Gestion des accidents de service et maladies professionnelles Dates : 26 et 27 septembre 2017 Lieux : Martres Tolosane Grenade sur Garonne 1

Accidents de service et maladies professionnelles : Définitions, Contexte
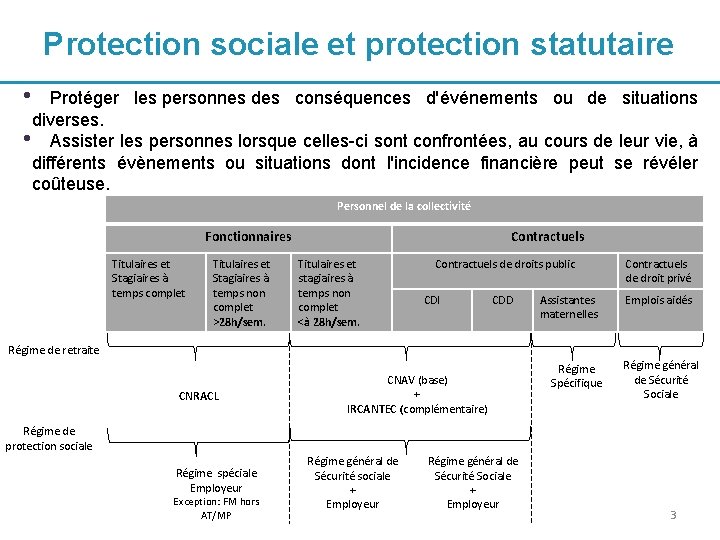
Protection sociale et protection statutaire • Protéger les personnes des conséquences d'événements ou de situations diverses. • Assister les personnes lorsque celles-ci sont confrontées, au cours de leur vie, à différents évènements ou situations dont l'incidence financière peut se révéler coûteuse. Personnel de la collectivité Fonctionnaires Titulaires et Stagiaires à temps complet Titulaires et Stagiaires à temps non complet >28 h/sem. Contractuels Titulaires et stagiaires à temps non complet <à 28 h/sem. Contractuels de droits public CDI CDD Assistantes maternelles Contractuels de droit privé Emplois aidés Régime de retraite CNRACL CNAV (base) + IRCANTEC (complémentaire) Régime Spécifique Régime général de Sécurité Sociale Régime de protection sociale Régime spéciale Employeur Exception: FM hors AT/MP Régime général de Sécurité sociale + Employeur Régime général de Sécurité Sociale + Employeur 3
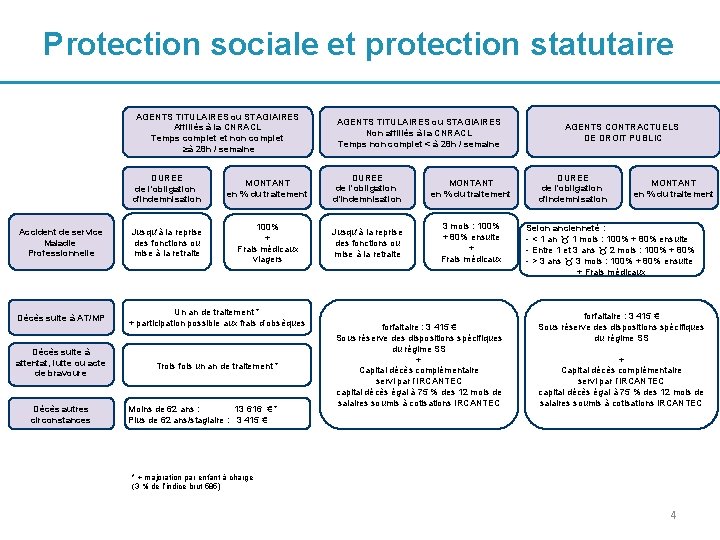
Protection sociale et protection statutaire AGENTS TITULAIRES ou STAGIAIRES Affiliés à la CNRACL Temps complet et non complet ≥à 28 h / semaine Accident de service Maladie Professionnelle DUREE de l'obligation d'indemnisation MONTANT en % du traitement Jusqu'à la reprise des fonctions ou mise à la retraite 100% + Frais médicaux viagers Jusqu'à la reprise des fonctions ou mise à la retraite 3 mois : 100% + 80% ensuite + Frais médicaux Décès suite à AT/MP Un an de traitement * + participation possible aux frais d’obsèques Décès suite à attentat, lutte ou acte de bravoure Trois fois un an de traitement * Décès autres circonstances AGENTS TITULAIRES ou STAGIAIRES Non affiliés à la CNRACL Temps non complet < à 28 h / semaine Moins de 62 ans : 13 616 € * Plus de 62 ans/stagiaire : 3 415 € forfaitaire : 3 415 € Sous réserve des dispositions spécifiques du régime SS + Capital décès complémentaire servi par l’IRCANTEC capital décès égal à 75 % des 12 mois de salaires soumis à cotisations IRCANTEC AGENTS CONTRACTUELS DE DROIT PUBLIC DUREE de l'obligation d'indemnisation MONTANT en % du traitement Selon ancienneté : - < 1 an 1 mois : 100% + 80% ensuite - Entre 1 et 3 ans 2 mois : 100% + 80% - > 3 ans 3 mois : 100% + 80% ensuite + Frais médicaux forfaitaire : 3 415 € Sous réserve des dispositions spécifiques du régime SS + Capital décès complémentaire servi par l’IRCANTEC capital décès égal à 75 % des 12 mois de salaires soumis à cotisations IRCANTEC * + majoration par enfant à charge (3 % de l’indice brut 585) 4
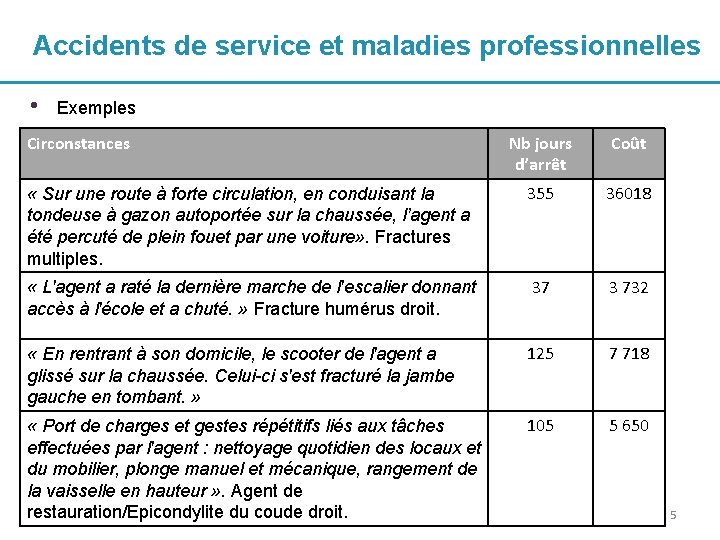
Accidents de service et maladies professionnelles • Exemples Circonstances Nb jours d’arrêt Coût « Sur une route à forte circulation, en conduisant la tondeuse à gazon autoportée sur la chaussée, l’agent a été percuté de plein fouet par une voiture» . Fractures multiples. 355 36018 « L'agent a raté la dernière marche de l'escalier donnant accès à l'école et a chuté. » Fracture humérus droit. 37 3 732 « En rentrant à son domicile, le scooter de l'agent a glissé sur la chaussée. Celui-ci s'est fracturé la jambe gauche en tombant. » 125 7 718 « Port de charges et gestes répétitifs liés aux tâches effectuées par l'agent : nettoyage quotidien des locaux et du mobilier, plonge manuel et mécanique, rangement de la vaisselle en hauteur » . Agent de restauration/Epicondylite du coude droit. 105 5 650 5

Accidents de service et maladies professionnelles • Avant l’ordonnance n° 2017 -53 du 19 janvier 2017 Ø Définitions (art 57 -2° de la loi 84 -53) Violent et soudain • Accident de service : Il doit résulter d’une action non intentionnelle, violente et soudaine, provoquant au cours du travail une lésion au corps humain. Il doit survenir dans le temps et sur les lieux habituels du travail, dans l’exercice des fonctions. • Accident de trajet : Il survient lors du trajet habituel de l’agent entre son domicile et son lieu de travail, ou tout autre lieu de résidence présentant un caractère de stabilité habituel. Ce trajet ne doit être détourné ou interrompu pour un motif dicté par l’intérêt personnel et étranger aux nécessités essentielles de la vie courante ou indépendante du service. Nature de l’accident survenu lorsqu’un agent est en mission? 6

Accidents de service et maladies professionnelles • Avant l’ordonnance n° 2017 -53 du 19 janvier 2017 Ø Définitions (art 57 -2° de la loi 84 -53) Exposition • Maladie professionnelle : La maladie professionnelle doit, quant à elle, être liée par une relation de cause à effet avec le service pour être prise en charge. Elle est reconnue par référence aux tableaux des affections professionnelles prévus à l’article L. 4612 du code de la sécurité sociale. Ceux-ci ne sont pas limitatifs, il est possible de reconnaître un caractère professionnel à une affection non répertoriée. 7

Accidents de service et maladie professionnelle • Depuis l’ordonnance n° 2017 -53 du 19 janvier 2017: • L’article 10 donne une définition légale à l’accident de service, l’accident de trajet et la maladie professionnelle: Désormais, il existe un congé pour accident de service en tant que tel : le congé pour invalidité temporaire imputable au service, indépendant des autres congés. => Un décret d’application est nécessaire pour fixer les modalités d’application de ce nouveau congé et les effets sur la situation administrative des fonctionnaires ainsi que les obligations auxquelles sont soumis les fonctionnaires demandant le bénéfice de ce congé. • Accident de service : « Est présumé imputable au service tout accident survenu à un fonctionnaire, quelle qu'en soit la cause, dans le temps et le lieu du service, dans l'exercice ou à l'occasion de l'exercice par le fonctionnaire de ses fonctions ou d'une activité qui en constitue le prolongement normal, en l'absence de faute personnelle ou de toute autre circonstance particulière détachant l'accident du service. » • Accident de trajet : L'accident de trajet est désormais définit : « accident dont l’agent apporte la preuve qu’il s’est « produit sur le parcours habituel entre le lieu où s'accomplit son service et sa résidence ou son lieu de restauration et pendant la durée normale pour l'effectuer, sauf si un fait personnel du fonctionnaire ou toute autre circonstance particulière étrangère notamment aux nécessités de la vie courante est de nature à détacher l'accident du service » 8

Accidents de service et maladies professionnelles • Depuis l’ordonnance n° 2017 -53 du 19 janvier 2017: • La maladie professionnelle Ø Est présumée imputable au service toute maladie désignée par les tableaux de maladies professionnelles mentionnés aux articles L. 461 -1 et suivants du code de la sécurité sociale et contractée dans l’exercice ou à l’occasion de l’exercice par le fonctionnaire de ses fonctions dans les conditions mentionnées à ce tableau. 9

Reconnaissance des accidents de service et maladies professionnelles : ce qui a changé Avant l’ordonnance du 19/01/2017 Depuis l’ordonnance du 19/01/2017 Accident de service Accident de trajet Maladie professionnelle § Régime CNRACL : apporter la preuve du lien avec le service Régime CNRACL et sécurité sociale : § Régime Sécurité sociale : présomption d’imputabilité Faire la preuve du trajet domicile - travail § Régime CNRACL : apporter la preuve § Régime CNRACL et sécurité sociale : du lien avec le service présomption d’imputabilité pour les § Régime Sécurité sociale : maladies reconnues dans les tableaux présomption d’imputabilité pour les du Code de la Sécurité Sociale maladies reconnues dans les § Régime CNRACL et sécurité sociale : tableaux du Code de la Sécurité apporter la preuve du lien avec le Sociale service pour les maladies non § Régime CNRACL et sécurité sociale : reconnues dans les tableaux du Code apporter la preuve du lien avec le de la Sécurité Sociale ou pour les service pour les maladies non maladies désignées par un tableau reconnues dans les tableaux du Code lorsqu’une ou plusieurs des conditions 10 de la Sécurité Sociale ne sont pas remplies.

Déclarer un accident de service ou une maladie professionnelle : Pourquoi? Comment?

Déclarer l’accident de service • Pourquoi déclarer l’accident de service? • Pouvoir indemniser l’agent au plus vite, lui éviter les avances de frais auprès des praticiens. • Avoir le plus de renseignements et de pièces justificatives dès la survenance de l’événement ce qui permettra à l’autorité administrative de statuer sur l’imputabilité. • Analyser l’événement afin de proposer des axes de prévention afin d’éviter la reconduction de l’accident. • Déclarer tout accident quel qu’il soit, même si, a priori, la blessure ne paraît pas grave. • Sur la base d’indicateurs, établir des statistiques permettant de suivre et donc de mieux maitriser l’absentéisme. 12

Déclarer l’accident de service • Les délais de déclaration ? • Une déclaration bien faite dans les délais impartis doit permettre d’ouvrir les droits aux agents. Ø Au sein du régime général, le délais de déclaration s’élève à 48 h. • Enquêter dans les plus brefs délais pour : o Faciliter, pour les témoins et la personne accidentée, la description de l’accident; o Garder le lieu de l’accident intact; o Relever des indices importants; o Identifier plus facilement les causes de l’accident; o Faciliter l’identification des mesures correctives; o Eviter qu’un accident semblable ne se répète. 13

Déclarer l’accident de service • Le Certificat médical initial (cerfa n° 11138*03) 14
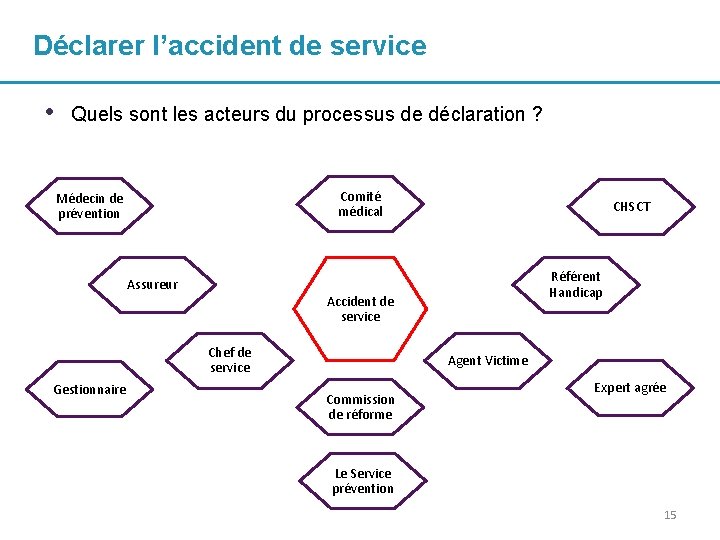
Déclarer l’accident de service • Quels sont les acteurs du processus de déclaration ? Comité médical Médecin de prévention Assureur Référent Handicap Accident de service Chef de service Gestionnaire CHSCT Agent Victime Commission de réforme Expert agrée Le Service prévention 15
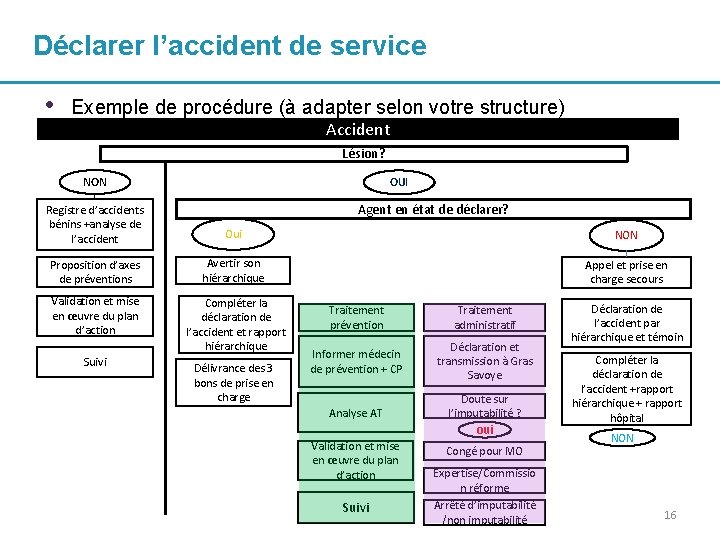
Déclarer l’accident de service • Exemple de procédure (à adapter selon votre structure) Accident Lésion? NON OUI Agent en état de déclarer? Registre d’accidents bénins +analyse de l’accident Oui NON Proposition d’axes de préventions Avertir son hiérarchique Appel et prise en charge secours Validation et mise en œuvre du plan d’action Compléter la déclaration de l’accident et rapport hiérarchique Suivi Délivrance des 3 bons de prise en charge Traitement prévention Traitement administratif Informer médecin de prévention + CP Déclaration et transmission à Gras Savoye Analyse AT Doute sur l’imputabilité ? oui Validation et mise en œuvre du plan d’action Suivi Congé pour MO Expertise/Commissio n réforme Arrêté d’imputabilité /non imputabilité Déclaration de l’accident par hiérarchique et témoin Compléter la déclaration de l’accident +rapport hiérarchique + rapport hôpital NON 16

Déclarer l’accident de service • Comment déclarer l’accident de service ? Lecture de l’imprimé Chaque champ est important! Ø Collectivité; Ø Agent Victime; Ø Circonstances précises de l’accident; Ø Témoignage – Exemple; Ø Tiers responsable du sinistre; Ø La codification: Lieu, Siège des lésions, circonstances, nature des lésions; Ø Analyse de l’accident et mesures préconisées. 17

18
19

Déclarer l’accident de service • Le rapport hiérarchique Ø Il permet de signaler tout dysfonctionnement par rapport aux règles existantes et contexte environnementale de travail: • L’agent portait-il ses EPI ? • A t-il respecté les consignes de sécurité ? • L’activité exercée au moment de l’accident relève-t-elle bien des missions confiées à l’agent ? • L’agent était-il autorisé à être présent sur le lieu de l’accident ? • Les procédures de travail en interne, ont-elles été suivies ? Ø Il permet d’identifier les facteurs THOE et de mettre en avant des axes de prévention. 20

21

22

23

Déclarer l’accident de service • Les bons de prises en charge Ils sont délivrés aux agents par le référent. De manière générale : le référent remet aux agents 3 exemplaires : médecin, pharmacien, et selon les cas : radiologue, kiné, infirmier… § Ils permettent aux agents de ne pas avancer les frais auprès des praticiens. § Il convient d’utiliser un seul bon par prestataire (pour faciliter la visibilité des cachets des praticiens). § Les praticiens envoient leurs factures directement à Gras Savoye. § Les agents ne doivent pas présenter leur carte vitale aux praticiens. 24

Déclarer l’accident de service Les pièces justificatives • • La déclaration d’accident complétée et signée; Si arrêt de travail : la copie des bulletins de salaires correspondant aux périodes d’arrêts; • Certificat médical ou le bulletin d’hospitalisation justifiant l’arrêt et/ou soins : Certificat initial mentionnant les lésions corporelles constatées; • Dans le cas des accidents de trajet avec véhicule en cause : Constat Amiable, plans de trajet; • • Déclaration de témoins et rapport de police ou gendarmerie s’il y a lieu; Conclusion de l’expertise médicale ou avis de la Commission Départementale de Réforme si la collectivité ne souhaite pas reconnaitre l’imputabilité ou que le doute persiste. 25

Prévention des accidents et maladies: Enjeux et ressources
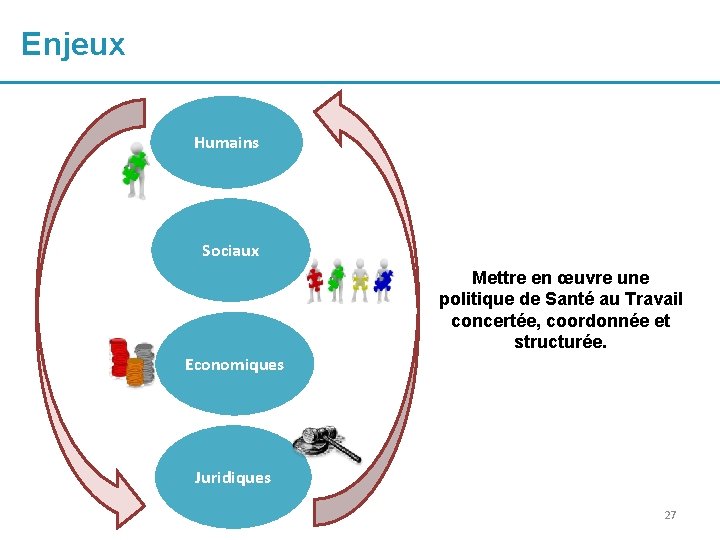
Enjeux Humains Sociaux Mettre en œuvre une politique de Santé au Travail concertée, coordonnée et structurée. Economiques Juridiques 27

Enjeux humains Préserver le capital humain en : • • Assurant l’intégrité physique et mentale des agents; Limitant les conséquences d’un accident de service ou d’une maladie professionnelle (atteintes à la santé, invalidité, handicaps, perte d’emploi, …). Enjeu social et sociétal • • Garantir la qualité du dialogue social; S’inscrire dans une démarche de gestion durable des ressources humaines et de Qualité de Vie au Travail. 28

Enjeux Diminuer les coûts directs • Indemnisation ; ABLE R U S AS • Réparation. Nb évènements Coût € Accident de travail/service 596 1653 Accident de trajet 34 626 Maladie professionnelle 46 3900 Type évènement Coûts directs moyens Données Gras Savoye 2016 - contrat groupe Diminuer les coûts indirects liés au manque à gagner DE GE R HA Prime d’assurance statutaire; C LA YEUR A NT PLO A T M Remplacement de l’agent / du matériel; RES L’E • • • Formation …. Coûts indirects =3à 5 x coûts directs 29

Enjeux Possible engagement des responsabilités au regard d’une réglementation forte engageant les responsabilités : Loi n° 83 -634 du 13 juillet 1983 • des employeurs : • « Les conditions d’hygiène et de sécurité sont assurées aux fonctionnaires » • « L’employeur Loi n° 84 -53 du 26 janvier 1984 prend les mesures nécessaires pour protéger la santé physique et mentale des travailleurs » • des agents, quelles que soient leurs fonctions Décret n° 85 -603 du 10 juin 1985 • « Tout fonctionnaire se conforme aux instructions de son supérieur » • « Obligation de prendre soin, en fonction de sa formation, de sa santé et de sa sécurité ainsi que celle des autres » Partie IV Code du travail • « Chacun est responsable de ses actes et de ses omissions » 30

Une politique de santé et de sécurité au travail reposant notamment sur : • • L’identification et la formation du réseau d’acteurs de la santé au travail: ü ü Autorité territoriale, encadrement, agents; Assistants et conseillers de prévention; CHSCT; Médecine préventive, … La démarche d’évaluation des risques professionnels; La mise en place et le suivi des documents obligatoires; Le suivi et l’analyse des évènements : incidents, accidents de service et maladies professionnelles, … Prévention primaire Eviter la survenue d’accidents ou de maladies Prévention secondaire Limiter la gravité des accidents et maladies professionnelles Prévention tertiaire Limiter l’aggravation des conséquences / Réparation 31
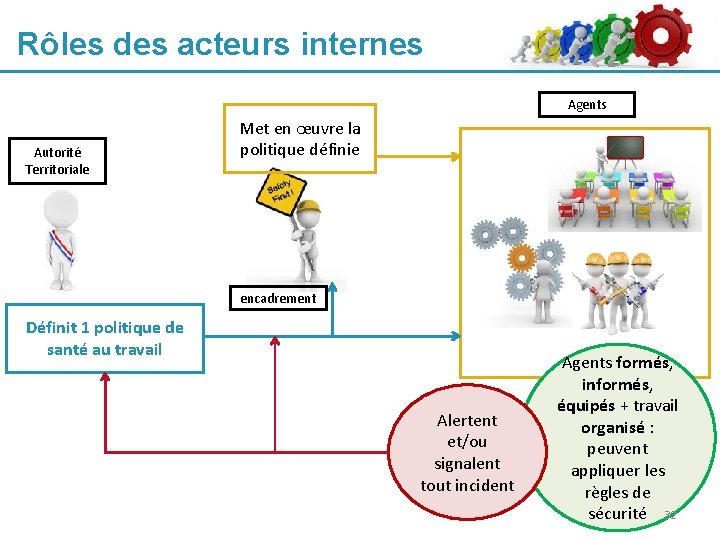
Rôles des acteurs internes Agents Autorité Territoriale Met en œuvre la politique définie encadrement Définit 1 politique de santé au travail Alertent et/ou signalent tout incident Agents formés, informés, équipés + travail organisé : peuvent appliquer les règles de sécurité 32
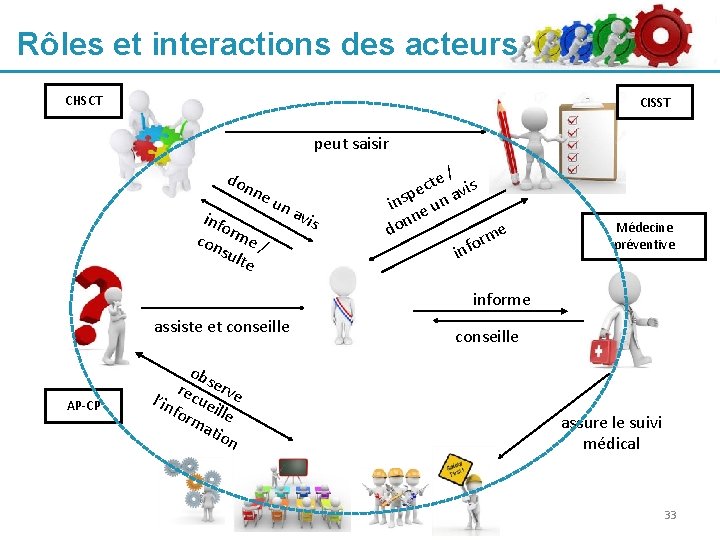
Rôles et interactions des acteurs CHSCT CISST peut saisir don ne un avi info s r m con e / sul te e / is t c pe n av s n i u e n don e m r info Médecine préventive informe assiste et conseille AP-CP ob rec serve l’in ue for ille ma tio n conseille assure le suivi médical 33

Que faire après un accident de service?

L’analyse d’accident : les principes Analyser un accident pour : • • recher les causes qui ont conduit à l’accident ; comprendre ce qui s’est passé ; Mettre en œuvre des solutions pour : • • éviter le retour d’un accidentique ; prévenir d’autres accidents possibles. Agir dans les délais les plus brefs, en groupe de travail pluridisciplinaire. Recher UN responsable Recher DES causes 35

L’analyse d’accident : une méthode Recueillir des faits « Tout ce qui peut être constaté de façon certaine » • Fait : action, état, concret, visible et vérifiable; • Objectivité : Attitude de la personne qui se veut dépourvue de partialité Agir en pluridisciplinarité! Ne sont pas des faits: ü une opinion; ü un jugement : Action de donner un sens personnel, parmi d'autres possibles, à un acte, à un fait, dont l'explication n'apparaît pas de manière évidente; ü une interprétation : Avis, opinion, sentiment quelqu'un a ou donne sur quelqu'un ou sur quelque chose. 36

L’analyse d’accident : une méthode Analyser pour comprendre • Organiser les faits : mécanisme d'apparition et chronologie d'un accident; • Reconstituer les enchainements : prendre en compte les composantes Techniques, Organisationnelles et Humaines et leurs interactions. fait 37

L’analyse d’accident : une méthode Comprendre pour prévenir • • • Recher des mesures préventives pour chaque fait; Evaluer les solutions retenues en fonction de leur niveau de prévention; Eliminer la/les situation(s) dangereuse(s) à la source Diminution du risque par protection (collective et/ou individuelle); • En cas de maintien de la situation dangereuse information, consignes… • Suivre l’application des solutions et évaluer leur efficacité! 38

Définir une procédure d’analyse d’accident Définir les seuils de déclenchement d’analyse • • • Gravité; Gravité potentielle; Récurrence : service / type d’accident. Définir une méthodologie d’analyse Définir un groupe de travail CHSCT • Attributions du CHSCT : Art. 41 du décret n° 85 -603 • Mission du médecin de prévention : Articles 19 -1 et Médecin 25 du décret n° 85 -603 • Mission possible selon lettre de cadrage - conseil AP-CP • Recueil des faits – force de propositions Agent • Recueil des faits – force de Encadr propositions ement 39

Analyse quantitative : quelques pistes pour agir Définir une procédure de suivi des service et maladies professionnelles, par exemple : • accidents de Analyse annuelle des données statistiques : mise en lien avec le plan d’actions du Document Unique et les signalements du Registre de Santé et de Sécurité au Travail. • Chaque séance de CHSCT : Etude des événements déclarés afin de proposer des actions analyse d’accident; une information générale sur une thématique identifiée (rappel des bonnes pratiques) ; action sur un secteur, une activité spécifique, … • Analyse d’indicateurs Mettre en lien la santé au travail avec la gestion des ressources humaines : absentéisme - formations – pyramide des âges, … 40

Exemples d’indicateurs de suivi Age Service Activité Élément matériel Nature des lésions Siège des lésions Nb de jours d’arrêt Coût IJ Service - Activité - Elément matériel situations de travail Nature des lésions - Nombre de jours d’arrêt / coût critères de gravité Les ressources possibles : • L’enquête RASSCT du CDG 31 un tableau permettant de recenser les données relatives à la santé, la sécurité et aux conditions de travail; • Les statistiques absentéisme de l’assureur statutaire. 41
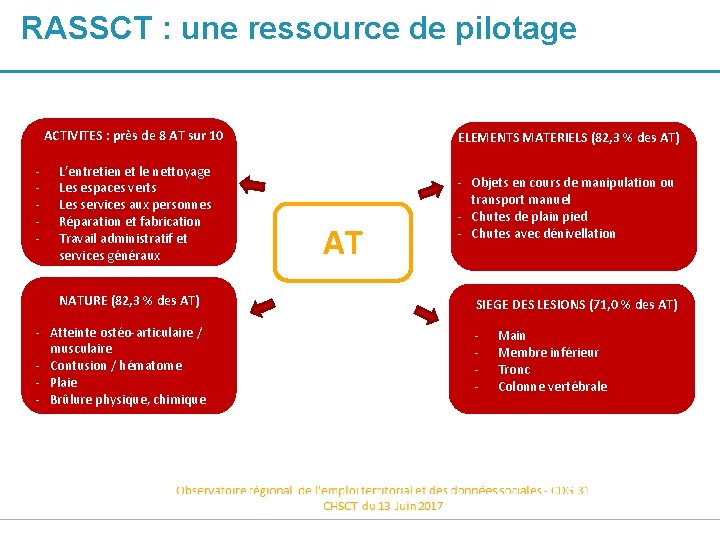
RASSCT : une ressource de pilotage - ACTIVITES : près de 8 AT sur 10 ELEMENTS MATERIELS (82, 3 % des AT) L’entretien et le nettoyage Les espaces verts Les services aux personnes Réparation et fabrication Travail administratif et services généraux - Objets en cours de manipulation ou transport manuel - Chutes de plain pied - Chutes avec dénivellation NATURE (82, 3 % des AT) - Atteinte ostéo-articulaire / musculaire - Contusion / hématome - Plaie - Brûlure physique, chimique AT SIEGE DES LESIONS (71, 0 % des AT) - Main Membre inférieur Tronc Colonne vertébrale 42

Exemples d’analyse d’indicateurs Service - Activité * Elément matériel : Repérer les secteurs/activités par type de risque • Repérer dans les situations de travail, les tâches à risque par service. • Réévaluer les risques et mettre à jour le document Unique et le plan d’actions (priorisation). Exemple : Recrudescence des brûlures par projection de produit d ’entretien en restauration prioriser la prévention du risque chimique sur cette unité de travail (type de produits – conditions d’utilisation – EPI – stockage - information des agents, … quels sont les autres secteurs à risque similaire? 43

Quels acteurs pour le suivi « AT/MP » ? Définir un comité de pilotage, par exemple : • • Autorité Territoriale; DGS; DRH; CP/AP … N. B : Pour les structures ayant leur CHSCT, le comité de pilotage peut être le CHSCT. Définir un groupe de travail, par exemple : • • Pour l’analyse quantitative : RH / AP-CP / Médecin de prévention; Pour l’analyse qualitative : Délégation CHSCT + AP-CP +/- médecin de prev +/- service prévention. 44
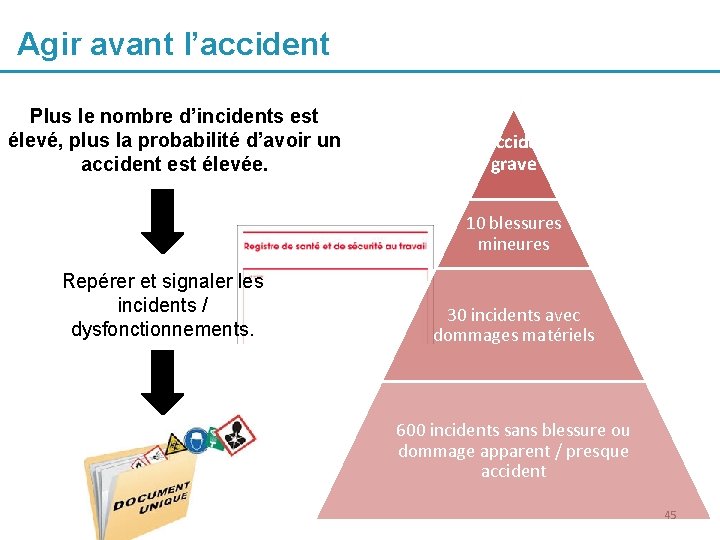
Agir avant l’accident Plus le nombre d’incidents est élevé, plus la probabilité d’avoir un accident est élevée. 1 accident grave 10 blessures mineures Repérer et signaler les incidents / dysfonctionnements. 30 incidents avec dommages matériels 600 incidents sans blessure ou dommage apparent / presque accident 45
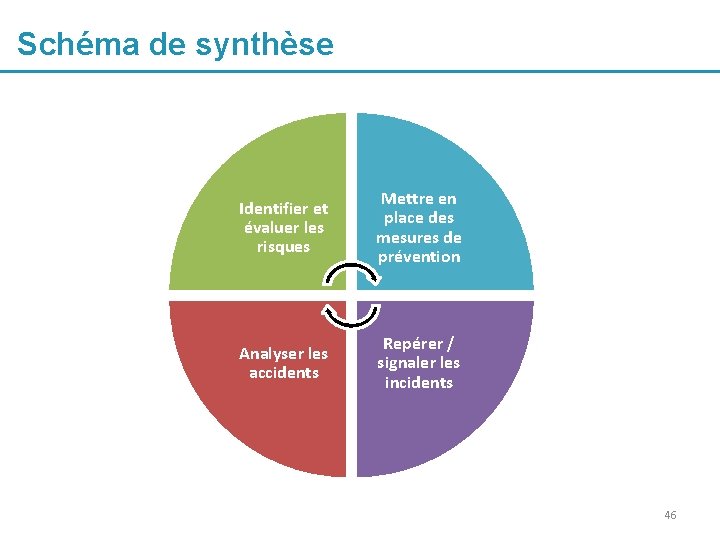
Schéma de synthèse Identifier et évaluer les risques Mettre en place des mesures de prévention Analyser les accidents Repérer / signaler les incidents 46

Comprendre les conclusions administratives

L’expertise médicale • Les employeurs territoriaux ont toute latitude pour faire procéder à une expertise médicale afin : • de vérifier l’imputabilité au service de l’accident de service ou de la maladie professionnelle ; • d’envisager la reprise d’un agent en arrêt; • de vérifier si l’arrêt est toujours lié à une affection professionnelle; • pour orienter l’employeur dans cette démarche, les textes règlementaires précisent la possibilité de faire appel à des médecins généralistes ou spécialistes agréés pour pratiquer une expertise médicale. 48

L’expertise médicale Les finalités de l’expertise médicale • Emettre un avis sur l’imputabilité au service d’un accident ou d’une maladie professionnelle et préciser les lésions résultant strictement de l’accident déclaré, décrites sur le certificat médical initial. • Contrôler la pertinence de la prolongation d’un arrêt reconnu imputable au service. • Vérifier que les causes de la prolongation d’un arrêt sont toujours en relation avec l’accident ou la maladie reconnus imputables au service. 49

L’expertise médicale • Déterminer la date de consolidation (taux d’IPP). • Prévoir les modalités de reprise d’activité d’un agent pour faciliter l’organisation du service (temps complet, temps partiel thérapeutique, aménagement de poste, etc…). • Démontrer aux agents l’engagement de l’employeur dans une démarche active de suivi des dossiers d’accidents de service et de maladies professionnelles. • Permettre à la structure territoriale de gérer au mieux la nécessité de réorganiser ses services et/ou d’aménager les postes. 50

L’expertise médicale La date de consolidation (taux d’IPP) • La date de consolidation ne signifie pas que l’agent doit être basculé en congé pour maladie ordinaire et ce au lendemain de la date de consolidation. • L’agent doit être maintenu en prolongation du congé pour accident de service ou maladie professionnelle dans l’attente de la reprise sur aménagement de poste, d’un changement d’affectation, d’un reclassement ou de la radiation des cadres. 51

L’expertise médicale Les demandes d’expertise médicale sont réceptionnées au Service Assurance Statutaire GRAS SAVOYE en partenariat avec le Service Assurance Statutaire se charge : • D’analyser le type de lésion ou de pathologie à caractère professionnel pour cibler le spécialiste du médecin agréé à missionner. • De rédiger un ordre de mission très précis du médecin, pour éclairer la CDR sur l’avis à donner, ainsi que l’Autorité Territoriale qui devra prendre un arrêté. • D’envoyer une convocation à l’agent qui doit se rendre au cabinet du médecin , (il devra présenter à cette occasion son dossier médical). • D’informer le médecin de prévention de cette convocation. 52

L’expertise médicale Les conclusions administratives et le rapport d’expertise sont réceptionnés au Service Assurance Statutaire et il s’engage : • A envoyer les conclusions administratives de l’expertise à la collectivité ou l’établissement ainsi que le rapport de l’expertise qui peut être transmis à la CDR. • A informer le médecin de prévention de ces conclusions administratives. • A informer la commission maintien dans l’emploi au vu des cas spécifiques. 53

L’expertise médicale L’imprimé de demande d’expertise médicale 54

Alerte sinistres - Présentation du dispositif § Dès que la durée théorique d’arrêt est dépassée, affichage d’une boite de dialogue, sur l’écran « Détail sinistre » indiquant le nombre de jours dépassés § L’affichage est renouvelé après chaque calcul d’arrêt tant qu’aucune action de clôture n’a été effectuée 55
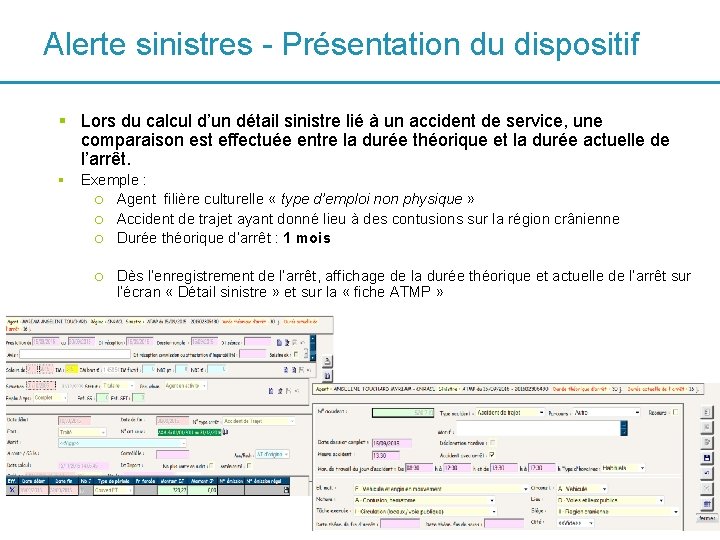
Alerte sinistres - Présentation du dispositif § Lors du calcul d’un détail sinistre lié à un accident de service, une comparaison est effectuée entre la durée théorique et la durée actuelle de l’arrêt. § Exemple : o Agent filière culturelle « type d’emploi non physique » o Accident de trajet ayant donné lieu à des contusions sur la région crânienne o Durée théorique d’arrêt : 1 mois o Dès l’enregistrement de l’arrêt, affichage de la durée théorique et actuelle de l’arrêt sur l’écran « Détail sinistre » et sur la « fiche ATMP » 56

Le congé prend fin : • A la reprise effective des fonctions ; • A la date de consolidation de son état en cas de non reprise pour inaptitude ne résultant pas des séquelles de l’accident ou de la maladie ; • Par le reclassement pour inaptitude physique ; • A la mise à la retraite pour invalidité en cas d’inaptitude définitive résultant de l’accident ou de la maladie. 57

Le congé prend fin Un certificat final doit être transmis à la collectivité par le fonctionnaire, en cas de guérison ou de consolidation, une des trois mentions suivantes doivent être complétées : • Guérison avec retour à l’état antérieur, l’accident est clôturé, l’agent reprend ses fonctions ; • Guérison apparente avec possibilité de rechute ultérieure qui s’apparente à une consolidation sans séquelles et n’ouvre pas droit à l’ATI ; • Consolidation avec séquelles, l’agent présentant une incapacité permanente partielle (IPP) pouvant ouvrir droit à l’octroi d’une allocation temporaire d’invalidité si le taux d’IPP est : • • Egal ou supérieur à 10% dans le cas d’un accident ; Egal ou supérieur à 1% dans le cas d’une maladie professionnelle. 58

La rechute La notion de rechute n’est prévue par aucune disposition législative ou réglementaire, c’est un terme utilisé improprement. On parle de l’imputabilité d’une rechute à l’accident ou à la maladie reconnus l’un ou l’autre imputables au service. La définition suivante proposée par la jurisprudence pourra être envisagée : « la rechute s’entend de la récidive subite et naturelle de l’affection précédente sans l’intervention d’une cause extérieure. Il s’agit d’une aggravation spontanée d’une lésion consolidée ou apparemment guérie en dehors de toute influence des conditions de travail et à l’exclusion des manifestations de gêne qui ne sont que des séquelles douloureuses habituelles du traumatisme créé par l’accident. 59

La rechute Elle suppose la réalisation de trois éléments : 1. La stabilisation de l’état de la victime ; 2. L’aggravation spontanée de lésion antérieure ; 3. L’exclusion de toute cause extérieure. 60

La rechute Pour que le nouvel arrêt soit pris au titre de la protection relative à l’accident de service, il faut : 1. Que l’accident ou la maladie initial ait été reconnu imputable au service ; 2. Que les troubles ressentis, l’aggravation des séquelles ou la modification de l’état pathologique antérieur, soient regardés comme la conséquence directe, certaine et exclusive de l’accident de service ou de la maladie imputable au service. En ce qui concerne, l’indemnisation et la reconnaissance de l’imputabilité, la protection est identique à celle de l’accident ou de la maladie initiale. 61

Rôle de la Commission de réforme

Références juridiques • • La loi du 26 janvier 1984 -Art. 57; le décret n° 87 -602 du 30 juillet 1987 modifié, relatif aux comités médicaux, aux conditions d’aptitude physique et au régime des congés de maladie des fonctionnaires territoriaux; • le décret n° 2003 -1306 du 26 décembre 2003 relatif à la CNRACL Titre V Art. 31; • l’arrêté ministériel du 4 août 2004 relatif aux commissions de réforme de la FPT et de la FPH; • le décret du 17 novembre 2008 relatif aux commissions de réforme et au comité médical supérieur. 63

Composition La commission de réforme est une instance : • Consultative; • Tripartite: - 2 médecins généralistes agréés; - 2 représentants de l’administration; - 2 représentants de l’agent. • Compétente pour les fonctionnaires qui travaillent au moins 28 heures par semaine (affiliés CNRACL). 64

Missions En matière d’accident de service et de maladies professionnelles, elle est consultée: • En cas de remise en cause ou de doute sur l’imputabilité au service d’un accident ou d’une maladie; • pour la reconnaissance d’invalidité permanente et l’octroi d’une A. T. I après un accident de service ou une maladie professionnelle; • la révision d’une A. T. I; • pour l’octroi d’un temps partiel thérapeutique après un congé pour accident de service ou pour maladie contractée dans l’exercice des fonctions (En cas d’avis divergent entre le médecin traitant et l’expert) ; 65

Missions • l'imputabilité des rechutes d'accident ou de maladie ; • la consolidation de la blessure, de l'état de santé lorsque l'imputabilité a été soumise à la commission de réforme ; • les demandes de reclassement professionnel à la suite d’un accident de service ou d’une maladie professionnelle; • la prise en charge des frais médicaux consécutifs à l'accident. 66

Fonctionnement Les délais de convocation et de consultation du dossier : • Le secrétariat convoque au moins 15 jours avant la séance : - les membres titulaires; - l'agent concerné; • l'agent est invité à prendre connaissance de son dossier au moins 10 jours avant la réunion de la commission. 67

Les avis La commission de réforme émet des avis : • Simples (L’avis rendu par cette commission ne lie pas la collectivité sauf en cas de consultation pour la reprise à temps partiel thérapeutique où il faut un avis favorable de cette commission); • l’ avis est un élément de la procédure permettant la prise de décision de la collectivité, cet avis ne peut donc pas faire l’objet d’un recours contentieux. 68

Les avis La communication des avis : • L'avis doit être communiqué à l'intéressé; La décision : • Elle appartient à la collectivité qui prend un arrêté ; • Si la collectivité ne suit pas l'avis de la commission, elle en informe le secrétariat de la commission. 69

Focus - temps partiel thérapeutique Les raisons d’une reprise à TPT: • Soit parce que la reprise à TPT est reconnue comme étant de nature à favoriser leur état de santé. • soit parce qu'ils doivent suivre une rééducation ou une réadaptation professionnelle pour retrouver un emploi compatible avec leur état de santé. Durée du TPT: • • 12 mois par pathologie; exception : dans le cas d’une rechute, attribution d’un nouveau TPT pour la même pathologie possible. 70

Focus - L’A. T. I L’Allocation Temporaire d’Invalidité Définition de l’A. T. I • L'ATI est une prestation attribuée à un fonctionnaire qui, à la suite d'un accident de service, de trajet ou d'une maladie professionnelle présente des infirmités permanentes lui permettant néanmoins de reprendre ses fonctions. • L'ATI vise à indemniser l'invalidité résiduelle et non la diminution de rémunération consécutive à la réduction de capacité de travail car l'agent qui en bénéficie continue à percevoir son traitement d'activité. 71

Formulaire d’A. T. I 72

Focus - L’A. T. I La demande d’Allocation Temporaire d’Invalidité • Il appartient à l'agent de déclencher la procédure d'A. T. I. en formulant une demande d'allocation dans le délai réglementaire d'un an après la date de consolidation ou de reprise des fonctions (Art. 2 du décret n° 67 -781 du 01. 09. 1967 complété par l'article. 1 er du décret n° 79 -338 du 19. 04. 1979). • Le médecin agréé évalue le taux d'Incapacité Permanente Partielle (I. P. P. ) en fonction du barème d'invalidité annexé au code des pensions civiles et militaires de de retraite. 73

Focus - L’A. T. I Révision d’une ATI • Révision quinquennale: - Taux inchangé; - Taux modifié; • Révision sur demande; • Révision nouvel accident; • Révision à la radiation des cadres, si pas de révision effectuée. 74
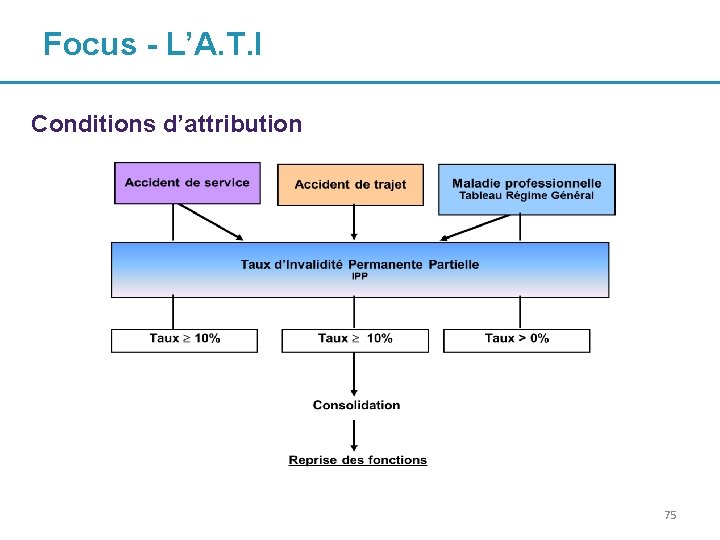
Focus - L’A. T. I Conditions d’attribution 75
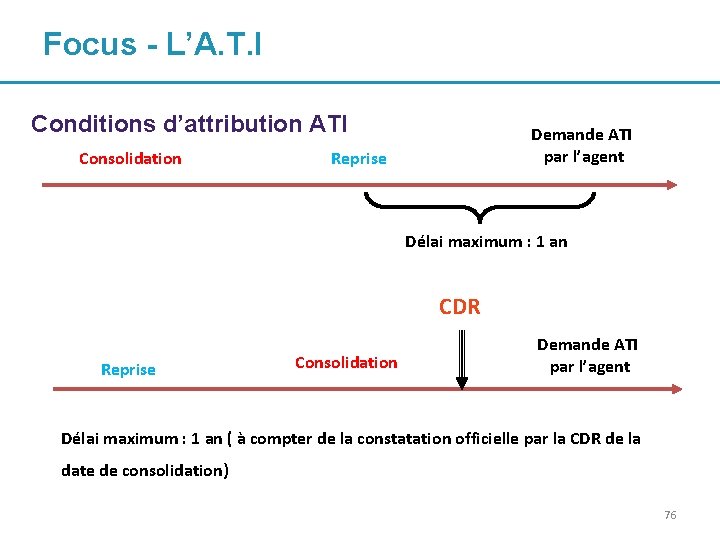
Focus - L’A. T. I Conditions d’attribution ATI Consolidation Demande ATI par l’agent Reprise Délai maximum : 1 an CDR Reprise Consolidation Demande ATI par l’agent Délai maximum : 1 an ( à compter de la constatation officielle par la CDR de la date de consolidation) 76

Retour au travail Maintien dans l’emploi

Retour à l’emploi après un accident de service Le congé pour accident de service se termine soit : • par la reprise des fonctions avec ou sans aménagement de poste; • par la mise en congé au titre d'une autre indisponibilité physique; • • par le reclassement pour inaptitude physique; par la radiation des cadres. 78

Retour à l’emploi après un accident de service Le fonctionnaire déclaré apte à reprendre ses fonctions est réintégré sur l'emploi qu'il occupait avant son congé pour accident de service ou sur un poste identique. Une reprise de travail à temps partiel thérapeutique peut être préconisée par le médecin traitant ou le médecin de prévention. Le fonctionnaire doit en faire la demande auprès de son employeur. 79

Retour à l’emploi après un accident de service Après un accident de service, peuvent aussi se présenter différents degrés d’inaptitude. • • Comment traduire les différents degrés d’inaptitude ? Quelles mesures doivent être envisagées ? 80

Lorsque l’inaptitude concerne le poste de travail L’aménagement des conditions de travail ou le changement d’affectation peut s’effectuer : • • sur proposition ou avis du médecin de prévention ; sur avis du médecin agréé ou des instances médicales. OBLIGATIONS DE L’EMPLOYEUR DEMARCHE PREALABLE OBLIGATOIRE AU RECLASSEMENT OBLIGATION DE MOYEN : • Preuve de l’examen sérieux de la possibilité d’aménagement de poste • Motivation de la non mise en œuvre des aménagements préconisés 81

Lorsque l’inaptitude concerne les fonctions L’inaptitude aux fonctions ne peut être constatée que par les médecins chargés de la médecine statutaire, à savoir: • • • Les médecin agréés ; le Comité médical dans le cadre de la maladie ; la Commission de Réforme dans le cadre de l’accident de service/maladie professionnelle. OBLIGATIONS DE L’EMPLOYEUR GATION D’INFORMER L’AGENT DE SON DROIT À RECLASSEME OBLIGATION DE MOYEN RENFORCÉE Preuve d’une recherche effective de solution de reclassement. 82

Obligations de l’agent Sauf en cas de reclassement pour inaptitude physique, la demande de l’agent n’est pas nécessaire pour modifier ses conditions de travail ou pour l’affecter dans un autre emploi. L’agent, soumis à l’obligation d’obéissance hiérarchique, ne peut refuser ce changement validé par la médecine préventive. 83

Les outils du retour à l’emploi • • Les visites de pré reprise et de reprise ; • • Quels accompagnements du CDG 31 ? l’entretien de retour à l’emploi ; l’aménagement du poste de travail ; la reconversion professionnelle. La mobilisation du FIPHFP. 84

Les visites médicales Les visites de pré reprise et de reprise • Envisager l’aménagement de poste ou le changement d’affectation le plus en amont possible ; • • anticiper la reprise d’un agent ; l’ occasion de faire le point ; anticiper une demande de reprise à temps partiel thérapeutique ; connaître les aides mobilisables pour favoriser le maintien dans l’emploi. Votre interlocuteur : le médecin de prévention 85

L’entretien de retour à l’emploi • Accueillir l’agent : créer un climat de confiance, recueillir les attentes et craintes éventuelles de l’agent ; • établir un constat : sur sa situation de travail et son absence (durée de l’absence notamment, impact sur la réorganisation tes tâches le cas échéant…) ; • échanger sur son retour : lui transmettre les informations si des changements sont survenus pendant la période d’absence, expliciter à l’agent ses missions, les nouvelles tâches qui pourraient lui être confiées, les priorités qu’il doit prendre en compte par rapport aux attentes ; • établir un plan d’action : En fonction des difficultés évoquées, proposer des solutions à l’agent et/ou le rassurer. 86

L’ accompagnement du CDG 31 via la commission maintien dans l’emploi L’aménagement du poste de travail • Mise à disposition d’ergonomes pour l’aménagement de poste et son suivi, conseil en organisation, recherche de solutions matérielles… • La mise en place de prestations ponctuelles spécifiques (PPS). Mobilisation du FIPHFP: Le FIPHFP finance les surcoûts du poste de travail lié à la compensation du handicap de l’agent. Montant maximum : 10000€ 87

L’ accompagnement du CDG 31 via la commission maintien dans l’emploi Changement d’affectation et reclassement statutaire • • Le bilan « Repère » proposé par CDG 31. Mobilisation du FIPHFP: Financement des formations permettant à l’agent d’engager un parcours de reconversion professionnelle : • • Remboursement des frais de formation : Limite de 10000€ ; frais et surcoûts liés aux actions de formation (transport spécifique, surcoûts pédagogiques… Limite 150€/jour ; • remboursement à hauteur de 60% de la rémunération pendant le temps de formation. L’expertise du CDG 31 en matière d’emploi, de parcours de formation et de conseil statutaire.

Les facteurs de réussite du retour à l’emploi • • Préparer le plus en amont possible le retour à l’emploi ; garder le contact ; préparer l’équipe au retour au travail du collègue en arrêt; préparer le poste de travail de l’agent avant son retour ; prévoir un entretien de retour à l’emploi ; permettre une réadaptation progressive au travail ; s’entourer d’un réseau élargi d’expertises : visite médicale de reprise, expertises médicales, expertises en ressources humaines (bilan d’orientation, organisation, accompagnement au changement…). Partenaires : Cdg 31, médecin de prévention, contrat d’assurance statutaire, partenaires identifiés FIPHFP…
Vos interlocuteurs au CDG 31 Assurance statutaire Instances médicales Céline ARTIS assurance@cdg 31. fr Thierry AUDINOT instancesmedicales@cdg 31. fr Laurence FIEVET Maintien. emploi@cdg 31. fr Pôle Travail et Santé Brigitte LACAPERE Agnès EYBER medecine@cdg 31. fr Gwenaëlle PERCHE prevention@cdg 31. fr 90

CENTRE DE GESTION DE LA FONCTION PUBLIQUE TERRITORIALE DE LA HAUTE-GARONNE 590, rue Buissonnière | CS 37666 | 31676 LABEGE CEDEX Tél : 05 81 91 93 00 • Fax : 05 62 26 09 39 • www. cdg 31. fr • contact@cdg 31. fr 91
- Slides: 91