Janv 2017 Dr G Truc pidmiologie Probabilit davoir

Janv 2017 Dr G. Truc

Épidémiologie • Probabilité d’avoir un cancer en France : • 46, 9 % pour un homme (stable) • 36, 6% pour une femme ( en constante augmentation) • Taux spécifique par tranche d’âge relativement bas dans les deux sexes jusqu’à 39 ans • Puis augmentation plus rapide chez l’homme • 2 fois plus de risque / une femme de décéder d’un cancer entre 50 et 59 ans • ge médian au diagnostic du cancer du sein estimé en 2012 à 63 ans Source: F. Ménégoz et al le cancer en France : Incidence et mortalité Ministère de l et de la solidarité
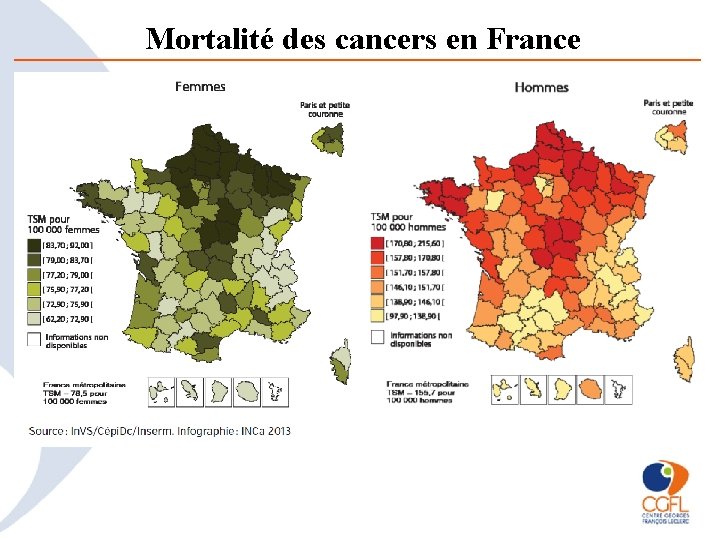
Mortalité des cancers en France
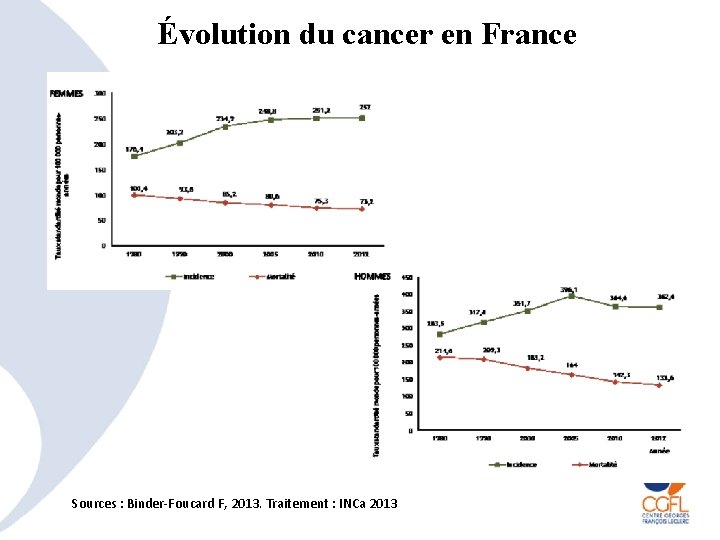
Évolution du cancer en France Sources : Binder-Foucard F, 2013. Traitement : INCa 2013
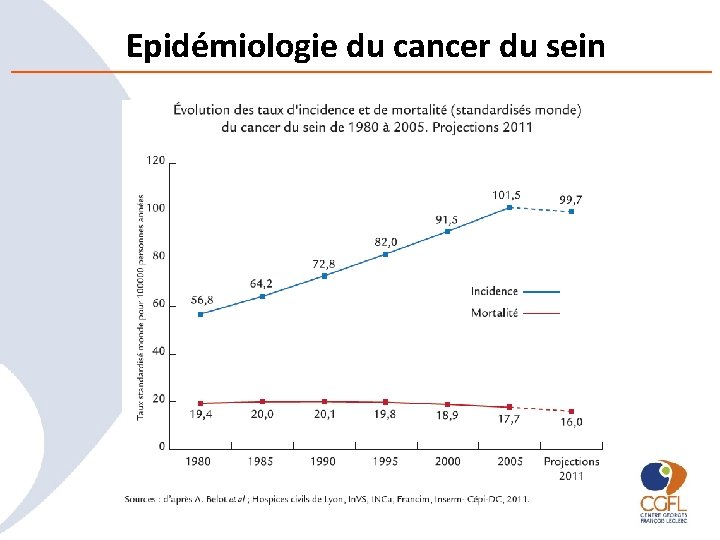
Epidémiologie du cancer du sein
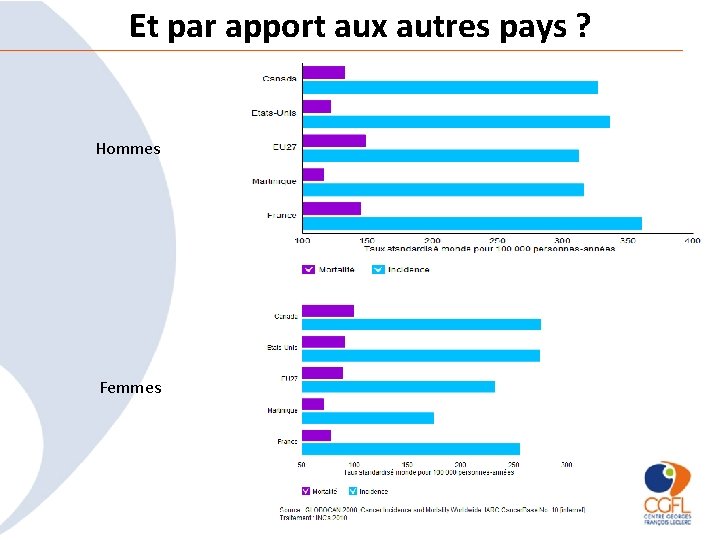
Et par apport aux autres pays ? Hommes Femmes
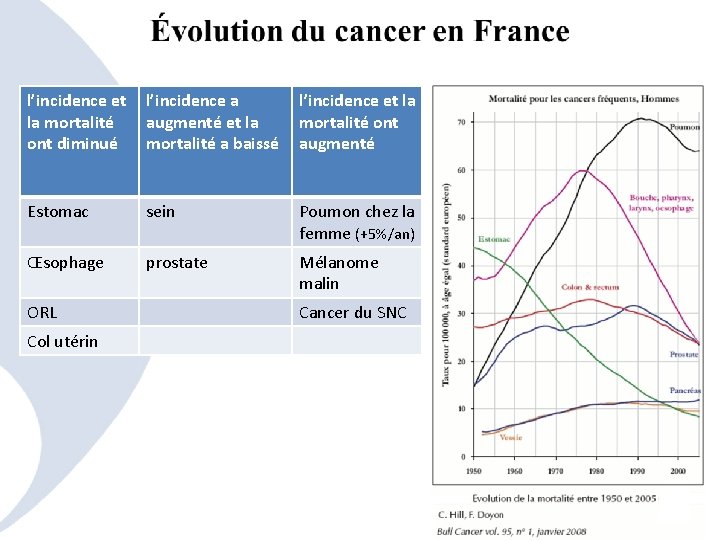
l’incidence et l’incidence a la mortalité augmenté et la ont diminué mortalité a baissé l’incidence et la mortalité ont augmenté Estomac sein Poumon chez la femme (+5%/an) Œsophage prostate Mélanome malin ORL Col utérin Cancer du SNC
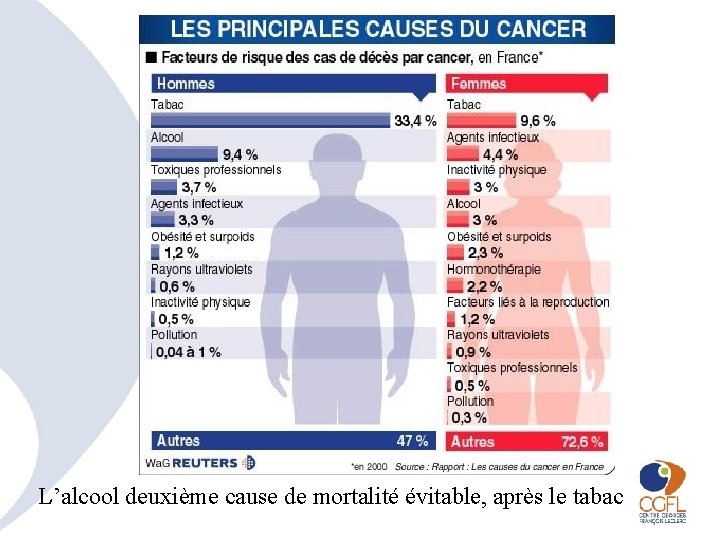
L’alcool deuxième cause de mortalité évitable, après le tabac
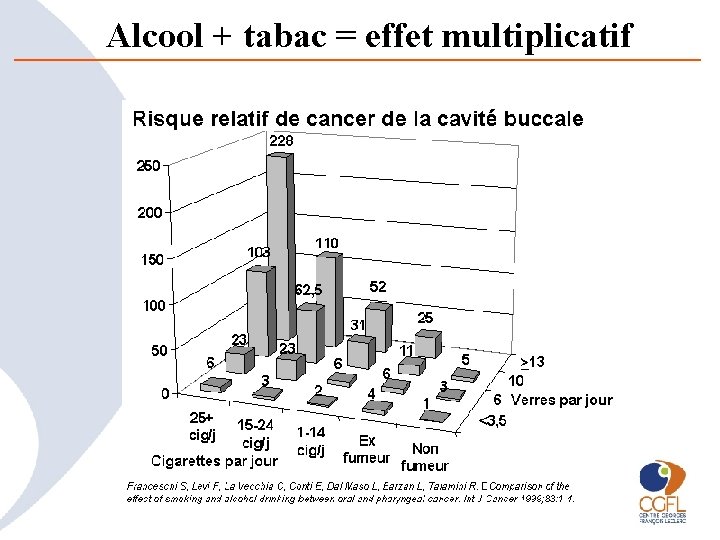
Alcool + tabac = effet multiplicatif
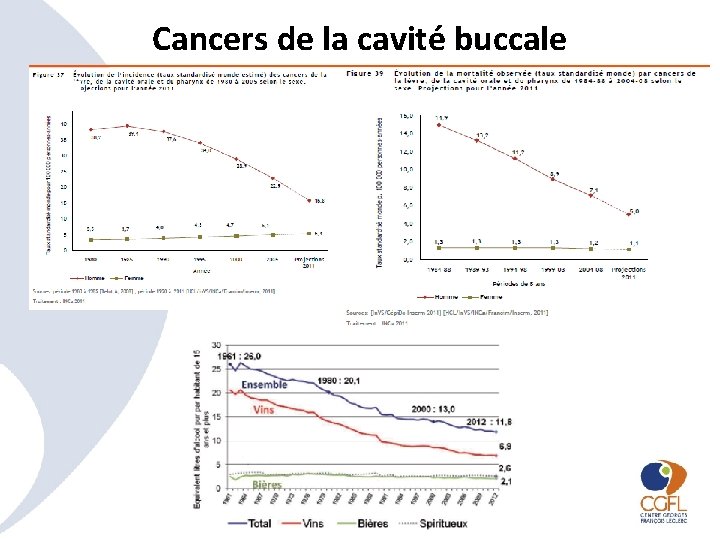
Cancers de la cavité buccale
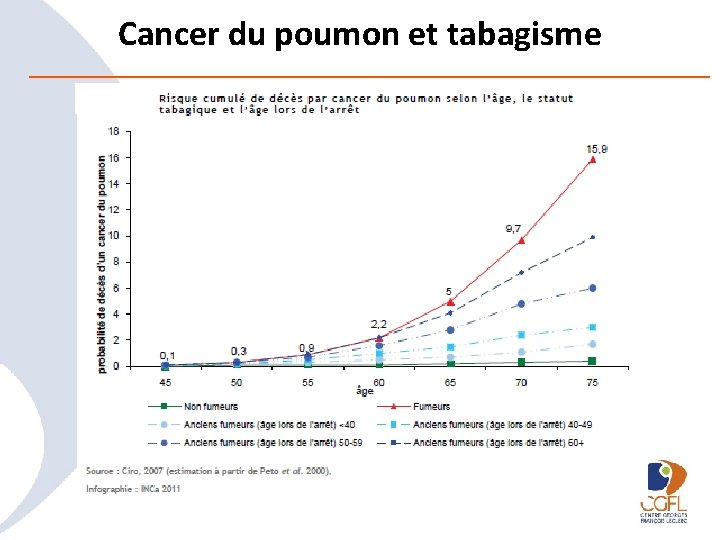
Cancer du poumon et tabagisme


Définition du cancer • Perte de contrôle accidentelle de la régulation normale des cellules • Prolifération anarchique par échappement aux mécanismes normaux de différenciation et de régulation de leur multiplication • Capacité de ces cellules d’envahir les tissus normaux avoisinant, en le détruisant • Capacité de migration à distance pour former des métastases

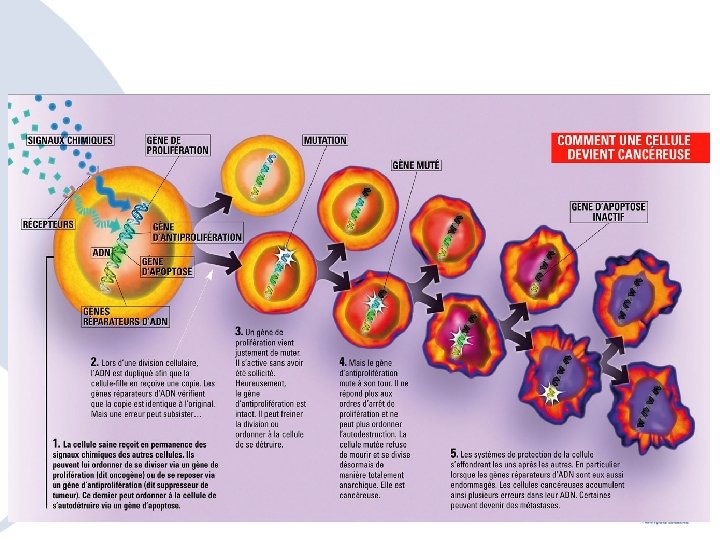
Qu’est ce que le cancer ? • Notre corps est composé d’une multitude de cellules contenues dans les tissus de nos différents organes – Tissu épithélial ( muqueuses, épiderme, glandes) – Tissu conjonctif (tissu de soutien: graisse, muscles, os, cartilage) – Tissu nerveux • Chacun de ces tissus va pouvoir se cancériser – Carcinomes épidermoïdes, adénocarcinomes, sarcomes…

Comment survient le cancer ? • Toutes les informations des cellules sont dans leur code génétique propre • Chaque jour les cellules se divisent (mitose) et ce code est recopié pour être transmis aux cellules filles – Des erreurs se produisent et sont normalement réparées – exceptionnellement, une erreur irrémédiable apparait – Initiation du processus de cancérisation • Ce risque augmente avec le vieillissement cellulaire • Mais d’autres facteurs interviennent

Les causes connues • Origine multifactorielle • Le risque augmente avec deux notions: – Association de plusieurs facteurs cancérigènes – Importance de l’exposition au risque dans: • La quantité (effet /dose) • Le temps ( précocité et durée d’exposition)

Les facteurs de risque connus (1) • Professionnels – Exposition à certaines substances • amiante, benzène, chlorure de vinyle, goudron… – Exposition aux radiations ionisantes – Utilisation d’antimitotiques (chimiothérapie) • Sociaux – Tabac , alcool, alimentation déséquilibrée – Exposition solaire – Sexualité à risque

Les facteurs de risque connus (2) • Facteur Infectieux (Virus) – Hépatite(foie) – Papilloma-virus(col utérin) – HIV(sarcome, lymphomes) • Facteur de risque génétique • Maladies génétiques, certains cancers familiaux • Autres facteurs – Certains médicaments (distilbène) – Environnementaux (pesticides, gaz des voitures ……. . )
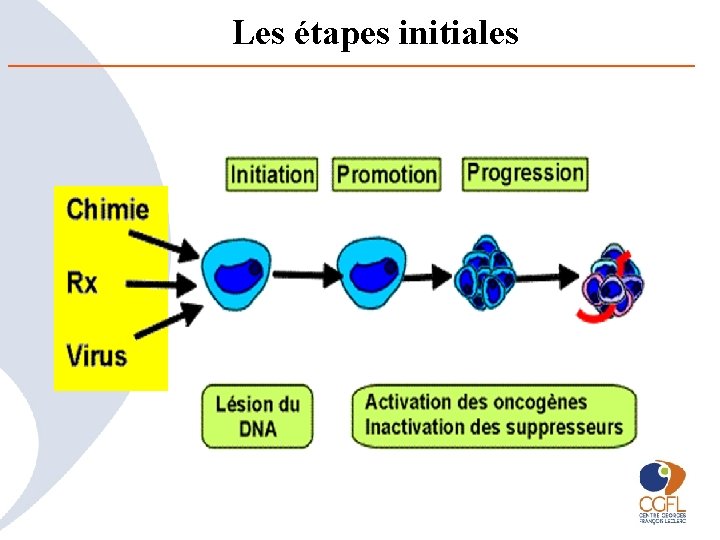
Les étapes initiales
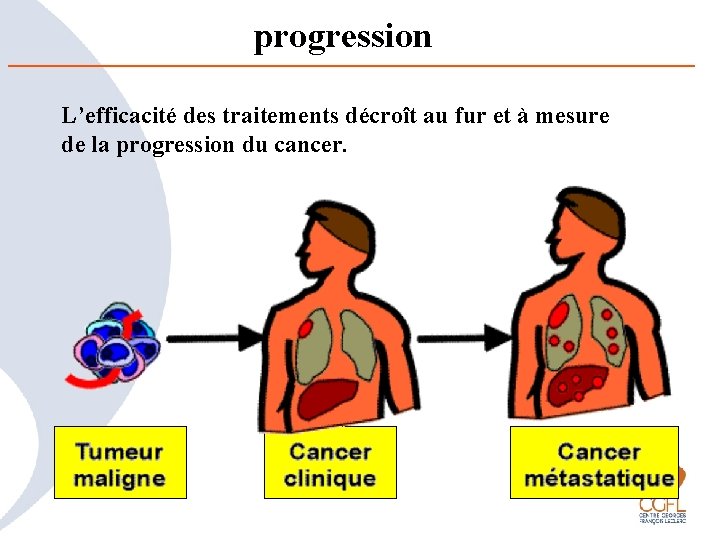
progression L’efficacité des traitements décroît au fur et à mesure de la progression du cancer.

La multiplication cellulaire • Les cellules cancéreuses sont des cellules souches, qui donnent des clones • Elles se multiplient en donnant naissance à des cellules filles identiques à elles-mêmes et d’autres qui se différencient • temps de doublement moyen d’environ 50 à 60 jours, pour la plupart des tumeurs humaines • La plus grande partie de l’histoire naturelle d’un cancer (environ 30 doublements) a lieu sans que ni l’individu porteur, ni le médecin ne puissent évoquer le diagnostic. – Environ 1 cm ~ 1 milliard de cellules
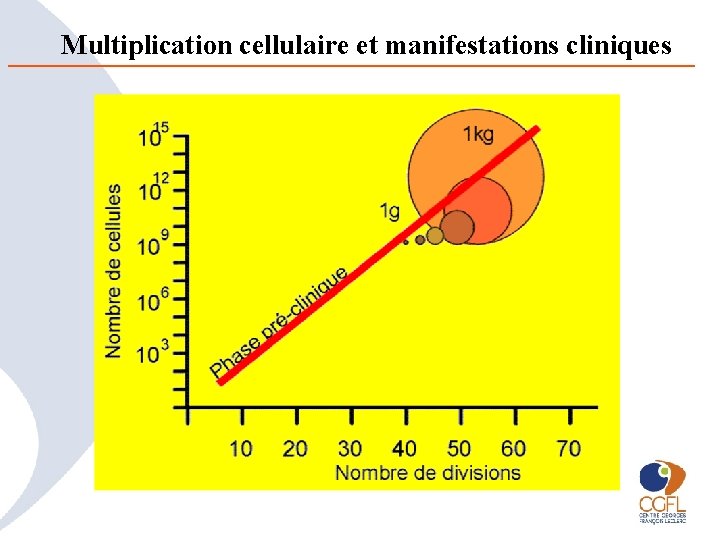
Multiplication cellulaire et manifestations cliniques

Invasion locale • ce qui caractérise le cancer, c’est la capacité qu’acquièrent les cellules d’envahir progressivement le tissu voisin • Perte de cohésion • Rupture et franchissement de la membrane basale. • Disparition de limites nettes entre le tissu normal et le tissu cancéreux • Le chirurgien, devra laisser une marge de sécurité tout autour de la tumeur cancéreuse pour être sûr d’être carcinomogiquement complet
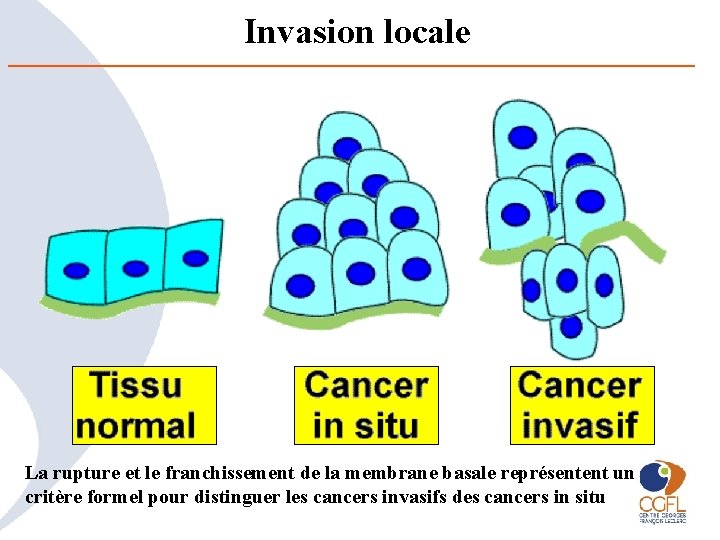
Invasion locale La rupture et le franchissement de la membrane basale représentent un critère formel pour distinguer les cancers invasifs des cancers in situ
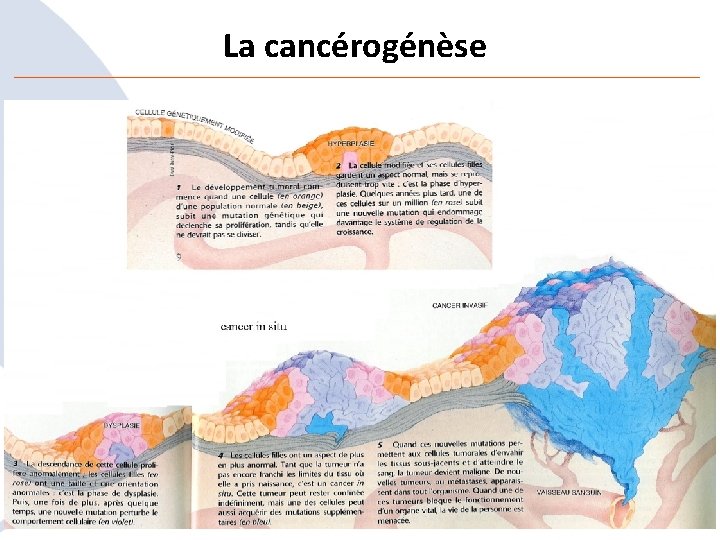
La cancérogénèse
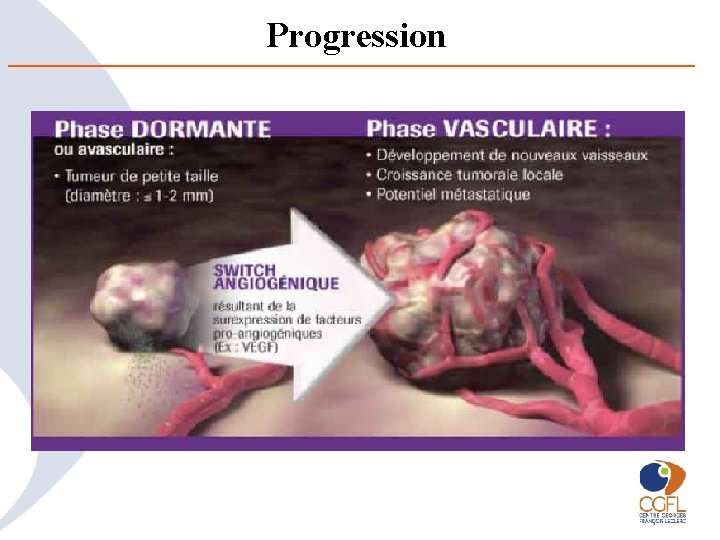
Progression

Le processus métastatique 1 - Invasion lymphatique • Au niveau du ganglion, les cellules cancéreuses : – Peuvent y être détruites, – Peuvent se fixer en restant quiescentes, – Se fixer dans le ganglion, s’y multiplier pour donner une métastase ganglionnaire palpable, et éventuellement entraîner une stase sousjacente importante de la lymphe, – Traverser le ganglion, et gagner les relais ganglionnaires suivants, soit dans le sens normal du courant, soit à contre-courant, en cas de stase lymphatique – Infiltrer tout le trajet des vaisseaux lymphatiques (lymphangite carcinomateuse)
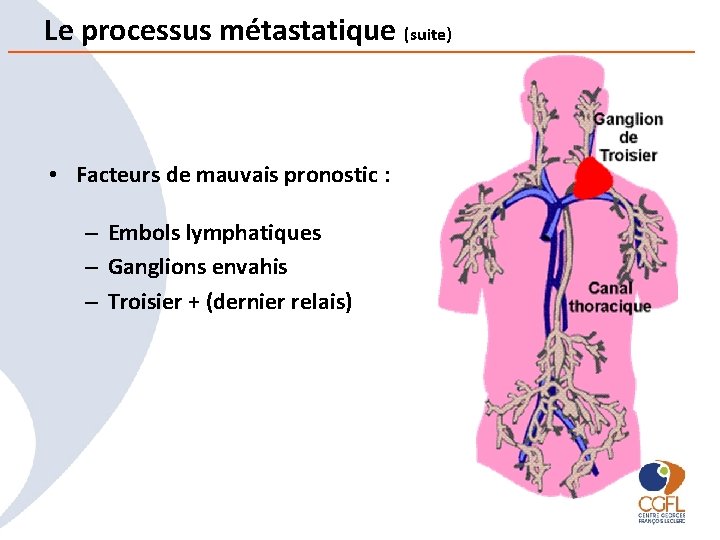
Le processus métastatique (suite) • Facteurs de mauvais pronostic : – Embols lymphatiques – Ganglions envahis – Troisier + (dernier relais)

Métastases à distance 1 - Invasion vasculaire • La répartition des métastases hématogènes n’est pas univoque. Cela dépend, au moins en partie : – du mode de drainage veineux de l’organe atteint. – du premier filtre capillaire à travers lequel passe le sang en aval. • Certaines tumeurs ont une prédilection pour certains sites métastatiques:

Autres manifestations du cancer au cours de son évolution • Amaigrissement, Cachexie – amaigrissement progressif avec anorexie (ou absence d'appétit) • Détournement du métabolisme normal par la tumeur • l'effet de l'alimentation et de la dénutrition (alcoolisme et tabagisme) • L ’atteinte du tube digestif (sdrs sub-occlusifs à minima) • la présence de métastases hépatiques. • l ’effet de masse tumorale et la sécrétion de TNF, IL 1 et 6. • Fièvre
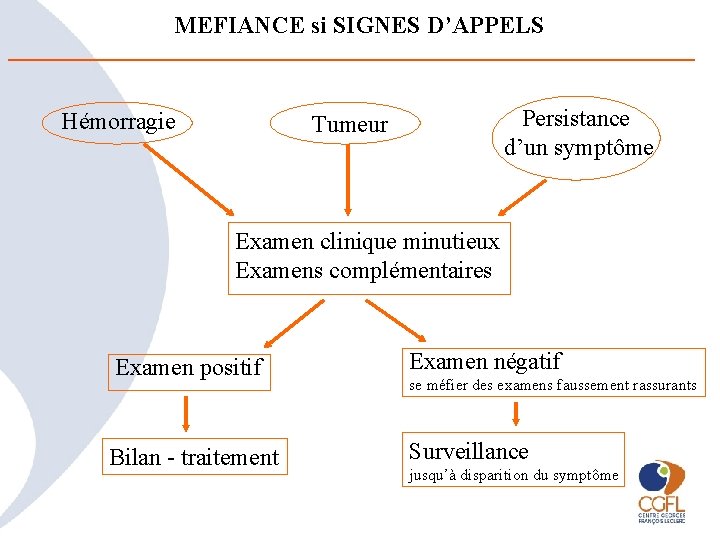
MEFIANCE si SIGNES D’APPELS Hémorragie Persistance d’un symptôme Tumeur Examen clinique minutieux Examens complémentaires Examen positif Examen négatif Bilan - traitement Surveillance se méfier des examens faussement rassurants jusqu’à disparition du symptôme


Encore polémique !

Encore polémique ! …

Dépistage – Qualités à exiger pour un test de dépistage de masse il doit permettre de dépister une maladie : - fréquente - grave - curable (ce qui n'est malheureusement pas le cas de tous les cancers)

Dépistage (suite) Ce test doit être: – Sensible : c'est à dire avoir un faible taux de réponses faussement négatives sur des sujets porteurs de la maladie - Spécifique: c'est à dire avoir un faible taux de réponses faussement positives sur des sujets non porteurs de la maladie - Simple : le test doit être bien accepté par la population. C'est à dire être de réalisation simple et relativement indolore il ne doit pas entraîner de nuisance physique ou psychologique - A bon rendement le dépistage doit avoir un bon rendement c’est à dire réduire la mortalité dans le groupe de cancers dépistés - Peu coûteux

Dépistage (suite) Les principaux moyens de dépistage peuvent être : - cliniques - radiologiques (qui sont parmi les plus performants comme la mammographie) - endoscopiques (bonne sensibilité et spécificité mais acceptabilité faible et coût économique élevé) - biologiques (peu d'intérêt en pratique quotidienne car les marqueurs tumoraux ne sont généralement élevés qu'à un stade évolué de la maladie) - cytologiques (frottis cervico vaginal)

Le dépistage en France • Programme national de dépistage – Cancer du sein – Cancer colorectal • Expérience pilote de dépistage – Cancer du col de l’utérus • Dépistage individuel – Cancer de la prostate – Mélanome malin cutané – Cancer de la cavité buccale
Le dépistage s’ancre dans le fantasme • Celui d’une médecine moderne, hyper technique et toute puissante – Tout prévenir – Tout dépister – Tout traiter – Tout guérir


Anatomopathologie • Preuve indispensable au diagnostic et au traitement • C ’est l ’élément le plus objectif et le plus fiable • Aucun traitement majeur (Chir, RT, CT) ne sera instauré sans certitude anatomopathologique, sauf urgence ou contexte sans équivoque. – Métas osseuses hyperalgiques d ’un cancer primitif inconnu – compression médiastinale dramatique

Anatomopathologie (3) • Moyens : 1/ Biopsie - geste simple si tumeur accessible - geste spécialisé si tumeur profonde ponction profonde (prostate…) endoscopie (bronche, œsophage …) voire un geste chirugical 2/ Cytologie - geste simple, peu agressif, importance de la qualité du geste M - inconv = faux négatifs : Une cytologie normale n’élimine jamais la présence d’un cancer

INTERROGATOIRE • Etat psychologique § insomnie § angoisse § Dépression… • Evaluation sociale • Intoxications § Tabac § Alcool § médicaments • Poids du patient (dénutrition fréquente) • Pathologies associées § § artérite des MI insuffisance respiratoire insuffisance hépato-cellulaire angor évoluant à bas bruit vers l’IDM…

Bilan locorégional • EXAMEN ENDOSCOPIQUE SOUS A. G – BIOPSIES MULTIPLES +++ – OESOPHAGOSCOPIE – FIBROSCOPIE BRONCHIQUE • SCHEMA DATE SYSTEMATIQUE • Scanner et/ou IRM (RP / échographie) • BILAN BIOLOGIQUE

Bilan locoregional (suite) • Scanner (TDM) et / ou IRM • AVANTAGES TDM – Meilleure définition des atteintes cartilagineuse et osseuses – Bonne évaluation de l’atteinte ganglionnaire • AVANTAGES IRM – Meilleure définition des tumeurs – Bonne définition de l’infiltration des tissus mous • TEP Scanner
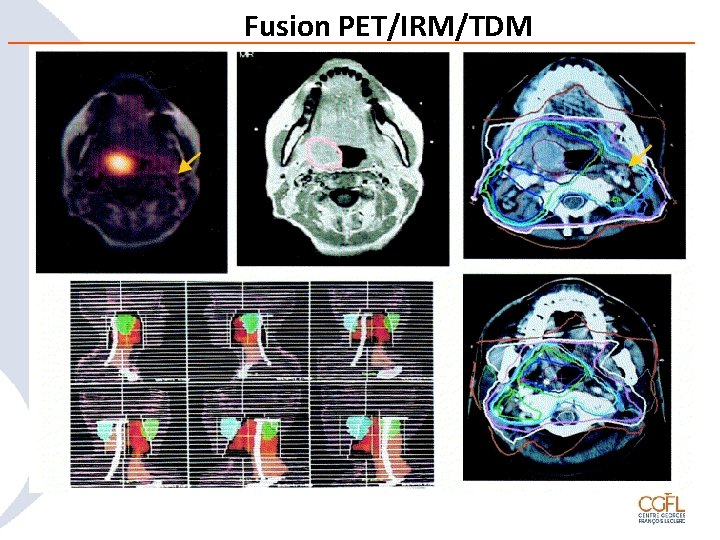
Fusion PET/IRM/TDM


Sommaire Règles de classification valable pour l’ensemble des cancers T - Tumeur primitive N - Adénopathies régionales M - Métastase à distance
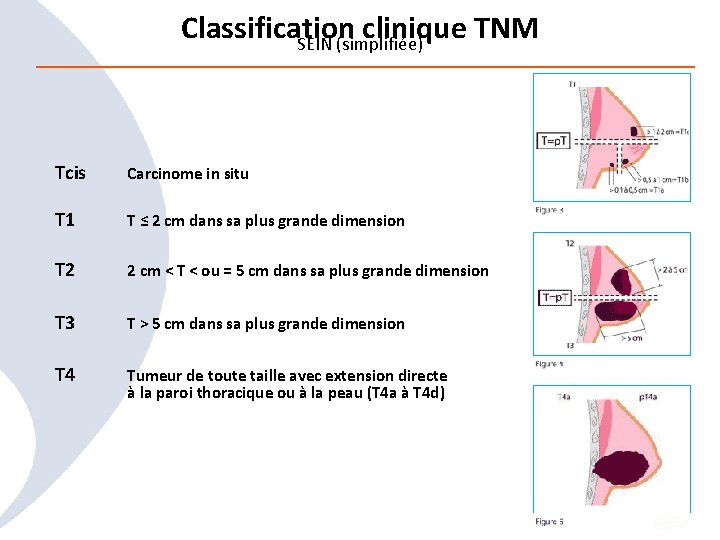
Classification clinique TNM SEIN (simplifiée) Tcis Carcinome in situ T 1 T ≤ 2 cm dans sa plus grande dimension T 2 2 cm < T < ou = 5 cm dans sa plus grande dimension T 3 T > 5 cm dans sa plus grande dimension T 4 Tumeur de toute taille avec extension directe à la paroi thoracique ou à la peau (T 4 a à T 4 d)
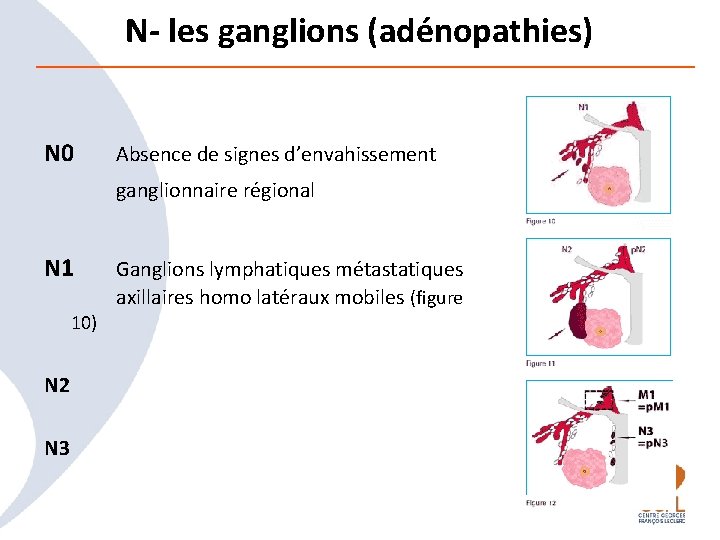
N- les ganglions (adénopathies) N 0 Absence de signes d’envahissement N 1 Ganglions lymphatiques métastatiques axillaires homo latéraux mobiles (figure 10) N 2 N 3 ganglionnaire régional
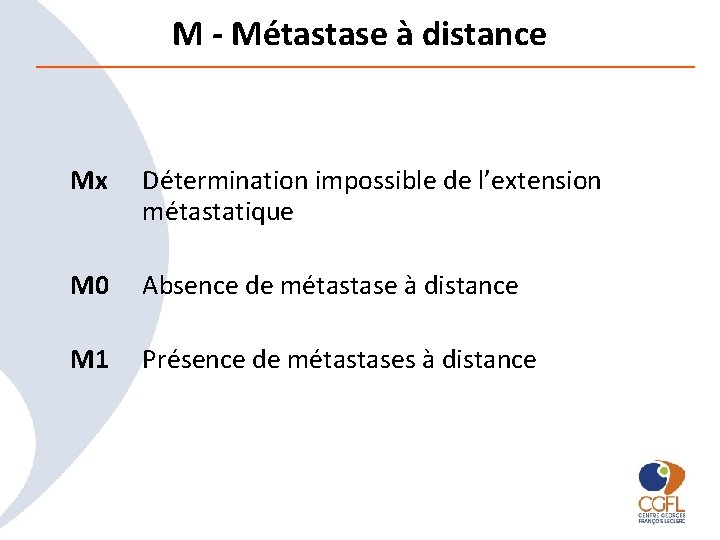
M - Métastase à distance Mx Détermination impossible de l’extension métastatique M 0 Absence de métastase à distance M 1 Présence de métastases à distance

Le point de vue du clinicien

L’annonce est toujours traumatique • Traumatisme pour le patient mais aussi pour ses proches. La maladie transforme une personne dans son rapport à l’autre • Répercussions sur: la vie personnelle la vie du couple la vie familiale la vie sociale la vie professionnelle

Les cinq moments-clés du traitement • L’annonce du diagnostic • La période d’entrée dans les traitements • Les temps entre deux séances de traitement • La fin des traitements • La période de surveillance

Entre deux traitements • L’angoisse de quitter l’hôpital (lieu sécurisant) • Garder un contact étroit avec son médecin traitant (référent) • Se renseigner sur les possibilités d’hospitalisation à domicile (HAD) • Nécessité fréquente d’adapter son rythme de vie à la fatigue physique et/ou morale souvent présente

La période de surveillance • Un rythme est fixé • La période est longue (10 ans) • On parle de rémission puis de guérison • Chaque consultation peut raviver les mêmes angoisses que lors des traitements • Peur de la récidive – sentiment de verdict lors des consultations – Ou à chaque symptôme

Les difficultés pour un retour à la vie d’avant • Désorientation du fait de ne plus être en relation étroite avec un personnel soignant rassurant • Confrontation a une maladie potentiellement fatale • Confrontation a des traitements parfois lourds – Modification de l’image du corps, fatigue trainante • Difficultés d’être en « surveillance » – Syndrome de Damoclès (le moindre soucis de santé peut être vécu de façon dramatique) – Syndrome « d’abandon » , le suivi médical est moins fréquent que pendant les traitements • Proches eux-mêmes perturbés par la maladie • Ou proches qui ne comprennent pas que tout ne redevienne pas comme avant une fois les traitements terminés

La communication est fonction : • Des perceptions immédiates • Des représentations et croyances • De l’histoire et des valeurs personnelles • Des connaissances • De l’environnement • Du moment (la temporalité)

Nécessité de composer avec les émotions • Reconnaissables et compréhensibles – Peur, tristesse, déception, espoir, colère, injustice… • Leurs raisons sont souvent cachées – Ne peuvent être interprétées que par rapport à la réalité du patient – Ne laissez pas médecins ou soignants extrapoler • 15 % à 20% des patients présentent un trouble de l’adaptation ou une dépression • Oser parler des sentiments

A PROSCRIRE • Le mensonge • Les injonctions paradoxales • Les minimisations • Les culpabilisations
- Slides: 61