Jake bogate byo nasze dowiadczenie nabyte na polach

Jakże bogate było nasze doświadczenie nabyte na polach bitewnych… Iluż dobrych lekarzy wyrosło na żyznej obfitej krwi żołnierskiej… Thomas Clifford Allbutt, 1936 -1925

Waldemar Machała Wojsko - wyrównywanie strat krwi krążącej. Wczoraj i dziś… Klinika Anestezjologii i Intensywnej Terapii Uniwersytecki Szpital Kliniczny im. Wojskowej Akademii Medycznej-CSW

Bo duszą wszelkiego ciała jest jego krew dzięki duszy, która w niej jest. Pismo Święte. 3 Mojżeszowa 17: 10 -14

Krew i inne ludzkie płyny mają magiczne znaczenie… Galen II w.

Pierwsze przetoczenie krwi Papież Innocenty VIII – 1492 r. Udar mózgu – nieprzytomność. Pomysł na ratunek? . . . , bezpośrednie przetoczenie krwi od 3 młodych mężczyzn. Pomysł zrealizowano… wszyscy umarli – łącznie z Papieżem.

Pierwsze przetoczenie krwi od zwierzęcia John B. Denis (1667) przetoczył: 90 ml owczej krwi. 16 -letniemu chłopcu. Cierpiącemu z powodu gorączki.

Odwodnienie XIX w. – epidemia cholery: Indie – 1827 r. Rosja – 1829 r. Anglia – 1831 r. Blue stage of spasmodic cholera. Sunderland 1831. William O’Shaughnessy: odwodnienie to całkowity zastój żylny i szybki koniec przepływu przez tętnice – podstawy płynoterapii: Podawać tyle wody ile chory stracił i dodawać do niej soli dla neutralizacji czarnej krwi. Ameryka Północna – 1832 r.

Chronologia Pierwsze udane przetoczenie krwi (1830): Williams Blundell (Anglik) – przetacza krew swojego asystenta (dr Davisa) – krwawiącej położnicy w obj. 240 ml. Pierwsze przetoczenie wody (1830): Dwaj rosyjscy lekarze: Herman i Jaenichen przetaczają choremu na cholerę 180 ml wody – chory i tak umiera. Pierwsze przetoczenie soli (1832): Thomas Latta (systent O’Shaugnessy’ego) przetacza Williams Blundell (Anglik) – przetacza 3400 ml roztworu zawierającego 58 m. Eq sodu, 49 m. Eq chloru i 9 m. Eq HCO 3 w ciągu 30 min. Kobieta i tak umiera.

Chronologia Pierwsze udane przetoczenie soli (1833): Thomas Latta – przetacza 330 ml soli w ciągu 12 godz. chorej 52 -letniej kobiecie. Pierwsze przetoczenie albumin (1834): John Mackintosh (uczeń T. Latta) – przetacza albuminy z dobrym efektem hemodynamicznym.

Sydney Ringer Alexis Frank Hartmann (1898 – 1964) (1834 Roztwór Ringera w 1 l. wody destylowanej (1882): Sód: 8 g. Potas: 0, 3 g. Chlorek wapnia: 0, 33 g. Roztwór Hartmanna uzupełniony mleczanem (1932): Sód Potas Wapń Chlor Mleczany Mleczan Ringera (mmol/l) 130 4 1, 5 109 28 Roztwór Hartmanna (mmol/l) 131 5 2 111 29 – 1910)

Chronologia Cytryniany użyte po raz pierwszy, jako środek zapobiegający krzepnięciu krwi pobranej od dawcy dla przetoczenia (1894 – A. Wright – patolog angielski). Identyfikacja grup krwi (1901 – Karl Landsteiner – 3 z 4); Nagroda Nobla (1930). Identyfikacja 4 grupy krwi (Jansky – Czechosłowak). Ottenberg opisał idealnego dawcę i idealnego biorcę (USA: 1911). Pierwsze podanie krwi konserwowanej cytrynianem (Albert Hustin – 1914). Pierwsze podanie krwi rannym we wstrząsie (1918): I Wojna Światowa. Armia Kanadyjska. Lekarz wojskowy: Oswald Robertson. Pierwszy bank krwi (Leningrad – 1932); rok później w USA. Odkrycie czynnika Rh (K. Landsteiner/ A. Wiener/ P. Levin i Stenson) – 1939 r. Separacja: erytrocyty, leukocyty, płytki krwi, osocze (E. Cohen: 1951 r. )

Utrata objętości krwi? . . . OK, ale przez co ją podać…? Ambroise Pare – XVI w. – zauważył konieczność kaniulacji.

Utrata objętości krwi? . . . OK, ale przez co ją podać…? Urządzenie Blundella – 1829 r. Urządzenie Kimptona-Browna -1913 r.

Ranny krwawi krwią pełną, a nie jej składnikami.

No to do współczesności…, w końcu…
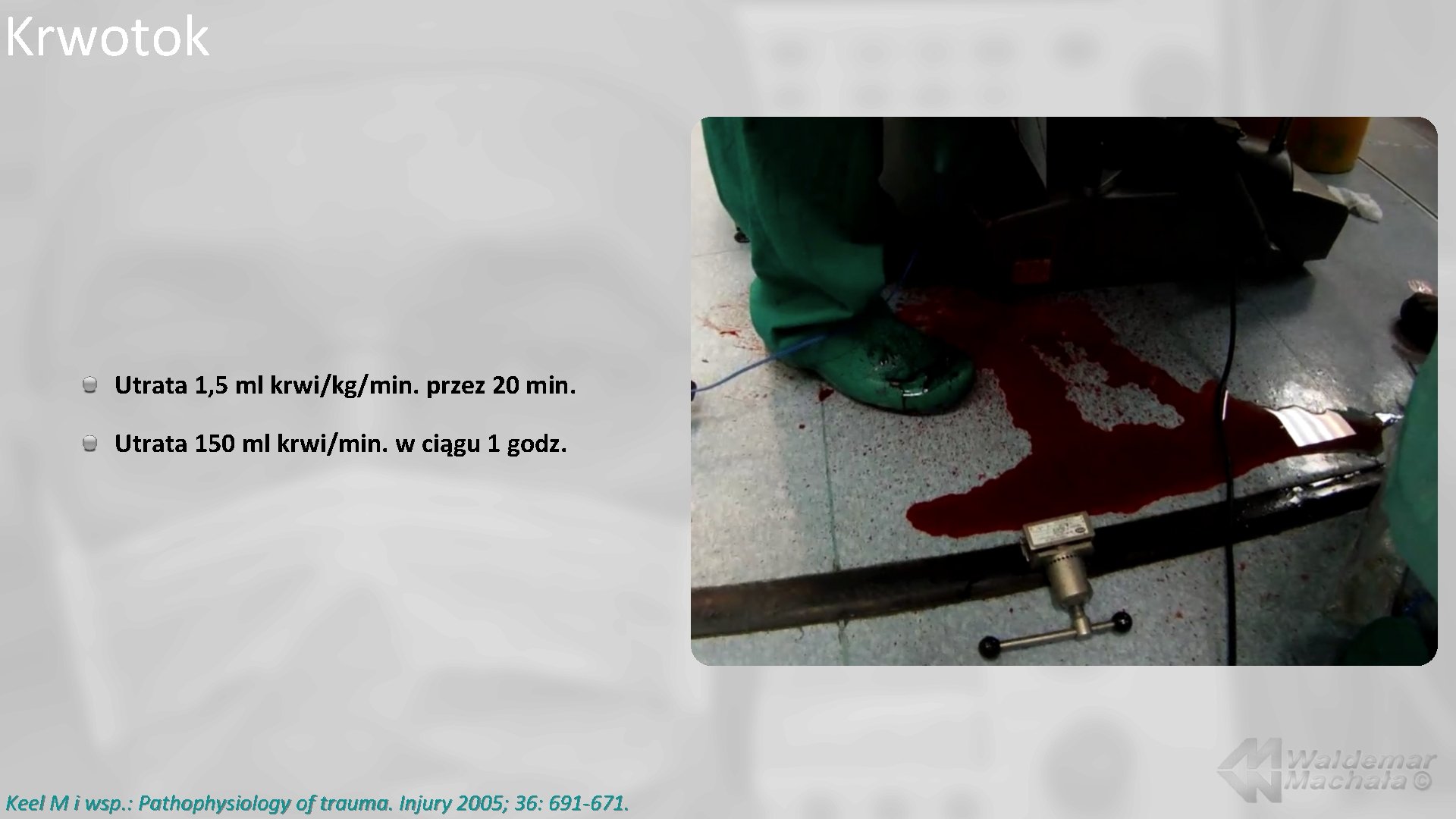
Krwotok Utrata 1, 5 ml krwi/kg/min. przez 20 min. Utrata 150 ml krwi/min. w ciągu 1 godz. Keel M i wsp. : Pathophysiology of trauma. Injury 2005; 36: 691 -671.
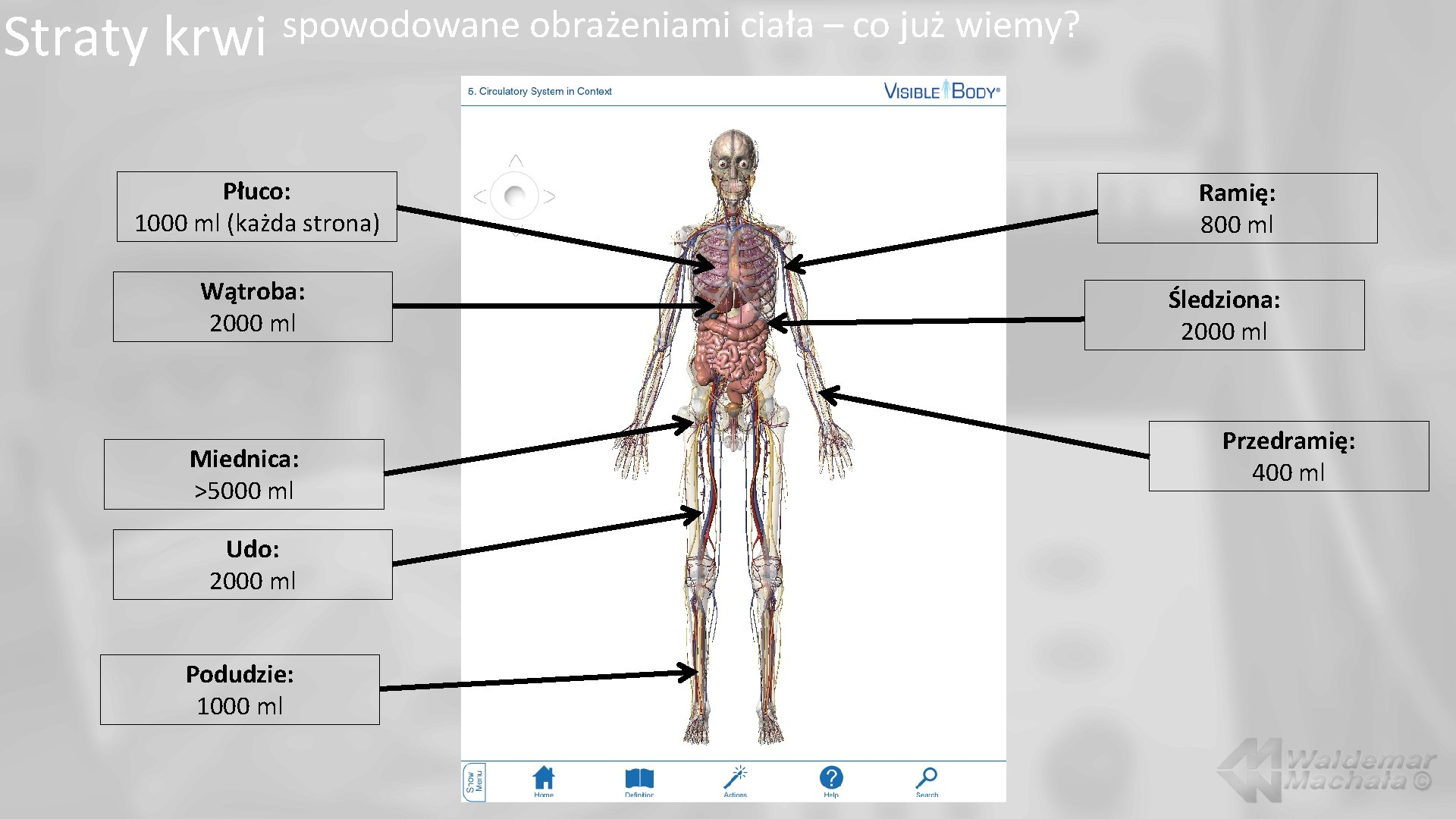
Straty krwi spowodowane obrażeniami ciała – co już wiemy? Płuco: 1000 ml (każda strona) Wątroba: 2000 ml Miednica: >5000 ml Udo: 2000 ml Podudzie: 1000 ml Ramię: 800 ml Śledziona: 2000 ml Przedramię: 400 ml

Wstrząs Stan nieadekwatnego dostarczania tlenu do komórek. University of Wisconsin Department of Surgery. Stan załamania krążenia (circulatory collapse) National Institute of General Medical Sciences. Hipowolemiczny. Ograniczający. Kardiogenny. Dystrybucyjny. 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

Wstrząs hipowolemiczny Hinshaw Cox 1972 Tętniczy. Żylny. Mieszany. Krwotoczny. Widoczny. Niewidoczny. Niekrwotoczny. 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

Jak rozpoznać, kogo ratować najpierw?

Jak rozpoznać, kogo ratować najpierw? Tego, który jest cichy…. Jak jest głośny? . . . , to jeszcze trochę wytrzyma. Uwaga na seniorów: Zaburzona kurczliwość naczyń. Choroby serca oraz leki, które być może przyjmują: Nasilające krwawienie – np. leki przeciwzakrzepowe. Hamujące odruchową tachykardię hipowolemiczną (leki blokujące receptory adrenergiczne β). Wykluczyć: Niedrożność dróg oddechowych. Krwotok zewn. Odmę opłucnową. Zbadać urazowo. Poprawić opaski zaciskowe (stazy taktyczne), ew. założyć nową. Triage - postrzał twarzy i postrzał brzucha.
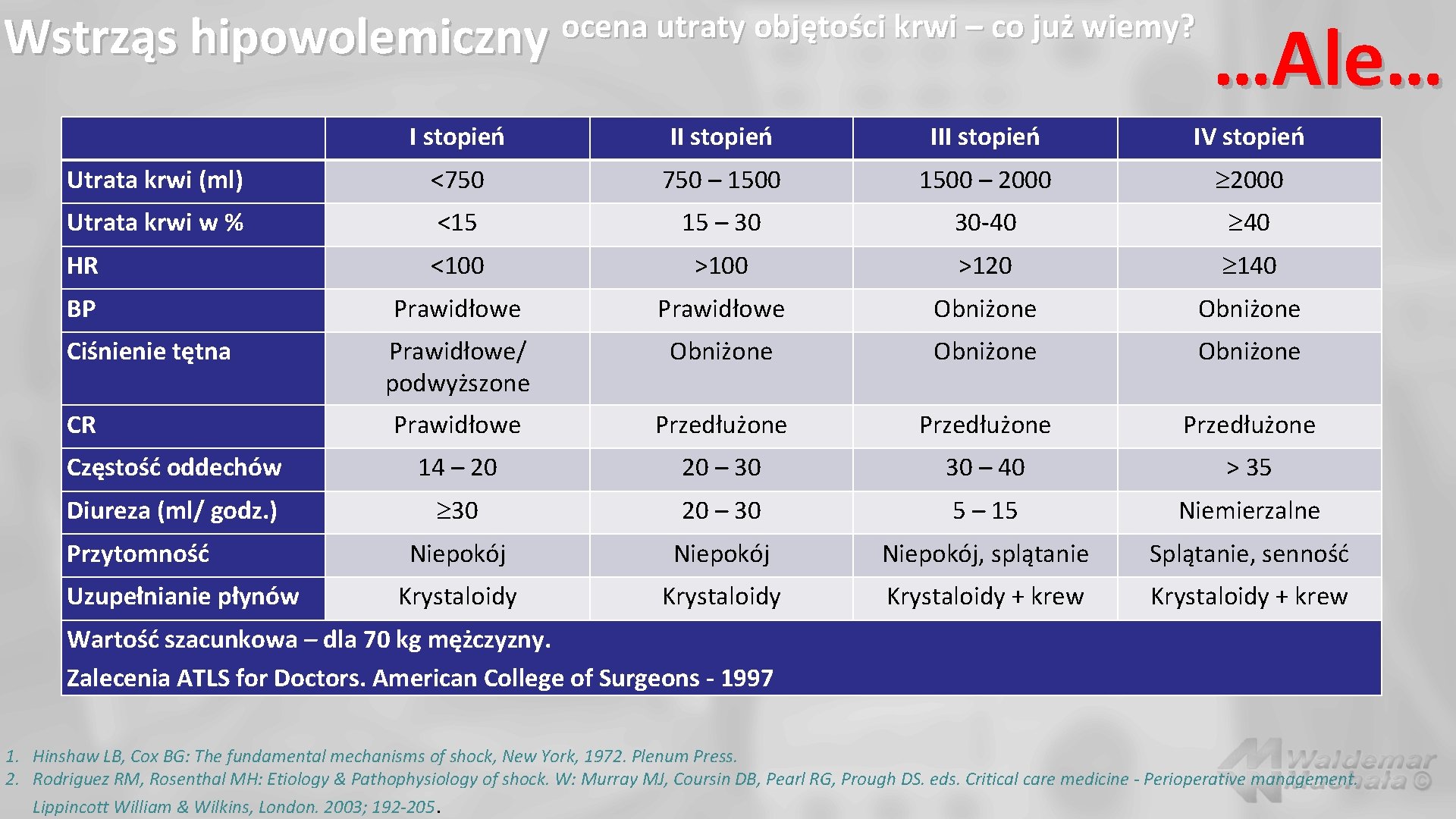
ocena utraty objętości krwi – co już wiemy? Wstrząs hipowolemiczny …Ale… I stopień III stopień IV stopień Utrata krwi (ml) <750 – 1500 – 2000 Utrata krwi w % <15 15 – 30 30 -40 40 HR <100 >120 140 BP Prawidłowe Obniżone Prawidłowe/ podwyższone Obniżone Prawidłowe Przedłużone Częstość oddechów 14 – 20 20 – 30 30 – 40 > 35 Diureza (ml/ godz. ) 30 20 – 30 5 – 15 Niemierzalne Niepokój, splątanie Splątanie, senność Krystaloidy + krew Ciśnienie tętna CR Przytomność Uzupełnianie płynów Wartość szacunkowa – dla 70 kg mężczyzny. Zalecenia ATLS for Doctors. American College of Surgeons - 1997 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

Dostęp naczyniowy…

Kaniule… Kaniule – cechy kaniuli idealnej: Komora umożliwiająca zobaczenie krwi, tuż po nakłuciu naczynia. Urządzanie umożliwiające obserwację wejścia kaniuli do ciała (skrzydełka). Zmniejszenie dolegliwości bólowych przy wprowadzaniu kaniuli (np. ścięcie igły). Zmniejszenie ryzyka infekcji. Zmniejszenie ryzyka zakrzepu. Struktura kaniuli ułatwiająca wsunięcie do naczynia. Zmniejszenie ryzyka kontaktu z krwią przez osobę wykonującą zabieg kaniulacji. Obecność wieloświatłowego portu. Bezigłowy dostęp do portu. Łatwa do umocowania/ trudna do usunięcia.

Kaniule – zalecenia uniwersalne… Krótkie. O dużej średnicy. Wprowadzane w okolice o typowym przebiegu naczyń: Duże żyły kończyny górnej. Żyła szyjna zewnętrzna. Żyła udowa (nietypowy przebieg).

Miejsce kaniulacji…, zalecenia TCCC i ATLS Nie na kończynach, które doznały obrażeń. Jeżeli ranny poniżej przepony – min. 1 kaniula w spływie żyły głównej górnej. Jeżeli ranny powyżej przepony – min. 1 kaniula w spływie żyły głównej dolnej. Jeżeli ranny w klatkę piersiową i brzuch – kaniule w spływach obu żył głównych. Niezalecana rutynowa kaniulacja żyły szyjnej wew. i podobojczykowej. Jeżeli zachodzi konieczność kaniulacji ż. szyjnej wew. , lub ż. podobojczykowej – kaniulacja po stronie większych obrażeń ciała. SV – preferowana u rannych w SOT (TR) z unieruchomioną szyją. Dla kaniulacji IJV i SV – techn. Seldingera. Zawsze próba wodna.
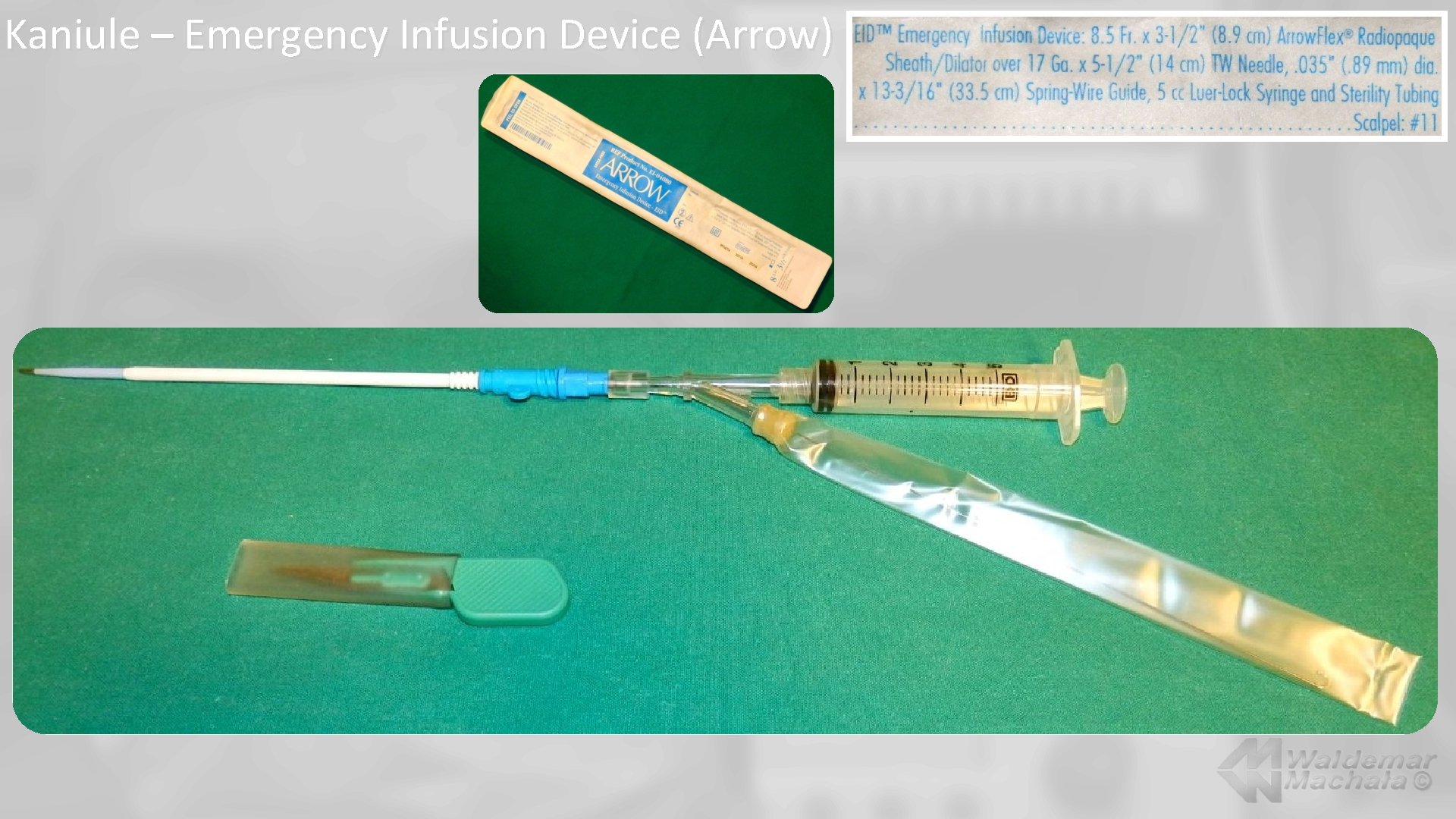
Kaniule – Emergency Infusion Device (Arrow)
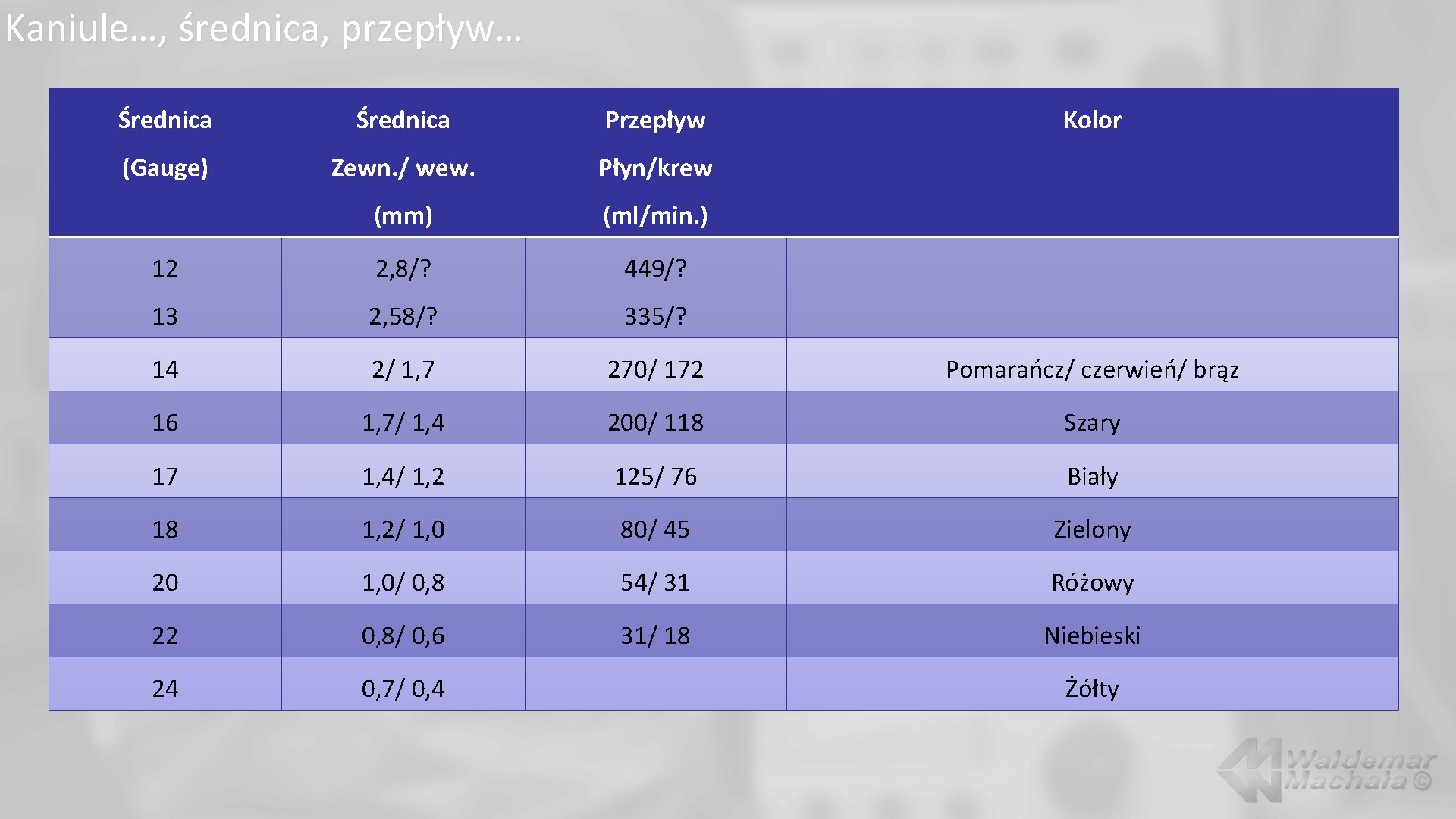
Kaniule…, średnica, przepływ… Średnica Przepływ Kolor (Gauge) Zewn. / wew. Płyn/krew (mm) (ml/min. ) 12 2, 8/? 449/? 13 2, 58/? 335/? 14 2/ 1, 7 270/ 172 Pomarańcz/ czerwień/ brąz 16 1, 7/ 1, 4 200/ 118 Szary 17 1, 4/ 1, 2 125/ 76 Biały 18 1, 2/ 1, 0 80/ 45 Zielony 20 1, 0/ 0, 8 54/ 31 Różowy 22 0, 8/ 0, 6 31/ 18 Niebieski 24 0, 7/ 0, 4 Żółty

Liczba kaniuli i ich średnica…, zalecenia TCCC i ATLS Dwie kaniule obwodowe: 14, 16 G – ATLS. Jedna kaniula 18 G – TC 3.
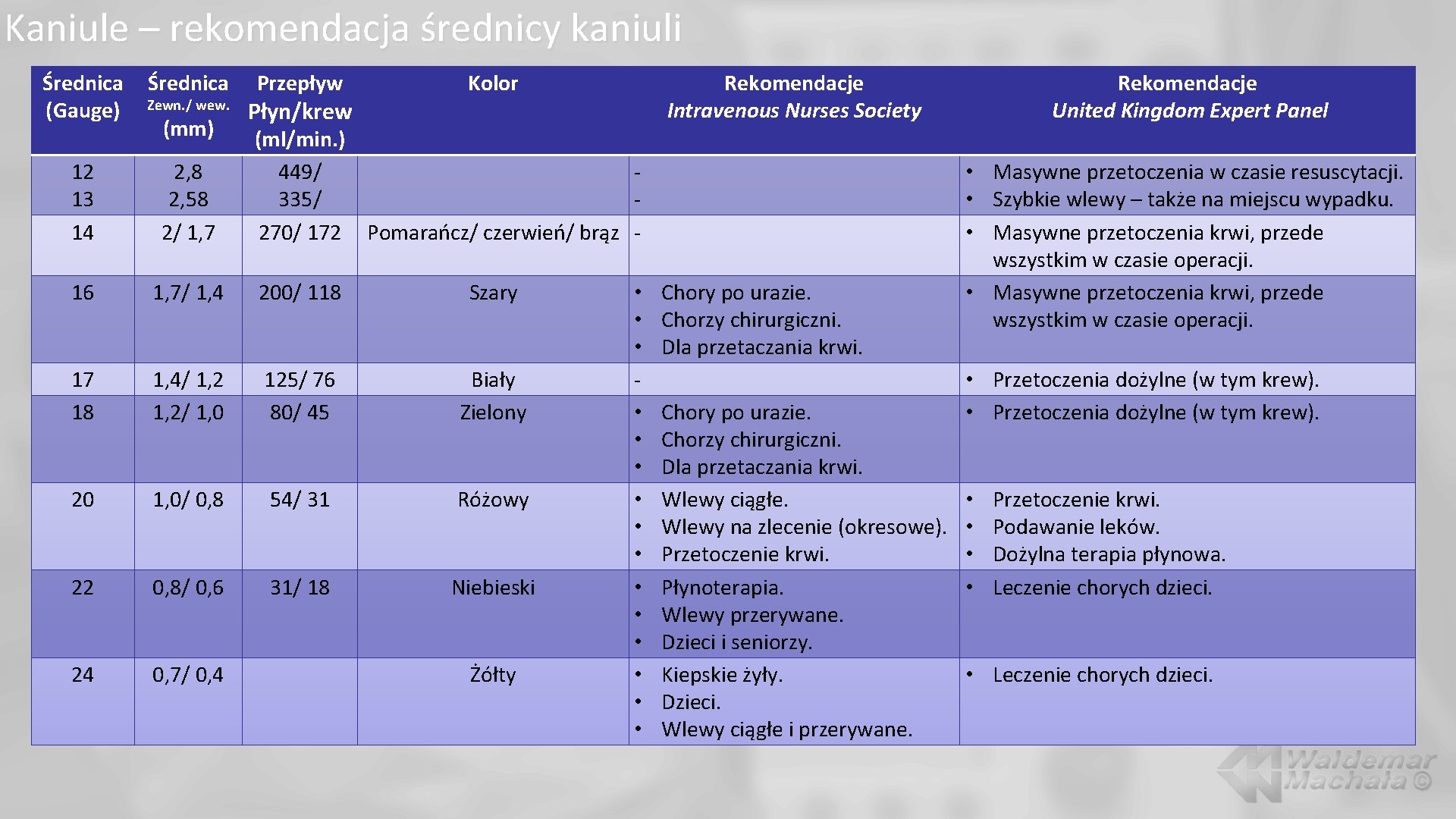
Kaniule – rekomendacja średnicy kaniuli Średnica (Gauge) Średnica Zewn. / wew. (mm) Przepływ Płyn/krew Kolor Rekomendacje Intravenous Nurses Society (ml/min. ) 449/ 335/ 270/ 172 Pomarańcz/ czerwień/ brąz - 12 13 14 2, 8 2, 58 2/ 1, 7 16 1, 7/ 1, 4 200/ 118 Szary 17 18 1, 4/ 1, 2/ 1, 0 125/ 76 80/ 45 Biały Zielony 20 1, 0/ 0, 8 54/ 31 Różowy 22 0, 8/ 0, 6 31/ 18 Niebieski 24 0, 7/ 0, 4 Żółty • • • • Chory po urazie. Chorzy chirurgiczni. Dla przetaczania krwi. Wlewy ciągłe. Wlewy na zlecenie (okresowe). Przetoczenie krwi. Płynoterapia. Wlewy przerywane. Dzieci i seniorzy. Kiepskie żyły. Dzieci. Wlewy ciągłe i przerywane. Rekomendacje United Kingdom Expert Panel • Masywne przetoczenia w czasie resuscytacji. • Szybkie wlewy – także na miejscu wypadku. • Masywne przetoczenia krwi, przede wszystkim w czasie operacji. • Przetoczenia dożylne (w tym krew). • • Przetoczenie krwi. Podawanie leków. Dożylna terapia płynowa. Leczenie chorych dzieci. • Leczenie chorych dzieci.

No to…, co przetaczać?

Ale zanim będziemy wiedzieć – co przetaczać? Może warto wiedzieć co nieco o patofizjologii wstrząsu?
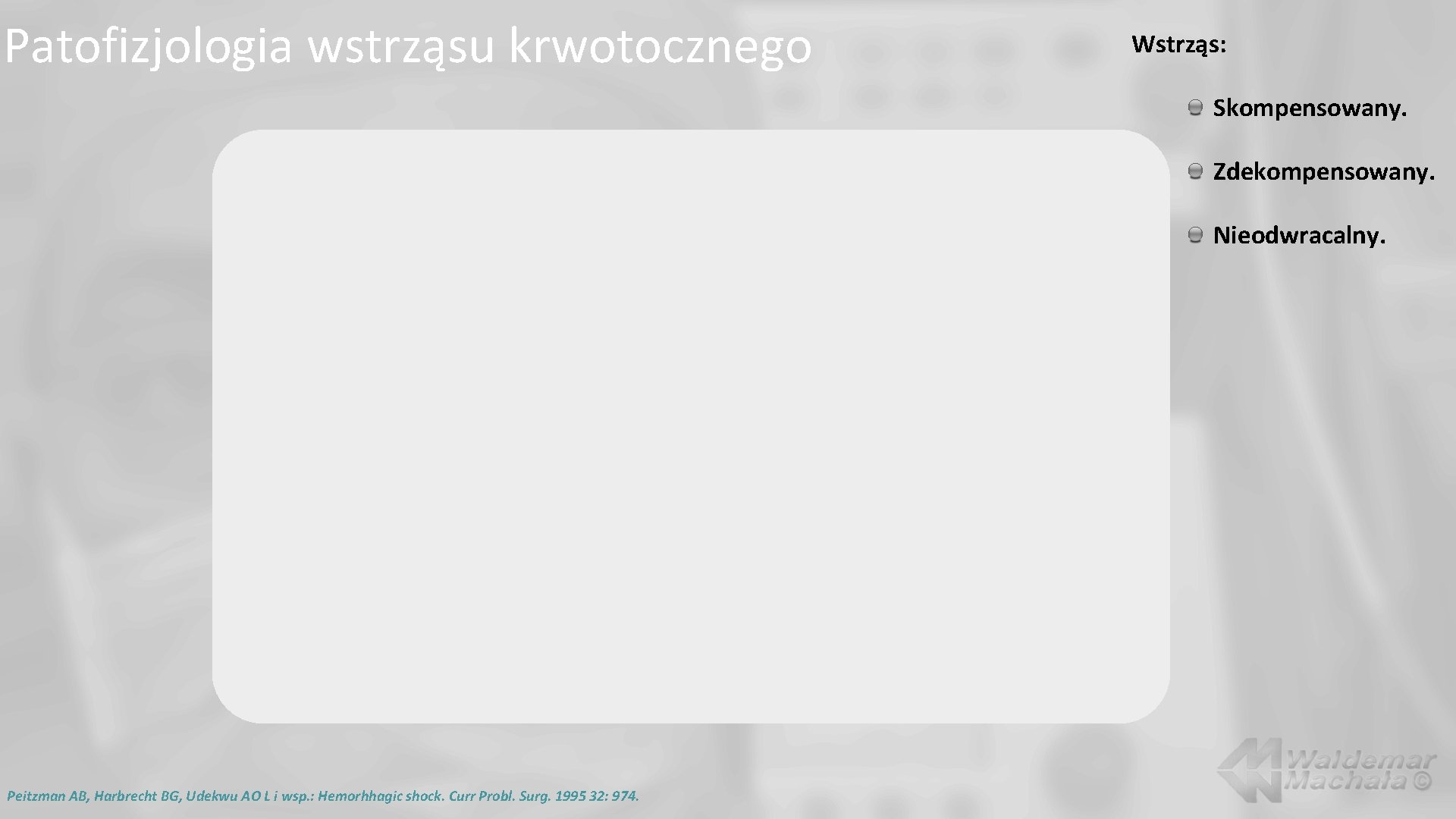
Patofizjologia wstrząsu krwotocznego Wstrząs: Skompensowany. Zdekompensowany. Nieodwracalny. Peitzman AB, Harbrecht BG, Udekwu AO L i wsp. : Hemorhhagic shock. Curr Probl. Surg. 1995 32: 974.

Patofizjologia wstrząsu Odpowiedź sercowo-naczyniowa. Odpowiedź neuroendokrynna. Odpowiedź zapalna i reakcja immunologiczna. Skutki komórkowe.

Patofizjologia wstrząsu – odpowiedź sercowo-naczyniowa Aktywacja układu współczulnego. Pobudzenie receptorów β 1 w sercu - zwiększenie: Kurczliwości włókien Zwiększone uwolnienie endogennych amin katecholowych: Adrenalina: Z rdzenia nadnerczy. Noradrenalina: Zakończenia nerwowe układu współczulnego (synapsy). Rzutu serca. Pracy serca. Zużycia tlenu. Aktywacja receptorów α 1: Skurcz arterioli obwodowych. Podwyższenie SVR. Podwyższenie ciśnienia tętniczego. Skurcz naczyń żylnych – zmniejszenie łożyska żylnego. Glukoneogenza. Glikogenoliza

Patofizjologia wstrząsu – odpowiedź neuroendokrynna Aktywacja osi podwzgórze – przysadka mózgowa - nadnercza: Koryzol (kora nadnerczy). Zwiększenie wrażliwości barorecptorów, rozciągnięcie receptorów w lewym przedsionku i zwiększenie osmolarności krwi powoduje uwolnienie wazopresyny i ADH (przez przysadkę mózgową). Reakcja uwolnienia wazopresyny i ADH ulega nasileniu przez: Adrenalinę. Angiotensynę II. Ból. Hiperglikemię. Niedokrwione nerki i stymulacja receptorów β i podwyższone stężenie Na – powodują uwolnienie reniny. Renina – angiotensynogen – angiotensyna II: Skurcz naczyń trzewnych i obwodowych. Uwolnienie aldosteronu, ADH i ACTH.

Patofizjologia wstrząsu – skutki komórkowe NIEDOTLENIENIE Zależność pomiędzy śmiertelnością, a stężeniem mleczanów w modelu wstrząsu krwotocznego u psów. Dunham CM, Siegel JH, Weireter L i wsp. : Oxygen debt and metabolic acydemia or quantitative predictors of mortality and the severity of the ischemic insult in. Hemorrhagoc shock. Crit Care Med. 1991; 19: 231
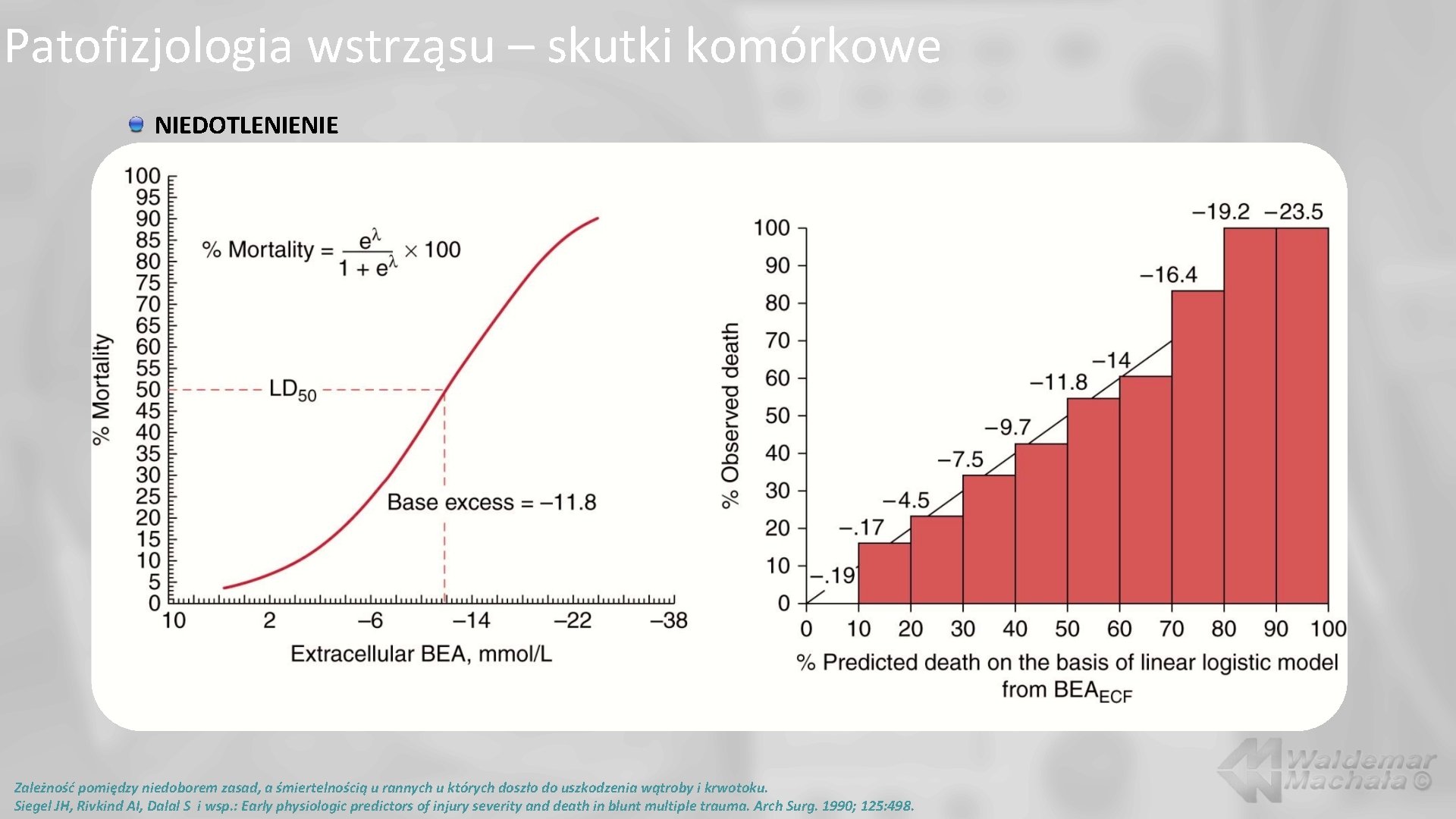
Patofizjologia wstrząsu – skutki komórkowe NIEDOTLENIENIE Zależność pomiędzy niedoborem zasad, a śmiertelnością u rannych u których doszło do uszkodzenia wątroby i krwotoku. Siegel JH, Rivkind AI, Dalal S i wsp. : Early physiologic predictors of injury severity and death in blunt multiple trauma. Arch Surg. 1990; 125: 498.

No to wreszcie…, co przetaczać?

Wstrząs krwotoczny - przetaczanie płynów – historia… Walter Cannon spędził 2 lata na frontach I WŚ: Traumatic Shock – 1923 r. Śmiertelność: 80% - jeżeli przetaczano samą krew. 70% - jeżeli przetaczano krew i osocze. 30% - jeżeli przetaczano krew i mleczan Ringera.
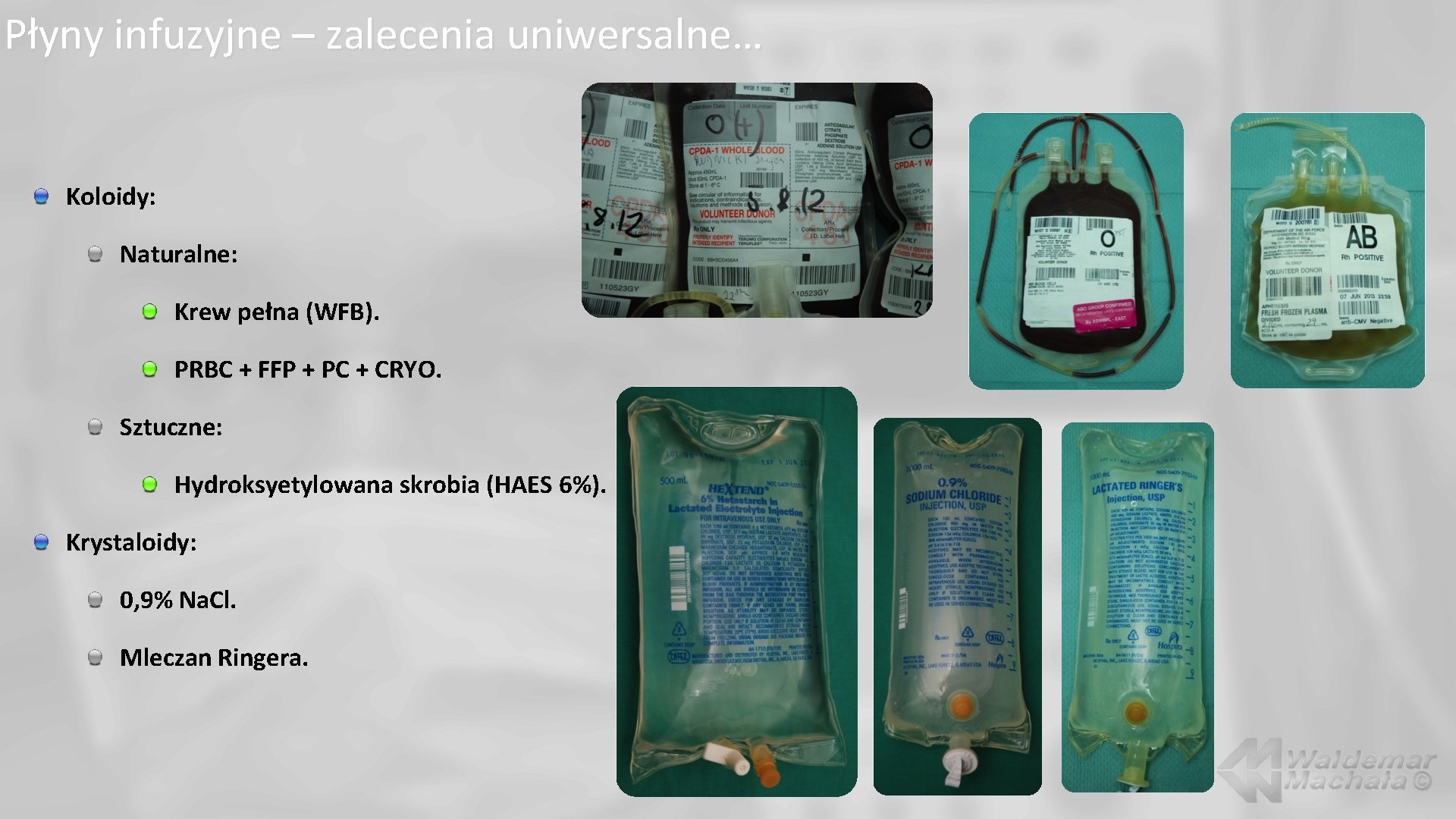
Płyny infuzyjne – zalecenia uniwersalne… Koloidy: Naturalne: Krew pełna (WFB). PRBC + FFP + PC + CRYO. Sztuczne: Hydroksyetylowana skrobia (HAES 6%). Krystaloidy: 0, 9% Na. Cl. Mleczan Ringera.

Idealny płyn służący resuscytacji płynowej: Przetoczenie małej objętości poprawia perfuzję. Dobroczynny wpływ na ekstrakcję tlenu w tkankach: Dostarczenie tlenu. Zużycie tlenu. Odpowiedni skład, uwzględniający p. H i skład elektrolitowy. Sterylność. Odpowiednio długi czas działania. Stabilność. Gotowy do podania. Niedrogi.

Przetaczanie płynów wg ATLS i TCCC 1000 ml mleczanu Ringera – zwiększa objętość wewnątrznaczyniową o 250 ml (w czasie 1 godz. ). 500 ml 6% HAES – zwiększa objętość wewnątrznaczyniową o 800 ml (w czasie 1 godz. ); na co najmniej 6 godz.

A teraz…, kiedy przetaczać?

Postępowanie na miejscu zdarzenia Stan fizyczny Armia USA Postępowanie Zatamowany krwotok bez objawów wstrząsu Nie przetaczać płynów Zatamowany krwotok z objawami wstrząsu HAES (Hespan) – 1000 ml Niekontrolowane krwawienie (wewnętrzne): brzuch, klatka piersiowa Nie przetaczać płynów Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007. …Ale…

Przetaczanie płynów wg ATLS i TCCC Jeżeli ranny jest przytomny, ma wyczuwalne tętno i nie ma znamion krwawienia – zabezpiecz dostęp naczyniowy, podłącz krystaloid (przez kranik trójdrożny) z v=250 ml/ godz. i diagnozuj. Jeżeli widoczne są krwawiące rany, lub ranny jest nieprzytomny nie jest wyczuwalne tętno: Zatamuj krwotok (ucisk bezpośredni, opaska zaciskowa, proszek hemostatyczny, gaza hemostatyczna). Podłącz 6% HAES 500 ml (MAP: 40 -50 mm Hg). Resuscytacja płynowa hipotensyjna (SAP: 70 -80 mm Hg). Jeżeli pojawiło się tętno na tętnicy promieniowej i poprawił się stan ogólny – zatrzymaj wlew. Diagnozuj i ew. operuj. Jeżeli w ciągu 30 minut – brak poprawy – przetocz kolejne 500 ml 6% HAES: 1000 ml 6% HAES = 6000 Mleczanu Ringera.
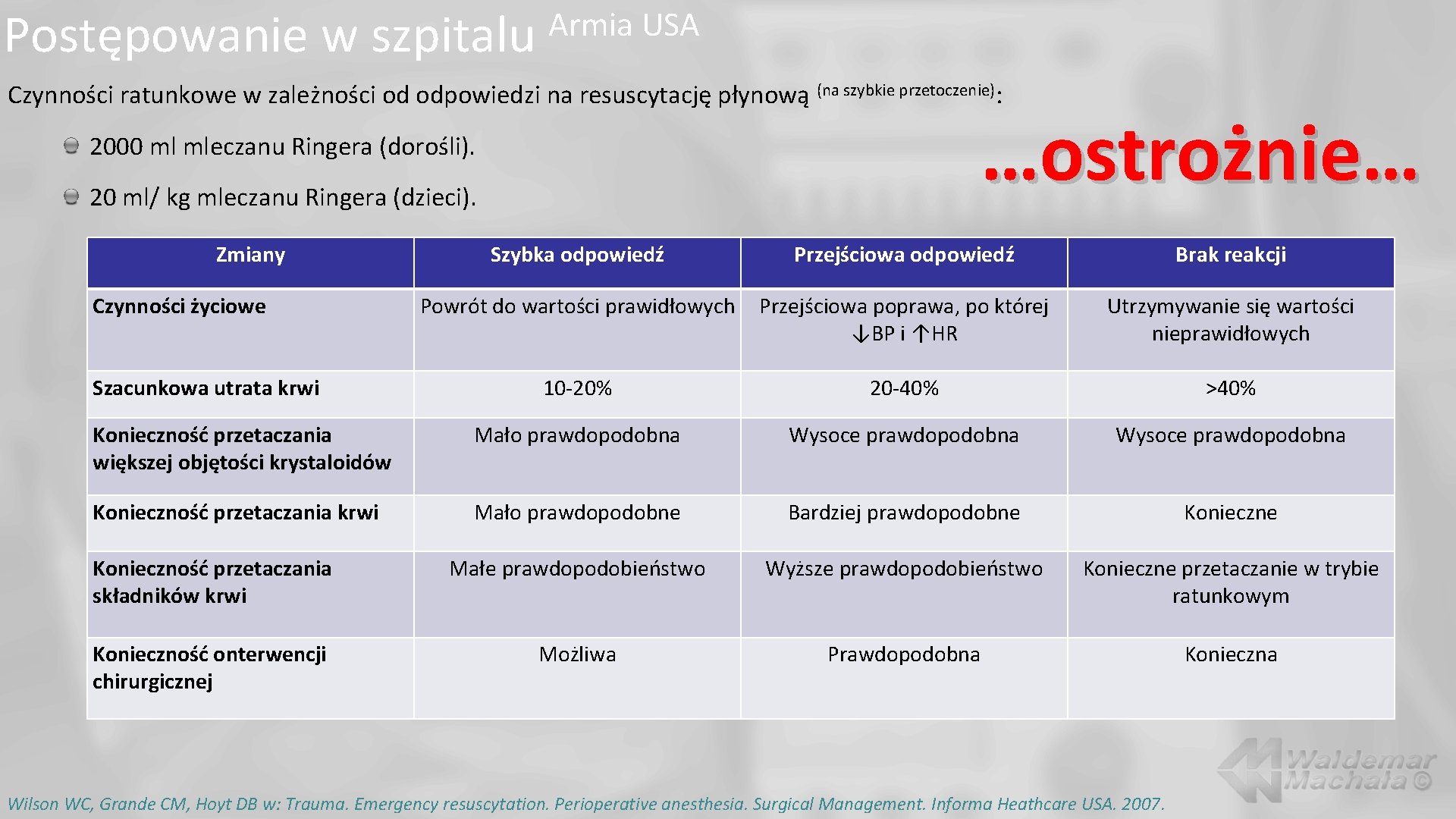
Postępowanie w szpitalu Armia USA Czynności ratunkowe w zależności od odpowiedzi na resuscytację płynową (na szybkie przetoczenie): …ostrożnie… 2000 ml mleczanu Ringera (dorośli). 20 ml/ kg mleczanu Ringera (dzieci). Zmiany Szybka odpowiedź Przejściowa odpowiedź Brak reakcji Powrót do wartości prawidłowych Przejściowa poprawa, po której ↓BP i ↑HR Utrzymywanie się wartości nieprawidłowych 10 -20% 20 -40% >40% Konieczność przetaczania większej objętości krystaloidów Mało prawdopodobna Wysoce prawdopodobna Konieczność przetaczania krwi Mało prawdopodobne Bardziej prawdopodobne Konieczność przetaczania składników krwi Małe prawdopodobieństwo Wyższe prawdopodobieństwo Konieczne przetaczanie w trybie ratunkowym Konieczność onterwencji chirurgicznej Możliwa Prawdopodobna Konieczna Czynności życiowe Szacunkowa utrata krwi Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007.
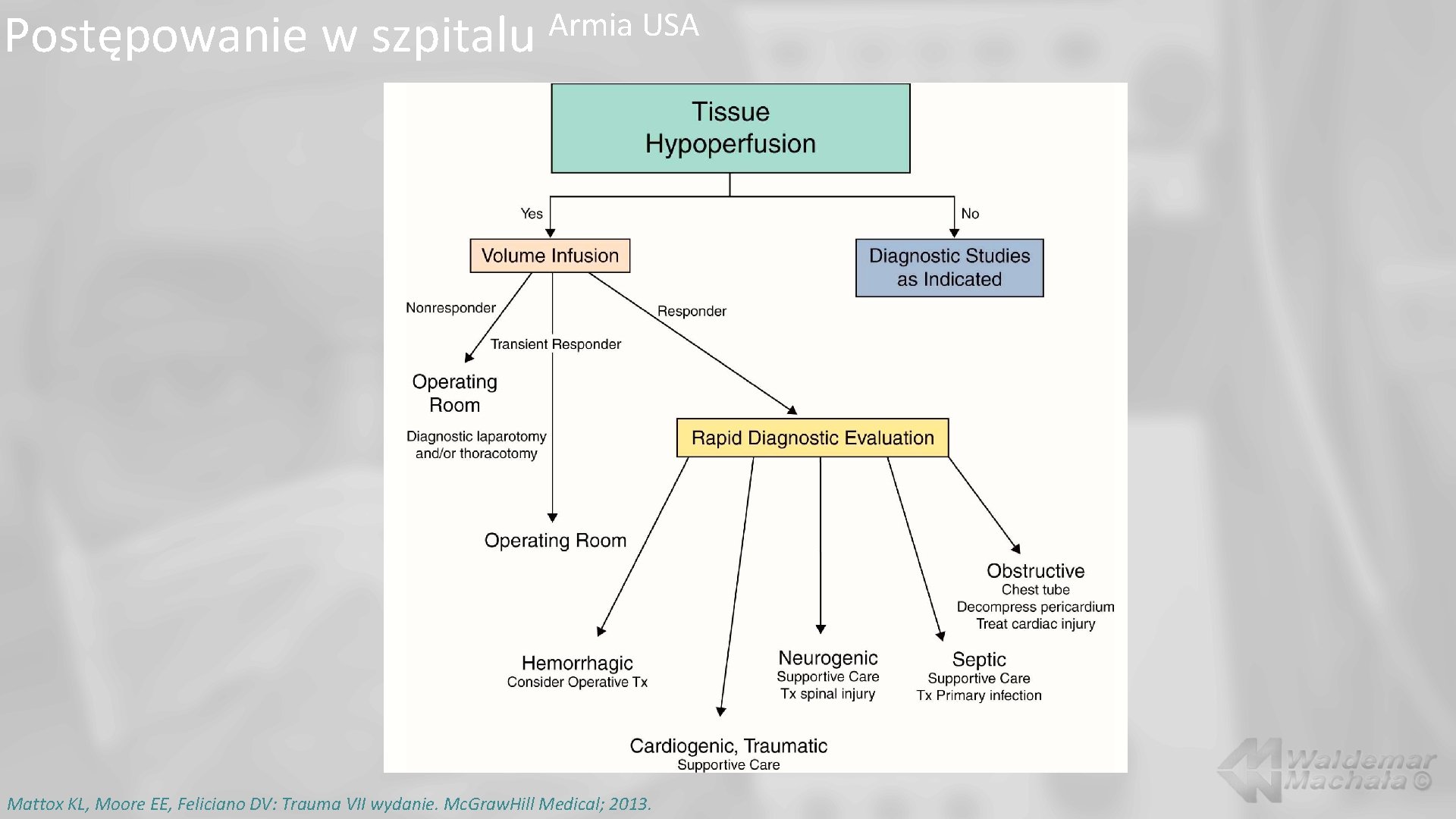
Postępowanie w szpitalu Armia USA Mattox KL, Moore EE, Feliciano DV: Trauma VII wydanie. Mc. Graw. Hill Medical; 2013.
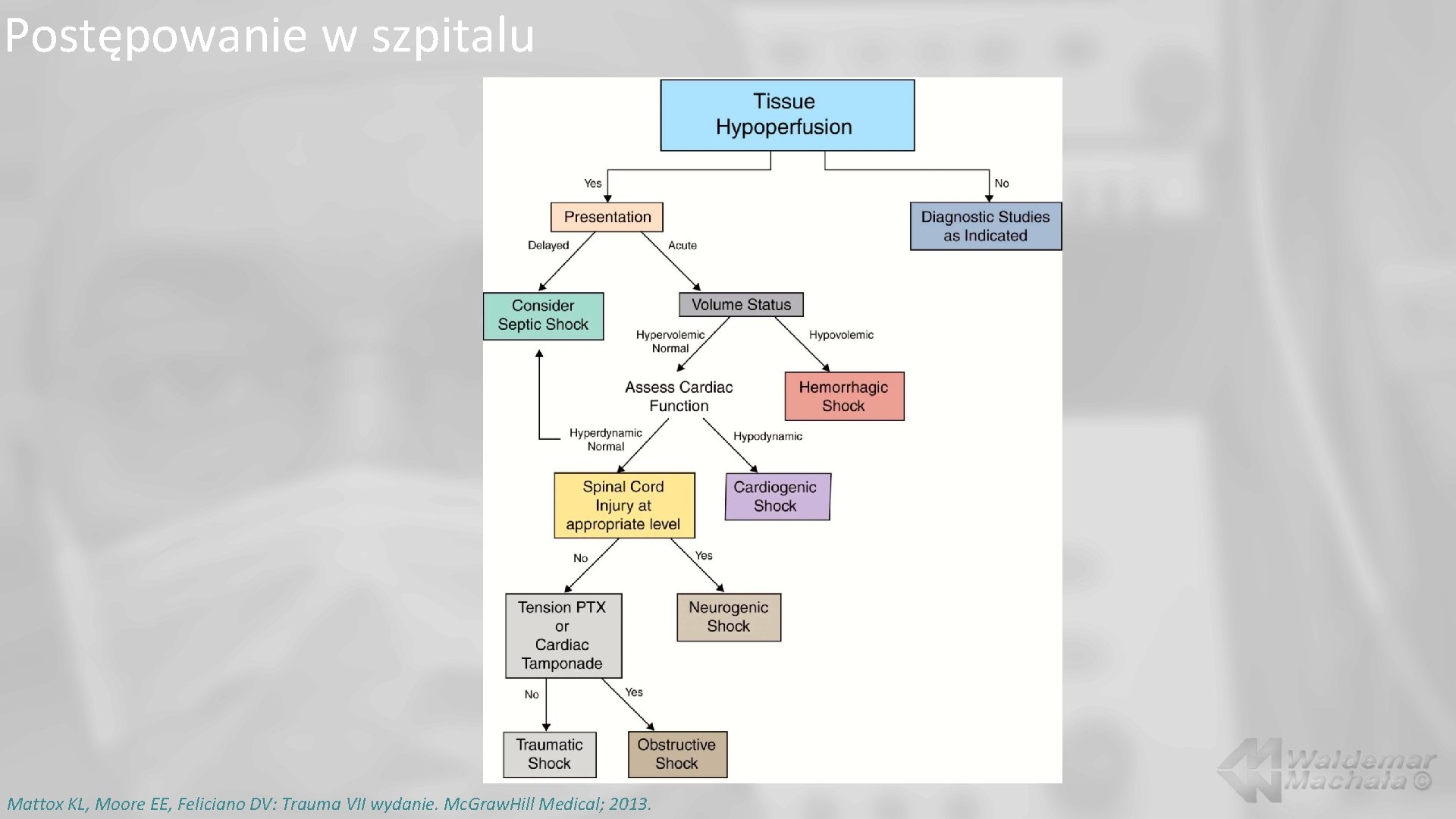
Postępowanie w szpitalu Mattox KL, Moore EE, Feliciano DV: Trauma VII wydanie. Mc. Graw. Hill Medical; 2013.

Postępowanie w krwotoku… Zatamowanie krwotoku zewnętrznego. Czynności ratunkowe. Kaniulacja naczyń + krew na badania (w tym grupa krwi). Przetaczanie płynów + ew. decyzja co do przetaczania krwi. Szybko. Ciepłych. Substytucja wapnia. Jeżeli nie opanowano krwawienia – MAP: 40 -50 mm Hg. Leczenie bólu. FAST (a nie TK!!!, czy DPL). Kwalifikacja do operacji.

Postępowanie w krwotoku…, uśmierzać ból, czy nie? . . . Czy podanie leków uśmierzających ból może obniżyć ciśnienie tętnicze krwi? Tak. Z czego to wynika? Z obniżenia stężenia katecholamin. Czy to oznacza, żeby nie podawać rannym leków przeciwbólowych? Nie – to oznacza, żeby podawać tym rannym leki przeciwbólowe oraz… Żeby podłączyć im wlew amin katecholowych (noradrenalina).

Postępowanie w krwotoku…, uśmierzać ból, czy nie? . . . Generalną zasadą leczenia ostrej hipowolemii: Jest zwiększanie preload (przez przetaczanie płynów). Odstąpienie od podawania amin katecholowych (bo te zwiększają afterload – a nie tu jest „pies pogrzebany”)…, z jednym wyjątkiem – dla skompensowania ubytku endogennych amin katecholowych (po podaniu leków przeciwbólowych), ponieważ…: Utrzymywanie rannego w katecholaminemii grozi skutkami o ch. ogólnoustrojowym, np. zawał serca.

A co z krwią? . . . , kiedy o niej myśleć?

Obrażenia ciała, wymagające zwykle masywnego przetoczenia krwi Krwawienie z dużego pnia naczyniowego okolicy pachwinowej, lub pachowej. Amputacja kończyny w części bliższej, związana z uszkodzeniem dużego naczynia krwionośnego. Dwie, lub więcej amputacji urazowych kończyn. Ciężka hipotermia, towarzyszącej utracie krwi. Rozległe uszkodzenie tkanek miękkich, powodujące utratę krwi. Duże rany brzucha, lub złamanie miednicy, z tzw. tylnym rozejściem się. 16

W jakich okolicznościach przewidywać konieczność uruchomienia Walking Blood Bank Rana penetrująca – przede wszystkim klatki piersiowej i brzucha. Skurczowe ciśnienie tętnicze krwi ≤ 90 mm Hg. Częstość pracy serca ≥ 120/min. Obecność płynu w jamie otrzewnej (FAST). ALBO: Częstość pracy serca > 105/min. Skurczowe ciśnienie tętnicze krwi < 110 mm Hg. p. H < 7, 25. Hematokryt < 32%. Współistnienie więcej niż dwóch czynników w więcej niż 35% sugeruje konieczność masywnej transfuzji. 15

Jak przetaczać…? Jak najszybciej. W dużej objętości. Ciepłą. Pod kontrolą: Stanu ogólnego. Warunków operacyjnych. Badań dodatkowych: Morfologia. Potas. Wapń…, dużo go należy podawać, dużo…

Masywne przetoczenie: Przetoczenie 50 % o. k. k. w ciągu 3 godz. Przetoczenie jednej objętości krwi krążącej w ciągu 24 godz. Keel M i wsp. : Pathophysiology of trauma. Injury 2005; 36: 691 -671.

Zakończenie resuscytacji płynowej Efektywna tlenoterapia skutkująca podwyższeniem Sp. O 2>97%. Intubacja i wentylacja mechaniczna: Ochrona dolnych dróg oddechowych: Ustępowanie zaburzeń natlenienia (Fi. O 2<60%, przy Sp. O 2>97%). Ustępowanie zaburzeń wentylacji (ETCO 2<60 mm Hg). Uzupełnienie objętości krwi krążącej (koloidy, krystaloidy, preparaty krwi): CVP ok. 20 cm H 2 O. Hgb: 10 -12 g/dl. Pozytywny skutek wdrożonej terapii (w tym amin katecholowych), skutkującej: HR w granicach: 50 -120/min. SAP: 90 mm Hg (przy obrażeniach OUN: 110 mm Hg). MAP w granicach: 70 -110 mm Hg. Podwyższenie wartości Scv. O 2>65%. Obniżenie stężenia mleczanów <2 mmol/l.

Kryteria DIC i ACo. TS 1, 2 Koagulopatia (na miejscu wypadku/ w szpitalu)4, 5, 6: Ostra koagulopatia pourazowa (ACo. TS). Zespół rozsianego wykrzepiania wewnątrznaczyniowego (DIC). Liczba płytek krwi: <50 000 2 pkt. 50 – 100 000 1 pkt. Fibrynogen: < 1 g/l 1 pkt. Kryteria rozpoznania DIC: ≥ 5 pkt. D-dimery: > 4 mg/l 3 pkt. 0, 39 -4 mg/l 2 pkt. INR: 1. 2. >2, 3 2 pkt. 1, 4 -2, 3 1 pkt. Kryteria rozpoznania ostrej koagulopatii pourazowej (ACo. TS): APTT lub/I INR: >35 sek. , lub 1, 2. Johansson PI, Sorensen AM, Perner A i wsp. : Disseminated intravascular coagulation or acute coagulopathy of trauma shock early after trauma? An observational study. Critical Care 2012; 15: 272 -285. Taylor FB, Jr, Toh CH, Hoots WK i wsp. : Towards definition, clinical and laboratory criteria, and a scoring system for disseminated intravascular coagulation. Thromb Haemost 2001; 86: 1327 -1330.
- Slides: 60