IZAZOVI POLIFARMACIJE POLIPRAGMAZIJE KOD STARIJIH Mateja Bulc Henry

IZAZOVI POLIFARMACIJE (POLIPRAGMAZIJE) KOD STARIJIH Mateja Bulc Henry Finnegan

H. Finnegan Bled 2015

Smisao • Pacijent s kroničnim bolestima (bolesti koronarnih arterija, hipertenzija, dijabetes. . . ) razmišlja o svojoj bolesti svaki dan, cjeli život • Kronična bolest je veliki teret: • kvalitet života • donošenje odluka za ishod liječenja, posljedice bolesti, prehrana, tjelesna aktivnost, tjelesnu težinu, lijekove. . • nuspojave • mjerenja i kontrole • komplikacije……

Pacijent uz tretman treba i • podršku tima porodične medicine i drugih specialista, medicinskih sestara i drugih zdravstvenih radnika • koordinirano liječenje osnovne bolesti • aktivno traženje i sprečavanje komplikacija • zdravstveni odgoj, motivaciju i ohrabrenje Tek tada će biti pacijent ovlašten za "borbu" i kontrolu kronične bolesti

Model kroničnog pacienta znanje kontrola odgovornost

98% kontrole kronične bolesti • je u rukama pacienta! • važne odluke o zdravlju donosi pacient sam • odgovornost za posledice tih odluka i sam nosi • odgovornosti se ne može prenositi na druge! • zdravstveni stručnjaci nemaju ni kontrole ni odgovornosti za postupke pacijenta

Samo 2% je odgovornosti zdravstvenog stručnjaka • kako bi se osiguralo, da će pacijent moći izraziti svoje želje, potrebe, strahove. . . • pacijent mora naučiti, kako donosti odluke, koje se tiču njegovog života i kronične bolesti

Kako? • pacient je aktivan partner, koji donosi odluke na temelju informacija, ima povjerenje • aktivno sudjeluje u planiranju liječenja • doktor: razumijevanje, slušanje, poštovanje, podrška, u pacijenta usmjeren pristup • pacient: autonomija, sloboda Rezultat: „impowered patient“

Šta to znači? • razume svoje zdravstveno stanje i utjecaj bolesti • sudjeluje aktivno u odlučivanju kao partner • donosi informirane odluke o liječenju • razume potrebu za promjenom načina života • može reći "ne", postavljati pitanja • preuzima odgovornost za svoje zdravlje • aktivno traži pomoć, kad je to potrebno • kada nije siguran, što je pravi put i što učiniti, se u pravo vrijeme konsultira sa stručnjacima

Fragilni stari ljudi

Ciljevi • Prepoznati polifarmaciju kod starih • Prepoznati izazove multimorbidnog starog pacienta • Tražiti rješenja
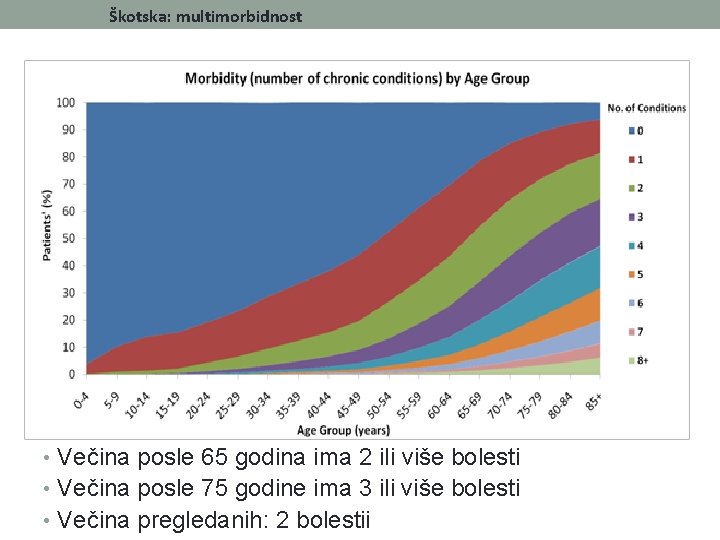
Škotska: multimorbidnost • Večina posle 65 godina ima 2 ili više bolesti • Večina posle 75 godine ima 3 ili više bolesti • Večina pregledanih: 2 bolestii
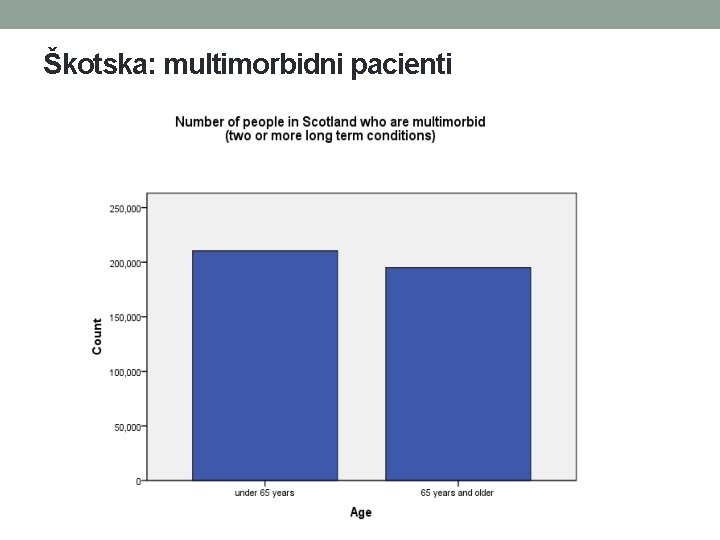
Škotska: multimorbidni pacienti
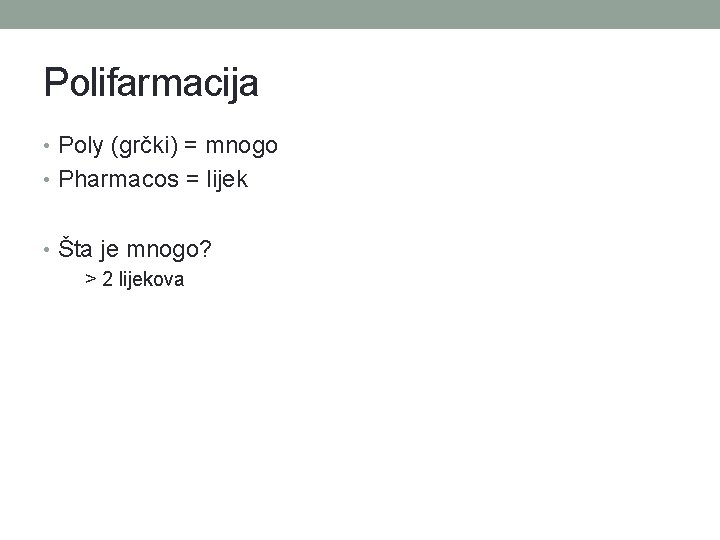
Polifarmacija • Poly (grčki) = mnogo • Pharmacos = lijek • Šta je mnogo? > 2 lijekova

Definicija polifarmacije Iz literature: – Lijekova više od dijagnoza – Mnogo ljekova i interakcija – Neprikladno doziranje (doza, učestalost, trajanje liječenja) + tretman nuspojava – Rutinsko propisivanje – "Hyper-farmakoterapija" - propisivanje previše lijekova – Nedovoljno propisivanje – Opuštanje indiciranih lijekova

Ugroženi • demografske karakteristike • dob, bijela rasa, obrazovanje • zdravstveni status • pacient sa > 8 lijekova • dijagnoze: AH, IBS, AP, anemija, astma, divertikulitis, artritis, giht, ŠB 2, bolesti štitnjače, česti posjetitelji … • pristupačnost • više lijekara prepisuje lijekove, brojne posjete • nedovoljno liječenje • više ozbiljnih oboljenja • tjelesno oštećenje, smanjene kapacitete

Zašto stari? • Fiziološke karakteristike • pogoršanje funkcije bubrega, jetre, … • Manje hidrirani, manja mišićna masa • Pogoršanje vida, sluha… Nema kliničkih istraživanja na pacientima ˃ 65 godine!

Prevalencija polifarmacije • Steinman 2006 196 pacienata dobilo 1582 lijekova • 65% uzimalo barem 1 lijek, koji nisu trebali • 64% nije uzimalo potrebnih lijekova • 42% uzimalo „svoje“ lijekove i ne propisanih • samo 13% uzimalo korektnu terapiju!!

Prevalencija • Hajjar 2005 • 384 fragilnih starih, nakom puštanja iz bolnice • 44% imalo barem 1 lijek, koji nisu trebali cca 75% več prije dolaska u bolnicu • 18% imalo 2 ili več nekorektnih lijekova Faktori rizika: • Različiti propisivači • 9 ili više lijekova

Nedovoljno lijećeni Wright 2009 384 fragilnih starih, posle hospitalizacije • 62% (238) ni primalo potrebne terapije • 87, 3% več prije hospitalizacije • 25, 8% (99) nije primilo 2 od potrebnih lijekova Faktor rizika: multimorbiditet

Instrumenti • Beersova lista • Indeks potrebne terapije • STOPP – Screening Tool of Older Persons’ potentially inappropriate Prescriptions • Ocjena pretiranog liječenja • START – Screening Tool to Alert doctors to the Right Treatment • Ocjena nedovoljnog liječenja • Geriatrička ocjena

Beersova lista 1991, za paciente u Domu za stare Lista lijekova, potencialno opasnih za starije osobe 1. Lijekovi koji se izbjegavaju kod starijih osoba 2. Lijekovi koji se izbjegavaju kod određenih bolesti 3. Lijekovi koji zahtijevaju veći oprez u starijih osoba Namjena: izrada smjernica


STOPP • Screening Tool of Older Persons’ potentially inappropriate Prescriptions • razvili Irci (UCC, Irska) • potencialno neprikladni lijekovi, po organskim sistemima • za lijekove, koje upotrebljavamo kod starih u v Evropi
START Screening Tool to Alert doctors to the Right Treatment • sa STOPP smjernicama, • UCC, Irska • po organskim sistemima

Kako ukinjati lijekove • Ne više od jednog odjednom • Neke postupno • Češće kontrole • Za promjenu treba vrijeme!

UKINJANJE-DEPRESCRIBING 1. detaljan popis lijekova 2. procjena rizika / dobrobiti 3. razmatranje svakog od propisanih lijekova 4. prioritete - koji prvi ukinuti 5. ugovor: plan ukinjanja i kontrola

Šta želimo postići?

Pojmovi • Kompliansa • Adherencija • Konkordanca

Komplijansa

? ‘koliko pacient slijedi upute’ (Sackett, ‘ 76) Bolje: ‘adherencija’/ ‘ne- adherencija’


Pravilo šestina • 1/6 pacienata uzima lijekove potpuno po savjetima • 1/6 uzima sve doze, ali ne u pravo vrijeme • 1/6 ponekad opušta lijek za dan ili više • 1/6 bolnikov 3 - do 4 -puta godišnje napravi pavzu • 1/6 bolnikov si mjesečno uzima pauzu • 1/6 bolnikov uzme samo nekoliko doza ili ni jedne

Konkordanca • Na partnerstvu temelji predpisivanje i uzimanje lijekova • Uslovi: • Pacient je informiran • Sudjeluje kao partner • Podrška i motivacija pacienta

Ugotavljanje slabe komplijanse

Morisky upitnik o adherenciji (MMAS-8) 1. Da li ikada zaboravite uzeti lijek za visoki krvni tlak? 2. Jeste li u posljednja dva tjedna napustiti ovaj lijek? 3. Jeste li ikada prestali ili smanjili dozu bez savjetovanja s liječnikom, jer se osjećate loše? 4. Dali ikad zaboravite svoje lijekove kad ste na putovanju? 5. Jeste li jučer uzimali lijekove? 6. Prestanete uzimati lijekove kada se krvni tlak vraća na normalu? 7. Imate li nešto protiv strogog pridržavanja uputa? 8. Jeste li ikada zaboravili, dali ste uzeli tablete ili ne? Nikad Skoro nikad Ponekad Često Uvek

Kako dalje? • Pitaj • Ne osuđuj, motiviraj! • Pojednostavi način uzimanja lijekova • Pitaj o nuspojavama/ interakcijama

Na kraju V tom partnerstvu igraju dvoje stručnjaka: • Lijekar je stručnjak za kronične bolesti, • Pacient je stručnjak za svoj život
Fragilni stari ljudi? ? https: //www. youtube. com/watch? v=GTKr. B 71 k. Oaw

25 th JANKO KERSNIK INTERNATIONAL EURACT BLED COURSE Bled, Slovenia: September 20 th - 24 th, 2016 TEACHING AND LEARNING ABOUT FUTURE DEVELOPMENTS IN FAMILY MEDICINE •

Hvala na pažnji!

Useful resources on non-adherence/ noncompliance • NICE Guidance on Medicines Adherence - https: //www. nice. org. uk/guidance/cg 76 • NICE Guidance on Medicines Optimisation https: //www. nice. org. uk/guidance/ng 5 • WHO Report on Adherence to Long Term Therapies http: //www. who. int/chp/knowledge/publications/adherence_ report/en/ • CDC Power. Point on Medication Adherence http: //www. cdc. gov/primarycare/materials/medication/docs/ medication-adherence-01 ccd. pdf • Pfizer Report on Patient Non-Adherence in Ireland http: //www. pfizer. ie/User. Files/file/news_releases/Adherenc e%20 Report%20 Final. pdf

Agostini JV, Han L, Tinetti ME. The relationship between number of medications and weight loss or impaired balance in older adults. J Am Geriatric Soc. 2004; 52: 1719 -1723. Barry PJ, Gallagher CR, O’Mahony D. START (screening tool to alert doctors to the right treatment)- an evidence based screening tool to detect prescribing omissions in the elderly. Ageing. 2007; 36: 632 -638. Bushardt RL, Massey EB, Simpson TW, et al. Polypharmacy: misleading, but manageable. Clin Int Aging. 2008: 3(2) 383 -389. Fick D, Semla T, Beizer J, et al. American Geriatrics Society updated Beers criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2012; 60: 616 -631. Gallagher PF, O’Connor MN, O’Mahony. Prevention of potentially inappropriate prescribing for elderly patients: a randomized controlled trial using STOPP/START criteria. Clin Pharm Ther. 2011; 89(6): 845 -854. Gallagher P, O’Mahony D. STOPP (Screening Tool of Older Persons’ potentially inappropriate Prescriptions): application to acutely ill elderly patients and comparison with Beers’ criteria. Age and Ageing. 2008; 37: 673 -679. Gallagher P, Ryan C, Kennedy J, et al. STOPP (Screening Tool of Older Persons’ potentially inappropriate Prescriptions) and START (Screening Tool to Alert doctors to the Right Treatment). Consensus validation. Int J Clin Pharmacol Ther. 2008; 46(2): 72 -83.

Hajjar ER, Cafiero AC, Hanlon JT. Polypharmacy in elderly patients. Am J Geriatric Pharmacotherapy. 2007; 5: 345 -351. Hajjar ER, Hanlon JT, Sloane RJ, et al. Unnecessary drug use in frail older people at hospital discharge. J Am Geriatric Soc. 2005; 53: 1518 -1523. Hanlon JT, Schmader KE, Samsa GP, et al. A method for assessing drug therapy appropriateness. J Clin Epidemiology. 1992; 45(10): 1045 -1051. Jeffery S, Ruby C, Twersky J, et al. Effect of an interdisciplinary team on suboptimal prescribing in a long-term care facility. Cons Pharm. 1999; 14: 1386 -1391. Kaufman DW, Kelly JP, Rosenberg L, et al. Recent patterns of medication use in the ambulatory adult population of the United States: The Slone Survey. JAMA. 2002; 287: 337 -344. Samsa GP, Hanlon JT, Schmader KT, et al. A summated score for the medication appropriateness index: development and assessment of clinimetric properties including content validity. J Clin Epidemiology. 1994; 47(8): 891 -896.

Schmader KE, Hanlon JT, Pieper CF, et al. Effects of geriatric evaluation and management on adverse drug reactions and suboptimal prescribing in the frail elderly. Am J Med. 2004; 116: 394 -401. Steinman MA, Landefeld CS, Rosenthal GE, et al. Polypharmacy and prescribing quality in older people. J Am Geriatric Soc. 2006; 54: 1516 -1523. Wright RM, Sloane R, Pieper CF, et al. Underuse of indicated medications among physically frail older US veterans at the time of discharge: results of a cross-sectional analysis of data from the geriatric evaluation and management drug study. Am J Geriatric Pharmacotherapy. 2009; 7: 271 -280.
- Slides: 45