Ipertensione arteriosa e complicanze cerebrali Ipertensione arteriosa come
Ipertensione arteriosa e complicanze cerebrali

Ipertensione arteriosa come fattore di rischio L’ipertensione arteriosa è un fattore di rischio maggiore e modificabile per complicanze cerebrovascolari: • emorragia intraparenchimale • ischemia cerebrale • infarto lacunare • attacco ischemico transitorio • demenza vascolare • emorragia subaracnoidea • encefalopatia ipertensiva
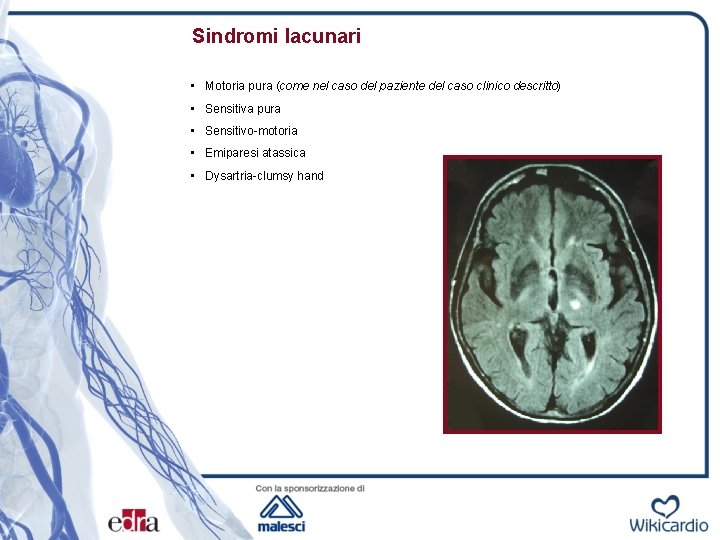
Sindromi lacunari • Motoria pura (come nel caso del paziente del caso clinico descritto) • Sensitiva pura • Sensitivo-motoria • Emiparesi atassica • Dysartria-clumsy hand

Ipertensione arteriosa e ischemia cerebrale • La condizione associata più comune. • Il più importante fattore di rischio modificabile. • Correlazione lineare tra i valori sistolici e diastolici e rischio di ictus. • La riduzione della pressione arteriosa (PA) riduce sia la morbilità sia la mortalità. • Mediatori della PA, quale l’angiotensina II, influenzano il rischio di ictus indipendentemente dai valori pressori.

Ipertensione arteriosa e ictus: prevenzione secondaria • I farmaci che riducono maggiormente la variabilità dei valori di PA sono associati alla migliore prevenzione di eventi cerebrali indipendentemente dai valori medi di pressione sistolica, i beta bloccanti che sono associati a un aumento della variabilità della pressione arteriosa, sono i farmaci meno efficaci nella prevenzione di eventi cerebrovascolari ischemici. • Il controllo della PA in prevenzione secondaria contribuisce significativamente a prevenire le recidive. • A parità di controllo pressorio, il trattamento con farmaci bloccanti del RAAS riduce il rischio di eventi maggiormente rispetto alle altre categorie di antipertensivi.
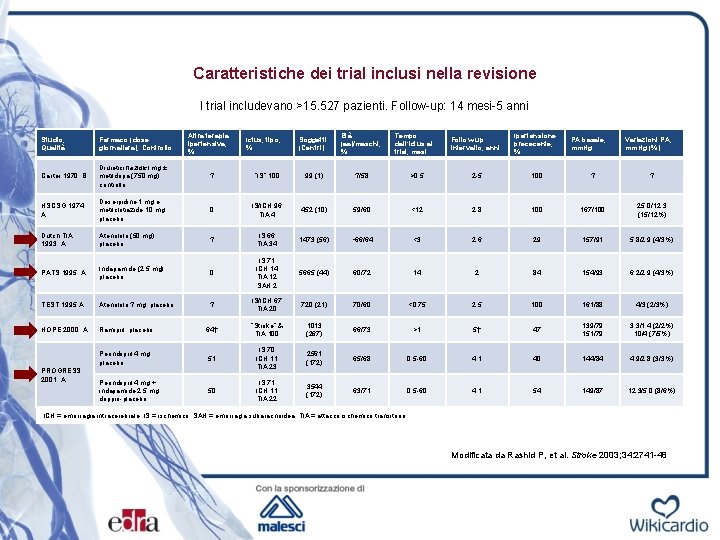
Caratteristiche dei trial inclusi nella revisione I trial includevano >15. 527 pazienti. Follow-up: 14 mesi-5 anni Altra terapia ipertensiva, % Soggetti (Centri) Età (aa)/maschi, % Follow-up intervallo, anni Ipertensione prececente, % “IS” 100 99 (1) ? /58 >0, 5 2 -5 100 ? ? 0 IS/ICH 96 TIA 4 452 (10) 59/60 <12 2, 8 100 167/100 25, 0/12, 3 (15/12%) Atenololo (50 mg); placebo ? IS 66 TIA 34 1473 (56) ∼ 66/64 <3 2, 6 29 157/91 5, 8/2, 9 (4/3%) PATS 1995; A Indapamide (2, 5 mg); placebo 0 IS 71 ICH 14 TIA 12 SAH 2 5665 (44) 60/72 14 2 84 154/93 6, 2/2, 9 (4/3%) TEST 1995; A Atenololo ? mg; placebo ? IS/ICH 67 TIA 20 720 (21) 70/60 <0, 75 2, 5 100 161/88 4/3 (2/3%) HOPE 2000; A Ramipril; placebo 64† “Stroke” & TIA 100 1013 (267) 66/73 >1 5† 47 139/79 151/79 3, 3/1, 4 (2/2%) 10/4 (7/5%) Perindopril 4 mg; placebo 51 IS 70 ICH 11 TIA 23 2561 (172) 65/68 0, 5 -60 4, 1 40 144/84 4, 9/2, 8 (3/3%) Perindopril 4 mg + indapamide 2, 5 mg; doppio-placebo 50 IS 71 ICH 11 TIA 22 3544 (172) 63/71 0, 5 -60 4, 1 54 149/87 12, 3/5, 0 (8/6%) Studio; Qualità Farmaco (dose giornaliera); Controllo Carter 1970; B Diuretici tiazidici mg ± metildopa (750 mg); controllo ? HSCSG 1974; A Deserpidine 1 mg e metilclotiazide 10 mg; placebo Dutch TIA 1993; A PROGRESS 2001; A Ictus, tipo, % Tempo dall’ictus al trial, mesi PA basale, mm. Hg Variazioni PA, mm. Hg (%) ICH = emorragia intracerebrale; IS = ischemico; SAH = emorragia subaracnoidea; TIA = attacco ischemico transitorio. Modificata da Rashid P, et al. Stroke 2003; 34: 2741 -48
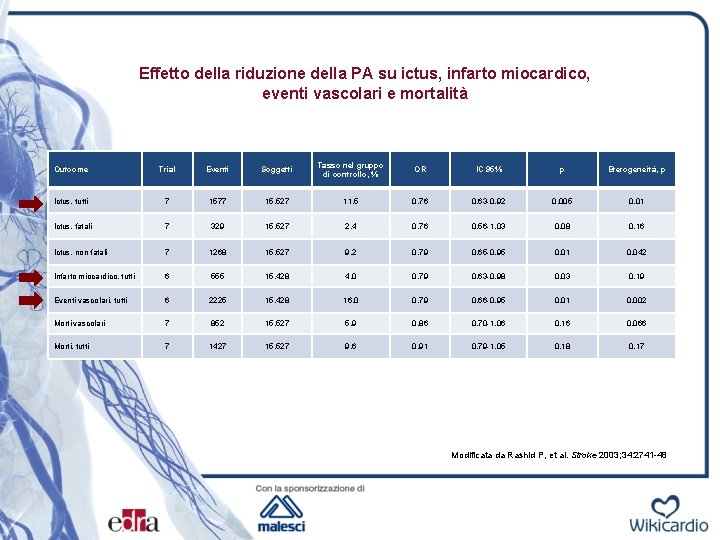
Effetto della riduzione della PA su ictus, infarto miocardico, eventi vascolari e mortalità Outcome Trial Eventi Soggetti Tasso nel gruppo di controllo, % OR IC 95% p Eterogeneità, p Ictus, tutti 7 1577 15. 527 11, 5 0, 76 0, 63 -0, 92 0, 005 0, 01 Ictus, fatali 7 329 15. 527 2, 4 0, 76 0, 56 -1, 03 0, 08 0, 16 Ictus, non fatali 7 1268 15. 527 9, 2 0, 79 0, 65 -0, 95 0, 01 0, 042 Infarto miocardico, tutti 6 555 15. 428 4, 0 0, 79 0, 63 -0, 98 0, 03 0, 19 Eventi vascolari, tutti 6 2225 15. 428 16, 0 0, 79 0, 66 -0, 95 0, 01 0, 002 Morti vascolari 7 852 15. 527 5, 9 0, 86 0, 70 -1, 06 0, 16 0, 066 Morti, tutti 7 1427 15. 527 9, 6 0, 91 0, 79 -1, 05 0, 18 0, 17 Modificata da Rashid P, et al. Stroke 2003; 34: 2741 -48
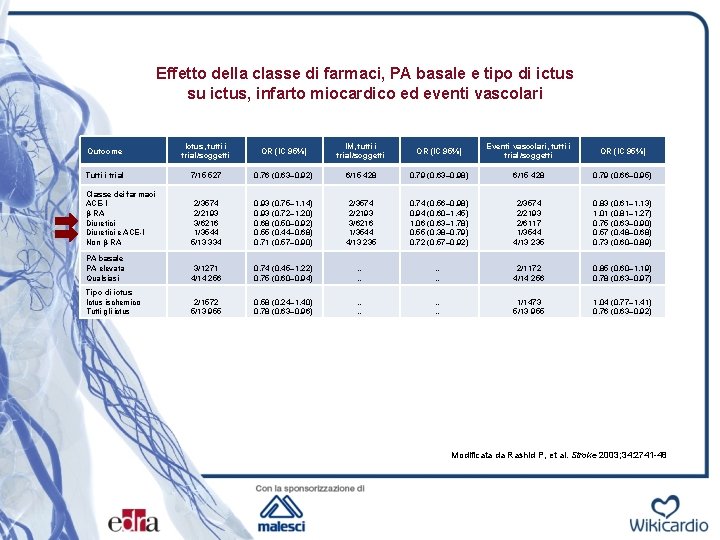
Effetto della classe di farmaci, PA basale e tipo di ictus su ictus, infarto miocardico ed eventi vascolari Outcome Ictus, tutti i trial/soggetti OR (IC 95%) IM, tutti i trial/soggetti OR (IC 95%) Eventi vascolari, tutti i trial/soggetti OR (IC 95%) Tutti i trial 7/15 527 0, 76 (0, 63– 0, 92) 6/15 428 0, 79 (0, 63– 0, 98) 6/15 428 0, 79 (0, 66– 0, 95) Classe dei farmaci ACE-I β-RA Diuretici e ACE-I Non β-RA 2/3574 2/2193 3/6216 1/3544 5/13 334 0, 93 (0, 75– 1, 14) 0, 93 (0, 72– 1, 20) 0, 68 (0, 50– 0, 92) 0, 55 (0, 44– 0, 68) 0, 71 (0, 57– 0, 90) 2/3574 2/2193 3/6216 1/3544 4/13 235 0, 74 (0, 56– 0, 98) 0, 94 (0, 60– 1, 45) 1, 06 (0, 63– 1, 78) 0, 55 (0, 38– 0, 79) 0, 72 (0, 57– 0, 92) 2/3574 2/2193 2/6117 1/3544 4/13 235 0, 83 (0, 61– 1, 13) 1, 01 (0, 81– 1, 27) 0, 75 (0, 63– 0, 90) 0, 57 (0, 48– 0, 68) 0, 73 (0, 60– 0, 89) PA basale PA elevata Qualsiasi 3/1271 4/14 256 0, 74 (0, 45– 1, 22) 0, 75 (0, 60– 0, 94) … … 2/1172 4/14 256 0, 85 (0, 60– 1, 19) 0, 78 (0, 63– 0, 97) Tipo di ictus Ictus ischemico Tutti gli ictus 2/1572 5/13 955 0, 58 (0, 24– 1, 40) 0, 78 (0, 63– 0, 96) … … 1/1473 5/13 955 1, 04 (0, 77– 1, 41) 0, 76 (0, 63– 0, 92) Modificata da Rashid P, et al. Stroke 2003; 34: 2741 -48

Prevenzione secondaria dell’ictus Lo studio Morbidity and Mortality After Stroke–Eprosartan Compared with Nitrendipine for Secondary Prevention (MOSES) fornisce due messaggi importanti. Primo, consolida l’evidenza che è vantaggioso trattare l’ipertensione anche dopo il verificarsi di un disturbo cerebrovascolare (ictus o attacco ischemico transitorio). Secondo, e più rilevante, lo studio supporta l’idea che i farmaci antipertensivi (in particolare gli antagonisti del recettore dell'angiotensina [ARB]) possono avere benefici che vanno oltre all’abbassamento della pressione arteriosa. Da Strandberg TE. Stroke 2005; 36: 1225 -6

Lezione dai trial • La pressione arteriosa è il più critico determinante del rischio di ictus. • La riduzione della pressione arteriosa ha un ruolo chiave in qualsiasi strategia di prevenzione cerebrovascolare. • Maggiore è la riduzione della pressione arteriosa e più grande è il beneficio in riduzione del rischio. • ACE-I e AT 1 RB possono agire sulla riduzione del rischio di ictus a prescindere dalla riduzione specifica dei valori pressori.
- Slides: 10