Introduccin INSERTAR LOS NOMBRES DE LOS PRESENTADORES heart


Introducción • INSERTAR LOS NOMBRES DE LOS PRESENTADORES heart. org/Back. To. Sports

Contenido brindado por ¿Quiénes son los entrenadores deportivos? heart. org/Back. To. Sports

Contenido brindado por ¿Quiénes son los entrenadores deportivos? • Los entrenadores deportivos (ED) son profesionales de la salud altamente calificados y con múltiples habilidades que colaboran con los médicos para brindar: o o o Servicios preventivos Atención de emergencias Diagnóstico clínico Intervención terapéutica Rehabilitación de lesiones y afecciones médicas • Educación de los ED o Todos los entrenadores deportivos deben haberse graduado de un programa acreditado de licenciatura universitaria. o La capacitación deportiva es un modelo educativo basado en un programa de medicina, tales como la terapia física y la enfermería. o Muchos ED tienen una maestría o un postgrado superior. heart. org/Back. To. Sports

Los entrenadores deportivos se capacitan en las siguientes áreas: Prevención, evaluación y rehabilitación de lesiones ortopédicas tales como esguinces y desgarres. Atención de emergencias, incluidos RCP (resucitación cardiopulmonar) y uso de DEA (desfibrilador externo automático). Reconocimiento y tratamiento o manejo de conmociones cerebrales, paros cardíacos, golpe de sol y lesiones de la columna cervical. heart. org/Back. To. Sports Contenido brindado por

Temas de la reunión • Promover la actividad física y la seguridad en el deporte juvenil mediante la educación y la información más actualizada de temas como: o Concienciación sobre conmociones cerebrales. o Deshidratación y enfermedades relacionadas con el calor. o Paro cardíaco y respuesta adecuada. o Prevención de lesiones pediátricas ocasionadas por sobreexigencia. heart. org/Back. To. Sports

Objetivos 1. Identificar por lo menos de 2 a 3 signos y síntomas de 2. 3. diferentes problemas de seguridad en el deporte juvenil, así como quién está en riesgo. Aplicar 3 estrategias inmediatas que ayuden a los niños a estar seguros y a divertirse mientras practican los deportes que aman. Utilizar por lo menos 1 recurso que se tenga a disposición para obtener información confiable sobre la seguridad en el deporte. heart. org/Back. To. Sports

Mitos sobre la seguridad en el deporte juvenil Verdadero o falso 1. 2. 3. 4. 5. Los cascos previenen las conmociones cerebrales. Si tu hijo no perdió el conocimiento, no sufre de conmociones cerebrales. No se pueden prevenir las enfermedades relacionadas con el calor, tales como calambres por calor, agotamiento por calor y golpe de calor. La mayoría de los estadounidenses actuarían para ayudar a una víctima de paro cardíaco. Es probable que un deportista joven le avise a un adulto (padre/madre y/o entrenador) si tiene dolor o una posible lesión. heart. org/Back. To. Sports

Contenido brindado por Centros para el Control y la Prevención de Enfermedades Conmociones cerebrales heart. org/Back. To. Sports
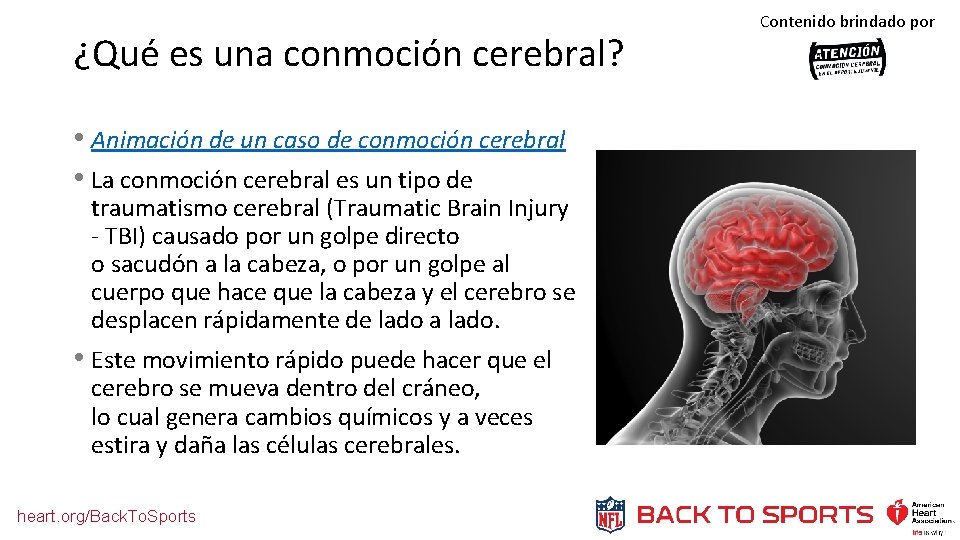
¿Qué es una conmoción cerebral? • Animación de un caso de conmoción cerebral • La conmoción cerebral es un tipo de traumatismo cerebral (Traumatic Brain Injury - TBI) causado por un golpe directo o sacudón a la cabeza, o por un golpe al cuerpo que hace que la cabeza y el cerebro se desplacen rápidamente de lado a lado. • Este movimiento rápido puede hacer que el cerebro se mueva dentro del cráneo, lo cual genera cambios químicos y a veces estira y daña las células cerebrales. heart. org/Back. To. Sports Contenido brindado por

¿Quién está en riesgo? Contenido brindado por • Los niños pequeños y los adolescentes tienen mayor probabilidad de sufrir una conmoción cerebral. 1 • Entre 2001 y 2012, aproximadamente el 70% de todas las conmociones cerebrales relacionadas con el deporte y atendidas en salas de emergencias se presentaron en niños y adolescentes de entre 0 y 19 años. 2 o Se han observado aumentos importantes de consultas en salas de emergencia de conmociones cerebrales relacionadas con el deporte en hombres y mujeres, independientemente de su edad. Se desconocen los motivos de ese incremento de los casos informados, pero se piensa que podría relacionarse con el aumento de conciencia que se ha venido desarrollando al respecto. • Las conmociones cerebrales se pueden producir en cualquier deporte o actividad recreativa. • Tendrán un mayor riesgo los deportes en donde sea habitual el contacto con otro deportista. 1 U. S. Conswww. cpsc. gov/cgibin/NEISSQuery/home. aspxumer Product Safety Commission. Generador de consultas del Sistema Electrónico Nacional para la Vigilancia de Lesiones (NEISS). Disponible en https: //. Accedido el 24 de junio de 2014 2 Coronado, V. , Haileyesus, T. , Cheng, T. , Bell, J. Haarbauer-Krupa, J. Lionbarger, M. et al, (2015). Tendencias en lesiones cerebrales traumáticas relacionadas con los deportes y la recreación tratadas en los departamentos de emergencias de los Estados Unidos: Sistema Electrónico Nacional para la Vigilancia de Lesiones. Programa para lesiones 2011 -2012. Rehabilitación de traumatismos de cráneo: 30(3), 185 -197. heart. org/Back. To. Sports

Signos y síntomas de las conmociones cerebrales Contenido brindado por Signos observados por los padres Síntomas informados por los deportistas Aparenta estar aturdido o pasmado. Dolor o “presión” en la cabeza. Confusión en cuanto a la consigna o posición en el equipo. Náuseas o vómitos. Olvida una instrucción. Problemas de equilibrio o mareo. Se muestra inseguro en el partido, para anotar o con el oponente. Visión doble o borrosa. Se mueve con torpeza. Sensibilidad a la luz. Responde lentamente a las preguntas. Sensibilidad al ruido. Pierde el conocimiento (aunque sea brevemente). Se siente flojo, confuso, vago o somnoliento. Demuestra cambios de humor, comportamiento o personalidad. Problemas de concentración o memoria. Confusión. Simplemente “no se siente normal” o “se siente triste/desanimado”. heart. org/Back. To. Sports

Contenido brindado por ¿Qué se debe hacer si sospecha estar ante una conmoción cerebral? • Sacar al deportista del partido. ¡Ante la duda, a la banca! • Mantener fuera del partido durante el resto del día al deportista con una posible conmoción cerebral, hasta obtener la autorización del proveedor de atención médica. • Observar al deportista para detectar signos y síntomas que pudieran aparecer o empeorar cuando esté en casa o regrese a la escuela. • Dejar descansar al cerebro hasta obtener la autorización del proveedor de atención médica, y con el fin de prevenir una lesión grave derivada de un síndrome de impacto secundario. heart. org/Back. To. Sports

Contenido brindado por ¿Cuándo puede regresar al salón de clase un deportista que sufra una conmoción cerebral? • Para la mayoría de los alumnos, solo es necesario efectuar cambios a corto plazo o contar con servicios de asistencia mientras se recupera de la conmoción cerebral. • Pueden existir diversos servicios de asistencia formal disponibles para ayudar a los alumnos que presenten una recuperación más extensa o más difícil. Los servicios de asistencia podrían incluir: o Protocolo de respuesta de intervención (RTI) o Plan 504 o Plan de educación individualizado (IEP) heart. org/Back. To. Sports

Contenido brindado por ¿Cuándo puede el deportista volver a jugar? El regreso a la actividad deberá ir progresando paulatinamente una vez el deportista reciba la autorización del proveedor de atención médica. Valor inicial Paso 1 Paso 2 Paso 3 Paso 4 Paso 5 heart. org/Back. To. Sports • Sin síntomas • Actividad aeróbica ligera • Actividad moderada • Actividad intensa, sin contacto • Práctica y contacto pleno • Competencia

Cómo mantener seguros a los deportistas Contenido brindado por • Hablar con los deportistas acerca de la importancia de avisar si sufren una conmoción cerebral y acatarse a las pautas para regresar a jugar. o Regresar demasiado temprano podría ser peligroso, llevar a una recuperación más prolongada y demorar el regreso al juego. • Generar una cultura de seguridad, que incluya • el ajuste adecuado del equipo. Mantenerse actualizado con la información relacionada con la conmoción cerebral. o Repasar las pautas sobre conmociones cerebrales a nivel estatal, de la liga o de la organización. o Ingresar al sitio de CDC para obtener información sobre conmociones cerebrales de HEADS UP www. cdc. gov/HEADSUP. heart. org/Back. To. Sports

Contenido brindado por Enfermedades relacionadas con el calor y la deshidratación heart. org/Back. To. Sports

Contenido brindado por ¿Quién está en riesgo? Todos los deportistas jóvenes están en riesgo. Algunos factores que podrían aumentar el riesgo son: Factores intrínsecos: únicos de la persona Factores extrínsecos: fuera del control deportista Estado físico deficiente Ejercicio intenso o prolongado sin suficientes pausas Falta de sueño Alta temperatura y/o alta humedad Enfermedad Equipo y/o ropa pesados Tomar ciertos medicamentos (antihistamínicos, diuréticos, antihipertensivos), suplementos y/o estimulantes Exposición directa al sol Sobrepeso u obesidad Líquidos o pausas insuficientes No estar acostumbrado al calor heart. org/Back. To. Sports

Signos y síntomas de enfermedades relacionadas con el calor Síncope por calor Contenido brindado por • Episodio de desmayo o aturdimiento Calambres por calor • Contracción muscular involuntaria, pérdida importante de electrolitos, sudor, fatiga Agotamiento por calor • Incapacidad para continuar haciendo ejercicios ante el calor, debilidad, dolores de cabeza, sudor intenso, piel pegajosa, mareos o desmayo, pulso rápido, calambres por calor, respiración rápida y corta, náuseas, vómitos Golpe de calor por esfuerzo heart. org/Back. To. Sports • Temperatura rectal de más de 105 grados Fahrenheit • Alteración del sistema nervioso central • Confusión, desorientación, comportamiento combativo, pérdida de conciencia, colapso, debilidad

¿Qué hacer si sospecha que está ocurriendo una enfermedad relacionada con el calor? Síncope por calor Calambres por calor Agotamiento por calor Golpe de calor por esfuerzo heart. org/Back. To. Sports Contenido brindado por • Trasladarse a un área fresca o con sombra; sentar o recostar al deportista apenas comience a sentir síntomas; levantarle las piernas para hacer que la sangre regrese al corazón; volver a hidratarlo con agua o una bebida deportiva. Monitorear los signos vitales. • Sacar al deportista del partido. Hacer que consuma alimentos o bebidas saladas. Hacer estiramientos leves (si lo tolera). • Sacar al deportista del partido y llevarlo(a) a un área fresca o con sombra; rehidratar, mojar con agua fría o alternar toallas frías humedecidas con hielo por el cuerpo; levantarle las piernas para que regrese la sangre. Monitorear de cerca. • EMERGENCIA MÉDICA – llamar al 911 • Inmersión en agua fría • PRIMERO ENFRIAR, DESPUÉS TRASLADAR

¿Qué es la deshidratación? • La deshidratación ocurre cuando la persona no reemplaza los líquidos corporales que se pierden al sudar. • La deshidratación hace que aumente la temperatura y el ritmo cardíaco de la persona y la pone en mayor riesgo de sufrir enfermedades por calor. • Reducir la deshidratación a menos del 23% del peso corporal de la persona, ayudará a optimizar la salud y el rendimiento. heart. org/Back. To. Sports Contenido brindado por

Signos y síntomas de deshidratación Contenido brindado por Signos y síntomas de la deshidratación Sed Palpitaciones cardíacas Boca seca Aturdimiento (en especial cuando se encuentra de pie) Irritabilidad o mal humor Debilidad Dolor de cabeza Reducción en la producción de orina Mareos Orina de color oscuro Náuseas y vómitos Pérdida de peso >2% en una sesión de ejercicio heart. org/Back. To. Sports

Contenido brindado por ¿Cómo se puede monitorear la hidratación? • Notar los cambios del peso corporal antes y después de la práctica o La mayor parte del peso que se pierde durante la actividad se debe a la pérdida de agua. o Un deportista debe beber 16 onzas de líquido por cada libra de peso corporal perdido. Eso equivale a aproximadamente una botella de bebida por libra de peso perdido. • Revisar el color de la orina o Revisar el color antes y después del entrenamiento. o La orina de color claro similar al color de la limonada indica una correcta hidratación. La orina de color oscuro similar al color del jugo de manzana indicaría deshidratación. o Alienta a tu hijo a mantener un color de orina similar al color de la “limonada”. o Nota: los suplementos o medicamentos pueden modificar el color de la orina. Lo mejor es tratar de rehidratarse en un plazo de 2 horas después del ejercicio. heart. org/Back. To. Sports

Función de las bebidas deportivas Contenido brindado por • Generalmente, las bebidas deportivas se utilizan para reemplazar los electrolitos y brindar energía a aquellos deportistas que: o Desempeñen actividades intensas durante más de 60 minutos. o Practiquen más de una vez al día, sobre todo en condiciones de calor y humedad. o Transpiren mucho, en particular los deportistas que usan mucho equipo. • En entrenamientos breves, las bebidas deportivas no aportan un beneficio adicional en comparación con el agua común. heart. org/Back. To. Sports

Cómo prevenir enfermedades relacionadas con el calor y la deshidratación ü Aclimatarse al calor. ü Hidratarse adecuadamente antes, durante y después de la actividad. ü Tomar descansos regulares durante las sesiones de ejercicios. ü Ajustar el entrenamiento para compensar las condiciones climáticas. ü Vestirse para el calor. ü Indicarle al deportista que observe el color de su orina. ü No impedir, negar o desalentar que el deportista beba agua. heart. org/Back. To. Sports Contenido brindado por

Contenido brindado por Paro cardíaco heart. org/Back. To. Sports

Paro cardíaco Contenido brindado por • El paro cardíaco sucede cuando el corazón deja de latir inesperadamente. o Se dispara por un mal funcionamiento eléctrico en el corazón que genera un latido cardíaco irregular (arritmia) e impide que este bombee sangre al cerebro y a los pulmones y órganos vitales. • Se produce la muerte en un plazo de minutos si la víctima no recibe tratamiento. • No es un ataque cardíaco. o El ataque cardíaco es ocasionado por uno o más bloqueos de los vasos sanguíneos del corazón, lo cual bloquea el flujo adecuado y hace que el músculo del corazón deje de funcionar. • Una persona tiene más probabilidad de sobrevivir si se utilizan inmediatamente la RCP (resucitación cardiopulmonar) y un DEA (desfibrilador externo automático). heart. org/Back. To. Sports

Contenido brindado por ¿Quién está en riesgo? • El paro cardíaco puede afectar a cualquiera, en cualquier edad o en cualquier momento. o No existe evidencia que indique el paro cardíaco sea más común en deportistas que en la población general de personas jóvenes (de 12 a 25 años). • Según los datos no publicados del Consorcio de Resultados de Resucitación (ROC) de noviembre de 2015, anualmente en los Estados Unidos, 7037 niños menores de 18 años sufren un paro cardíaco fuera del hospital, y evaluado por servicios médicos de emergencia (EMS, Emergency Medical Services). 1 • Se desconoce la incidencia del paro cardíaco en los deportistas. • Según un estudio, generalmente los paros cardíacos repentinos en alumnos-deportistas son eventos que puede sobrevivir el paciente (>85%) si hay alguna persona presente al ocurrir dicho evento; o, si la escuela estableció un plan de acción de emergencia y la víctima recibe resucitación cardiopulmonar inmediata y desfibrilación temprana por medio de un desfibrilador externo automático (DEA). 2 1 Actualización de la estadística de 2015 de la Asociación Americana del Corazón 2 Drezner, Jonathan A. , et al. “Outcomes from sudden cardiac arrest in US high schools: a 2 -year prospective from the National Registry for AED Use in Sports” (Resultados del paro cardíaco repentino en escuelas secundarias de los Estados Unidos: perspectiva a 2 años del Registro Nacional para uso de DEA en deportes). British journal of sports medicine (2013): bjsports-2013. Obtenido de https: //www. nata. org/sites/default/files/outcomessuddencardiacarrest. pdf heart. org/Back. To. Sports

Signos y síntomas de paro cardíaco Muchos jóvenes no presentan ningún síntoma antes de sufrir un paro cardíaco Signos y síntomas del paro cardíaco No reacciona No respira o solo lo hace con dificultad heart. org/Back. To. Sports Contenido brindado por

¿Qué debo hacer si sospecho estar frente a un paro cardíaco? Contenido brindado por • Llamar al 911, dar RCP y usar un DEA si hay uno disponible. • La supervivencia depende de que el paciente reciba RCP de alguna persona cerca y, si fuera necesario, también un choque del DEA. La RCP, junto con la desfibrilación del DEA, puede duplicar o triplicar la posibilidad de supervivencia de la víctima de un paro cardíaco. heart. org/Back. To. Sports

RCP infantil Contenido brindado por • Video de RCP infantil • La técnica de RCP con respiración solo se debe dar en niños que no han llegado a la pubertad. o Determinar si se debe dar RCP con respiración: 1. Toca al niño y grita: “¿Estás bien? ” 2. Consigue ayuda: “Oye tú, ¡llama al 911 y consigue un DEA de inmediato!” 3. Revisa la respiración del niño. Si no respira o solo lo hace con dificultad, inicia la RCP. heart. org/Back. To. Sports

RCP infantil Contenido brindado por 1. Coloca al niño cerca de tu cuerpo. 2. Coloca el talón de la mano en el centro del pecho. 3. Aplica presiones fuertes y rápidas en el centro del tórax a un ritmo de 100 a 120 compresiones por minuto. • Empuja con una profundidad de aproximadamente dos pulgadas, permite que el tórax vuelva a elevarse completamente. • Aplica 30 compresiones; cuenta en voz alta. • Mantén los brazos extendidos y permanece directamente sobre el tórax al aplicar las presiones. Continúa con la siguiente diapositiva. heart. org/Back. To. Sports

Continuación de RCP infantil Contenido brindado por 4. Aplica 2 respiraciones. Coloca una mano sobre la frente y los dedos de la otra mano en el hueso del mentón del deportista. Inclina la cabeza del deportista hacia atrás y eleva el mentón. Manteniendo abierta la vía respiratoria, cierra la nariz del deportista entre pulgar y dedo índice. Inspira normalmente. Cubre la boca del niño con tu boca. Aplica 2 respiraciones: Sopla durante 1 segundo cada vez. Observa si se empieza a elevar el tórax al aplicar cada respiración. • Procura no interrumpir las compresiones durante más de 10 segundos. • • • 5. Repite ciclos de 30 compresiones y 2 respiraciones durante 6. cinco ciclos o hasta que llegue ayuda. Si nadie lo ha hecho aún, detente y llama al 911 para obtener el DEA (si está disponible). heart. org/Back. To. Sports
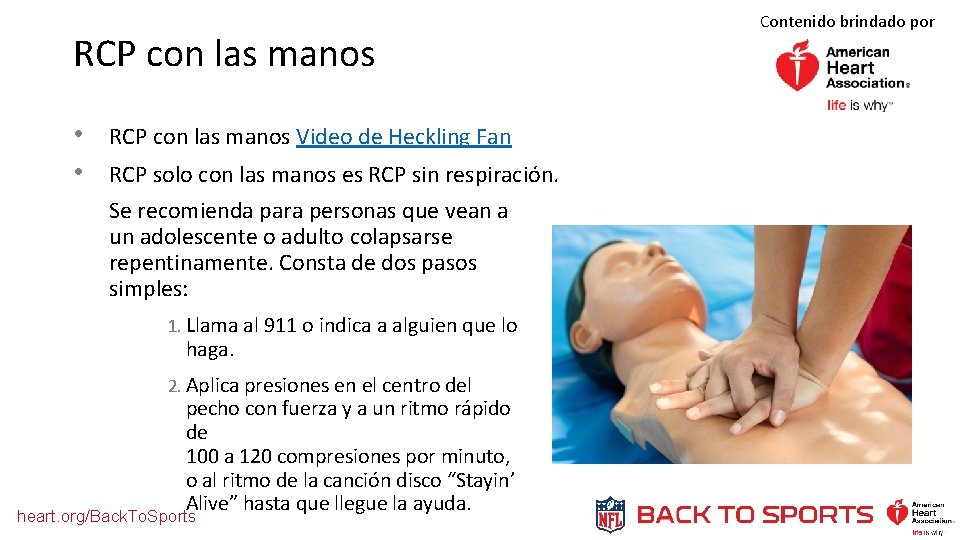
RCP con las manos • RCP con las manos Video de Heckling Fan • RCP solo con las manos es RCP sin respiración. Se recomienda para personas que vean a un adolescente o adulto colapsarse repentinamente. Consta de dos pasos simples: 1. Llama al 911 o indica a alguien que lo haga. 2. Aplica presiones en el centro del pecho con fuerza y a un ritmo rápido de 100 a 120 compresiones por minuto, o al ritmo de la canción disco “Stayin’ Alive” hasta que llegue la ayuda. heart. org/Back. To. Sports Contenido brindado por

Desfibrilador externo automático El desfibrilador externo automático (DEA) es más eficaz cuando se utiliza dentro de los primeros 3 a 5 minutos. • Primero llama al 911. • Comienza con la RCP. Si hay un DEA disponible, pide a alguien que lo traiga. 1. 2. Enciende el DEA. Coloca las almohadillas sobre el pecho en las posiciones que se muestran en las almohadillas. o Si no hay opciones para niños (tecla, interruptor o almohadillas), utiliza almohadillas para adultos. 3. Sigue las indicaciones del DEA que veas y escuches. heart. org/Back. To. Sports Contenido brindado por

¿Cómo prepararse para reaccionar ante un paro cardíaco? Contenido brindado por • Capacítate en RCP y asegura que los entrenadores y el personal estén capacitados. Visita www. cpr. heart. org para encontrar un curso de capacitación de RCP cerca tuyo. La mejor manera de prepararse para un paro cardíaco es aprender RCP y compartir esta habilidad para salvar vidas con familiares y amigos. • Apoya programas de educación de RCP que impartan instrucción eficaz para testigos circunstanciales y el uso apropiado del DEA. También apoya los programas de acceso público de la desfibrilación (o PAD). Los programas de PAD ayudan a colocar DEA en las comunidades. Los DEA benefician la supervivencia cuando se colocan en lugares donde podrían ocurrir paros cardíacos, como, por ejemplo, en áreas donde se reúne mucha gente. • Asegúrate de que se estén implementando planes de emergencia en tu escuela o liga juvenil. Entra a www. heart. org/cerp para obtener herramientas gratuitas para desarrollar un Protocolo Certificado de Respuesta ante Emergencias. • Asegúrate de que los deportistas se hagan un examen físico antes de practicar algún deporte. Habla con el médico de tu hijo si te preocupa la salud de tu hijo. heart. org/Back. To. Sports

Práctica de RCP heart. org/Back. To. Sports

Contenido brindado por Prevención de lesiones pediátricas ocasionadas por sobreexigencia heart. org/Back. To. Sports
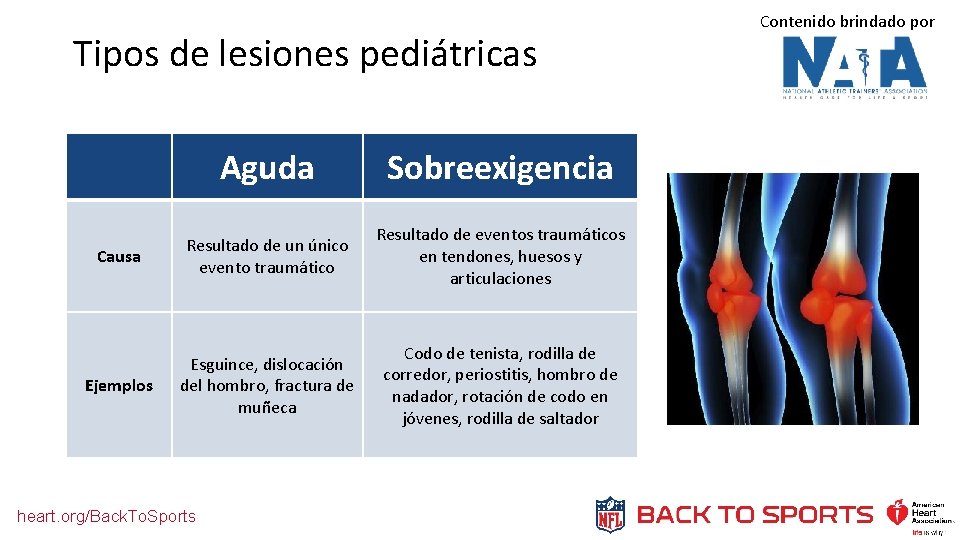
Tipos de lesiones pediátricas Aguda Sobreexigencia Causa Resultado de un único evento traumático Resultado de eventos traumáticos en tendones, huesos y articulaciones Ejemplos Esguince, dislocación del hombro, fractura de muñeca Codo de tenista, rodilla de corredor, periostitis, hombro de nadador, rotación de codo en jóvenes, rodilla de saltador heart. org/Back. To. Sports Contenido brindado por

¿Quién está en riesgo? La sobreexigencia, o las lesiones traumáticas reiteradas, representan aproximadamente la mitad de la totalidad de las lesiones deportivas juveniles (entre 6 y 18 años). Se cree que es posible prevenir más de la mitad del total de las lesiones por sobreexigencia informadas. -Declaración de posición de NATA: Prevención de lesiones pediátricas por sobreexigencia (2011) Contenido brindado por Posibles causas o factores de riesgo: Errores de entrenamiento Técnica inadecuada Entrenamiento deportivo excesivo Descanso inadecuado Debilidad muscular y desequilibrio Especialización temprana Falla del equipo Estado físico deficiente heart. org/Back. To. Sports

Signos y síntomas de lesiones por sobreexigencia Signos y síntomas Rendimiento disminuido Aparición gradual de dolor Dolor que se presenta como una molestia Sin antecedente de lesión directa Fatiga, rigidez o dolor continuo no agudo después o durante entrenamiento y competencia Punto de sensibilidad Hinchazón visible Faltar a entrenamientos debido al dolor heart. org/Back. To. Sports Contenido brindado por

¿Qué se puede hacer para tratar las lesiones por sobreexigencia? • La identificación temprana y un correcto tratamiento son las claves para una recuperación exitosa. • Para diagnosticar una lesión por sobreexigencia, es conveniente analizar los antecedentes y estudios físicos junto con un especialista en medicina deportiva que también tenga un interés específico y conocimientos sobre la actividad o la disciplina que practica el deportista. • Pueden necesitarse estudios adicionales, como radiografías o imágenes por resonancia magnética. • El especialista en medicina deportiva hará recomendaciones basadas en la evaluación de los estudios. heart. org/Back. To. Sports Contenido brindado por

Formas de reducir el riesgo de lesiones por sobreexigencia Preparación ü Completar un Examen físico previo a la participación. ü Prepararse adecuadamente, por lo menos 2 meses antes de la temporada. ü Verificar el equipo con revisiones de rutina para detectar signos de daño, desgaste y ajuste adecuado. Entrenamiento y acondicionamiento ü Técnicas correctas de instrucción y entrenamiento. ü Desarrollar adecuadamente la secuencia de aptitudes y entrenamiento; ¡no hacer demasiado ni demasiado rápido! ü Hacer actividades apropiadas de precalentamiento y enfriamiento. ü Programas de entrenamiento antes y durante la temporada. ü Aumentar el entrenamiento gradualmente, usando la regla del 10%. heart. org/Back. To. Sports Contenido brindado por

Formas de reducir el riesgo de lesiones por sobreexigencia (continuación) Contenido brindado por Participación ü Participar en varias actividades recreativas y deportivas para mejorar la actividad física en general y fomentar el desarrollo motriz. ü Reconocer y limitar la actividad deportiva repetitiva. ü Evitar entrenar demasiado. Algunos datos sugieren como pauta general no más de 16 a 20 horas por semana de actividad física vigorosa para deportistas jóvenes. Educación ü Educar a los deportistas jóvenes, los entrenadores y los padres sobre los signos y síntomas de lesiones por sobreexigencia. Fomentar que los deportistas avisen a un adulto cuando se presenten síntomas. heart. org/Back. To. Sports

Cómo asegurar que los deportes sean divertidos y seguros todo el año heart. org/Back. To. Sports

Cómo asegurar que los deportes juveniles sean divertidos • Según las investigaciones, uno de los motivos principales por los que • los niños abandonan los deportes es que ya no les resultan divertidos. 1 Según un estudio reciente, las siguientes son las 5 cosas que los niños más disfrutan de los deportes: 2 1. Tener una buena actitud deportiva. 2. Esforzarse. 3. Entrenamiento positivo. 4. Aprender y mejorar. 5. Apoyo durante el partido. 1 Sabo, D. , & Veliz, P. (2008). Go Out and Play: Youth Sports in America (Salir a jugar: deportes juveniles en América). Women’s Sports Foundation. Obtenido el 14 de junio de 2016 de https: //www. womenssportsfoundation. org/home/research/articles-and-reports/mental-and-physical-health/~/media/PDFs/WSF%20 Research%20 Reports/Go%20 Out%20 and%20 Play_FULL%20 REPORT. pdf. 2 Visek, A. J. , Achrati, S. M. , Manning, H. , Mc. Donnell, K. , Harris, B. S. , & Di. Pietro, L. (2015). The fun integration theory: towards sustaining children and adolescents sport participation (La teoría de la integración de la diversión: mantener la participación de niños y adolescentes en el deporte). Journal of physical activity & health, 12(3), 424. heart. org/Back. To. Sports

¿Qué puedes hacer para mantener la diversión en el deporte? ü Demuestra una buena actitud deportiva. ü Ofrece comentarios positivos. ü Céntrate en la mejora individual. ü Mantén el deporte en perspectiva. ü ü ü No definas el éxito por el resultado. Permite que participen al nivel apropiado según la edad y la habilidad. Explora diferentes tipos de deportes. Define metas con tu hijo. heart. org/Back. To. Sports

Lista de verificación de seguridad del programa de deporte juvenil q Publicar un plan de acción de emergencia en el lugar. • Debe tener números de teléfono, ubicación de las indicaciones de servicios médicos de emergencia y medidas básicas que se deben tomar en caso de emergencia. q Acceso a un DEA en funcionamiento dentro de 1 a 2 minutos del lugar. q Fuente de agua accesible para inmersión e hidratación con agua fría y que incluya métodos para suministrar agua. q Política sobre la práctica y la cancelación o modificación de un partido en caso de condiciones climáticas extremas. • Utilizar un índice de calor local confiable si no se cuenta con un medidor de Temperatura Global de Bulbo Húmedo (WBFT). • Entrenadores certificados en primeros auxilios, RCP y uso de DEA. q Políticas de presencia de profesionales médicos en prácticas o partidos. heart. org/Back. To. Sports

La vuelta al deporte Asume el compromiso en heart. org/Back. To. Sports Me comprometo a mantener la seguridad y diversión en la participación deportiva juvenil de las siguientes formas: ü Preocuparme por conocer las reglas y los aspectos básicos de los partidos. ü Generar mayor conciencia sobre temas relacionados con el deporte y las respuestas adecuadas. ü Aprender RCP y saber dónde está ubicado el DEA más cercano. ü Promover la nutrición y la hidratación adecuadas. ü Garantizar el ajuste de los equipos adecuados mediante la revisión de los equipos todas las semanas. ü Verificar los antecedentes de los entrenadores en cuanto a sus conocimientos específicos sobre el deporte y su capacitación en seguridad deportiva. ü Ser modelo del espíritu deportivo para todos los jugadores, entrenadores y árbitros. ü Mostrar apoyo incondicional a pesar del resultado del partido. ¡Mantengamos la diversión y la seguridad del deporte para todos los niños! heart. org/Back. To. Sports

¡Veamos cuánto has aprendido! heart. org/Back. To. Sports

www. heart. org/Backto. Sports heart. org/Back. To. Sports

Recursos Liga Nacional de Fútbol nflevolution. com Asociación Americana del Corazón (AHA) heart. org Centros para el Control de Enfermedades cdc. gov/HEADSUP Instituto Korey Stringer ksi. uconn. edu Asociación Nacional de Entrenadores Deportivos nata. org/public heart. org/Back. To. Sports
- Slides: 52