Intrapartum Foetale Bewaking CTG cursus VVOG 2008 Dr

Intrapartum Foetale Bewaking CTG cursus VVOG 2008 Dr Monika Laubach

Peripartum CTG l Meest gebruikt obstetrisch tool g 85 % bevallingen in VS g Virtueel 100% ziekenhuisbevallingen in Belgie l Introductie in jaren `60 g Doel: l l l Reductie ernstige asfyxie Reductie CP Reductie NN morbiditeit

Intermittente Auscultatie versus ECTG l Meta-analyse (Cochrane, 2006): 12 studies g g RR convulsie RR sectio RR OVD RR Cerebral Palsy l l l 0, 50 1, 66 1, 16 1. 74 (0. 31 -0. 80, n =33. 513) (1. 30 -2. 13, n =18. 761) (1. 06 -1. 32, n =18. 151) (0. 97 -3. 11, n =13. 252) Geen verschil in perinatale sterfte Reductie sterfte secundair aan foetale hypoxie Gelijklopende bevindingen na analyse volgens obstetrisch risico g Lange termijn opvolging l l Minimale complicaties na convulsie in lange termijn follow-up Geen verschil in lange termijn psychomotorische evolutie Alfirevic Cochrane 2006

CIMED UK 2004 l 5/1000 unexpected stillbirth g 4/10 congenitale malformatie g 6/10 vooral door asfyxie l 80% van intrapartale sterfte tussen 24 -27 weken l 72% intrapartale sterfte na 27 weken
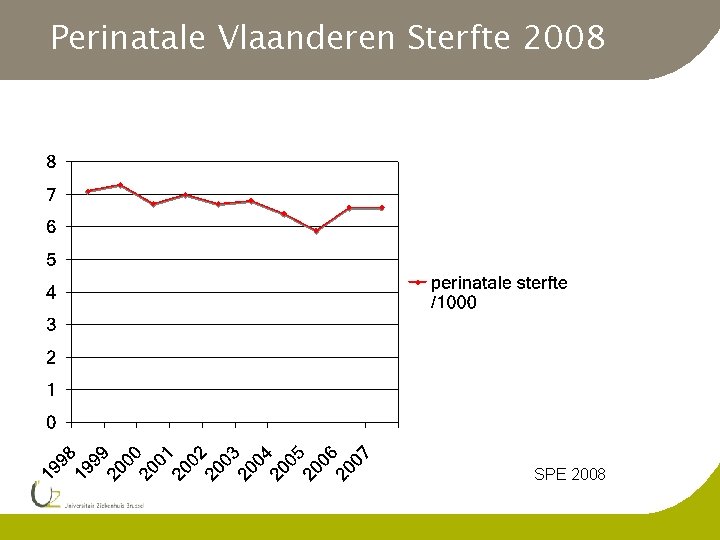
Perinatale Vlaanderen Sterfte 2008 SPE 2008
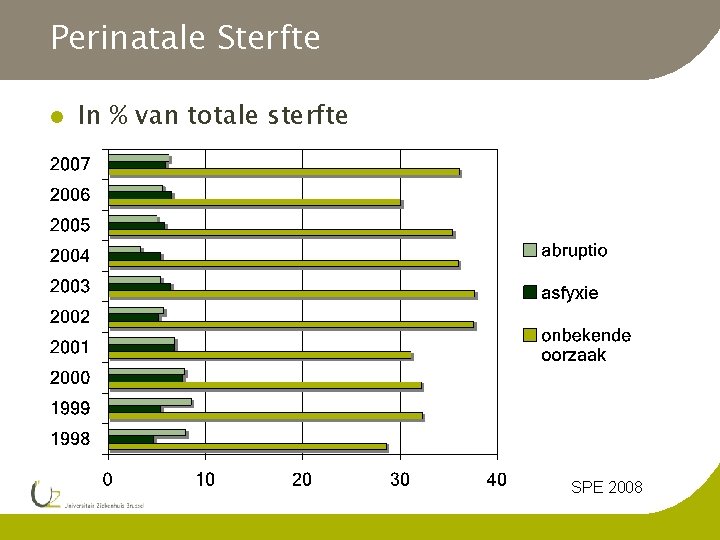
Perinatale Sterfte l In % van totale sterfte SPE 2008

Mogelijke oorzaken l Geen standaard interpretatie van CTG g NCIH en ACOG 2005 g FIGO classificatie l l Geen standaard klinisch zorgpad bij CTG afwijkingen Grote inter- en intraobserver verschillen g Concordantie in besluiten in 20 -22%

Kan het beter? l Studies ter evaluatie STAN tonen effect van bijscholing en training duidelijk aan g Metabole acidose verminderd van 15/1000 tot 12/1000 na bij�scholing in “CTG only” groep (Amer Wahlin 2001)

Doel van Peripartale Bewaking l Voorkomen van acidose gp. H <7, 00/7, 05/7, 10 en BE > -12 /-16 l Tijdig herkennen foetale nood op CTG g. Preventie perinatale mortaliteit/morbiditeit g. Adekwate obstetrische tussenkomst g. Vermijden onnodige instrumentele bevallingen en sectio

Opsporen Foetale Nood l Asfyxie meestal aan basis van peripartale foetale nood g gekenmerkt door beperking van gasuitwisseling g leidt tot progressive hypoxemie en hypercapnie g Foetale hypoxemie is het gevolg van een onvoldoende O 2 toevoer l l Onvoldoende aanbod Onvoldoende circulatie

Intrapartum foetaal O 2 metabolisme l In normale omstandigheden g Evenwicht tussen energiebehoeften en O 2 en glucose toevoer g Prenataal opbouw reserve aan glycogeen in lever l Intrapartum g Reductie maternale toevoer glucose en O 2 g Toegenomen nood aan energie voor foetus g Gebruik van glycogeenreserves g Afbraak in melkzuur en vervolgens met behulp van O 2 in CO 2 en H 2 O g Uitwisseling tegen O 2 thv placenta g Metabool evenwicht met tijdelijk lage p. H die terug herstelt

Intrapartum foetaal O 2 metabolisme l Zodra ontoereikende uitwisseling thv placenta g Vermindering van opname O 2 g Stijging foetal CO 2 g Ontstaan van foetale respiratoire acidose en dalen p. H l Kan snel herstellen zodra O 2 toevoer terug toereikend is g Bij persisteren van respiratoire acidose l Onvoldoende O 2 om zuren uit glycogenolyse verder te metaboliseren l Accumulatie van melkzuur in foetale circulatie l Ontstaan van metabole acidose - Lage p. H en grote Base Exces

Etiologie l Reductie foetale oxygenatie kan tgv g Placentaire pathologie l Diabetes mellitus, PIH, Abruptio, postterme zwangerschap g Ontoereikende glycogeenreserve l Prematuriteit, IUGR g Ontoereikende O 2 toevoer in foetaal bloed l Foetale anemie, TTS, foetale infectie

Reductie van Perinatale Sterfte l Identificatie foetus at risk g Prenatale opvolging l Risicofactoren (maternaal en obstetrisch) g Echografie /Doppler l l Risicofactoren foetaal Bewaking prenataal g Antenataal CTG g Doppler l Bewaking peripartaal g Vruchtwater g Intermittente auscultatie of CTG g Bijkomende technieken l p. Hmetrie, STAN, pulsoxymetrie. . .

Electrocardiotocogram l Waarom kiezen voor CTG g Significant betere predictie p. H <7, 15 en BE > -12 g Minder technisch falen dan bij IA g Betere bewaking in hoog risico zwangerschappen g Retrospectieve analyse kan helpen bij uitsluiten van peripartum oorzaak voor CP

Electrocardiotocogram l Peripartum evaluatie g Laag risico l l 1/30 min in 1 ste fase 1/15 min in 2 de fase g Hoog risico l l 1/15 min in 1 ste fase 1/5 min in 2 de fase g Schriftelijke documentatie g Gebruik van uniforme definities g Regelmatige evaluatie van CTG

Electrocardiotocogram l Intern versus extern CTG g Geen vergelijkende studies g Contraindicaties voor intern CTG l l Maternale infecties zoals HIV, Hepatitis B/C Foetale trombocytopenie
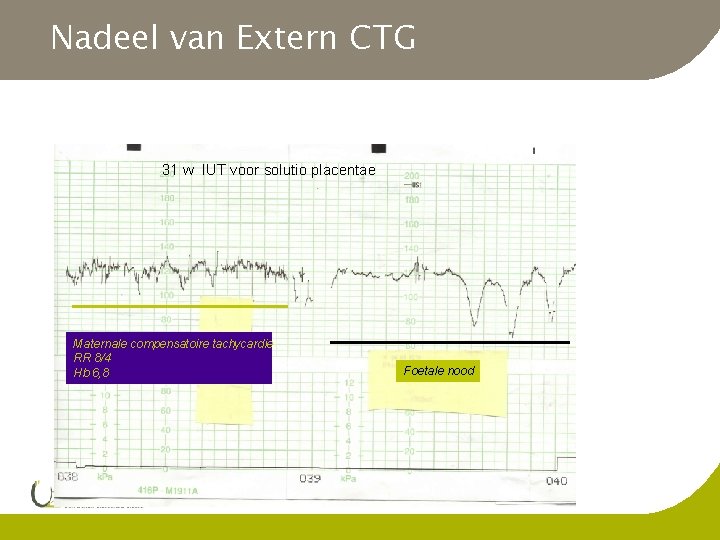
Nadeel van Extern CTG 31 w IUT voor solutio placentae Maternale compensatoire tachycardie RR 8/4 Hb 6, 8 Foetale nood

Intrapartum ECTG : Fysiologie en Pathologie FIGO/NICHD classificaties
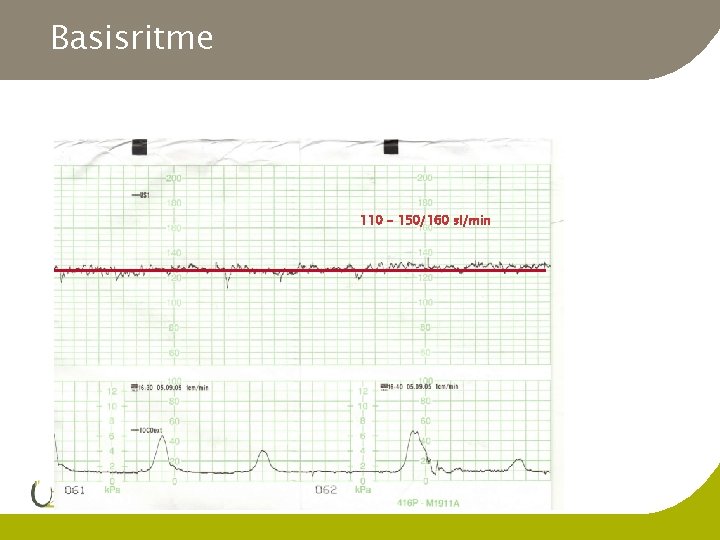
Basisritme 110 - 150/160 sl/min
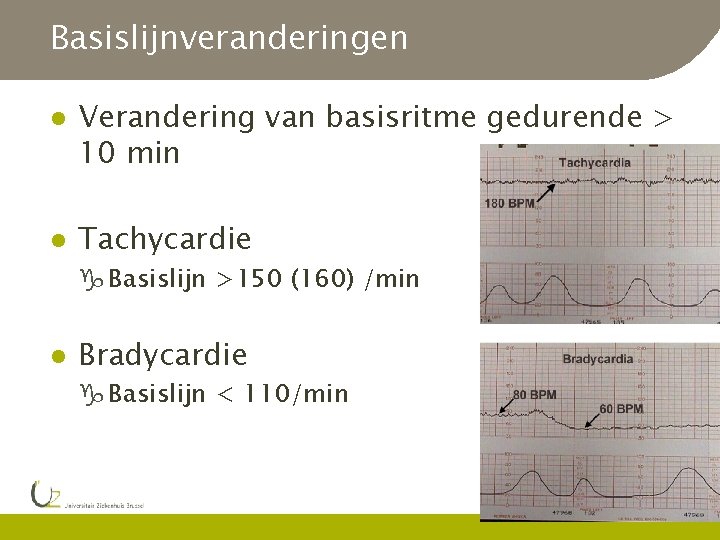
Basislijnveranderingen l l Verandering van basisritme gedurende > 10 min Tachycardie g Basislijn >150 (160) /min l Bradycardie g Basislijn < 110/min
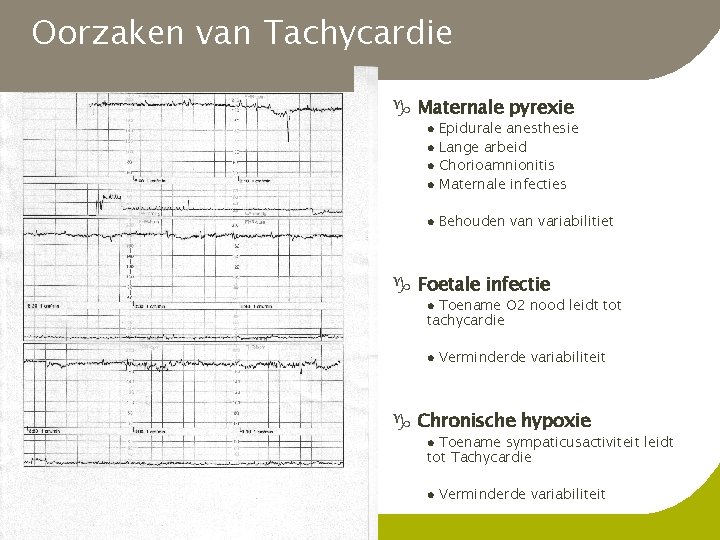
Oorzaken van Tachycardie g Maternale pyrexie l Epidurale anesthesie Lange arbeid Chorioamnionitis Maternale infecties l Behouden variabilitiet l l l g Foetale infectie Toename O 2 nood leidt tot tachycardie l l Verminderde variabiliteit g Chronische hypoxie Toename sympaticusactiviteit leidt tot Tachycardie l l Verminderde variabiliteit
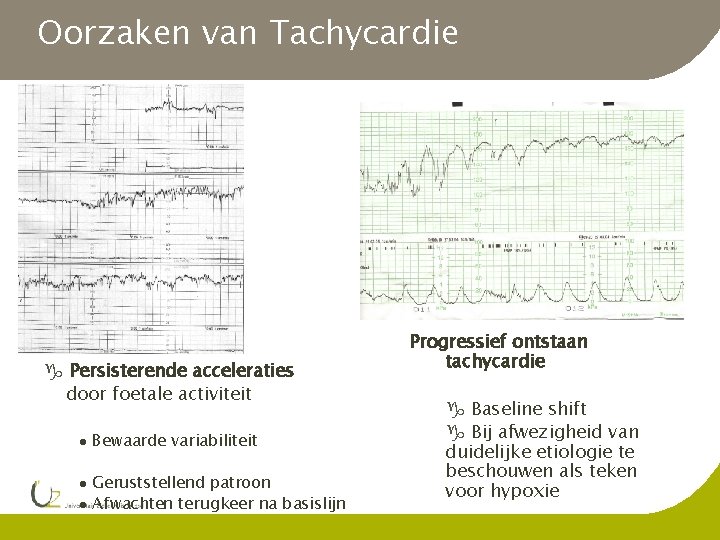
Oorzaken van Tachycardie g Persisterende acceleraties door foetale activiteit l l l Bewaarde variabiliteit Geruststellend patroon Afwachten terugkeer na basislijn Progressief ontstaan tachycardie g Baseline shift g Bij afwezigheid van duidelijke etiologie te beschouwen als teken voor hypoxie
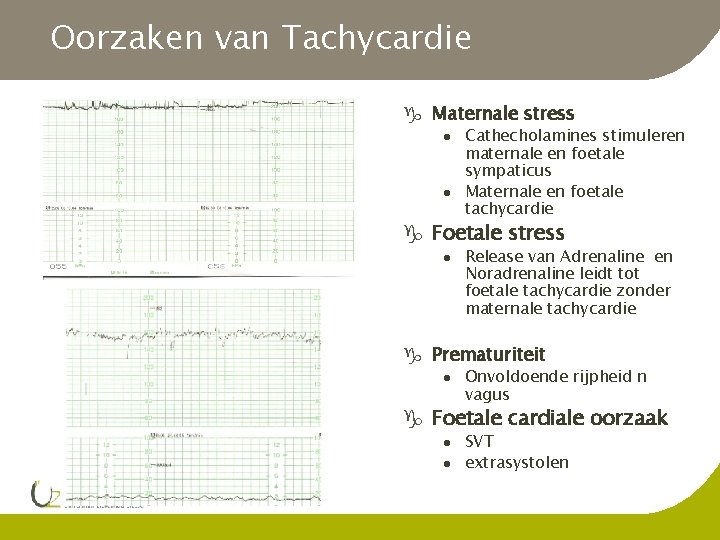
Oorzaken van Tachycardie g Maternale stress l l Cathecholamines stimuleren maternale en foetale sympaticus Maternale en foetale tachycardie g Foetale stress l Release van Adrenaline en Noradrenaline leidt tot foetale tachycardie zonder maternale tachycardie g Prematuriteit l Onvoldoende rijpheid n vagus g Foetale cardiale oorzaak l l SVT extrasystolen

Mangement Tachycardie l Uitsluiten pathologie moeder en foetus Uitsluiten verlengde acceleratie l Controle maternale T° l g Start AB bij verdenking infecties l Bij verdenking hypoxie g Foetale scalp p. H l l Beeindigen partus bij abnormaal resultaat Zo p. H normaal en geen andere afwijkingen van CTG - Nauwe observatie aangewezen
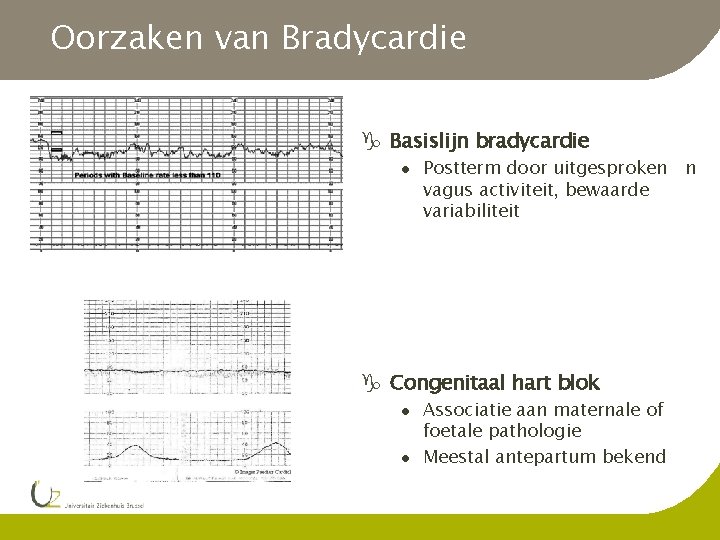
Oorzaken van Bradycardie g Basislijn bradycardie l Postterm door uitgesproken n vagus activiteit, bewaarde variabiliteit g Congenitaal hart blok l l Associatie aan maternale of foetale pathologie Meestal antepartum bekend
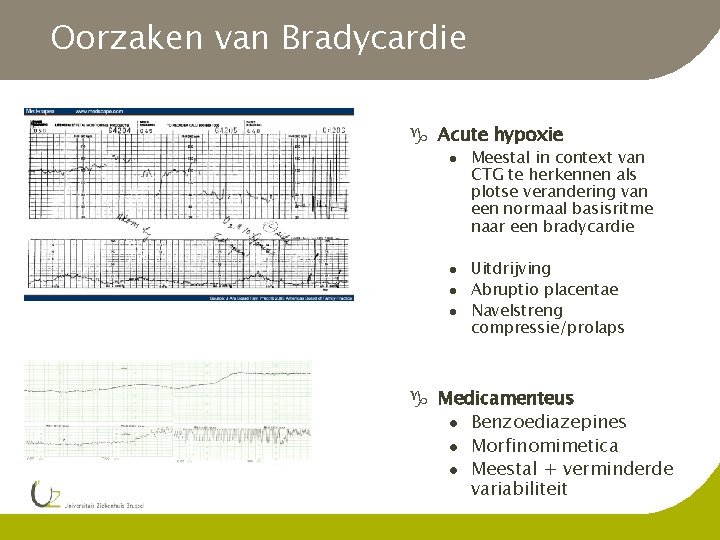
Oorzaken van Bradycardie g Acute hypoxie l l Meestal in context van CTG te herkennen als plotse verandering van een normaal basisritme naar een bradycardie Uitdrijving Abruptio placentae Navelstreng compressie/prolaps g Medicamenteus l Benzoediazepines l Morfinomimetica l Meestal + verminderde variabiliteit

Management Bradycardie l l Onderliggende oorzaken uitsluiten Evaluatie contracties g Uitsluiten hyperstimulatie of contractuur l l Acute iv of sc tocolyse met beta-mimetica Inwendig onderzoek g Exclusie navelstrengprolaps g Exclusie bloedverlies door abruptio l l p. H metrie zo mogelijk Indien geen andere afwijkingen van FHR en na herstel afwachtende houding
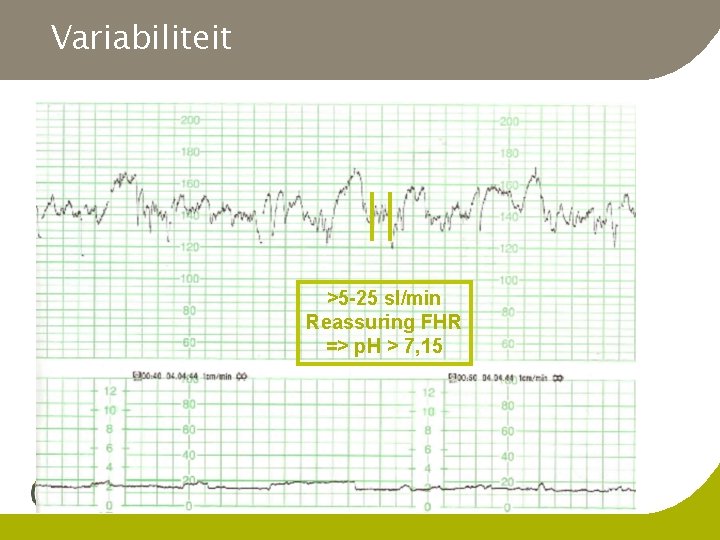
Variabiliteit >5 -25 sl/min Reassuring FHR => p. H > 7, 15
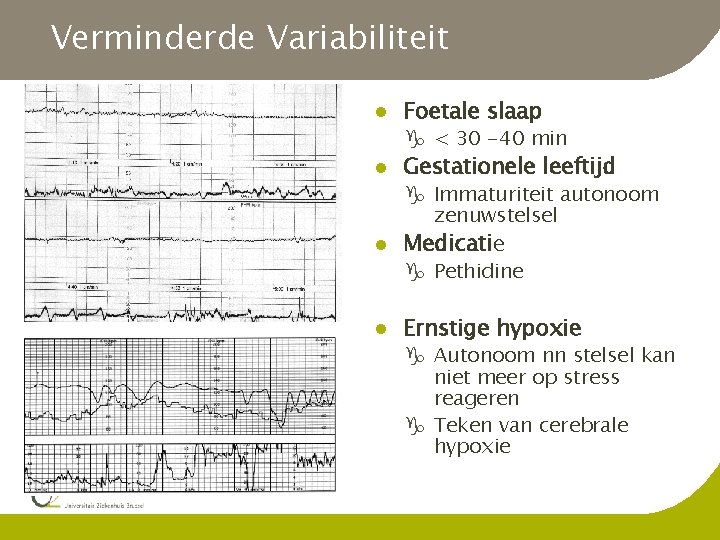
Verminderde Variabiliteit l Foetale slaap g < 30 -40 min l Gestationele leeftijd g Immaturiteit autonoom zenuwstelsel l Medicatie g Pethidine l Ernstige hypoxie g Autonoom nn stelsel kan niet meer op stress reageren g Teken van cerebrale hypoxie

Management Verminderde Variabiliteit l l l Steeds verdacht voor hypoxie p. H metrie Zo onmogelijk en zeker indien andere afwijkingen g Beëindigen arbeid en snelle partus
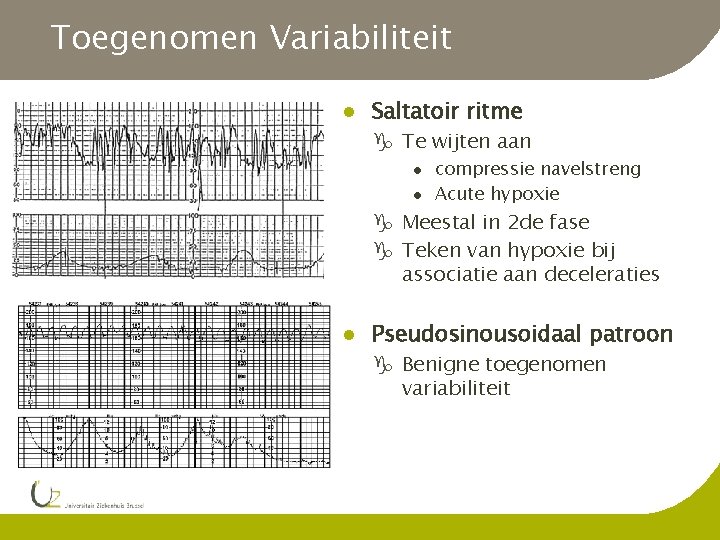
Toegenomen Variabiliteit l Saltatoir ritme g Te wijten aan l l compressie navelstreng Acute hypoxie g Meestal in 2 de fase g Teken van hypoxie bij associatie aan deceleraties l Pseudosinousoidaal patroon g Benigne toegenomen variabiliteit

Sinusoidaal Patroon l l Glad golvend patroon gedurende > 10 min 3 -5 cycli/minuut Amplitude van 5 -15 sl Geen acceleraties g Te wijten aan ernstige anemie en /of hypoxie g Zeer uitzonderlijk toegeschreven aan duimzuigen en effect van narcotica , dan altijd < 30 min en amplitude < 10 sl
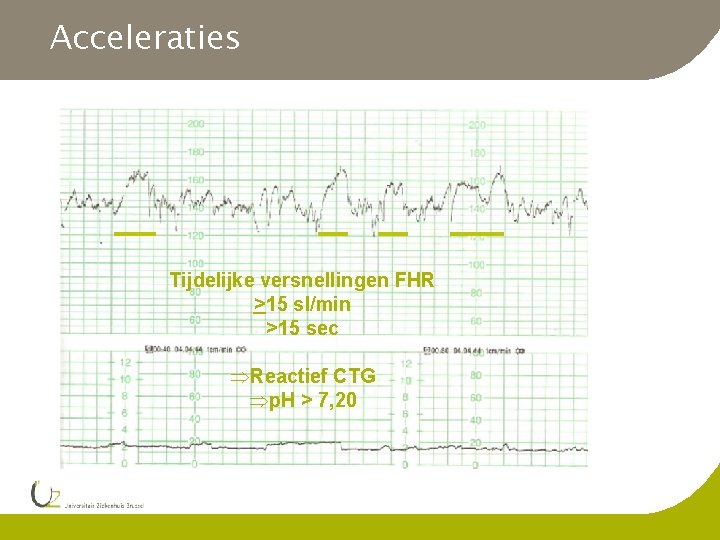
Acceleraties Tijdelijke versnellingen FHR >15 sl/min >15 sec Reactief CTG p. H > 7, 20
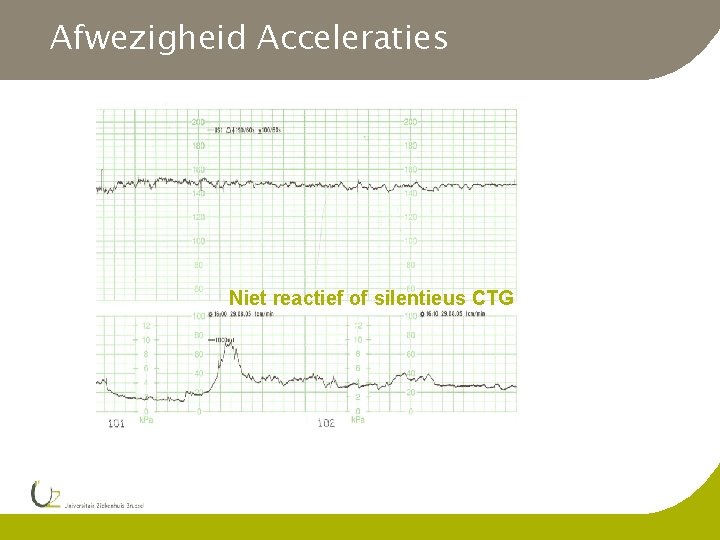
Afwezigheid Acceleraties Niet reactief of silentieus CTG

Management Verminderde Reactiviteit l Uitsluiten Foetale slaap g < 30 - 40 minuten l Nagaan effect van medicatie g Pethidine, morfinomimetica, benzoes l Foetale stimulatie leidt tot ontstaan reactiviteit g Scalpstimulatie g Abdominale palpatie l Evaluatie andere elementen van CTG l Niet verwarren met verminderde variabiliteit

Deceleraties l Tijdelijke vermindering van het foetale hartritme tov de basislijn g Deceleraties met verlies van variabiliteit l l Vroege late g Deceleraties zonder verlies van variabiliteit l l Ongecompliceerde variabele deceleraties Gecompliceerde of “prolonged” variabele deceleraties
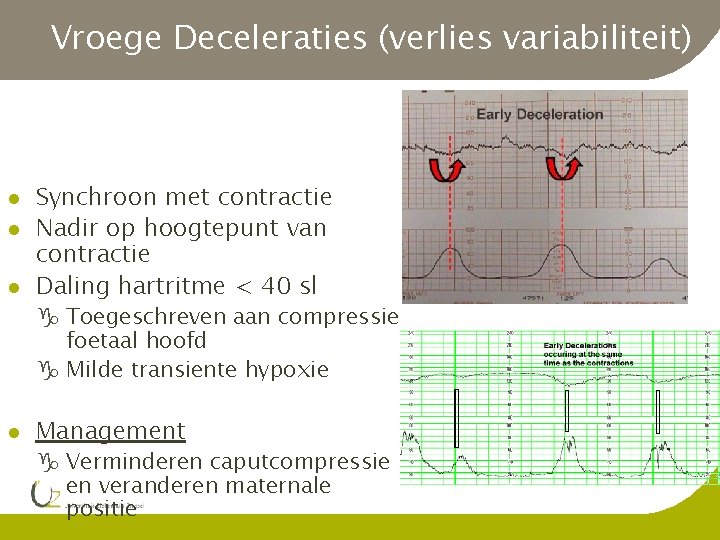
Vroege Deceleraties (verlies variabiliteit) l l l Synchroon met contractie Nadir op hoogtepunt van contractie Daling hartritme < 40 sl g Toegeschreven aan compressie foetaal hoofd g Milde transiente hypoxie l Management g Verminderen caputcompressie en veranderen maternale positie
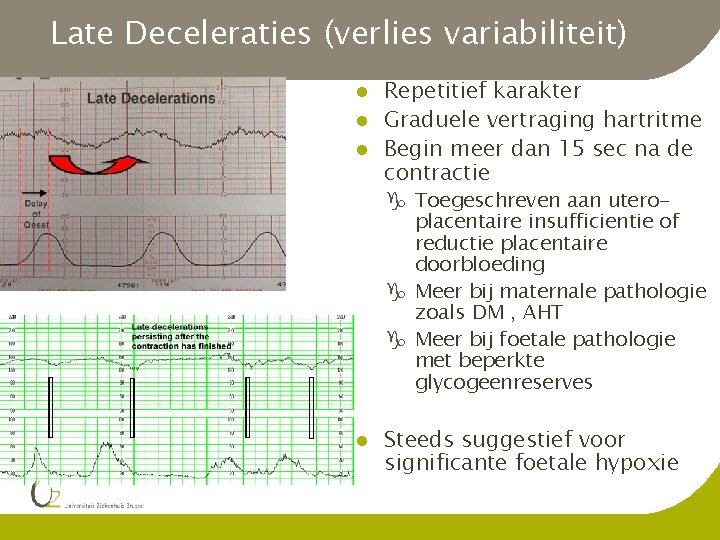
Late Deceleraties (verlies variabiliteit) l l l Repetitief karakter Graduele vertraging hartritme Begin meer dan 15 sec na de contractie g Toegeschreven aan uteroplacentaire insufficientie of reductie placentaire doorbloeding g Meer bij maternale pathologie zoals DM , AHT g Meer bij foetale pathologie met beperkte glycogeenreserves l Steeds suggestief voor significante foetale hypoxie

Management Late Deceleraties l Doel is verhogen van placentaire doorbloeding en O 2 toevoer g Maternale positie veranderen g IV Hydratatie g O 2 toedienen via masker g Stop oxytocica g p. H metrie zo mogelijk l l Voorbereiden voor dringende sectio Rekening houden met geassocieerde veranderingen van het FHR g Bij combinatie van afwijkende elementen sneller overgaan tot beëindigen zwangerschap

Variabele Deceleratie l l l Variabel zowel voor begin, duur als diepte Plots begin en herstel Amplitude meestal > 40 sl Vaak omgeven door acceleraties Vooral te wijten aan l l l l Transiente navelstrengcompressie Oligohydramnios V cava compressie Occiput post ligging Echte knoop in de navelstreng Navelstrengprolaps Gradueel of traag herstel van basishartritme en overshoot zijn tekens voor hypoxie

Fysiologie Variabele Deceleratie l l Reductie veneuze return gedurende KT Verminderen cardiac output Verminderen foetale bloeddruk Toename sympaticusactiviteit g Ontstaan tachycardie (oortjes) l l Progressief ontstaan van obstructie a umbilicalis Toename parasympaticus activiteit g Ontstaan progressieve bradycardie g Deceleratie l l Met verminderen KT Progressief herstel van aa flow g Herstel hartritme en tachycardie l Op einde van KT herstel vv flow g Terugkeer na basislijn

Fysiologie Variabele Deceleratie l l Foetaal effect in functie van duur en graad NS occlusie Foetale nood meer waarschijnlijk bij g Langere duur deceleratie g Grotere amplitude deceleratie g Afwezigheid van variabiliteit in de deceleratie g Basislijnstijging na deceleratie
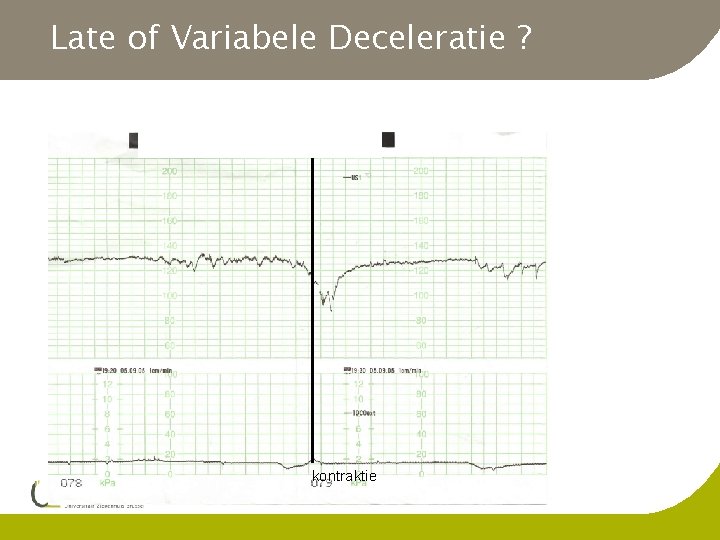
Late of Variabele Deceleratie ? 29 w IUGR/ernstige pre-eclampsie kontraktie
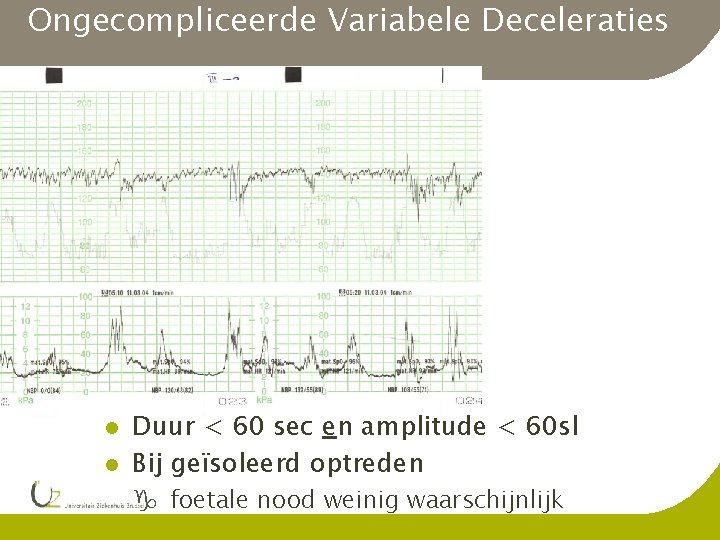
Ongecompliceerde Variabele Deceleraties l l Duur < 60 sec en amplitude < 60 sl Bij geïsoleerd optreden g foetale nood weinig waarschijnlijk
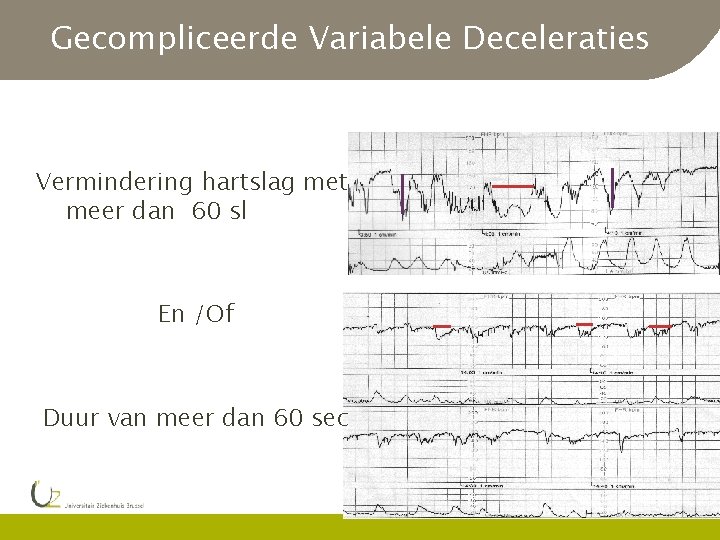
Gecompliceerde Variabele Deceleraties Vermindering hartslag met meer dan 60 sl En /Of Duur van meer dan 60 sec
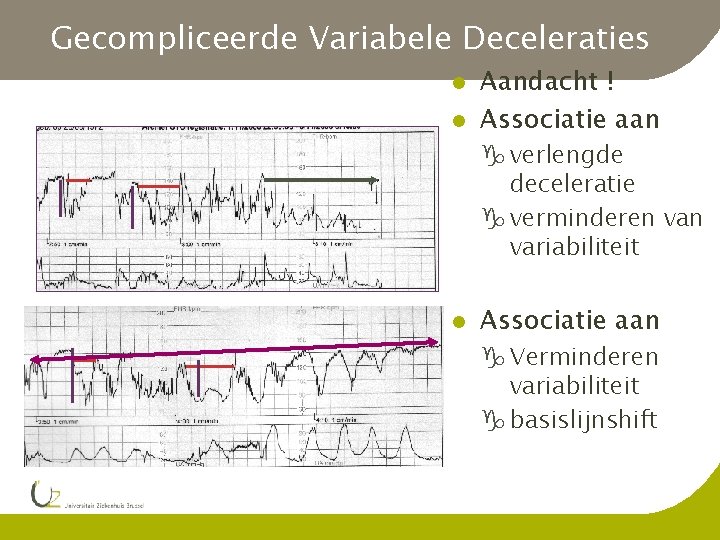
Gecompliceerde Variabele Deceleraties l l Aandacht ! Associatie aan g verlengde deceleratie g verminderen variabiliteit l Associatie aan g Verminderen variabiliteit g basislijnshift

Management Variabele Deceleraties l Verminderen compressie navelstreng g Verander maternale positie g Inwendig onderzoek ter exclusie NS prolaps g Verminderen/stoppen oxytocica g IV vocht en nasaal O 2 g Bij persisterende gecompliceerde deceleraties of associatie van meerder abnormale bevindingen l l Foetale p. H Urgente sectio zo geen p. H beschikbaar
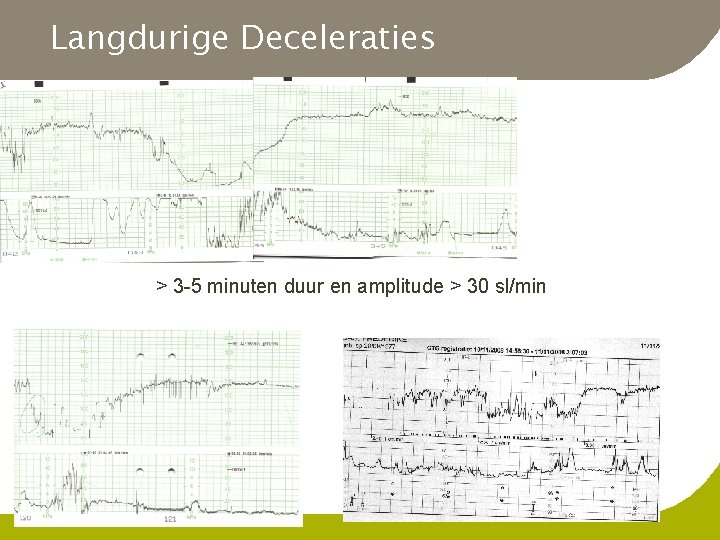
Langdurige Deceleraties > 3 -5 minuten duur en amplitude > 30 sl/min

Fysiologie Langdurige Deceleraties l Verminderde O 2 toevoer tgv g verminderde uterusperfusie l l l maternale hypotensie uterushypertonie V cava compressie g Volledige occlusie navelstreng l l prolaps Chemoreceptoren activeren parasympaticus g Foetale bradycardie

Management Langdurige Deceleratie l l l Idem gecompliceerde variabele deceleraties Uitsluiten maternale hypotensie vnl na EA Foetale p. H pas na herstel van basislijn g Gedurende en onmiddellijk volgend op deceleratie kan transiënte acidose vastgesteld worden die spontaan hersteld

Foetaal scalp p. H l Technische beperkingen g Ontsluiting cervix g Infrastructuur kliniek l Medische beperkingen g Infectieziekten moeder l Bij p. H <7, 20 g 50 -65% sensitiviteit voor hypoxische encefalopatjie g 73 -76% specificiteit

Tweelingen l Twin monitor g Risico op verwarring FHR 1 en 2 bij gebruik van 2 aparte toestellen g Mogelijkheid om ctgs te splitsen door +/20/40/60 functie l Zodra mogelijk BB 1 via intern CTG

Take Home message

l l l Gebruik uniforme terminologie in uw centrum Stel een beleidsplan op voor abnormale CTG Organiseer bijscholingen Bespreek op regelmatige tijdstippen CTG van de afgelopen dagen/week Evalueer CTG steeds zo Apgar <7 na 5 min of a umbilicalis p. H < 7, 10 (7, 20? 7, 00? )
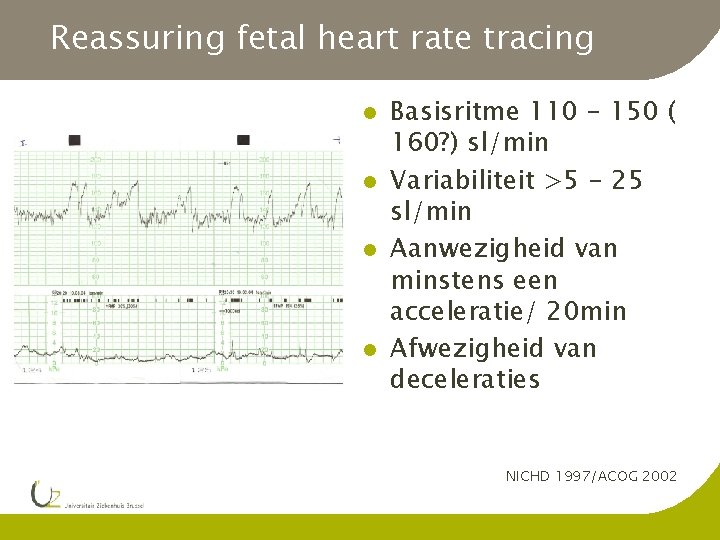
Reassuring fetal heart rate tracing l l Basisritme 110 - 150 ( 160? ) sl/min Variabiliteit >5 - 25 sl/min Aanwezigheid van minstens een acceleratie/ 20 min Afwezigheid van deceleraties NICHD 1997/ACOG 2002
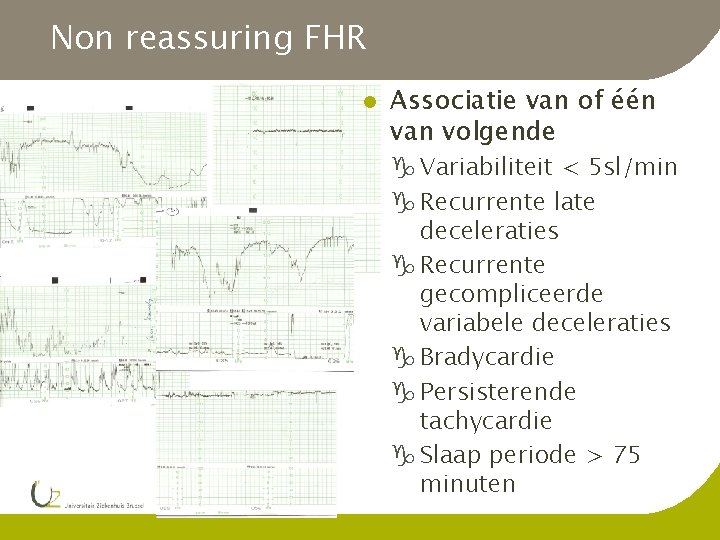
Non reassuring FHR l Associatie van of één van volgende g Variabiliteit < 5 sl/min g Recurrente late deceleraties g Recurrente gecompliceerde variabele deceleraties g Bradycardie g Persisterende tachycardie g Slaap periode > 75 minuten
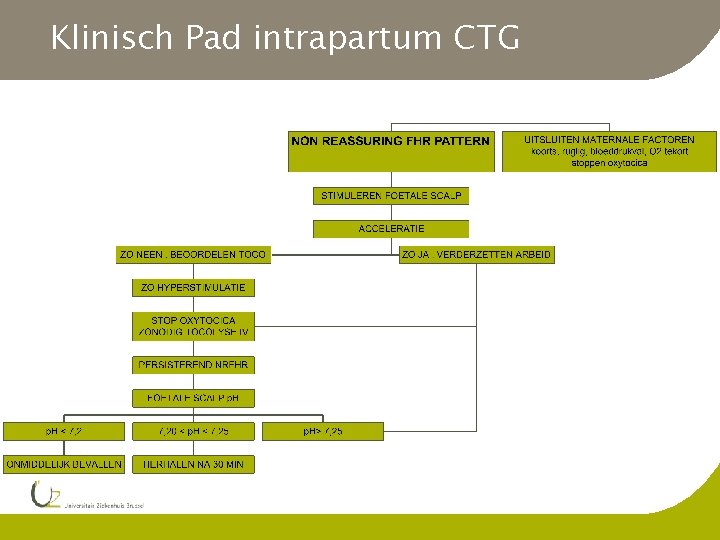
Klinisch Pad intrapartum CTG
- Slides: 58