Intervencije medicinske sestre u palijativnoj skrbi TEFANIJA OZIMEC


Intervencije medicinske sestre u palijativnoj skrbi ŠTEFANIJA OZIMEC VULINEC, DIPL. MED. TECHN. ; PROF.

Zdravstvena njega “Uloga medicinske sestre je pružanje pomoći pojedincu, bolesnom ili zdravom u obavljanju aktivnosti koje doprinose zdravlju, oporavku ili mirnoj smrti , a koje bi obavljao samostalno kada bi imao potrebnu snagu, volju ili znanje. ” (Henderson, 1966. )

Zdravstvena njega “Zdravstvena njega je dijagnosticiranje i tretiranje čovjekovih reakcija na aktualne i potencijalne zdravstvene probleme”. ( ANA, 1980. )

Palijativna skrb Temeljna vještina u palijativnoj skrbi je kontrola i ublažavanje simptoma, posebno boli, objedinjavanje fizičkih, socijalnih, psiholoških i duhovnih oblika pomoći u očuvanju dostojanstva bolesnika i njegovog integriteta, ali i integriteta obitelji.

Bijela knjiga (2010) Temeljni tim palijativne skrbi trebao bi se sastojati minimalno od medicinskih sestara i liječnika s posebnom obukom, te da ga, ako je moguće, nadopunjuju psiholozi, socijalni radnici i fizioterapeuti. Ostali stručnjaci mogu biti članovi tima, ali češće će raditi kao vanjski suradnici.

Bijela knjiga (2010) Jedinice palijativne skrbi zahtijevaju predan temeljni tim medicinskih sestara i liječnika. Omjer sestrinskog osoblja u jedinici palijativne skrbi na broj kreveta trebao bi biti najmanje jedna medicinska sestra na jedan krevet, a po mogućnosti 1, 2 sestre na jedan krevet. Jedinice palijativne skrbi zahtijevaju liječnike s posebnom edukacijom, uz omjer od najmanje 0, 15 liječnika na jedan krevet. U zdravstvenim strukturama gdje se skrbi za djecu trebala bi biti barem jedna medicinska sestra s posebnim pedijatrijskim kvalifikacijama u svakoj smjeni.

Principi palijativne skrbi Prvi: bolest, oblik skrbi, umiranje i žalovanje su jedinstvena vlastita iskustva. Samo poštivanjem osobnosti svakog bolesnika, pristupom usmjerenim ka pojedincu, te individualiziranim planom skrbi postiže se humani kontekst skrbi.

Principi palijativne skrbi Drugi princip temelji se na specifičnim životnim iskustvima u krajnoj životnoj fazi i njihovoj refleksiji na međuljudske odnose i multidimenzionalnost svake osobe.

Principi palijativne skrbi Iskustvo umiranja utječe na sve čovjekove dimenzije , fizičku, funkcionalnu, socijalnu, duhovnu dimenziju i osobni boljitak

Roy adaptacijski model zdravstvene njege 1. Orijentiran na sposobnost osobe da se prilagodi ili prihvati promjene u svom životu 2. Promatranje svakog pojedinca koji se prilagođava na poseban način 3. Potrebe

Roy adaptacijski model 1. Fiziološke potrebe 2. Samoprihvaćanje 3. Uloge ( roditeljske, društvene ) 4. Podrške

Fiziološke potrebe Disanje Eliminacija Mobilizacija Sigurnost Hrana i tekućina Osobna higijena Spavanje

Samoprihvaćanje Fizička – tjelesni izgled Osobna iskustva - strah od gušenja; krvarenje; nedostatak hrabrosti

Uloge Glavna uloga – roditeljska Ostale uloge – društvene, član neke udruge, aktivni član društva

Podrška Obitelj Prijatelji Profesionalna sredina Primarna zdravstvena zaštita Crkva
Proces prilagodbe FIZIOLOŠKI SOCIJALNI EMOCIONALNI DUHOVNI

Medicinska sestra u palijativnoj skrbi višestruki je aktivni sudionik koji neposredno provodi zdravstvenu njegu , koordinira i rukovodi s cjelokupnim procesom skrbi.

Medicinska sestra u palijativnoj skrbi Odgovorna je za planiranje, provođenje i evaluaciju zdravstvene njege uz kontinuiranu procjenu, evaluaciju, edukaciju bolesnika i obitelji, te suradnju s ostalim članovima interdisciplinarnog tima

Procjena stanja bolesnika 1. Kako simptomi utječu na pacijentov život ? 2. Kako simptomi utječu na pacijentovu fizičku aktivnost i pokretljivost ? 3. Što utječe na ublažavanje simptoma ? Neka određena pozicija, aktivnost, hrana ili lijekovi ? 4. Što utječe na pogoršanje simptoma ? 5. Da li dolazi do pogoršanja simptoma u neko određeno vrijeme, tokom dana, noći?
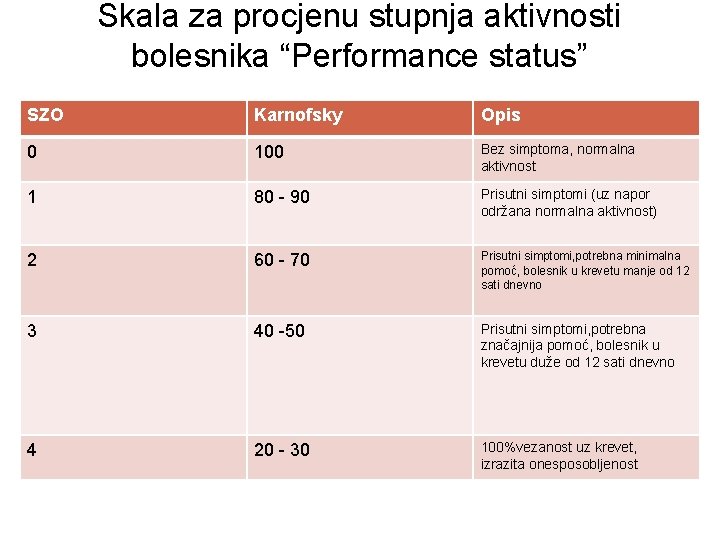
Skala za procjenu stupnja aktivnosti bolesnika “Performance status” SZO Karnofsky Opis 0 100 Bez simptoma, normalna aktivnost 1 80 - 90 Prisutni simptomi (uz napor održana normalna aktivnost) 2 60 - 70 Prisutni simptomi, potrebna minimalna pomoć, bolesnik u krevetu manje od 12 sati dnevno 3 40 -50 Prisutni simptomi, potrebna značajnija pomoć, bolesnik u krevetu duže od 12 sati dnevno 4 20 - 30 100%vezanost uz krevet, izrazita onesposobljenost

Ciljevi zdravstvene njege očuvati dostojanstvo bolesnika umanjiti ili odgoditi patnju kod bolesnika osigurati kvalitetu života do smrti

Ciljevi palijativne skrbi Poštovati pacijentovu autonomnost, vrijednosti i odluke Kontinuirano revidirati ciljeve Minimizirati simptome distresa na kraju života Optimizirati odgovarajuće suportivne intervencije i konzultacije Reducirati nepotrebne intervencije

Ciljevi palijativne skrbi Pružiti podršku obitelji u provođenju skrbi Eliminirati nepotrebne administrativne regule Podrška u procesu žalovanja Mogućnost i osiguranje smještaja i premještaja bolesnika u hospicij

Simptomi samog procesa umiranja 1. povećana opća slabost i doživljaj umora 2. smanjen apetit i uzimanje tekućine 3. smanjuje se prokrvljenost 4. neurološki poremećaji funkcija

Terminalna faza Postepen prestanak životnih funkcija Usporavanje metabolizma Nasilna primjena vode i hrane ima negativne posljedice (organizam se brani od opterećenja) Jetra i bubrezi gube svoju detoksicirajuću funkciju (prilagodba medikacije )

Terminalna faza Osoba je klonula, mirovanje Gubitak apetita, gubi se osjećaj žeđi Oligurija, anurija Hladni pjegasti ekstremiteti Hipotonija i tahikardija Delirij Cheyne-Stokesovo disanje Hropci-pojava orofaringealnog sekreta Nemogućnost zatvaranja očiju

Sestrinske dijagnoze Bol SMBZS Strah u/s tijekom i ishodom bolesti Mučnina i povraćanje u/s osnovnom bolesti Smanjena prohodnost dišnih puteva u/s hipersekrecijom Mogućnost komplikacija smanjene pokretljivosti : dekubitus Dispnea u/s anksioznošću Opstipacija u/s smanjenom pokretljivosti

Sestrinske dijagnoze Smanjeno podnošenje napora Visok rizik pada Visok rizik za infekciju Nesanica Dehidracija Smanjen unos hrane u/s otežanim gutanjem, gubitkom apetita Neučinkovito sučeljavanje Poremećaj funkcioniranja obitelji Žalovanje Slabost –umor Socijalna izolacija

Primjena lijekova u terminalnoj fazi bolesti analgetika sedativa antiemetika spazmolitika terapiju s produženim djelovanjem zamijeniti terapiju s brzim izlučivanjem kontinuiranu terapiju, zamijeniti terapiju bolusima

Hidracija u terminalnoj fazi pritisak obitelji ako bolesnik može uzimati tekućinu per. os. nisu potrebne infuzije smanjen unos tekućine (smanjenje pulmonalne sekrecije, sprečavanje nastanka kašlja i plućnog edema, sprečavanje mučnine i povraćanja, smanjenje ascitesa) dehidracija može biti prirodni anestetik

Prehrana u terminalnoj fazi mali, česti obroci - ako bolesnik može gutati postavljanje nazogastrične sonde

S/D Smanjena pokretljivost, slabost, umor smanjuje se mogućnost kretanja mogućnost oštećenja integriteta kože - pomoć u aktivnostima dnevnog života, pasivno okretanje, masaža, treba poticati na aktivne pokrete, vježbe disanja.

S/D Gubitak apetita i povraćanje izgladnjelosti se boji u prvom redu obitelj hrana može izazvati mučninu i povraćanje anoreksija se može razvijati zbog smanjenog metabolizma, može se razvijati kao prirodna obrana od opasnosti aspiracije - primjereni oblici hranjenja

S/D Smanjeni unos tekućine strah od dehidracije postoji naročito od strane obitelji dehidracija ne izaziva subjektivne nevolje, jer se osjećaj žeđi rano gubi, pogotovo ako je sluznica usta u redu dehidracija može biti također prirodni uvod u umiranje. njega usne šupljine

S/D Bol Strah od prisutnosti bolova izražena kod bolesnika i obitelji Procjena boli Bol se može manifestirati kao - uporni pokreti bježanja - grimase u licu

Ublažavanje boli Procjena boli-nociceptivna(visceralna, somatska ), neurogena i psihogena Uvođenje analgetske terapije (trostupanjska ljestvica prema SZO ) Postupnost uvođenja opijata Primjena Fentanil naljepaka ( lokalizacija naljepka, praćenje disanja, određivanje početne doze, naglo skidanje s visokih doza, diskontinuirana primjena )

Smanjena prokrvljenost razvija se tahikardija, pad arterijskog tlaka ekstremiteti postaju hladni, postaju plavičasti - cijanotični razvijaju se mrlje na koži smanjeno je izlučivanje mokraće

Neurološko poremećenje funkcija poremećaj svijesti promjene u disanju gubitak sposobnosti gutanja gubitak kontrole urinarnog i analnog sfinktera

Sestrinske intervencije procjena stanja bolesnika, planiranje, provođenje sestrinskih intervencija komunikacija s bolesnikom - prepoznavanje faza suočavanje s bolesti i smrti prema Kübler – Ross; - prepoznavanje paradoksalnih situacija u kojima se nalazi bolesnik i obitelj ublažavanje simptoma ublažavanje boli (primjena terapije -“per os”; ”točno na vrijeme”; ” za pojedinca”; “ jednostavna primjena” ) uklanjanje kriznih perioda očuvanje etičkih načela u provođenju skrbi skrb za obitelj u procesu žalovanja

Supkutana infuzija i. v. ili s. c. , infuzija se aplicira tijekom 24 h, prema odredbi liječnika, ne više od 1 - 1, 5 l Supkutana infuzija ( hipodermokliza ) često se primjenjuje kod bolesnika u terminalnom stadiju bolesti u zadnjem stadiju bolesti. Primjena hipodermoklize ima nekoliko prednosti kao što su intermitentna primjena infuzijskih otopina, omogućava mobilnost bolesnika, može se primjenjivati u kući i jednostavna je za primjenu.

Supkutana infuzija . Leptirastu iglu «intranilu» , izgledom podsjeća na «baby sistem» s mandrenom treba postaviti pod kožu ( subkutano ) na prednju trbušnu stijenku, ruke i noge, ako nema edema. Leptirasta igla može stajati i nekoliko dana, sve dok se ne pojavi crvenilo i bolna osjetljivost. Najčešće se primjenjuje fiziološka otopina (0, 9% Na. Cl ). Brzina primjene može biti 200 ml/h, no mnogim bolesnicima je dovoljno samo 50 ml/h i manje. Kod bolesnika koji primaju više od 50 ml otopine na sat, često je potrebna hialuronidaza kako bi unaprijedila tkivnu resorpciju tekućine ( WHO, 1998). Ne preporuča se primjena otopina glukoze jer se ne apsorbira kako treba

Uloga medicinske sestre suportivna uloga stvaranje kontakta – esencijalna uloga ohrabrivanje – pomoći bolesniku da pronađu snagu u sebi traženje smisla – pomoći bolesniku da pronađu smisao učiniti za – fizička pomoć očuvanje integriteta

Zaključak KVALITETNA ZDRASVTVENA NJEGA ODNOS S BOLESNIKOM OSOBNE KARAKTERISTIKE ZNANJE KOMUNIKACIJSKE VJEŠTINE

Literatura 1. Jušić, A. , Hospicij i palijativna skrb. Zagreb: Školska knjiga, Hrvatska liga protiv raka, 1995. 2. Waller, A. , Palliative Care in cancer. Newton: Butterwort – Heineman, 1996. 3. Block, B. , Etika umiranja. Bilten za palijativnu medicinu / skrb, 2001. 4. Ozimec, Š. , Zdravstvena njega umirućih bolesnika. ( nastavni tekstovi )Zagreb: Zdravstveno veleučilište, 2002. 5. Ferrell, B. , Coyle, N. , Palliative Nursing. New York: Oxford University Press, 2006. 6. Matzo, M. , Palliative care nursing: quality care to the end of life: Springer Publishing Company, 2005.

IZVORNI SLAJDOVI: ŠTEFANIJA OZIMEC VULINEC
- Slides: 46









































