Interpretacin de la evidencia Prevencin deteccin y tratamiento































- Slides: 46

Interpretación de la evidencia: Prevención, detección y tratamiento de la preeclampsia y eclampsia

Objetivos 1. Presentar evidencia sobre intervenciones existentes para la prevención, detección y tratamiento de la preeclampsia y eclampsia (PE/E) 2. Compartir evidencia e innovaciones emergentes sobre la PE/E

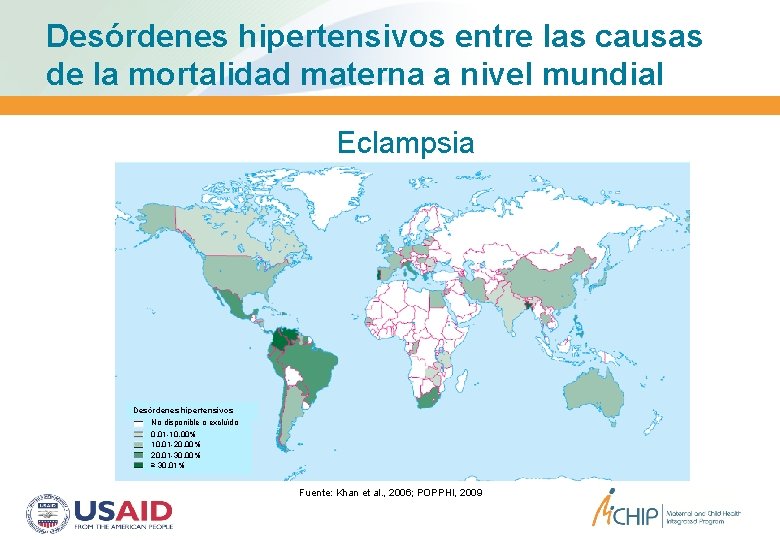
Desórdenes hipertensivos entre las causas de la mortalidad materna a nivel mundial Eclampsia Desórdenes hipertensivos No disponible o excluído 0, 01 -10, 00% 10, 01 -20, 00% 20, 01 -30, 00% ≥ 30, 01% Fuente: Khan et al. , 2006; POPPHI, 2009

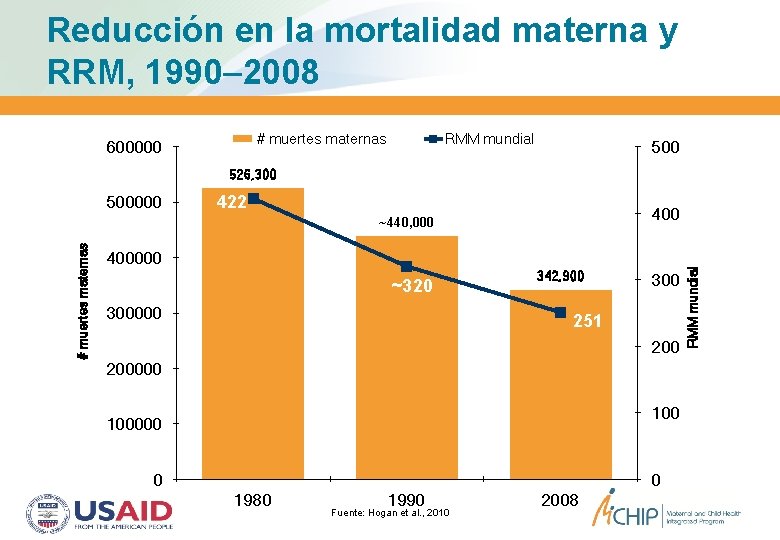
Reducción en la mortalidad materna y RRM, 1990– 2008 # muertes maternas 600000 RMM mundial 500 526, 300 422 400 # muertes maternas ~440, 000 400000 ~320 300000 342, 900 300 251 200000 100000 0 0 1980 1990 Fuente: Hogan et al. , 2010 2008 RMM mundial 500000

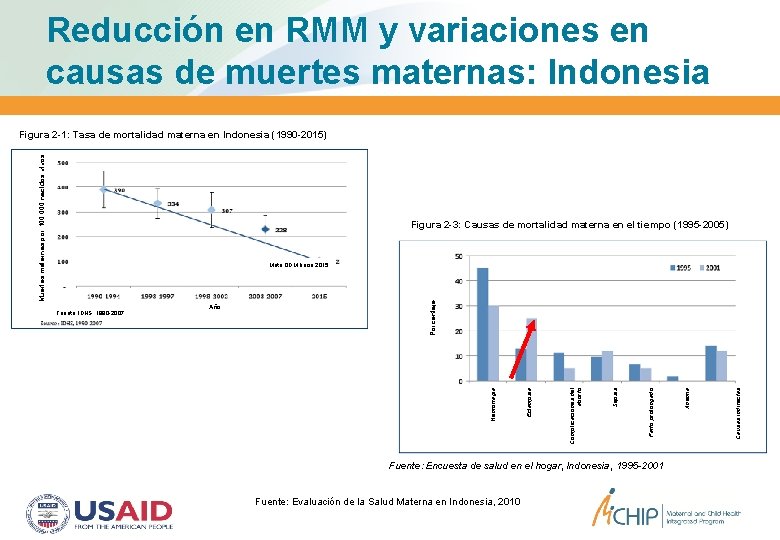
Reducción en RMM y variaciones en causas de muertes maternas: Indonesia Muertes maternas por 100. 000 nacidos vivos Figura 2 -1: Tasa de mortalidad materna en Indonesia (1990 -2015) Figura 2 -3: Causas de mortalidad materna en el tiempo (1995 -2005) Causas de muerte Fuente: Encuesta de salud en el hogar, Indonesia, 1995 -2001 Fuente: Evaluación de la Salud Materna en Indonesia, 2010 Causas indirectas Anemia Parto prolongado Sepsis Complicaciones del aborto Eclampsia Año Hemorragia Fuente: IDHS, 1990 -2007 Porcentaje Meta ODM hacia 2015

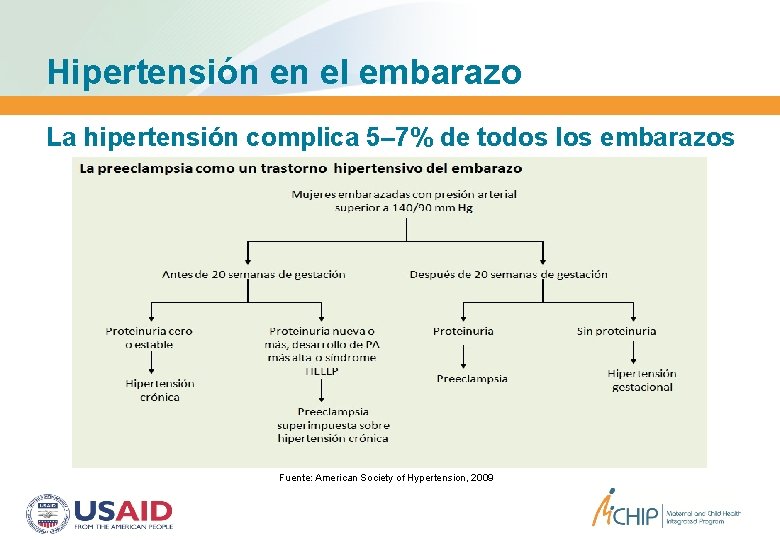
Hipertensión en el embarazo La hipertensión complica 5– 7% de todos los embarazos Fuente: American Society of Hypertension, 2009

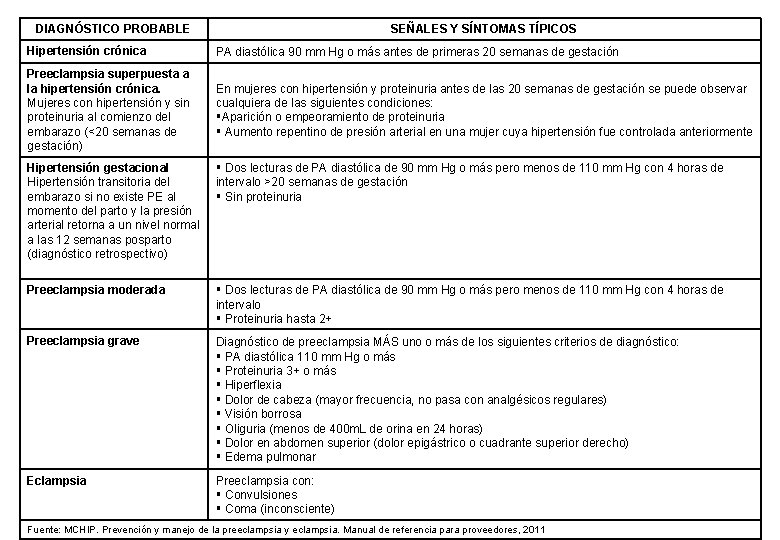
DIAGNÓSTICO PROBABLE SEÑALES Y SÍNTOMAS TÍPICOS Hipertensión crónica PA diastólica 90 mm Hg o más antes de primeras 20 semanas de gestación Preeclampsia superpuesta a la hipertensión crónica. Mujeres con hipertensión y sin proteinuria al comienzo del embarazo (<20 semanas de gestación) En mujeres con hipertensión y proteinuria antes de las 20 semanas de gestación se puede observar cualquiera de las siguientes condiciones: Aparición o empeoramiento de proteinuria Aumento repentino de presión arterial en una mujer cuya hipertensión fue controlada anteriormente Hipertensión gestacional Hipertensión transitoria del embarazo si no existe PE al momento del parto y la presión arterial retorna a un nivel normal a las 12 semanas posparto (diagnóstico retrospectivo) Dos lecturas de PA diastólica de 90 mm Hg o más pero menos de 110 mm Hg con 4 horas de intervalo >20 semanas de gestación Sin proteinuria Preeclampsia moderada Dos lecturas de PA diastólica de 90 mm Hg o más pero menos de 110 mm Hg con 4 horas de intervalo Proteinuria hasta 2+ Preeclampsia grave Diagnóstico de preeclampsia MÁS uno o más de los siguientes criterios de diagnóstico: PA diastólica 110 mm Hg o más Proteinuria 3+ o más Hiperflexia Dolor de cabeza (mayor frecuencia, no pasa con analgésicos regulares) Visión borrosa Oliguria (menos de 400 m. L de orina en 24 horas) Dolor en abdomen superior (dolor epigástrico o cuadrante superior derecho) Edema pulmonar Eclampsia Preeclampsia con: Convulsiones Coma (inconsciente) Fuente: MCHIP. Prevención y manejo de la preeclampsia y eclampsia. Manual de referencia para proveedores, 2011

Deficiente capacidad para predecir la Preeclampsia Prueba No de estudios BMI>34 2 BMI>29 8 9 BMI>24. 2 7 BMI<19. 8 12 AFP 2 Fibronectin cellular 3 Fibronectin total 3 Foetal DNA 16 HCG 3 Oestriol 5 Serum uric acid 4 Urinary calcium excretion Urinary calcium/creatinine ratio 6 4 Total proteinuria 2 Total albuminuria Microalbuminuria 2 Microalbumin/creatinine ratio 1 1 Kallikreinuria SDS Page proteinuria 1 Doppler any/unilateral notching 19 21 Doppler bilateral notching 8 Doppler other ratios 8 Doppler pulsatility index Doppler resistance index 29 Doppler combinations of FVW 25 No de mujeres 16200 410823 440214 152720 137097 135 373 351 72732 26811 514 705 1345 2228 88 190 1422 307 153 14345 29331 2619 14697 7982 22896 0 Fuente: Meads CA, 2008. 20 40 60 80 Sensitividad 100 Sn (95% CI) Sp (95% CI) 18 (15 - 21) 23 (15 - 33) 41 (29 - 53) 11 (8 - 16) 9 (5 - 16) 50 (30 - 70) 65 (42 - 83) 50 (31 - 69) 24 (16 - 35) 26 (9 - 56) 36 (22 - 53) 57 (24 - 84) 50 (36 - 64) 35 (13 - 68) 70 (45 - 87) 62 (23 - 90) 19 (12 - 28) 83 (52 - 98) 100 (88 - 100) 63 (51 - 74) 48 (34 - 62) 55 (37 - 72) 48 (29 - 69) 66 (54 - 76) 64 (54 - 74) 93 (87 - 97) 88 (80 - 93) 75 (62 - 84) 80 (73 - 86) 96 (94 - 98) 96 (79 - 99) 94 (86 - 98) 88 (80 - 93) 89 (86 - 92) 82 (61 - 93) 83 (73 - 90) 74 (69 - 79) 80 (66 - 89) 89 (79 - 94) 68 (57 - 77) 75 (73 - 77) 98 (98 - 100) 69 (60 - 77) 82 (74 - 87) 92 (87 - 95) 80 (73 - 86) 87 (75 - 94) 80 (74 - 85) 86 (82 - 90) 0 20 40 60 80 Especificidad 100

¿Quién corre mayor riesgo de sufrir PE? Historial personal o familiar de PE/E Condición médica preexistente como obesidad, hipertensión crónica, o diabetes Edad: ≤ 19; >35 años Primigrávida Retraso del crecimiento intrauterino (RCIU), desprendimiento de la placenta o muerte fetal en embarazo anterior Primer embarazo con una nueva pareja Todas las mujeres embarazadas corren riesgo potencial. Todas necesitan prevención y detección temprana de la PE.

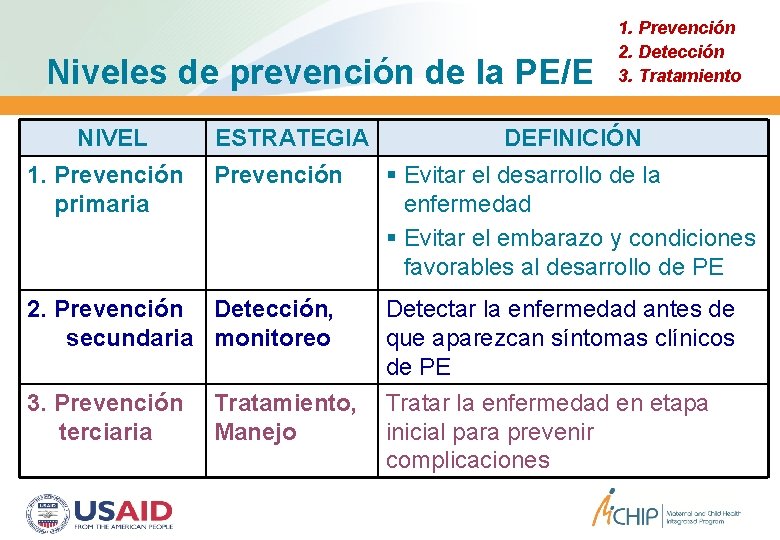
Niveles de prevención de la PE/E NIVEL ESTRATEGIA 1. Prevención primaria 2. Prevención Detección, secundaria monitoreo 1. Prevención 2. Detección 3. Tratamiento DEFINICIÓN Evitar el desarrollo de la enfermedad Evitar el embarazo y condiciones favorables al desarrollo de PE Detectar la enfermedad antes de que aparezcan síntomas clínicos de PE 3. Prevención Tratamiento, Tratar la enfermedad en etapa terciaria Manejo inicial para prevenir complicaciones

Prevención de la PE/E 1. Prevención 2. Detección 3. Tratamiento Es difícil la prevención y predicción porque: La causa no se llega a comprender bien Es difícil influenciar en los factores asociados Enfoque en el manejo clínico sintomático para prevenir la morbilidad materna (ej. , eclampsia) y la mortalidad Fuente: Steegers EA et al. , Lancet. 2010

¿Cómo llevar la evidencia a escala? Foto de: Daniel Antonaccio Buscando soluciones simples, de bajo costo y efectivas que lleguen a todas las mujeres embarazadas 1. Prevención 2. Detección 3. Tratamiento

1. Prevención de la preeclampsia Aproximadamente 100 intervenciones sometidas a prueba mediante estudios randomizados x x x

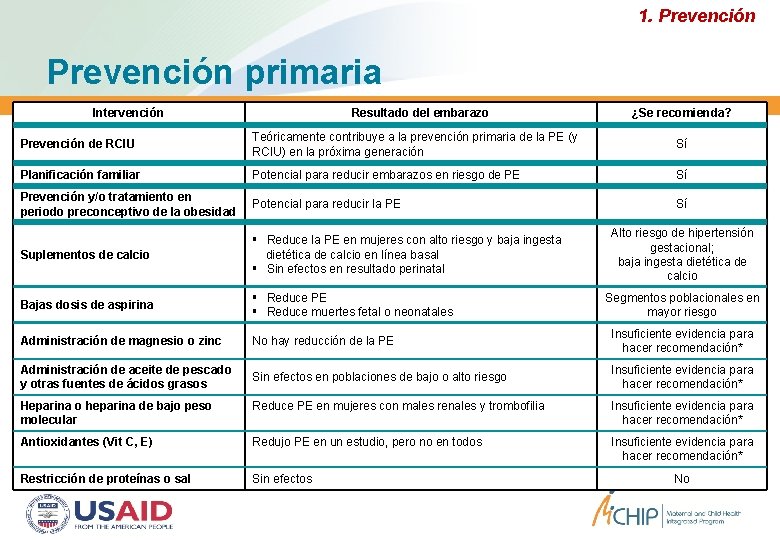
1. Prevención primaria Intervención Resultado del embarazo ¿Se recomienda? Prevención de RCIU Teóricamente contribuye a la prevención primaria de la PE (y RCIU) en la próxima generación Sí Planificación familiar Potencial para reducir embarazos en riesgo de PE Sí Prevención y/o tratamiento en periodo preconceptivo de la obesidad Potencial para reducir la PE Sí Suplementos de calcio Reduce la PE en mujeres con alto riesgo y baja ingesta dietética de calcio en línea basal Sin efectos en resultado perinatal Bajas dosis de aspirina Reduce PE Reduce muertes fetal o neonatales Administración de magnesio o zinc No hay reducción de la PE Insuficiente evidencia para hacer recomendación* Administración de aceite de pescado y otras fuentes de ácidos grasos Sin efectos en poblaciones de bajo o alto riesgo Insuficiente evidencia para hacer recomendación* Alto riesgo de hipertensión gestacional; baja ingesta dietética de calcio Segmentos poblacionales en mayor riesgo Heparina o heparina de bajo peso molecular Reduce PE en mujeres con males renales y trombofilia Insuficiente evidencia para hacer recomendación* Antioxidantes (Vit C, E) Redujo PE en un estudio, pero no en todos Insuficiente evidencia para hacer recomendación* Restricción de proteínas o sal efectos and eclampsia reference manual, MCHIP, 2011 Source: Prevention and management of. Sin pre-eclampsia No

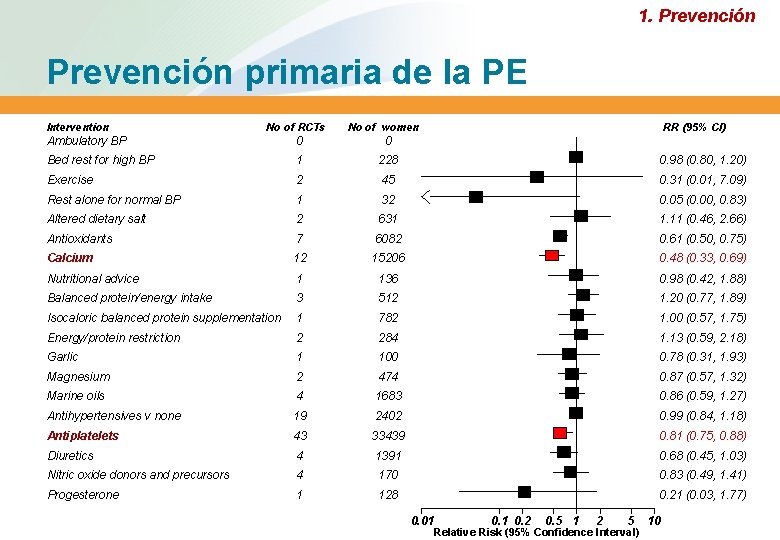
1. Prevención primaria de la PE Intervention No of RCTs No of women RR (95% CI) Ambulatory BP 0 0 Bed rest for high BP 1 228 0. 98 (0. 80, 1. 20) Exercise 2 45 0. 31 (0. 01, 7. 09) Rest alone for normal BP 1 32 0. 05 (0. 00, 0. 83) Altered dietary salt 2 631 1. 11 (0. 46, 2. 66) Antioxidants 7 6082 0. 61 (0. 50, 0. 75) Calcium 12 15206 0. 48 (0. 33, 0. 69) Nutritional advice 1 136 0. 98 (0. 42, 1. 88) Balanced protein/energy intake 3 512 1. 20 (0. 77, 1. 89) Isocaloric balanced protein supplementation 1 782 1. 00 (0. 57, 1. 75) Energy/protein restriction 2 284 1. 13 (0. 59, 2. 18) Garlic 1 100 0. 78 (0. 31, 1. 93) Magnesium 2 474 0. 87 (0. 57, 1. 32) Marine oils 4 1683 0. 86 (0. 59, 1. 27) Antihypertensives v none 19 2402 0. 99 (0. 84, 1. 18) Antiplatelets 43 33439 0. 81 (0. 75, 0. 88) Diuretics 4 1391 0. 68 (0. 45, 1. 03) Nitric oxide donors and precursors 4 170 0. 83 (0. 49, 1. 41) Progesterone 1 128 0. 21 (0. 03, 1. 77) 0. 01 0. 2 0. 5 1 2 5 Relative Risk (95% Confidence Interval) 10

1. Prevención Impacto potencial del calcio El calcio reduce la PE en 48% Potencial de la administración universal de calcio: Previene 21. 500 muertes maternas/año Reduce el valor de años de vida ajustados según discapacidad en 620. 000 Suficiente evidencia para la implementación en 36 países Resultados maternos y neonatales Administración de folato de hierro Suplementos múltiples micronutrientes para la madre Administración de yodo a la madre a través de la yodización de sal Administración de calcio a la madre Intervenciones para reducir el consumo de tabaco o contaminación del aire en interiores Recién nacidos Promoción de la lactancia materna (consejería grupal e individual) Evidencia para la implementación en contextos situacionales específicos Suplementos de niveles balanceados de energía y proteínas para la madre Suplementos de yodo para la madre Desparatización de la madre durante el embarazo Tratamiento preventivo intermitente para malaria Mosquiteros tratados con insecticidas Administración de Vitamina A neonatal Promoción de la lactancia materna (consejería grupal e individual) Comunicación para motivar cambios conductuales a fin de mejorar la alimentación complementaria* Programas condicionales de transferencia de efectivo (con educación sobre nutrición) Administración de zinc Desparatización de la madre durante el embarazo Zinc en el tratamiento de diarrea Programas de fortificación y administración de hierro Fortificación o administración de Vitamina A Mosquiteros tratados con insecticidas Yodización universal de la sal Pinzamiento postergado del cordón Bebés y niños Lavado de manos o intervenciones sanitarias pro higiene Tratamiento de desnutrición aguda severa * Suplementos adicionales de alimentos en segmentos poblacionales con inseguridad alimentaria Tabla 1: Intervenciones que afectan la desnutrición maternal e infantil Fuente: Bhutta et al. , Lancet, 2008

1. Prevención de la PE: Calcio El calcio (≥ 1 g/día) reduce a la mitad la tasa de riesgo de la PE Esto es mayor entre mujeres en alto riesgo o con baja ingesta dietética de calcio No se han reportado efectos secundarios Estudio Hofmeyr et al. , 2010 (Cochrane) Diseño 13 estudios, la mayoría usó 1, 5– 2 g de calcio/día La mayoría incluyó: mujeres en bajo riesgo (n=15. 143); baja ingesta dietética de calcio (n=10. 678) Resultados Reducción en el riesgo de: Presión arterial alta (35%) —mayor en casos de alto riesgo, baja ingesta de calcio en línea basal PE (31– 65%) —mayor en casos de alto riesgo y baja ingesta de calcio en línea basal Nacimientos pretérmino (24%) —mayor en casos de alto riesgo (55%) Resultado compuesto —muerte materna o morbilidad grave (20%) Sin efectos generales en muertes neonatales o nacimientos de mortinatos antes del alta hospitalaria

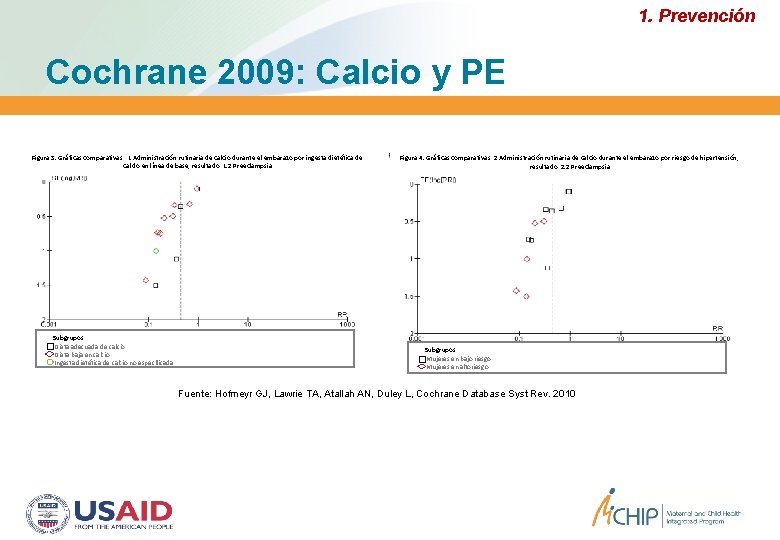
1. Prevención Cochrane 2009: Calcio y PE Figura 3. Gráficas comparativas: 1 Administración rutinaria de calcio durante el embarazo por ingesta dietética de calcio en línea de base, resultado: 1. 2 Preeclampsia Subgrupos Dieta adecuada de calcio Dieta baja en calcio Ingesta dietética de calcio no especificada Figura 4. Gráficas comparativas: 2 Administración rutinaria de calcio durante el embarazo por riesgo de hipertensión, resultado: 2. 2 Preeclampsia Subgrupos Mujeres en bajo riesgo Mujeres en altoriesgo Fuente: Hofmeyr GJ, Lawrie TA, Atallah AN, Duley L, Cochrane Database Syst Rev. 2010

1. Prevención de la PE: Calcio, Biblioteca de Salud Reproductiva, OMS 2010 Ventajoso en entornos de escasos recursos Las mujeres con bajos niveles de ingesta habitual de calcio parecen beneficiarse más No presenta efectos adversos, relativamente seguro Respalda los hallazgos Cochrane: la administración de calcio (>1 g/día) durante el embarazo redujo el riesgo, pero se debe interpretar los resultados con precaución: PA alta Aprox. la mitad con probabilidades de desarrollar PE Mayor en mujeres con alto riesgo de PE; baja ingesta dietética de calcio en línea basal No existe evidencia de una diferencia significativa para: Resultados maternos (proteinuria, PE grave, eclampsia, muerte materna) Perinatal/neonatal (nacimientos pretérmino, bajo peso al nacer, feto pequeño para edad gestacional, mortinato o muerte antes del alta del hospital Fuente: RHL Commentary by Palacios C and Pena-Rosas JP, 2010

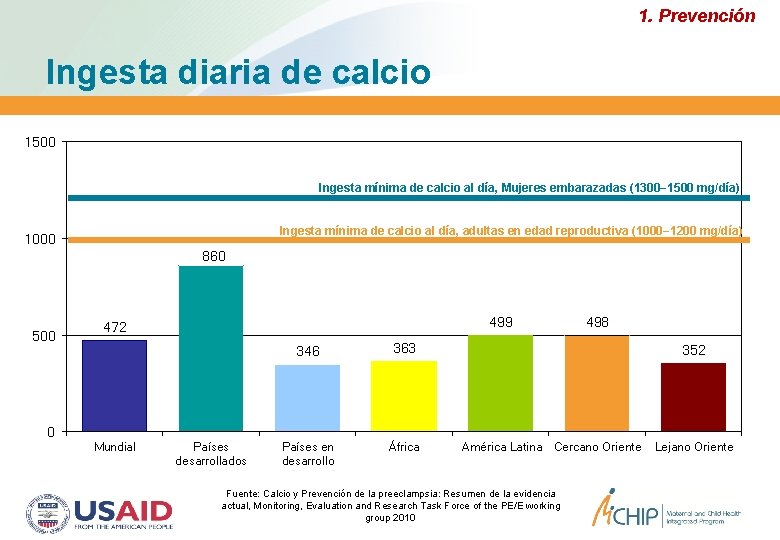
1. Prevención Ingesta diaria de calcio 1500 Ingesta mínima de calcio al día, Mujeres embarazadas (1300− 1500 mg/día) Ingesta mínima de calcio al día, adultas en edad reproductiva (1000− 1200 mg/día) 1000 860 500 0 499 472 Mundial Países desarrollados 346 363 Países en desarrollo África 498 352 América Latina Cercano Oriente Fuente: Calcio y Prevención de la preeclampsia: Resumen de la evidencia actual, Monitoring, Evaluation and Research Task Force of the PE/E working group 2010 Lejano Oriente

1. Prevención Calcio y hierro Foto de: Paul Geor, www. sxc. hu Evidencia (2005) Al agregar calcio se redujo la absorción inicial de hierro hemínico en 20% Redujo en 25% el total de hierro absorbido La absorción de hierro no hemínico no vio efectos significativos “El uso a largo plazo de suplementos de calcio… puede aumentar más el riesgo de deficiencia de hierro en mujeres con dificultad para satisfacer sus requerimientos de hierro”. Implicancias (2010) Considerar la biodisponibilidad de los suplementos de calcio: Solubilidad, tamaño de dosis Interactúa con hierro, zinc, magnesio y fósforo Inhibe la absorción de hierro en forma dosis dependiente y saturable separar la administración durante el día de la administración diaria de hierro+ácido fólico Fuentes: Roughead, Z; Zito CA, Hunt JR 2005; RHL Commentary by Palacios C and Pena-Rosas JP, 2010

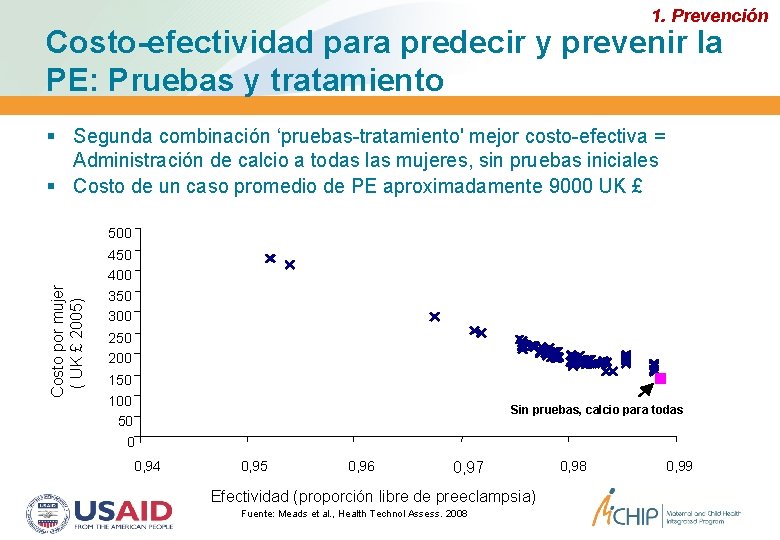
1. Prevención Costo-efectividad para predecir y prevenir la PE: Pruebas y tratamiento Segunda combinación ‘pruebas-tratamiento' mejor costo-efectiva = Administración de calcio a todas las mujeres, sin pruebas iniciales Costo de un caso promedio de PE aproximadamente 9000 UK £ Costo por mujer ( UK £ 2005) 500 450 400 350 300 250 200 150 100 50 0 0, 94 Sin pruebas, calcio para todas 0, 95 0, 96 0, 97 Efectividad (proporción libre de preeclampsia) Fuente: Meads et al. , Health Technol Assess. 2008 0, 99

1. Prevención de la PE: Bajas dosis de aspirina A diario previene PE y RCIU en mujeres con riesgo moderado o alto riesgo de PE Mayores beneficios si comienza al inicio del embarazo (<16 sem. ) Estudio Duley L et al. , 2007 (Cochrane) Bujold et al. , 2010 Diseño 59 estudios, n = 37. 560 mujeres, uso de agentes antiplaquetarios 34 estudios de mujeres “en riesgo”: 12 con ≤ 16 semanas de gestación; 22 con más Resultados Reducción del riesgo de: Disminución significativa <16 semanas: PE (17%) Fetos pequeños para edad gestacional Muerte fetal, neonatal & infantil (14%) PE grave RCIU Pretérmino Dosis más altas >75 mg de aspirina por día)

1. Prevención de la PE: Vitaminas C y E Estrés oxidativo = ¿Mecanismo subyacente para PE/E? Vitaminas C y E para mujeres embarazadas con alto riesgo de PE Comunidades en riesgo de condición nutricional deficiente en los países en vías de desarrollo 14– 22 semanas de gestación, suplementos diarios de vitamina C (1000 mg) & E (400 iu), n = 1365 No previno PE, eclampsia, hipertensión gestacional, bajo peso al nacer, feto pequeño para edad gestacional o muertes perinatales Fuente: Villar J et al. , BJOG 2009

1. Prevención de la PE: Vitamina D Deficiencia en el embarazo: Se le asocia con resultados adversos para la madre y el feto Epidemia mundial (18– 84%) Vinculación con la absorción de calcio la cual aumenta durante el embarazo, intensificándose en 3 er trimestre Según estudios recientes: La deficiencia de Vitamina D <22 semanas es un pronóstico independiente de la PE La administración de Vitamina D más calcio a partir de las semanas 20 – 24 redujo significativamente la PA pero no la PE La ingesta diaria de Vitamina D (10– 15 g/día) en Noruega redujo el riesgo ajustado de PE en 29% al ajustarse al IMC materno Fuente: Haugen M et al. , Epidemiology 2009; Mulligan et al. , Am J Obstet Gynecol. 2010

2. Detección de la preeclampsia No existe una prueba de detección clínicamente útil para predecir la PE en grupos de alto o bajo riesgo (2004) Ecografía Doppler Presión arterial ambulatoria 24 horas Péptidos de origen placentario y fetal Pruebas relativas a la disfunción renal Pruebas relativas al estrés oxidativo y a la disfunción endotelial Prueba ideal para la predicción: Simple, inocua, rápida, bajo costo, reproducible y no invasiva Se puede realizar fácilmente en etapa inicial del embarazo Fuente: Conde-Agudelo A, Villar J, Lindheimer M. Obstet Gynecol. 2004

2. Detección de la preeclampsia: PA Hipertensión 10% de embarazos, >20 semanas PA diastólica 90 mm Hg 4 visitas de APN/embarazo Historia de PA y medición en cada visita Precisión Se necesita capacitación sustancial para tomar bien la PA Equipo en buenas condiciones y seguro Foto de: Sheena Currie Lo más común: PA alta antes de proteinuria Directrices de OMS sobre atención prenatal

Detección de la preeclampsia: Proteinuria Fuente: Thornton CE et al. , Clin Exp Pharmacol Physiol 2010; Thangaratinam S et al. , BMC Med. 2009 Foto de: Daniel Antonaccio La hipertensión con proteinuria se asocia a resultados perinatales y maternos deficientes Proteinuria entre mujeres con: PA prenatal más alta Parto adelantado Con mayor frecuencia requieren parto operatorio La magnitud de la proteinuria es un indicador deficiente de complicaciones serias para madre y feto Pruebas disponibles: Análisis de orina con tira radiactiva: Rápido, simple Ebullición: No es posible en recintos con alto volumen Técnica Esbach: demora mucho tiempo, hospitalización 2. Detección

Tira radiactiva para el análisis de los niveles de proteina Fuente: Steegers EA et al. , Lancet. 2010; Gangaram R, Ojwang PJ, Moodley J, Maharaj D. Hypertens Pregnancy. 200 Foto de: Daniel Antonaccio Limitaciones en cuanto a fiabilidad, sensibilidad, especificidad y valor predictivo Tasa de Falso-Negativo de 48, 6% durante exámenes prenatales en Sudáfrica —no identificó un número significativo de pacientes con proteinuria Amplio uso Única prueba disponible en países de ingresos bajos y medios 2. Detección

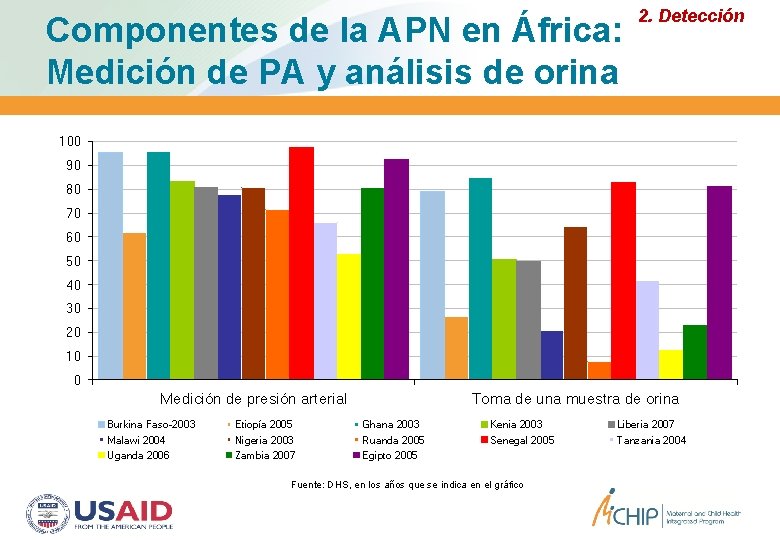
Componentes de la APN en África: Medición de PA y análisis de orina 2. Detección 100 90 80 70 60 50 40 30 20 10 0 Medición de presión arterial Burkina Faso-2003 Malawi 2004 Uganda 2006 Etiopía 2005 Nigeria 2003 Zambia 2007 Toma de una muestra de orina Ghana 2003 Ruanda 2005 Egipto 2005 Kenia 2003 Senegal 2005 Fuente: DHS, en los años que se indica en el gráfico Liberia 2007 Tanzania 2004

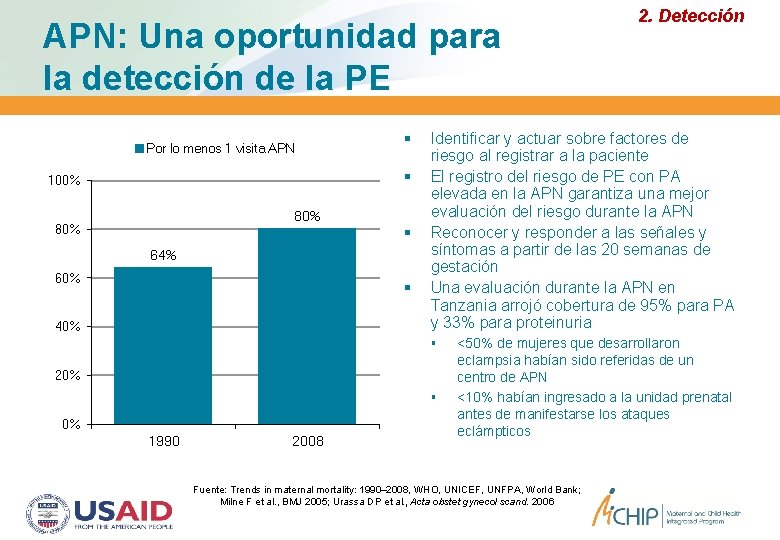
APN: Una oportunidad para la detección de la PE Por lo menos 1 visita APN 100% 80% 64% 60% 40% Identificar y actuar sobre factores de riesgo al registrar a la paciente El registro del riesgo de PE con PA elevada en la APN garantiza una mejor evaluación del riesgo durante la APN Reconocer y responder a las señales y síntomas a partir de las 20 semanas de gestación Una evaluación durante la APN en Tanzania arrojó cobertura de 95% para PA y 33% para proteinuria 20% 0% 1990 2008 2. Detección <50% de mujeres que desarrollaron eclampsia habían sido referidas de un centro de APN <10% habían ingresado a la unidad prenatal antes de manifestarse los ataques eclámpticos Fuente: Trends in maternal mortality: 1990– 2008, WHO, UNICEF, UNFPA, World Bank; Milne F et al. , BMJ 2005; Urassa DP et al. , Acta obstet gynecol scand. 2006

3. Tratamiento de la PE/E Anticonvulsivos: sulfato de magnesio Antihipertensivos Determinación oportuna del momento de parto Monitoreo clínico y vigilancia x Diazepam x Cocktail lítico x Avertín rectal

3. Tratamiento Sulfato de magnesio: Tratamiento de la eclampsia Estudio colaborativo sobre eclampsia, 1991– 1992, 27 centros en 9 países, n =1680 Comparó 3 tratamientos más conocidos Sulfato de magnesio Diazepam Fenitoína El sulfato de magnesio tuvo 52% y 67% de recurrencia menor de convulsiones que el Diazepam y Fenitoína respectivamente Fuente: The Eclampsia Trial Collaborative Group Lancet 1995

3. Tratamiento Sulfato de magnesio: Tratamiento de PE grave y prevención de eclampsia Estudio Magpie, 2002, 10. 000 mujeres, 33 países Redujo ocurrencia de eclampsia en 58% Redujo muertes maternas en 46% (no significativo) No hay evidencia de efectos dañinos sustanciales en el corto plazo Aumentaron casos de sofocos (efecto secundario) en 19% Aumentó riesgo de Cesárea en 5% Fuentes: Magpie Trial Collaboration Group Lancet. 2002

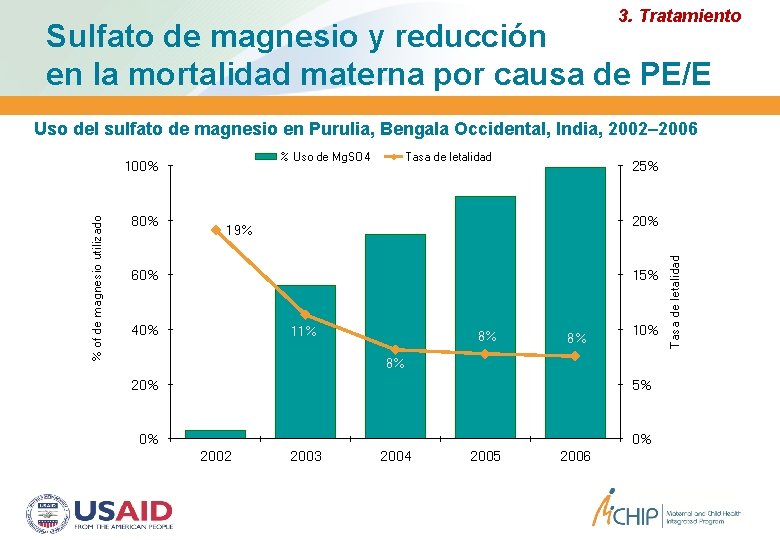
3. Tratamiento Sulfato de magnesio y reducción en la mortalidad materna por causa de PE/E Uso del sulfato de magnesio en Purulia, Bengala Occidental, India, 2002– 2006 % Uso de Mg. SO 4 80% Tasa de letalidad 25% 20% 19% 60% 15% 40% 11% 8% 8% 10% 8% 20% 5% 0% 0% 2002 2003 2004 2005 2006 Tasa de letalidad % of de magnesio utilizado 100%

3. Tratamiento Prevención de convulsiones recurrentes Comparativo entre sulfato de magnesio y diazepam 7 estudios, 1. 441 mujeres Reducción en: Recurrencia de convulsiones Mortalidad materna Escala Apgar <7 al minuto 1 y 5 Otras revisiones confirman que el sulfato de magnesio es mejor que la fenitoína o cocktail lítico El sulfato de magnesio salva más vidas maternas que el diazepam cuando se administra para tratar ataques eclámpticos. Por cada 7 mujeres tratadas con sulfato de magnesio (vs diazepam), 1 caso de convulsiones recurrentes pudo prevenirse Fuente: Duley L, Henderson-Smart D. Cochrane Database Syst Rev. 2003

3. Tratamiento Sulfato de magnesio y el recién nacido Mejores resultados entre bebés de madres que recibieron sulfato de magnesio para tratar la eclampsia (en comp. con diazepam o fenitoína) Bebés con mayor vigor (5 minutos después del nacimiento) Menores probabilidades de una estadía prolongada en el hospital en una unidad de cuidados intensivos Menor número de admisiones neonatales a unidad de cuidados especializados Menor duración de la estadía (en días) en la unidad de atención neonatal Menor número de muertes neonatales Fuente: Duley et al. , 2003 a

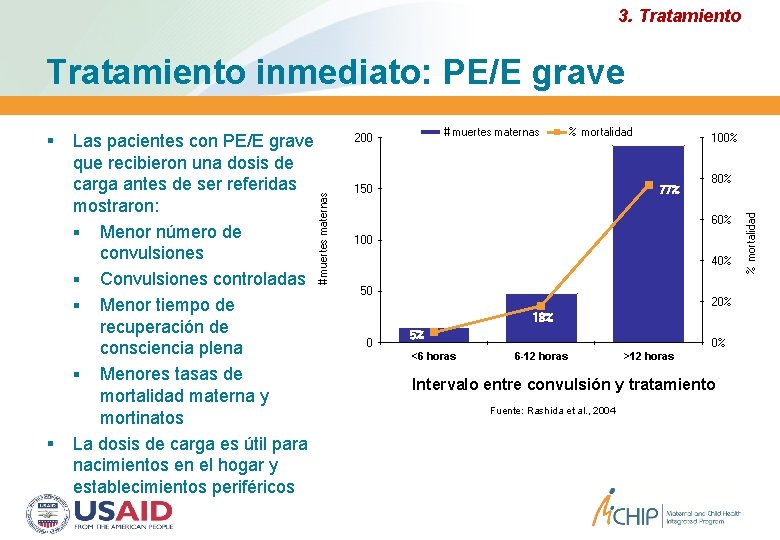
3. Tratamiento inmediato: PE/E grave # muertes maternas 200 % mortalidad 150 100% 77% 80% 60% 100 40% 50 20% 18% 0 5% <6 horas 0% 6 -12 horas >12 horas Intervalo entre convulsión y tratamiento Fuente: Rashida et al. , 2004 % mortalidad Las pacientes con PE/E grave que recibieron una dosis de carga antes de ser referidas mostraron: Menor número de convulsiones Convulsiones controladas Menor tiempo de recuperación de consciencia plena Menores tasas de mortalidad materna y mortinatos La dosis de carga es útil para nacimientos en el hogar y establecimientos periféricos # muertes maternas

3. Tratamiento inmediato: Eclampsia Cuanto más rápido comience el tratamiento, mejores serán las tasas de supervivencia El tratamiento es relativamente simple si se establece de inmediato Sulfato de magnesio Antihipertensivo Parto El retraso del tratamiento especialmente por más de 2 horas requiere atención intensa para prevenir shocks: CID, insuficiencia renal, insuficiencia respiratoria, trastorno electrolítico, sepsis, neumonía, insuficiencia orgánica múltiple Incluso en los mejores centros, la mortalidad es alta Garantizar disponibilidad de dosis de carga de sulfato de magnesio IM en la mayoría de establecimientos periféricos, incluso para partos en el hogar. Puede ser todo lo que se necesita para la transferencia segura de la paciente.

Posología estándar de sulfato de magnesio 1. IV: 4 g dosis de carga 10 a 15 minutos seguido de infusión de 1 g/hora en el curso de 24 horas 2. IM: 4 g IV y 10 g IM como dosis de carga seguido de 5 g IM cada 4 horas durante 24 horas Fuente: Duley L, Matar HE, Almerie MQ, Hall DR. Cochrane Database Syst Rev. 2010 3. Tratamiento

Innovaciones para entornos de escasos recursos 3. Tratamiento 1. Dispositivo Springfusor 2. Kits envasados 3. Posología simplificada Dosis efectiva mínima Rutas alternas de administración (IV o IM) Duración de la terapia Fuente: Duley L, Matar HE, Almerie MQ, Hall DR. Cochrane Database Syst Rev. 2010 Dispositivo de bombeo Springfusor®

Dosis simple para tratamiento de la eclampsia: Bangladesh 3. Tratamiento Estudio randomizado, 401 pacientes Eficacia en la dosis de carga vs. posología estándar Tasa de convulsiones recurrente 4% vs 3, 5% Tasa de letalidad 4, 5% vs 5% Mejores resultados para mujeres que reciben dosis de carga a nivel comunitario antes de ser referidas a un hospital (comparado con mujeres que recibieron la dosis de carga en el hospital) Una sola dosis de carga es suficiente Posible de tratar —incluso en el hogar

3. Tratamiento Sulfato de magnesio: Desafíos 1. No existen políticas para promover su uso: Falta de directrices que indiquen su uso No está registrado en la lista nacional de medicamentos esenciales 2. Falta de información: si existen directrices nacionales, éstas no se han diseminado ni implantado a nivel nacional 3. Disponible solamente en establecimientos del más alto nivel debido a la percepción de que se necesita monitoreo estricto 4. Los trabajadores de la salud por lo general no reciben capacitación o autorización para administrar sulfato de magnesio; falta de confianza y conocimientos 5. Raro y de bajo costo = no existe incentivos para la industria farmacéutica 6. Paquetes inconvenientes de 500– 1000 m. L; sólo se necesita 250 m. L Fuente: Reducing eclampsia-related deaths—a call to action, the Lancet, 2008

3. Tratamiento de la PE/E: Antihipertensivos Reduce el riesgo materno sin causar daño al feto Permite extender el embarazo para mejorar la madurez fetal y los resultados. Indicado cuando la presión diastólica es >110 mm Hg La meta es bajarla a 90– 100 mm Hg para prevenir hemorragia cerebral No existe una opción clara sobre qué medicamento usar Labetolol, hidralazina y nifedipina son las más recomendadas en la actualidad Una vez que se diagnostica PE grave o eclampsia, administrar por lo menos la primera dosis de antihipertensivos antes de la transferencia

3. Tratamiento de la PE/E: Determinar oportunamente el momento de parto Inducción Se asocia con mejores resultados para la madre: • Hipertensión gestacional moderada • >37 semanas de gestación Directrices OMS • PE grave: Alumbrar <24 horas • Convulsiones eclámpticas: Alumbrar <12 horas Manejo expectante con presentación precoz de PE grave Ganancia de un promedio de 11 días de gestación con mejores tasas de supervivencia perinatal y neonatal No debe excluir el alumbramiento oportuno —la única cura definitiva Fuentes: Steegers EA et al. , Lancet. 2010; Sibai BM, Barton JR Am J Obstet Gynecol. 2007

En el horizonte: ¿ 2003… 2011? 1. Prevención 2. Detección 3. Tratamiento “Las tecnologías identificadas hace 5 años continúan siendo los temas clave” Suplementos nutricionales para prevenir la PE/E Antiplaquetarios para prevenir la PE/E Métodos para la detección temprana de la PE/E o alto riesgo de desarrollar PE/E Llevar el uso del sulfato de magnesio a escala, tanto para la prevención como el tratamiento de la eclampsia Fuente: Tsu and Coffey, BJOG, 2009