INTERNA 2014 Oglne zasady ratownicze w ostrych zatruciach






































































- Slides: 79

INTERNA 2014 Ogólne zasady ratownicze w ostrych zatruciach lek. med. Tomasz Kłopotowski

Ostre zatrucie to stan nagłego zachorowania wywołany krótkotrwałą ekspozycją na określony czynnik toksyczny, który w wyniku swoistych właściwości doprowadza do zaburzeń funkcji ustroju mogących doprowadzić do śmierci

Każde ostre zatrucie, nawet jeśli w czasie wstępnej oceny zatruty pacjent nie wydaje się być ciężko chory, powinno być traktowane jako potencjalny stan zagrożenia życia

Wszystko jest trucizną i nic nie jest trucizną Hipokrates

ROZPOZNANIE W NAGŁYCH ZACHOROWANIACH Choroba Stan chorego 1. 2. 3. 4. Niewydolność oddechowa Niewydolność krążenia Stan świadomości Obrzęk mózgu 1. Różnicowanie a) Zatrucie czy inna choroba b) Rodzaj zatrucia c) Zatrucie mieszane 2. Nasilenie a) Zmiany kliniczne b) Stężenie trucizny 3. Powikłania 4. Choroby towarzyszące

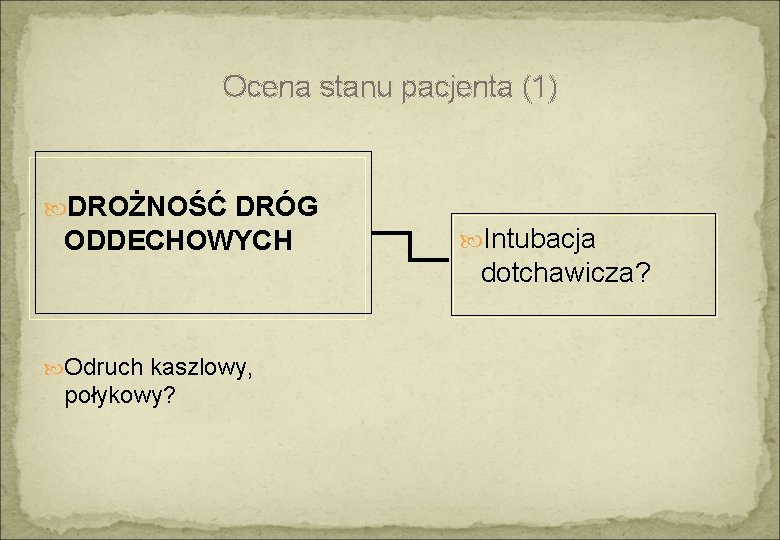
Ocena stanu pacjenta (1) DROŻNOŚĆ DRÓG ODDECHOWYCH Intubacja dotchawicza? Odruch kaszlowy, połykowy?

Drożność dróg oddechowych Postępowanie: udrożnienie dróg oddechowych przez odpowiednie ułożenie usunięcie ciał obcych ułożenie w pozycji bezpiecznej założenie rurki ustno-gardłowej lub nosowo-gardłowej intubacja dotchawicza podanie swoistych odtrutek – Flumazenilu w zatruciu pochodnymi BDA, Naloksonu w zatruciu opiatami, etanolem może zapobiec lub odroczyć intubację

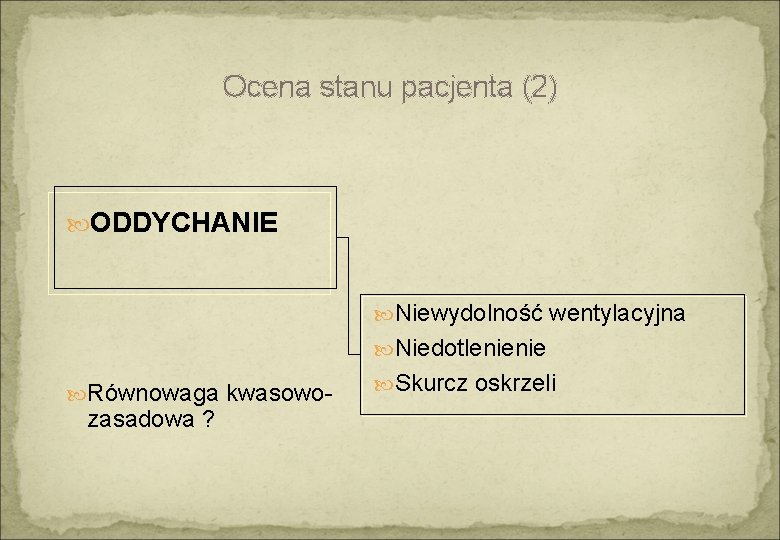
Ocena stanu pacjenta (2) ODDYCHANIE Niewydolność wentylacyjna Niedotlenienie Równowaga kwasowo- zasadowa ? Skurcz oskrzeli

Oddychanie – niewydolność wentylacyjna niewydolność mięśni oddechowych toksyna botulinowa, blokery płytki nerwowo-mięśniowej, związki fosforoorganiczne, strychnina, tężec, ukąszenia węży centralna depresja ośrodka oddechowego barbiturany, klonidyna i inne leki sympatykolityczne, etanol i alkohole, opiaty, leki nasenno-uspokajające, TCAD ciężkie zapalenie płuc lub obrzęk płuc

Oddychanie – niedotlenienie (hipoksja) niedostateczna zawartość tlenu w powietrzu dwutlenek węgla, metan, propan, azot zmniejszenie absorpcji tlenu przez płuca zapalenie płuc - zachłyśnięcie treścią żołądkową, aspiracja produktów ropy naftowej, inhalacja gazów drażniących obrzęk płuc - gazy drażniące, węglowodory hipoksja tkankowa

Oddychanie – niedotlenienie (hipoksja) obrzęk płuc - gazy drażniące, węglowodory Ø zwiększenie przepuszczalności kapilarów płucnych = niekardiogenny obrzęk płuc (ARDS); ciśnienie zaklinowania – normalne lub niskie - <18 mm. Hg p. O 2/Fi. O 2 <200 mm. Hg Ø kardiogenny obrzęk płuc - leki o działaniu kardiodepresyjnym; mały rzut serca, wysokie ciśnienie zaklinowania

Oddychanie – niedotlenienie (hipoksja) hipoksja tkankowa tlenek węgla, methemoglobina - znaczne upośledzenie zdolności wiązania tlenu przez hemoglobinę cyjanki, siarkowodór - ograniczają zdolność utylizacji tlenu w tkankach Uwaga: pomiar pulsoksymetryczny - fałszywie prawidłowy wynik saturacji

Oddychanie – niedotlenienie (hipoksja) Następstwa Ø nieodwracalne uszkodzenie mózgu, zaburzenia rytmu Postępowanie ü przerwanie narażenia ü tlenoterapia !!! (100% tlen w zatruciu tlenkiem węgla, cyjankami, siarkowodorem, zw. utleniającymi) intubacja dotchawicza, mechaniczna wentylacja, PEEP odtrutki specyficzne antybiotyki, sterydy ?

Oddychanie – skurcz oskrzeli Ø bezpośrednie uszkodzenie gazy drażniące , inhalacja dymów i par w czasie pożaru, aspiracja pochodnych ropy naftowej, treści żołądkowej Ø farmakologiczne lub toksykologiczne działanie trucizn beta-blokery, związki fosforoorganiczne, karbaminiany nadwrażliwość lub reakcje alergiczne

Oddychanie – skurcz oskrzeli Postępowanie Ø przerwanie narażenia Ø tlenoterapia Ø przerwać podawanie beta-blokerów Ø leki rozszerzające oskrzela (beta 2 -mimetyki) Ø sterydy w inhalacjach, ogólnie Ø metyloksantyny Ø atropina w zatruciach inhibitorami cholinesteraz

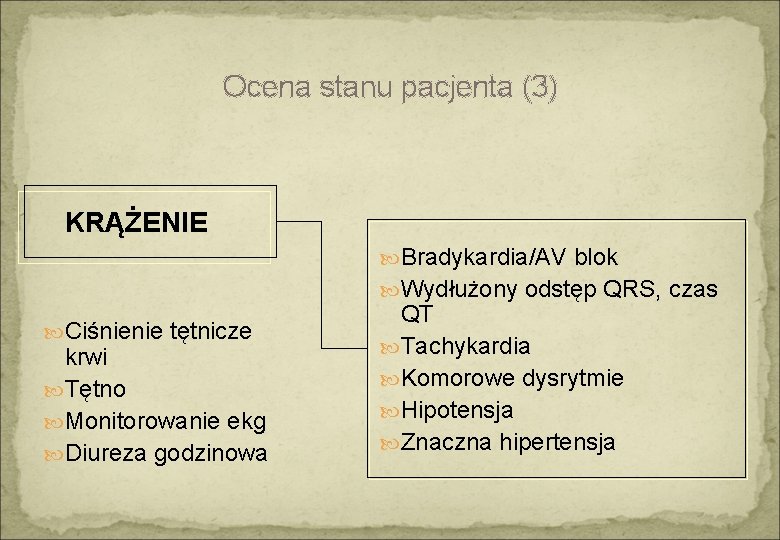
Ocena stanu pacjenta (3) KRĄŻENIE Bradykardia/AV blok Wydłużony odstęp QRS, czas Ciśnienie tętnicze krwi Tętno Monitorowanie ekg Diureza godzinowa QT Tachykardia Komorowe dysrytmie Hipotensja Znaczna hipertensja

Krążenie – bradykardia i bloki AV v trucizny o działaniu cholinergicznym lub wagotonicznym fizostygmina, zw. fosforoorganiczne, karbaminiany, glikozydy naparstnicy v leki działające depresyjnie na błony komórkowe beta-blokery, chinidyna, prokainamid, TCAD v leki sympatykolityczne beta-blokery, klonidyna v inne antagoniści kanału wapniowego, lit, hipotermia

Krążenie – bradykardia i bloki AV Postępowanie: Ø tlenoterapia Ø ogrzewanie Ø leki: atropina 0. 01 – 0. 03 mg/kg iv izoproterenol 1 – 10 μg/min iv Ø stymulacja przezskórna lub dożylna Ø specyficzne postępowanie Glukagon – zatrucie beta-blokerami Fab-fragmenty (przeciwciała) – zatrucie digoksyną Natrium bicarbonicum – zatrucie TCAD, lekami p/arytmicznymi Calcium – zatrucie antagonistami kanału wapniowego, beta blokerami

Krążenie - wydłużenie QRS v poszerzenie zespołu QRS > 0. 12 sekundy w odprowadzeniach kończynowych TCAD, leki antyarytmiczne blokujące kanał sodowy, betablokery, fenotiazyny, chlorochina, difenhydramina, hiperkaliemia v poszerzenie zespołu QRS w pobudzeniach komorowych zastępczych w przypadku bloku całkowitego glikozydy naparstnicy, blokery kanału wapniowego

Krążenie - wydłużenie zespołu QRS Postępowanie: Ø tlenoterapia Ø leczenie hipotermii, hiperkaliemii Ø specyficzne postępowanie Ø Natrium bicarbonicum 1 – 2 m. Eq/kg iv w bolusie (powtarzać jeśli wskazane) – zatrucie TCAD, lekami blokującymi kanał sodowy Ø Glukagon – zatrucie beta-blokerami Ø Fab-fragmenty (przeciwciała) – zatrucie digoksyną Ø Calcium – zatrucie antagonistami kanału wapniowego? ? ?

Krążenie – tachykardia Tachykardia zatokowa lub nadkomorowa ü działanie sympatykomimetyczne pochodne amfetaminy, kokaina, teofilina, efedryna ü cholinolityczne (antycholinergiczne) atropina i inne antycholnergiki, fenotiazyny, antyhistaminiki, fenotiazyny, TCAD ü trucizny wywołujące hipoksję tkankową tlenek węgla, cyjanki, siarkowodór, środki utleniające methemoglobinotwórcze

Krążenie – tachykardia Postępowanie: Ø tlenoterapia, sedacja Ø tachykardia wywołana pobudzeniem sympatycznym: propranolol 0. 01 – 0. 03 mg/kg iv Ø tachykardia pochodzenia cholinolitycznego: fizostygmina 0. 01 – 0. 03 mg/kg iv (nie podawać w zatruciu TCAD )

Krążenie – komorowe dysrytmie Komorowa tachykardia lub migotanie komór Ø nadwrażliwość mięśnia sercowego na aminy katecholowe chlorowane i aromatyczne węglowodory Ø stymulacja sympatyczna (kokaina, amfetamina, teofilina) Ø inne mechanizmy (glikozydy naparstnicy, fenotiazyny, TCAD) Wydłużenie QT (QTc > 0. 42 sek. ) lub torsades de pointes (amiodaron, chinidyna, TCAD, fenotiazyny, hipokalcemia, hipomagnezemia)

Krążenie – komorowe dysrytmie Postępowanie: Ø tlenoterapia, intubacja, mechaniczna wentylacja Ø wyrównanie zaburzeń elektrolitowo-wodnych, kwasowozasadowych Ø defibrylacja, masaż pośredni serca, lidokaina Dodatkowe postępowanie specyficzne: Ø Propranolol lub esmolol – w zatruciu chlorowanymi węglowodorami Ø Natrium bicarbonicum w bolusie – zatrucie TCAD lub innymi blokerami pompy sodowej

Krążenie - hipotonia v zmniejszenie objętości krwi krążącej – wymioty, biegunka, krwawienie (zatrucie muchomorem sromotnikowym, arsenem, żelazem, kolchicyną) v poszerzenie łożyska żylnego i tętniczego (leki beta 2 - stymulujące, nitraty, teofilina, nitroprusydek sodu, kofeina) v upośledzenie kurczliwości m. sercowego, arytmie (chinidyna, propranolol, klonidyna) v hipotermia

Krążenie – hipertonia v stymulacja sympatyczna nadciśnienie z tachykardią amfetamina, kokaina, efedryna, inhibitory MAO selektywne leki alfa-adrenergiczne nadciśnienie z odruchową (baroreceptory) bradykardią klonidyna, alkaloidy sporyszu, norepinefryna, fenylefryna

Krążenie – hipertonia v środki antycholinergiczne nadciśnienie z tachykardią antyhistaminiki, atropina, TCAD v pobudzenie receptorów nikotynowych związki fosforoorganiczne, nikotyna inne – zespół odstawienia

Ocena stanu pacjenta (4) ZABURZENIA ŚWIADOMOŚCI I PRZYTOMNOŚCI Śpiączka lub splątanie ? Hipotermia ? Hipertermia ? Drgawki ? Pobudzenie, delirium czy Hipoglikemia ? Temperatura ? Przyczyny organiczne ? psychoza ?

Śpiączka stan utraty świadomości utrzymujący się przez wiele godzin nie ustępujący pomimo zastosowania silnych bodźców bólowych Stan głębokiego snu – sopor pacjent wybudza się po zastosowaniu silnych bodźców

Omdlenie – syncope utrata przytomności z powodu spadku ciśnienia tętniczego, nagła przejściowa utrata przytomności spowodowana niedokrwieniem mózgu

Śpiączka lub splątanie Uogólnia depresja OUN – depresja układu siatkowatego ü uogólniona depresja (barbiturany, benzodiazepiny, fenotiazyny, inne nasenno-uspokajające, etanol i inne alkohole, rozpuszczalniki organiczne) ü działanie sympatykolityczne (opiaty, klonidyna, metyldopa) ü hipoksja komórkowa (tlenek węgla, cyjanki, siarkowodór, związki methemoglobinotwórcze) ü inne (leki hipoglikemizujące)

Hipotermia przebywanie w niskiej temperaturze pacjenta z zaburzonymi mechanizmami termoregulacji - śpiączka, poszerzenie naczyń obwodowych, obniżenie aktywności metabolicznej (zatrucie barbituranami, etanolem, lekami hipoglikemizującymi, rozszerzającymi naczynia)

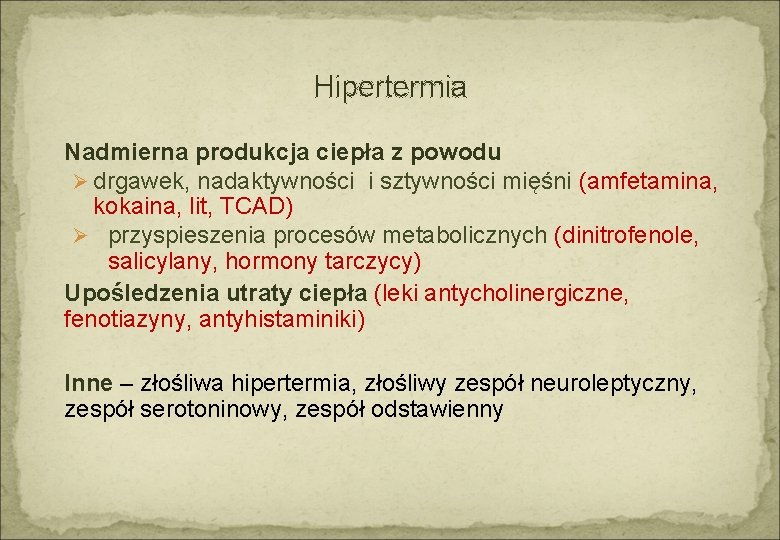
Hipertermia Nadmierna produkcja ciepła z powodu Ø drgawek, nadaktywności i sztywności mięśni (amfetamina, kokaina, lit, TCAD) Ø przyspieszenia procesów metabolicznych (dinitrofenole, salicylany, hormony tarczycy) Upośledzenia utraty ciepła (leki antycholinergiczne, fenotiazyny, antyhistaminiki) Inne – złośliwa hipertermia, złośliwy zespół neuroleptyczny, zespół serotoninowy, zespół odstawienny

Drgawki v Leki adrenergiczne, sympatykomimetyczne (amfetamina, kofeina, teofilina) Leki antydepresyjne i antypsychotyczne (haloperidol, olanazapina, fenotiazyny, TCAD) Inne trucizny (chlorowane węglowodory, zw. cholinergiczne, karbamazepina, izoniazyd, strychnina) Zespół odstawienny

Ocena stanu pacjenta (5) INNE ZABURZENIA Dystonie, dyskinezy, sztywność Rabdomioliza Reakcje anafilaktyczne, rzekomoanalifaktyczne

Rabdomioliza Przyczyny Przedłużone unieruchomienia na twardym podłożu Masywne drgawki Hiperaktywność mięśni, sztywność Hipertermia Bezpośredni cytotoksyczny efekt trucizn (tlenek węgla, herbicydy pochodne kwasów fenoksyoctowych, etanol, kolchicyna) Rozpoznanie: hematuria, mioglobinuria, podwyższona aktywność CPK

Rabdomioliza Powikłania martwica kanalików nerkowych, ostra niewydolność nerek, hiperkaliemia Leczenie: intensywne nawodnienie, tak aby osiągnąć diurezę godzinową 3 – 5 m. L/kg alkalizacja moczu (100 m. Eq Natrium bicarbonicum na każdy litr płynów) środki moczopędne (mannitol) hemodializa

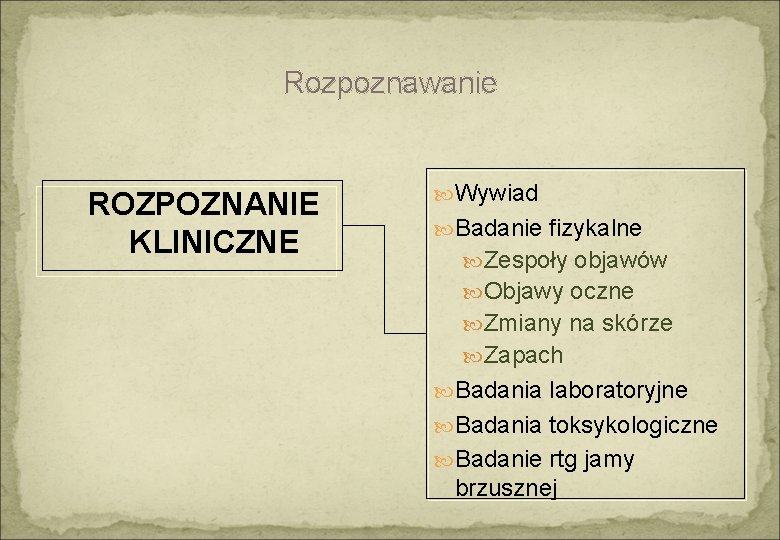
Rozpoznawanie ROZPOZNANIE KLINICZNE Wywiad Badanie fizykalne Zespoły objawów Objawy oczne Zmiany na skórze Zapach Badania laboratoryjne Badania toksykologiczne Badanie rtg jamy brzusznej

DIAGNOSTYCZNY KODEKS TOKSYKOLOGII KLINICZNEJ (wg Maxa V. Clarmanna) 1. 2. 3. 4. 5. Badania i anamneza bez obecności rodziny lub bliskich Pełne badanie rozebranego pacjenta z rejestracją wszystkich objawów Obserwowanie wszystkich śladów i poszlak Zwracanie uwagi na sprzeczności Potwierdzenie rozpoznania klinicznego wykryciem trucizny

DIAGNOSTYCZNY KODEKS TOKSYKOLOGII KLINICZNEJ (wg Maxa V. Clarmanna) (cd. . . ) 6. Poszukiwanie miejsca wstrzyknięcia trucizny do organizmu 7. Dokładne ustalenie czasowych i wszystkich towarzyszących okoliczności 8. Wywiad od osób trzecich (pytania alternatywne) 9. Obserwacja kliniczna przy podejrzeniu o działanie lub usiłowanie kryminalne 10. Kto? Co? Gdzie? Czym? Kiedy? Jak? Dlaczego?

Klasyfikacja stopnia utraty świadomości (śpiączki) w ostrych zatruciach Stopień 1 Objawy 0 pełna przytomność I pacjent senny (podsypiający), lecz odpowiada na polecenia słowne II maksymalna odpowiedź na minimalnie stymulowane bodźce bólowe 1 III minimalna odpowiedź na maksymalnie stymulowane bodźce bólowe 2 IV brak odpowiedzi na silnie stymulowane bodźce bólowe (zniesienie odruchów ścięgnistych, gardłowych, rogówkowych, źrenicznych) szczypanie lub naciąganie ścięgna Achillesa; 2 ucisk na nerwy przebiegające za kątem żuchwy, ucisk na mostek

Klasyfikacja śpiączek wg Reeda Stopień głębokości śpiączki Objawy kliniczne 0 I II IV Śpiący + + + Reakcja na bodźce słuchowe + - - Reakcja na bodźce bólowe + + - - - Głębokie odruchy ścięgniste + + + - - Zaburzenia ciśnienia lub oddychania - - +

Klasyfikacja śpiączek ROOZ w Sosnowcu (dr J. Kłopotowski): 10 – przytomny, w pełnym logicznym kontakcie; 20 – przytomny, senny; 30 – przytomny, zamroczony; 40 – nieprzytomny, z zachowaną reakcją na ból i odruchami miotatycznymi; 50 – nieprzytomny bez reakcji na ból lub bez odruchów miotatycznych; 60 – nieprzytomny, bez reakcji na ból i bez odruchów miotatycznych; 70 – zaburzenia krążenia lub oddechu.

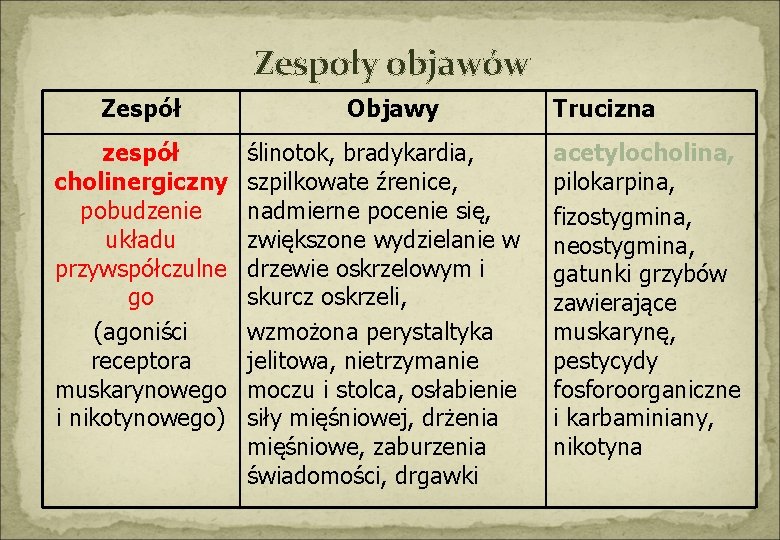
Zespoły objawów Zespół zespół cholinergiczny pobudzenie układu przywspółczulne go (agoniści receptora muskarynowego i nikotynowego) Objawy ślinotok, bradykardia, szpilkowate źrenice, nadmierne pocenie się, zwiększone wydzielanie w drzewie oskrzelowym i skurcz oskrzeli, wzmożona perystaltyka jelitowa, nietrzymanie moczu i stolca, osłabienie siły mięśniowej, drżenia mięśniowe, zaburzenia świadomości, drgawki Trucizna acetylocholina, pilokarpina, fizostygmina, neostygmina, gatunki grzybów zawierające muskarynę, pestycydy fosforoorganiczne i karbaminiany, nikotyna

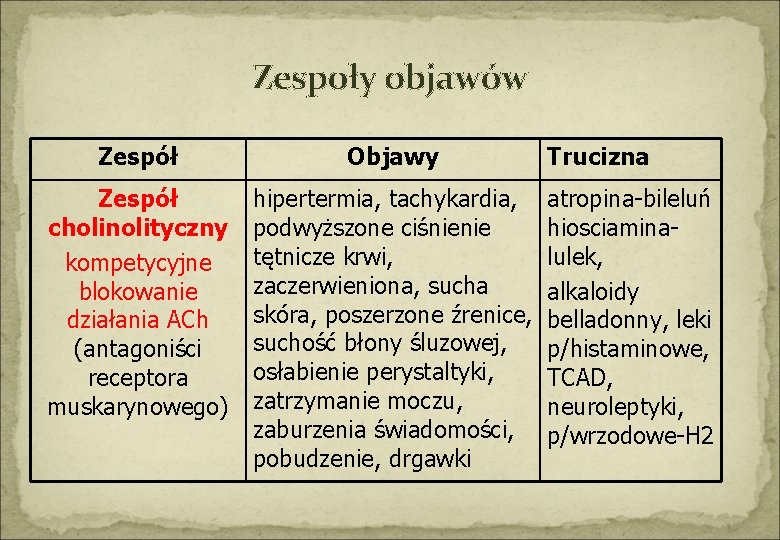
Zespoły objawów Zespół Objawy Zespół cholinolityczny kompetycyjne blokowanie działania ACh (antagoniści receptora muskarynowego) hipertermia, tachykardia, podwyższone ciśnienie tętnicze krwi, zaczerwieniona, sucha skóra, poszerzone źrenice, suchość błony śluzowej, osłabienie perystaltyki, zatrzymanie moczu, zaburzenia świadomości, pobudzenie, drgawki Trucizna atropina-bileluń hiosciaminalulek, alkaloidy belladonny, leki p/histaminowe, TCAD, neuroleptyki, p/wrzodowe-H 2

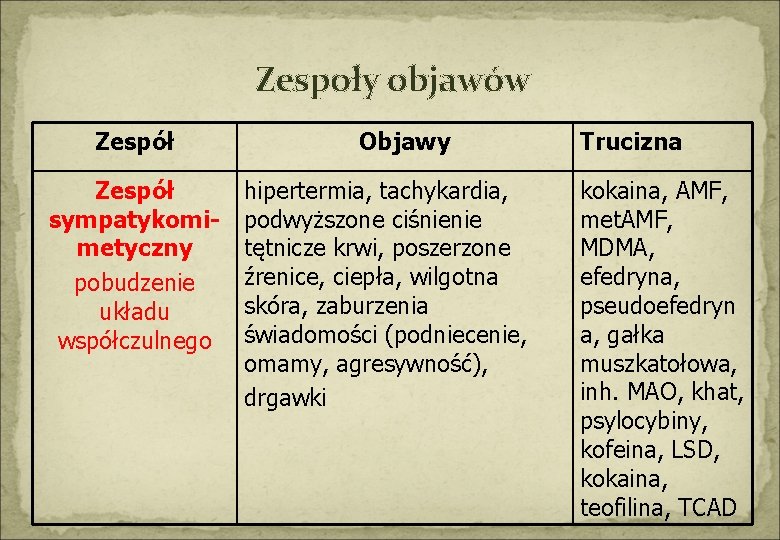
Zespoły objawów Zespół sympatykomimetyczny pobudzenie układu współczulnego Objawy hipertermia, tachykardia, podwyższone ciśnienie tętnicze krwi, poszerzone źrenice, ciepła, wilgotna skóra, zaburzenia świadomości (podniecenie, omamy, agresywność), drgawki Trucizna kokaina, AMF, met. AMF, MDMA, efedryna, pseudoefedryn a, gałka muszkatołowa, inh. MAO, khat, psylocybiny, kofeina, LSD, kokaina, teofilina, TCAD

Zespoły objawów Zespół Objawy Zespół narkotyczny depresja OUN wąskie/szpilkowate źrenice, depresja OUN, hipowentylacja, obniżone ciśnienie tętnicze krwi, osłabienie odruchów ścięgnistych, zaburzenia świadomości, śpiączka Trucizna leki nasennouspokajające (barbiturany, benzodiazepiny), kodeina, heroina, inne opiaty

Zespoły objawów Zespół Objawy Trucizna zespół biegunka, poszerzenie źrenic, etanol, opiaty, odstawienny „gęsia skórka”, tachykardia, barbiturany, łzawienie, skurcze mięśniowe, benzodiazepiny drżenia mięśniowe, zaburzenia czucia, omamy, halucynacje, pobudzenie, drgawki

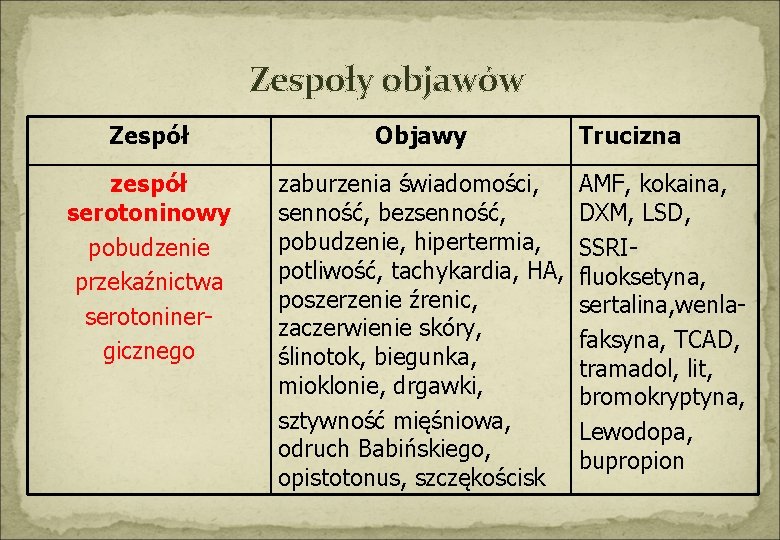
Zespoły objawów Zespół Objawy zespół serotoninowy pobudzenie przekaźnictwa serotoninergicznego zaburzenia świadomości, senność, bezsenność, pobudzenie, hipertermia, potliwość, tachykardia, HA, poszerzenie źrenic, zaczerwienie skóry, ślinotok, biegunka, mioklonie, drgawki, sztywność mięśniowa, odruch Babińskiego, opistotonus, szczękościsk Trucizna AMF, kokaina, DXM, LSD, SSRIfluoksetyna, sertalina, wenlafaksyna, TCAD, tramadol, lit, bromokryptyna, Lewodopa, bupropion

Rozpoznawanie ROZPOZNANIE KLINICZNE Wybrane badania laboratoryjne Kwasica metaboliczna ? Hiper/hipoglikemia ? Hiper/hiponatremia ? Hiper/hipokaliemia ? Niewydolność nerek ? Niewydolność wątroby ? Badania toksykologiczne Badanie rtg j. brzusznej ?

Postępowanie terapeutyczne Przerwanie narażenia Ocena i podtrzymanie podstawowych funkcji życiowych Usunięcie trucizny z miejsca wchłaniania (zmycie wodą skażonej skóry, płukanie oczu, prowokowanie wymiotów, płukanie żołądka, przeczyszczenie) Przyspieszenie eliminacji trucizny z organizmu (forsowanie diurezy, pozaustrojowa eliminacja trucizn) Stosowanie odtrutek

Postępowanie terapeutyczne Przerwanie narażenia Ocena i podtrzymanie podstawowych funkcji życiowych Usunięcie trucizny z miejsca wchłaniania (zmycie wodą skażonej skóry, płukanie oczu, prowokowanie wymiotów, płukanie żołądka, przeczyszczenie) Przyspieszenie eliminacji trucizny z organizmu (forsowanie diurezy, pozaustrojowa eliminacja trucizn) Stosowanie odtrutek

Postępowanie terapeutyczne Przerwanie narażenia Ø w zatruciach drogą inhalacyjną należy jak najszybciej usunąć chorego z atmosfery skażonej związkiem trującym Ø przy skażeniu skóry i oczu należy jak najszybciej podjąć zabiegi dekontaminacji

Postępowanie terapeutyczne Przerwanie narażenia Ocena i podtrzymanie podstawowych funkcji życiowych Usunięcie trucizny z miejsca wchłaniania (zmycie wodą skażonej skóry, płukanie oczu, prowokowanie wymiotów, płukanie żołądka, przeczyszczenie) Przyspieszenie eliminacji trucizny z organizmu (forsowanie diurezy, pozaustrojowa eliminacja trucizn) Stosowanie odtrutek

Postępowanie terapeutyczne Przerwanie narażenia Ocena i podtrzymanie podstawowych funkcji życiowych Usunięcie trucizny z miejsca wchłaniania (zmycie wodą skażonej skóry, płukanie oczu, prowokowanie wymiotów, płukanie żołądka, przeczyszczenie) Przyspieszenie eliminacji trucizny z organizmu (forsowanie diurezy, pozaustrojowa eliminacja trucizn) Stosowanie odtrutek

Skażenie skóry ból, przekrwienie, pęcherze i oparzenia dodatkowo – uraz termiczny i mechaniczny ciężkość toksycznego uszkodzenia skóry zależy od 3 czynników: właściwości związku chemicznego – stan fizyczny, rozpuszczalność w tłuszczach, stężenie, odczyn, zdolność do reakcji egzotermicznej przy kontakcie ze skórą czas narażenia wchłanialność związku chemicznego przez skórę i możliwość wywołania ogólnoustrojowych objawów zatrucia

Skażenie skóry kwasy – martwica skrzepowa zapobiega dalszemu i głębszemu uszkodzeniu skóry zasady – martwica rozpływna znacznie głębsze oparzenia fenol – głębokie zmiany oparzeniowe, wchłania się przez skórę ogólne objawy zatrucia

Dekontaminacja skóry zdjąć skażoną odzież i rzeczy osobiste (biżuteria) zmywać skażone powierzchnie skóry dużą ilością wody przez co najmniej 15 minut; zmywanie rozpocząć tak szybko jak to jest możliwe substancje oleiste – powtórzyć dwukrotnie zmywanie mydłem lub szamponem Nie wolno używać substancji neutralizujących – reakcja egzotermiczna i dodatkowo oparzenie termiczne

Skażenie oczu Toksyczne uszkodzenia oczy można podzielić na trzy grupy zależnie od rozległości zmian: zapalenie spojówek i zapalenie rogówki z powierzchownym obrzękiem nabłonka zniszczenie nabłonka rogówki i niedokrwienie rąbka rogówki uszkodzenie wewnątrzgałkowe

Skażenie oczu pary rozpuszczalników – obrzęk nabłonka rogówki, może rozwinąć się po kilku godzinach od narażenia lakrimatory – ekstremalne podrażnienie oka, silne łzawienie, ale bez trwałych następstw słabe kwasy – nie penetrują przez rogówkę, powstają zbliznowacenia rogówki, spojówek i powiek zasady – penetrują do wnętrza gałki ocznej, uszkadzają struktury wewnątrzgałkowe; trwałe następstwa: zaćma, jaskra, uszkodzenia siatkówki, ślepota

Dekontaminacja oczu niezależnie od rodzaju substancji toksycznej należy natychmiast rozpocząć płukanie oczu obfitą ilością wody podać miejscowy środek znieczulający (jeśli dostępny) usunąć szkła kontaktowe płukanie oczu można kontynuować roztworem soli fizjologicznej z użyciem dostępnych opakowań i podłączonych zestawów kroplówkowych kontynuować płukanie co najmniej przez 15 minut

Dekontaminacja oczu jeśli substancją toksyczną jest kwas lub zasada należy po zakończeniu zabiegu sprawdzić p. H w worku spojówkowym; jeśli nie jest równe 7 to płukanie trzeba kontynuować nie podawać środków neutralizujących po zakończeniu płukania należy przeprowadzić pełne badanie okulistyczne; dalsze postępowanie będzie zależne od rodzaju uszkodzenia

Metody oczyszczania przewodu pokarmowego Płukanie żołądka jest najstarszą, stosowaną od około 200 lat, metodą usuwania trucizny z przewodu pokarmowego Wprowadzenie zasad intensywnej terapii do leczenia ostrych zatruć zmniejszyło znaczenie tej metody

Metody oczyszczania przewodu pokarmowego – płukanie żołądka Wskazania Opierając się na dowodach eksperymentalnych i klinicznych, należy przyjąć, że płukanie żołądka: nie powinno być wykonywane, jeśli pacjent nie zażył ilości trucizny, która stanowi potencjalne zagrożenie życia, wykonanie płukania żołądka należy rozważyć do 60 minut od zatrucia

Przewód pokarmowy metody dekontaminacji Prowokowanie wymiotów przeciwwskazane u chorych nieprzytomnych, z drgawkami, w zatruciach substancjami żrącymi, rozpuszczalnikami organicznymi i substancjami łatwo pieniącymi się (szampony, detergenty, mydła)

Płukanie żołądka Definicja Płukanie żołądka polega na wprowadzeniu do żołądka sondy i naprzemiennym podawaniu i aspirowaniu małych objętości płynu (200 – 300 ml u dorosłych), ma na celu usunięcie toksycznych substancji obecnych w żołądku

Płukanie żołądka Przeciwwskazania zatrucie substancjami żrącymi (groźba perforacji) zatrucie truciznami lotnymi, węglowodorami, detergentami (duże ryzyko zachłyśnięcia) choroby żołądka aktualne i przebyte (stany pooperacyjne) chory nieprzytomny, jeśli nie wykonano intubacji dotchawiczej znaczne pobudzenie psychoruchowe stan drgawkowy brak zgody pacjenta na zabieg

Metody oczyszczania przewodu pokarmowego W latach 80 -tych XX w. powszechnie zaczęto stosować jako metodę z wyboru podawanie węgla aktywowanego, uznając ją za podstawową metodę dekontaminacji przewodu pokarmowego

Węgiel aktywowany Wskazania zażycie potencjalnie toksycznej ilości substancji w okresie do 1 godziny od zażycia, gdy połknięta substancja jest adsorbowana przez węgiel aktywowany Dawkowanie dzieci do 1 r. ż. – 1 g/kg dzieci od 1 – 12 r. ż. : 25 – 50 g młodzież i dorośli: 25 – 100 g

Środki przeczyszczające Zmniejszenie wchłaniania substancji poprzez przyspieszenie jej wydalenia z przewodu pokarmowego aktualnie – dwa rodzaje środków sacharydowe (sorbitol) i solne (cytrynian magnezu, siarczan magnezu) Wskazania - w oparciu o dostępne dane nie udało się jednoznacznie określić wskazań do stosowania środków przeczyszczających u zatrutych

Postępowanie terapeutyczne przerwanie narażenia ocena i podtrzymanie podstawowych funkcji życiowych usunięcie trucizny z miejsca wchłaniania (zmycie wodą skażonej skóry, płukanie oczu, prowokowanie wymiotów, płukanie żołądka, przeczyszczenie) przyspieszenie eliminacji trucizny z organizmu (forsowanie diurezy, pozaustrojowa eliminacja trucizn) stosowanie odtrutek

Odtrutki nieswoiste: węgiel leczniczy (węgiel aktywowany) białko jaj kurzych - tworzy związki nierozpuszczalne z metalami ciężkimi oraz działa zoobojętniająco i osłaniająco w zatruciach kwasami, zasadami; stosuje się białko z 3 - 4 jaj na ½ l wody tlen - wskazany w hipoksemii i z wyboru w zatruciach tlenkiem węgla, siarkowodorem, cyjanowodorem

Podstawowy zestaw dostępny w szpitalach rejonowych (1) Substancja - odtrutka Atropina Wskazania amp. á 1 mg zatrucie pestycydami fosforoorganicznymi, karbaminianami Biperiden dyskinezy w zatruciu neuroleptykami amp. á 5 mg Calcium glucobionate amp. á 1. 375 g/10 ml Cholestyramina hipokalcemia w zatruciu fluorkami, kwasem szczawiowym zatrucie glikozydami naparstnicy 4 g/torebka Dantrolen fiol. á 20 mg subst. suchej hipertermia w złośliwym zespole neuroleptycznym

Podstawowy zestaw dostępny w szpitalach rejonowych (2) Substancja - odtrutka Wskazania Etanol 96% zatrucie glikolem etylenowym, metanolem Flumazenil zatrucie benzodiazepinami amp. á 0. 5 mg/5 ml Glukagon N-Acetylocysteina tabl. á 0. 2, 0. 6 g ampułki á 0. 3 zatrucie beta-blokerami, blokerami kanału wapniowego, lekami hipoglikemizującymi zatrucie acetaminofenem

Podstawowy zestaw dostępny w szpitalach rejonowych (3) Substancja - odtrutka Nalokson Wskazania zatrucie opiatami amp. á 0. 4 mg Salicylan fizostygminy zespół antycholinergiczny amp. á 0. 5 mg Vit. K 1 (Phytomenadion) zatrucie pochodnymi kumaryny amp. á 10 mg Vit. B 6 (pirydoksyna) amp. á 50 mg zatrucia hydrazydem kwasu izonikotynowego

Uzupełniający zestaw odtrutek niezbędny w Ośrodku Leczenia Zatruć (1) Substancja - odtrutka BAL (Dimercaprol), DMPS, DMSA amp. á 100 mg, tabletki 1% Błękit metylenowy amp. á 10 mg/ml Desferal Wskazania zatrucie metalami ciężkimi (arsen, rtęć, ołów) poziom Met. Hb > 30% w zatruciu związkami methemoglobinotwórczymi zatrucie żelazem fiol. á 500 mg Przeciwciała p/digoksynowe [Digibind fiol. á 40 mg Digitalis-antidot BM fiol. á 80 mg] zatrucie glikozydami naparstnicy

Uzupełniający zestaw odtrutek niezbędny w Ośrodku Leczenia Zatruć (2) Substancja - odtrutka Wskazania EDTA Calcium (Chelaton) zatrucie ołowiem amp. á 1. 0 g Obidoxim (Toxobidin) amp. á 250 mg Penicylina krystaliczna fiol. á 3 mln. j. m. , á 5 mln j. m. Penicylamina (Cuprenil) tabl. á 250 mg Fomepizol (Antizol) fl. á 1 g zatrucie pestycydami fosforoorganicznymi zatrucie muchomorem sromotnikowym zatrucie miedzią, arsenem, ołowiem, rtęcią, cynkiem zatrucie metanolem i glikolem

Uwagi końcowe Leczyć należy pacjenta, a nie truciznę i jej stężenie Są trzy podstawowe zasady leczenia wszystkich zatruć: diagnozować, diagnozować Rozcieńczenie jest najlepszym rozwiązaniem dla skażenia - Dilution is the solution to pollution

Uwagi końcowe Wstępna ocena stanu ogólnego pacjenta, resuscytacja i podtrzymywanie podstawowych funkcji życiowych są najważniejszymi elementami leczenia zatrutego pacjenta i mają większe znaczenie od podawania odtrutek specyficznych