INSUFICIENCI A CARDIACA Irati Aristegi Snchez MFy C

















- Slides: 24

INSUFICIENCI A CARDIACA Irati Aristegi Sánchez MFy. C R 1 Mayo 2015

Estados con gasto cardiaco que es insuficiente para las necesidades metabólicas del organismo, o para conseguirlo se necesitan presiones de llenado (diastólicas)que puede producir síntomas por congestión retrograda. EPIDEMIOLOGIA: Incidencia en aumento 10 -20% en > 70 -80 años. 1º causa de ingreso en > 65 años

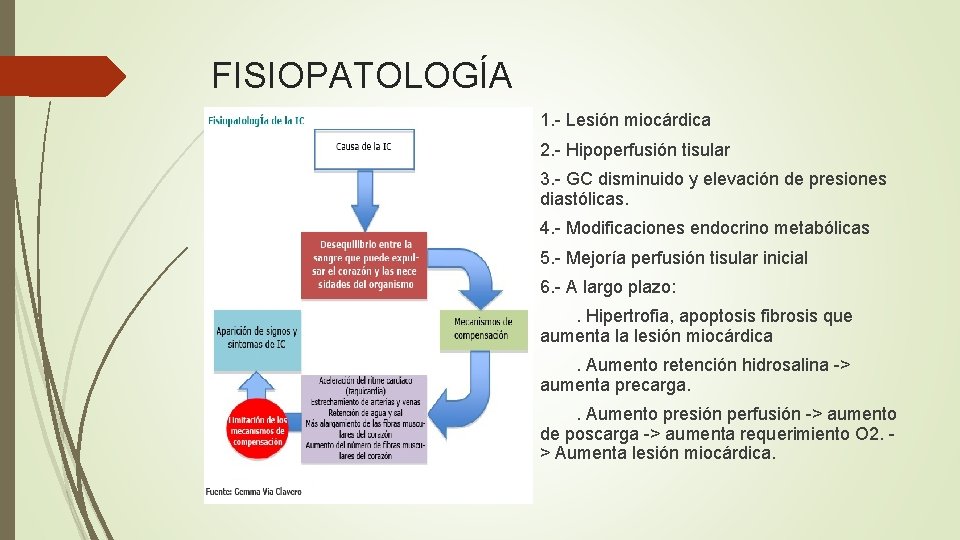
FISIOPATOLOGÍA 1. - Lesión miocárdica 2. - Hipoperfusión tisular 3. - GC disminuido y elevación de presiones diastólicas. 4. - Modificaciones endocrino metabólicas 5. - Mejoría perfusión tisular inicial 6. - A largo plazo: . Hipertrofia, apoptosis fibrosis que aumenta la lesión miocárdica. Aumento retención hidrosalina -> aumenta precarga. . Aumento presión perfusión -> aumento de poscarga -> aumenta requerimiento O 2. > Aumenta lesión miocárdica.

CLASIFICACIÓN: A) AFECTACIÓN FUNCIONAL PREDOMINANTE: IC SISTOLICA IC DIASTOLICA I FEV 1 DEPRIMIDA FEV 1 CONSERVADO +++ FEV 1 < 50% FEV 1> 50% Dilatación VI Hipertrofia VI ETIOLOGIA: C. isquémica Miocardiopatía hipertrófica Miocardiopatía dilatada M. restrictiva Valvulopatías Hipertensión y DM Miocarditis Enf. pericárdica

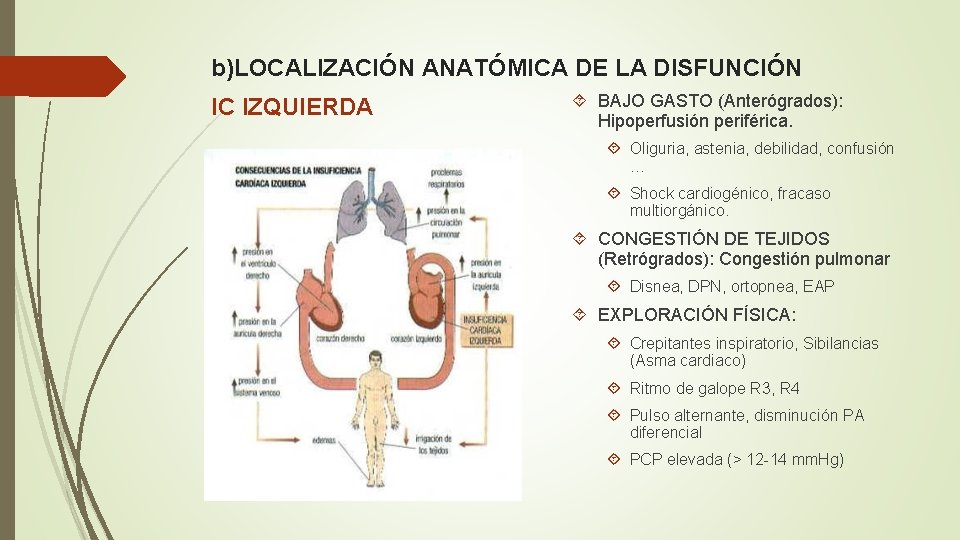
b)LOCALIZACIÓN ANATÓMICA DE LA DISFUNCIÓN IC IZQUIERDA BAJO GASTO (Anterógrados): Hipoperfusión periférica. Oliguria, astenia, debilidad, confusión … Shock cardiogénico, fracaso multiorgánico. CONGESTIÓN DE TEJIDOS (Retrógrados): Congestión pulmonar Disnea, DPN, ortopnea, EAP EXPLORACIÓN FÍSICA: Crepitantes inspiratorio, Sibilancias (Asma cardiaco) Ritmo de galope R 3, R 4 Pulso alternante, disminución PA diferencial PCP elevada (> 12 -14 mm. Hg)

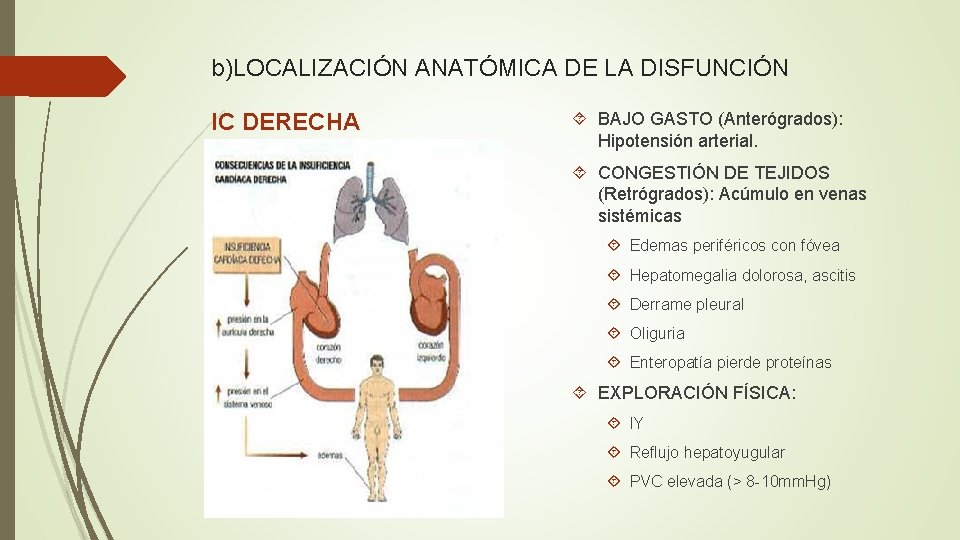
b)LOCALIZACIÓN ANATÓMICA DE LA DISFUNCIÓN IC DERECHA BAJO GASTO (Anterógrados): Hipotensión arterial. CONGESTIÓN DE TEJIDOS (Retrógrados): Acúmulo en venas sistémicas Edemas periféricos con fóvea Hepatomegalia dolorosa, ascitis Derrame pleural Oliguria Enteropatía pierde proteínas EXPLORACIÓN FÍSICA: IY Reflujo hepatoyugular PVC elevada (> 8 -10 mm. Hg)

c) CLASIFICACIÓN FUNCIONAL: NYHA: Afectación de la actividad física del paciente I : Actividad normal sin limitaciones II: Ligera limitación en actividad física ordinaria III: Marcada limitación en actividad física menor que la ordinaria IV: Síntomas en reposo. ACC/AHA: Cambio estructurales y síntomas A: Prevención. No síntomas ni alteraciones estructurales. B: Cardiopatía estructural sin síntomas C: Cardiopatía estructural sintomática D: Cardiopatía estructural avanzada y síntomas en reposo a pesar del tratamiento.

DIAGNOSTICO ANAMNESIS: Disnea, DPN, ortopnea Astenia, anorexia, fatigabilidad Oliguria, nicturia EXPLORACIÓN FÍSICA Edemas con fóvea en ambas EEII IY Hepatomegalia, Ingurgitación hepatoyugula Latido en punta desplazado -> Cardiomegalia Ritmo de galope 3 R, 4 R Pulso irregular Crepitantes pulmonares

PRUEBAS COMPLEMENTARIAS: 1. ANALÍTICA DE SANGRE: BQ + HG + Hormonas tiroideas + sedimento urinario. PRO-BNP: D. D de disnea de origen cardiaco(elevación) o respiratorio. NO excluye ni confirma IC, precisa valoración clínica y otras pruebas complementarias. Elevación: Mal pronostico. Con el tratamiento desciende. CUIDADO: F +: > 70 años, mujer, hipoxemia, isquemia miocárdica, cirrosis hepática, insuficiencia renal, sepsis o infecciones. F -: Obesos. 2. ECG: Inespecífico. Crecimiento de cavidades o datos sugestivo de isquemia, bloqueos de rama , arritmias…

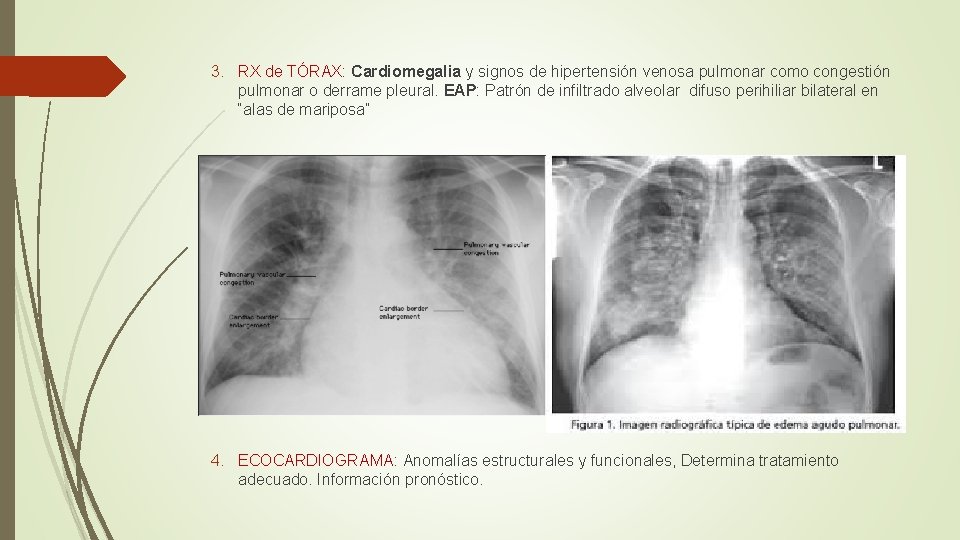
3. RX de TÓRAX: Cardiomegalia y signos de hipertensión venosa pulmonar como congestión pulmonar o derrame pleural. EAP: Patrón de infiltrado alveolar difuso perihiliar bilateral en “alas de mariposa” 4. ECOCARDIOGRAMA: Anomalías estructurales y funcionales, Determina tratamiento adecuado. Información pronóstico.

FACTORES PRECIPITANTES Incumplimiento dietético y/o de tratamiento. Consumo de alcohol y/o tabaco SD coronario agudo Arritmias Infecciones Anemia Insuficiencia renal Embolismo pulmonar Exacerbación EPO/Asma Disfunción tiroidea Embarazo Obesidad HTA no controlada Fármacos: AINEs, inhibidores COX 2, corticoides, antiarritmicos clase I o III, antagonistas de calcio, ADT, litio, metformina, carbamazepina …

EVOLUCIÓN IC DE NOVO: Agudo o subagudo IC AGUDA: IC de novo o descompensación de IC crónica. IC CRÓNICA: ESTABLE: NO variación en síntomas y signos en 1 mes. DESCOMPENSADA. IC INESTABLE: IC grado IV. Síntomas no ceden con tratamiento habitual. REVERSIBLE REFRACTARIA: No se controla con tto médico habitual. Precisa alternativas terapéuticas: Fármacos inotrópicos IV, TC, IQ, marcapasos … IC TERMINAL: IC grado IV con mala respuesta al tto, deterioro calidad de vida, ingresos continuos en meses previos. Control sintomático.

TRATAMIENTO: Recomendaciones generales Cumplimento terapéutico Control de peso, de ingesta y de diuresis : Incremento > 2 Kg en 3 días aumentar dosis diurético e informar al médico. Restricción hídrica: IC grado III-IV 1. 5 -2 litros/ día Dieta hiposódica sin grasas. Control DM (Hb. A 1 C < 6. 7%) y HTA (< 130/80 mm. Hg) Ejercicio físico: NO en los primeros días de IC descompensada. STOP Tabaco y alcohol. Vacunación neumococo y antigripal anual. VHB solo si precisa trasplante cardiaco.

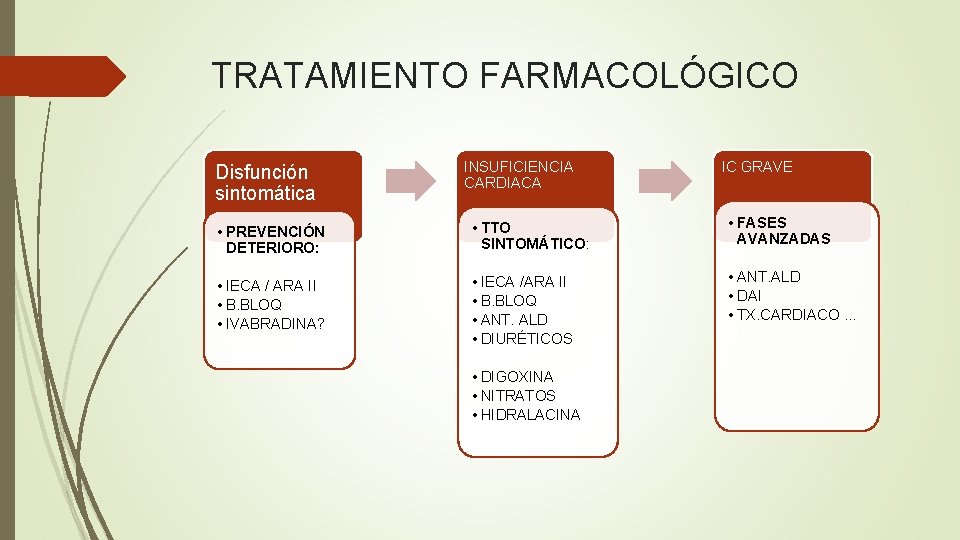
TRATAMIENTO FARMACOLÓGICO Disfunción sintomática INSUFICIENCIA CARDIACA IC GRAVE • PREVENCIÓN DETERIORO: • TTO SINTOMÁTICO: • FASES AVANZADAS • IECA / ARA II • B. BLOQ • IVABRADINA? • IECA /ARA II • B. BLOQ • ANT. ALD • DIURÉTICOS • ANT. ALD • DAI • TX. CARDIACO … • DIGOXINA • NITRATOS • HIDRALACINA

PREVENCIÓN DETERIORO FUNCIÓN CARDÍACA REDUCCIÓN TRABAJO CARDIACO • IECA/ARA II • B. BLOQUEANTE • ANTAGONISTA DE ALDOSTERONA • REDUCCIÓN POSCARGA: • IECA/ARAII • HIDRALACINA + NITRATOS • REDUCCIÓN PRECARGA: • DIURETICOS • NITRATOS • REDUCCIÓN FC: • B. BLOQ • IVABRADINA

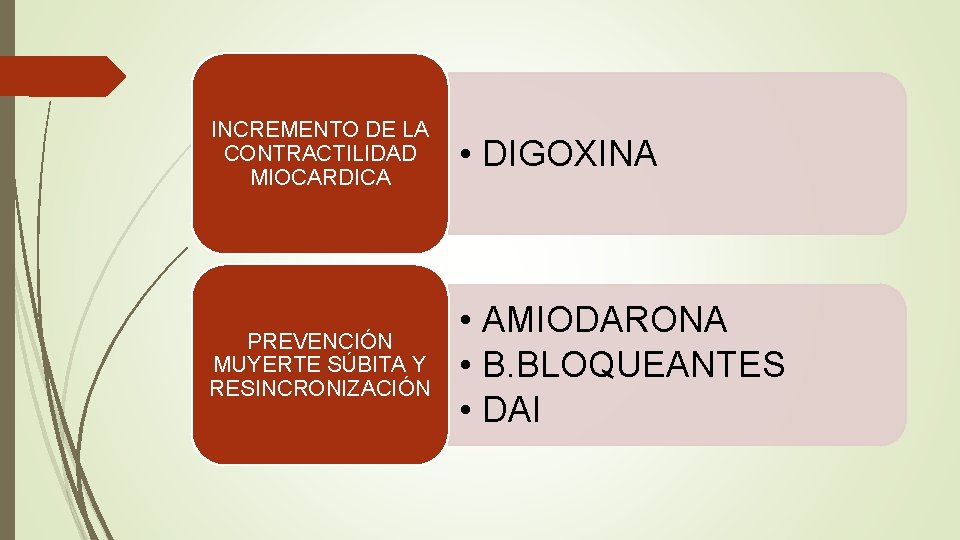
INCREMENTO DE LA CONTRACTILIDAD MIOCARDICA • DIGOXINA PREVENCIÓN MUYERTE SÚBITA Y RESINCRONIZACIÓN • AMIODARONA • B. BLOQUEANTES • DAI

TRATAMIENTO farmacológico REDUCCIÓN DE MORTALIDAD y de las hospitalizaciones: IECA VD mixto (A y V) disminuye la precarga y la poscarga. Favorece el aumento de GC. NO adecuado en función ventricular preservada. Revisión función renal e iones (K+) cada 1 -2 semanas. Aumento progresivo de la dosis (control cada 2 -4 semanas) hasta dosis plena (control 4 -6 meses). OJO: AINES, espironolactona… EA: Deterioro FG, hiperpotasemia, hipotensión, tos seca persistente CI: Cr > 3 mg/dl o FG < 30 m. L/min. Hiperpotasemia > 5. Estenosis bilateral de arterias renales, Historia de angioedema. Estenosis Ao grave.

BETA BLOQUEANTES: Control FC y TA Inicio en IC estable y aumento progresivo. Posible deterioro clínico al inicio por efecto depresor de la contractilidad. Beneficio en 4 semanas. EA: Hipotensión, bradicardia. IC: Asma bronquial grave, hipotensión sintomática mantenida, Bradicardia FC< 50 x’, Bloqueo AV grado III, DM mal control ….

ANTAGONISTAS DE ALDOSTERONA: Beneficio en remodelado cardiaco y vascular con regresión de la hipertrofia y de la fibrosis miocárdica. II-IV con FE< 35% a pesar de IECA + B. bloq. Control función renal + iones (k) control cada 5 -7 días. EA: hiperpotasemia. Empeora función renal. ESPIRONOLACTONA: Ginecomastia dolorosa. (Cambio por Eplerenona) CI: Hiperpotasemia > 5, Cr > 2. 5 mg/dl, FG < 30 ml/min, tto con diuréticos ahorradores de k, suplemento K, tto concomitantes IECA +ARAII.

ARA II FE < 40% y sintomático a pesar de IECA y B. bloq y no toleran Ant. ALD. Control función renal e iones cada 2 -4 semanas Aumento progresivo hasta dosis plena. EA: Deterioro FG, hiperpotasemia, hipotensión. CI: Cr > 3 mg/dl o FG < 30 m. L/min. Hiperpotasemia > 5. Estenosis bilateral de arterias renales. Estenosis Ao grave. CI: NO administrar en pacientes con tto IECA + Ant. ALD

FARMACOS QUE AUMENTAN LA SUPERFVIVENCIA EN IC IECA (ARA II) BBLOQUEANTES ANTAGONISTA DE ALDOSTERONA

TTO SINTOMÁTICO (NO aumento de supervivencia) DIURETICO: IC II-IV + Síntomas congestivos. D. DE ASA ( Furosemida, Torasemida): Agudizaciones y clases III-IV. D. TIAZÍDICOS ( hidroclorotiazida y clortaidona): HTA e IC clase II. Poseen “techo terapéutico”. Control PA, peso, diuresis, función renal, iones y Mg en 1 -2 semanas. EA: Hiponatremia, hipo. K. hipo. Mg, alcalosis metabólica, hipovolemia, hiperuricemia y gota, hiper. Ca, hipoercolesterolemia e hiper. Glu. Hipotensión e insuficiencia renal prerenal. CI: Encefalopatía hepática. D. tiazidicos con Cr < 30 mi/min.

IVABRADINA: Reduce FC en pacientes en RS. RS > 70 x’ + FE < 35% + NYHA II-IV a pesar de tto con IECA+ B-bloq+ ant. ALD. Aumento progresivo, control FC. EA: Trastornos oculares y bradicardia. CI: Hipotensión grave, FC en reposo < 60 x’, bloqueo AV, marcapasos, angina inestable …. DIGOXINA SOLO controla la FC en reposo. IC sintomática con FE< 40% y FA a pesar de tto con IECA+ B-bloq+ ant. ALD. Control función renal e iones ( hipopo. K, hipo. Mg o hipotiroidismo aumentan riesgo de intoxicación digitalica) EA: Bloqueo AV, arritmias A o V, cefalea, alteraciones visuales, Riesgo Intoxicación digitálica: hipopo. K, hipo. Mg o hipotiroidismo. Amiodarona, Diltiazem, verapamilo, popafenona, claritromicina, eritromicina, itraconazol ciclosporina. CI: Bloqueo AV grado II-III. Sd preexcitación.
