Infektionsprvention bei chirurgischsthetischer Laseranwendung Der Hygieniker ist der
Infektionsprävention bei chirurgisch-ästhetischer Laseranwendung Der Hygieniker ist der liebevolle Mahner die Risikoanalyse Mensch Natur im kritischen Dialog mit dem Leben täglich aus Neue herausfordert um die Harmonie des Lebendigen zu bewahren Axel Kramer

Zielsetzung ¡ Im Fokus Prävention von SSI ¡ Zu beachten: keine Übertragung von MRE ¡ Nachgeordnet: Personalschutz Einhaltung der Basishygiene +Ergänzung durch fachspezifische Hygienemaßnahmen

Risikofaktoren für SSI durch LSR Präoperativ hohes Lebensalter Vorerkrankungen wie D. mellitus, Hyperglykämie, dialysepflichtige Niereninsuffizienz, Lebererkrankung, Cholestase, COPD, Gefäßerkrankungen Infektion anderer Lokalisation nasale Kolonisation mit MRSA Mangelernährung Adipositas Nikotin-/Alkoholabusus fortgeschrittene maligne Grunderkrankung Vorbestrahlung Anämie Granulozytopenie Thrombozytose Koagulopathie Perioperativ Postoperativ Unsachgemäße OP Feldvorbereitung Hypothermie respiratorische Infektion des OP-Teams Unsachgemäße Wundversorgung antibiotische Behandlung > 1 d Unterkühlung
![Definition der SSI [modifiziert nach CDCKriterien] Postop. Wundinfektion, im englischsprachigen Schrifttum Surgical Site Infection Definition der SSI [modifiziert nach CDCKriterien] Postop. Wundinfektion, im englischsprachigen Schrifttum Surgical Site Infection](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-4.jpg)
Definition der SSI [modifiziert nach CDCKriterien] Postop. Wundinfektion, im englischsprachigen Schrifttum Surgical Site Infection (SSI) = Infektion innerhalb 30 d nach OP (bis 1 Jahr bei Implantat) + Vorhandensein mind. eines der 3 in der Tabelle genannten Kriterien und/oder Diagnose der Infektion durch Operateur oder behandelnden Arzt Oberflächliche Wundinfektion (A 1) Eitrige Sekretion aus der oberflächlichen Inzision Erregerisolierung aus aseptisch entnommenem Material Mindestens eines der Symptome Schmerz, Druckempfindlichkeit, lokalisierte Schwellung, Rötung oder Überwärmung und Eröffnung der Wunde Tiefe Infektion des Schnittes (A 2) Eitrige Sekretion aus der tiefen Inzision Spontane Dehiszenz der tiefen Inzision oder Eröffnung durch Operateur, wenn Patient mind. eines der folgenden Symptome: Fieber (>38°C), lokalisierter Schmerz oder Druckempfindlichkeit Abszess oder andere Anzeichen für eine Infektion, festgestellt bei direkter Untersuchung, während einer Reoperation oder bei histopathologischer oder radiologischer Untersuchung Organbefall (Körperhöhlen) (A 3) Eitrige Sekretion aus tiefer Drainage Erregerisolierung aus aseptisch entnommenem Material von Flüssigkeit oder Gewebe im eigentlichen OP-Gebiet Abszess oder andere Anzeichen für eine Organ/Körperhöhleninfektion, festgestellt bei direkter Untersuchung, während einer Reoperation oder bei histopathologischer oder radiologischer Untersuchung

Wie hoch ist das SSI-Risiko nach LSR = Oberflächliche Verbrennung Grad IIa mit Infektionsgefährdung durch Bakterien, Pilze +Viren ¡ LSR mit nichtfraktioniertem Laser: 1, 1 – 7, 6% Manuskiatti et al. (1999) Long-term effectiveness and side effects of carbon dioxide laser resurfacing for photoaged facial skin. J Am Acad Dermatol 40(3): 401 Christian et al. (2000) Delayed infections following full-face CO 2 laser resurfacing and occlusive dressing use. Dermatol Surg 26(1): 32 ¡ LSR mit fraktioniertem Laser 0, 3– 2, 0 % Metelitsa et al. (2010) Fractionated laser skin resurfacing treatment complications: A review. Dermatol Surg 6(3): 299 ¡ Durch postoperative exzessive Wundokklusion erhöhtes Risiko v. a. für S. aureus und P. aeruginosa (Metelitsa u. Alster 2010) ¡ Nach Laserbehandlung von Leukoplakien (n = 70) keine SSI (Schoelch et al. 1999)

SSI nach LASIK ¡ Nach Laser-in-situ-Keratomileusis (LASIK) SSI-Raten 0, 1– 1, 2 % vs. 0, 07– 0, 15 % bei konv. Vorgehen Tehrani M, Dick HB, Daeschlein G, Kramer A (2005) Prävention, Differenzialdiagnose und Therapie der mikrobiellen Keratitis nach Laser-in-situ-Keratomileusis. Klin Monatsbl Augenheilkd 102(5): 514 ¡ Nach Blepharoplastik 0, 4 vs. 0, 2% bei konv. Chirurgie Carter SR, Stewart JM, Khan J, Archer KF, Holds JB, Seiff SR, Dailey RA (2003) Infection after blepharoplasty with and without carbon dioxide laser resurfacing. Ophthalmol 110: 1430

CO 2 -Laser bei digitaler Calcifikation bei syst. Sklerose 6 Pat. , 21 behandelte Areale ¡ 12 x komplikationsloser Ther. erfolg ¡ 5 x moderater Ther. erfolg ¡ 2 x geringer Ther. erfolg ¡ 2 x erneute Calcifikation ¡ ~ 6 Wochen Heilungsdauer ¡ 2 x SSI: komplikationslose Remission durch topische und orale Antibiotikather Bottomley WW, Goodfield MJD, Sheehan-Dare RA. Digital calcification in systemic sclerosis: effective treatment with good tissue preservation using the carbon dioxide laser. BJD 1996: 135 (2): 302 -4.

Infektionsrisiken in der oral-facialen Laserchirurgie Fazit weiterer Arbeiten Þ zur Behandlung prämaligner Alterationen in der Mundhöhle ist CO 2 -Laser-Chirurgie bzgl. SSI-Risiko konv. Chirurgie überlegen reduziertes Risiko der HIV-Übertragung im Vergleich zu konvent. Chirurg. Miller CS, Triplett RG. Minimizing risk of infection using a carbon dioxide laser. Spec Care Dent 1991; 11 (4): 155 -7.

MRSA-Infektion nach CO 2 -Laser Þ Ansteigende Inzidenz kutaner bakterieller Infektionen nach CO 2 -Laser resurfacing ¡ Kasuistik: 49 J. nach 7 d kutane MRSA-Infektion bei nasaler Kolonisation + Nachweis von S. marcescens, präoperative „Gesichtsreinigung“ mit Alkohol, keine PAP Therapie Mupirocin auf kutane Erosionen + intranasale Applikation oral 10 d Minocyclin (100 mg)+ Rifampicin (600 mg) Bellmann B, Brandt FS, Holtmann M, Bebell WR. Infection with Methicillin-resistant Staphylococcus aureus after carbon dioxide resurfacing of the face. Derm Surg 1998; 24 (2): 279 -82

Fazit Bei dermaler Laseranwendung besteht SSI-Risiko Konsequenzen: strenge Asepsis + Antisepsis ¡ in keiner Arbeit Hinweis auf präoperative Antiseptik ¡ Lokaltherapie ausschließlich mit Antibiotika! ¡ keine Angaben zu hygienischen Anforderungen an Laserchirurgie einschließlich PAP

Ätiologie der SSI nach LSR ¡ Dominierend: Herpes-simplex-1, gefolgt von P. aeruginosa, S. aureus und S. epidermidis ¡ Selten: Candida spp. , MRSA, E. cloacae, S. marcescens, Streptokokken (schwer verlaufende Fasziitis) und nichttuberkulöse Mykobakterien Willey et al. Complications of laser dermatologic surgery. Lasers Surg Med 2006; 38: 1 Culton et al. Nontuberculous mycobacterial infection after fractionated CO 2 laser resurfacing. 2013; 19(3): 365

Haupteintragsquellen bei SSI für Krankheitserreger Analogschlüsse aus konventioneller Chirurgie Ø Dominierend Patient Haut, Schleimhäute, Infektion anderer Lokalisation • • • Ø Antiseptik (prä-, ggf. intra- und postoperativ) OP-Abdeckung (erregerdicht, ggf. flüssigkeitsundurchlässig) Postop. Wundabdeckung Op. -Team • • chirurgische Händedesinfektion keimdichter OP-Mantel + Kopfbedeckung + Mund-Nasen-Schutz, Augenschutz Ø Zwischenstellung schwer aufbereitbares Instrumentarium (kritische MP/B, C) Instrumententisch Ø nachgeordnet Flächen (Fußboden, Wände, Geräte/Inventar) Ø

Wertigkeit der unterschiedlichen Bausteine der Multibarrierenstrategie für den Infektionsschutz ¡ Bauliche Voraussetzungen: vergleichsweise gering ¡ apparativer Voraussetzungen/hygienesichere Technologien/ QM der Hygiene: hoch ¡ persönliches Hygieneverhalten in Verbindung mit chirurgischer Kompetenz + Methoden der Arbeitssystematik (Grundregel der Nichtkontamination), antiinfektives Multibarrierensystem: hoch

Hygienemanagement ¡ Qualifikation - QM der Hygiene: verantwortlich HBA - Aufbereitung von MP: Sachkunde ¡ Festlegung der Basishygiene + fachspezifische Hygienemaßnahmen im Hygieneplan, ggf. ergänzt durch SOPs ¡ Surveillance von SSI (Marker-OP)

Empfehlungen der KRINKO (www. rki. de) Direkter Bezug zu SSI ¡ Anforderungen der Hygiene beim ambulanten Operieren in Krankenhaus und Praxis (1997) ¡ Anforderungen der Hygiene bei Operationen und anderen invasiven Eingriffen (2000) ¡ Surveillance postoperativer Wundinfektionen in Einrichtungen für das ambulante Operieren (2003) ¡ Prävention postoperativer Infektionen (2007) Basishygiene ¡ Flächendesinfektion (2004) ¡ Injektionen und Punktionen (2011) ¡ Personelle Voraussetzungen (2009) ¡ Aufbereitung von Medizinprodukten(2012) ¡ Händehygiene (2016) MRE ¡ MRSA (2014) ¡ MRGN (2014)

Leitlinie der AMWF/Laserchirurgie ¡ Prätherapeutische Abklärung Ausschluss von Hauterkrankungen mit Kontraindikation für Laser ¡ Aktenkundige Risikoaufklärung Postoperatives Erythem (ggf. langdauernd) insbesondere bei großflächigem Abtragen ("Skin. Resurfacing" u. a. ) Risiko der Superinfektion und permanenter Depigmentierung Narbenbildung Infektion Gefahr der Hyperpigmentationen durch Sonnenexposition im ersten Jahr bei abtragenden Laserbehandlungen kann eine Prophylaxe gegen Herpes notwendig werden ¡ Empfohlen: Photodokumentation

Realisierung des QM der Krankenhaushygiene gemäß If. SG (2011) 1. Festlegung innerbetrieblicher Verfahrensweisen zur Infektionshygiene in Hygieneplänen ¡ Krankenhäuser ¡ Einrichtungen für ambulantes Operieren ¡ Vorsorge- und Rehabilitationseinrichtungen, in denen eine den Krankenhäusern vergleichbare medizinische Versorgung erfolgt ¡ Dialyseeinrichtungen ¡ Tageskliniken In Arzt- und Zahnarztpraxen nur in einigen Bundesländern vorgeschrieben

Festlegungen im If. SG (2011) Bestellung von HBÄ bundeseinheitlich für ¡ Krankenhäuser ¡ Vorsorge- und Rehabilitationseinrichtungen Bundesland Tageskliniken Ambulantes Operieren Bayern + + Berlin (nur bei hohem Risiko für NI) Baden-Württemberg, Hamburg, Hessen, MV, Niedersachsen*, NRW, Sachsen-Anhalt, Schleswig-Holstein, Thüringen Brandenburg Bremen, Rheinland-Pfalz, Saarland Sachsen Dialyseeinrichtungen +* + + + - - + - NRW: auch für Arzt- und Zahnarztpraxen sowie Einrichtungen sonstiger medizinischer Einrichtungen

Abgrenzung ambulantes Operieren ¡ Sofern in Arztpraxen invasive Eingriffe mit erhöhtem Infektionsrisiko durchgeführt werden, müssen diese einen Arzt zum HBA weiterbilden; betrifft z. B. Kiefer-Gesichts-Chirurgen, Praxen, in denen endoskopische Eingriffe durchgeführt werden (z. B. Gastroenterologie, Urologie, HNO und Gynäkologie), Augenarztpraxen, sofern dort invasive Eingriffe durchgeführt werden, interventionelle Radiologie, aber auch z. B. Zahnärzte, die eine Knochenaugmentation durchführen, und alle ambulanten OP-Zentren ¡ Bei der Risikoeinschätzung ist zu berücksichtigen, dass den auf Grund der Invasivität und komplexen Übertragungsmöglichkeiten höheren Infektionsrisiken in stationären Einrichtungen im allgemeinen eine etablierte Hygienestruktur gegenübersteht, während dass in Praxen häufig nicht gegeben ist. So wurden fehlende Hygienepläne und nicht erfolgte Personalschulung zur Hygiene juristisch als Organisationsverschulden bewertet

Betrieblich-organisatorische Aufgaben Krankenhaus und vergleichbare Einrichtung • Vermittlung von Entscheidungen aus der Hygienekommission in den Verantwortungsbereich des HBA • Bindeglied zwischen Behandlungs- und Hygieneteam • Mitglied der Hygienekommission oder flexibler Arbeitsgruppen • Mitarbeit in speziellen AG zu Fragen der Infektionsprävention (Mitsprache bei der Erarbeitung von Standards) Arzt-, Zahnarztpraxis • Erarbeitung des Hygieneplans • Erarbeitung von SOPs für die Aufbereitung von Medizinprodukten sowie zur Infektionsprävention bei diagn. oder therap. Interventionen • Realisierung der Surveillance in Einrichtungen für ambulantes Operieren

Abteilungs-/bereichsbezogene Unterstützung des Hygienefachpersonals Krankenhaus und vergleichbare Einrichtung Arzt-, Zahnarztpraxis Falls die Landeshygieneverordnung Beratung durch beim Erstellen des Hygienefachpersonal vorsieht, bereichsspezifischen werden die betrieblich. Hygieneplans organisatorischen Aufgaben in bei der Fortbildung des Personals Zusammenarbeit mit dem im Bereich der Infektionsprävention Hygienefachpersonal realisiert bei der Durchführung der Infektionssurveillance im Zuständigkeitsbereich bei der Analyse bereichsspezifischer Infektionsrisiken

Optimierung des Antibiotikaeinsatzes Krankenhaus und vergleichbare Einrichtung In seinem Verantwortungsbereich trägt der HBA dazu bei, den Einsatz von Antibiotika in Zusammenarbeit mit der Mikrobiologie und klinischen Infektiologie auf der Basis patientenspezifischer Aspekte sowie von Surveillance- und Resistenzdaten zu optimieren Arzt-, Zahnarztpraxis Erfassung und Bewertung des Antibiotikaverbrauchs auf Grund von Leitlinien und unter Berücksichtigung regionaler Resistenzdaten

Haftungsrechtliche Aspekte ¡ Sofern die Bestellung von HBÄ auf Landes- oder Bundesebene festgelegt, aber nicht realisiert ist, kann das als Behandlungsfehler mit der Konsequenz eingestuft werden, dass die Einrichtung den Kausalitätsbeweis führen muss. ¡ Geht eine Infektion aus einem hygienisch beherrschbaren Bereich hervor, ist der Entlastungsbeweis in jedem Fall seitens des Behandlers bzw. der Einrichtung zu führen. In diesem Fall müssen zur Entlastung (Beweislastumkehr) alle organisatorischen und technischen Vorkehrungen gegen eine von dem Personal der Klinik oder Arztpraxis ausgehende vermeidbare Infektionsübertragungen getroffen worden sein.

Basishygiene ¡ ¡ ¡ ¡ Händehygiene hygienisch sichere Injektionstechniken Haut-, Schleimhaut-, ggf. Wundantiseptik, Desinfektion insbesondere patientennaher Flächen (OP) sichere dezentrale und zentrale Aufbereitung von Medizinprodukten Einhaltung des Prinzips der Nicht-Kontamination bei Entnahme von Materialien aus Sammelverpackungen (z. B. nicht-sterile Einmalhandschuhe) Bereichs- und Schutzkleidung persönliche Schutzausrüstung

Strategie zur Verhütung der Übertragung über die Hände ¡ Zu Dienstbeginn kurze Händewaschung zur Elimination von Schmutz und Sporen, nachfolgend nur bei sichtbarer Verschmutzung [Kat. II] ¡ Händedesinfektion bei jeder Indikation [Kat. IA] ¡ Pathogenfreie med. Einmalhandschuhe bzw. Schutzhandschuhe bei erhöhtem Risiko für Kontamination[Kat. IB/IV ¡ Hautschutz + Hautpflege [Kat. IB/IV]
![Die 5 WHO Indikationen für die hygienische Händedesinfektion [Kat IA] + vor Betreten von Die 5 WHO Indikationen für die hygienische Händedesinfektion [Kat IA] + vor Betreten von](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-26.jpg)
Die 5 WHO Indikationen für die hygienische Händedesinfektion [Kat IA] + vor Betreten von Risikobereichen, z. B. OP [Kat. IB] + nach Ablegen unsteriler sowie steriler med. Einmalhandschuhe [Kat. IB]


Voraussetzungen für die Händehygiene ¡ Fingernägel kurzgeschnitten, mit Fingerkuppen abschließend, kein Nagellack (Kat. II) ¡ Künstliche und gegelte Fingernägel unzulässig [Kat. IB].

Warum kein Nagellack? Ohne Lack Mit Lack Wilcoxon Test (p) RF nach 1 h 3, 9 + 0, 95 3, 4 + 0, 94 0, 625 RF nach 5 d 3, 4 + 0, 97 1, 8 + 1, 02 0, 003

Voraussetzungen für die Händehygiene ¡ Ablegen von Ringen, Armbändern und Armbanduhren zu Tätigkeitsbeginn, um Erregerreservoire zu verhindern; keine Piercings an Händen und Unterarm [Kat. IB/ IV]. ¡ Bei chronischen Hauterkrankungen überprüfen, ob Kolonisation mit potentiell pathogenen Erregern vorliegt und wenn ja, ob diese eradizierbar ist [Kat. IB]; ggf. Vorstellung beim Betriebs- oder Hausarzt ¡ Überall, wo Händedesinfektion (HD) durchgeführt werden muss, in unmittelbarer Nähe DM-Spender [Kat. IB/IV] -

Voraussetzungen für die Händehygiene ¡ Bei Neuanschaffung bevorzugt handfrei bedienbare Spendersysteme wegen höheren Bedienkomforts + positiver Einflusses auf Compliance [Kat. II] ¡ Sofern keine Einmalgebinde, müssen Außen- und Innenteile des Spenders aufbereitbar sein und so gewartet werden, dass ihre mikrobielle Besiedelung verhindert wird [Kat. II] ¡ Das Anbruchdatum eines Gebindes muss für HDM dokumentiert werden [Kat. IV] ¡ HDM-Spender sollten wegen des Risikos der Kontamination mit nicht wiederbefüllbaren Gebinden (Einmalflaschen) bestückt werden [Kat. II]

Durchführung der Händedesinfektion ¡ Alle Bereiche der Hand für die Dauer deklarierten Einwirkungszeit vom Desinfektionsmittel benetzen, insbesondere Fingerspitzen, Nagelfalze und Daumen [Kat. IB] - wird durch Applikation von etwa 3– 5 ml Desinfektionslösung erreicht. ¡ Sichtbare Kontamination der Hände mit HDM getränktem Papierhandtuch, Zellstoff oder ähnlichem entfernen oder Abspülen - danach HD [Kat. IB]. ¡ Da kurzärmlige Berufs- und Bereichskleidung empfohlen wird [Kat. II], sind im Fall des Kontakts der Unterarme mit potentiell infektiösem Material diese in die Durchführung der Desinfektion einzubeziehen [Kat. II].
![Auswahl der HDM ¡ Ausschließlich Alkohol basiert ¡ Bei Risiko der Weiterverbreitung [Kat. IB] Auswahl der HDM ¡ Ausschließlich Alkohol basiert ¡ Bei Risiko der Weiterverbreitung [Kat. IB]](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-33.jpg)
Auswahl der HDM ¡ Ausschließlich Alkohol basiert ¡ Bei Risiko der Weiterverbreitung [Kat. IB] - behüllter Viren: begrenzt viruzid - Adeno-, Noro-, Rotaviren: begrenzt viruzid Plus oder - Polyomaviren: viruzid ¡ Norovirus-Ausbruch: viruzid (FCV, MNV)

Chirurgische Händedesinfektion ¡ Seifenwaschung nur vor erster OP erforderlich möglichst mit 10 min Abstand zur chirurgischen Händedesinfektion [Kat IB] Kramer A, Hübner N, Below H, Heidecke CD, Assadian O. Improving adherence to surgical hand preparation. J Hosp Inf 2008, 70 Suppl 1: 35 -43. ¡ Für Präparate mit Einwirkungszeit von 1, 5 min zunächst beide Hände benetzen (10 s), dann beide Unterarme (je 5 s), in der sich anschließenden Händedesinfektionsphase (70 s) mittels Einreibeverfahren Benetzungslücken. Hände müssen während der Einwirkzeit benetzt sein - während der Durchführung der Desinfektion keine nicht desinfizierten Hautbereiche z. B. oberhalb Ellenbogengelenk berühren [Kat IB] Hübner NO, Kellner NB, Partecke LI, Koburger T, Heidecke CD, Kohlmann T, Kramer A. Determination of antiseptic efficacy of rubs on the forearm and consequences for surgical hand disinfection. J Hosp Infect 2011, 78(1): 11 -5. ¡ Sterile OP-Handschuhe erst nach vollständiger Trocknung des HDM anlegen, andernfalls erhöhte Perforationsrate + Risiko der Hautirritation [Kat IB]

Risk Assessment der Alkoholresorption ¡ Toxik. resorb. Ethanolmenge im physiol. Bereich (max. 0, 03‰) – 500 ml Apfelsaft ~10 fach höhere Spiegel Kramer A, et al. BMC Infect Dis 2007; 7: 117 ¡ Absorbierte Menge kein Anstieg von Ethylglucuronid, bestätigt Unbedenklichkeit Gessner S, Kramer A, et al. Am J Infect Control. 2016; 44 (9): 999– 1003. ¡ Propanole vergleichbar resorbiert (bis 0, 05‰), aber im Gegensatz zu Ethanol nur in Spuren im Metabolismus gebildet Below H, Kramer A, et al. Am J Infect Control. 2012; 40(3): 250 -7. Alkohol Ethanol Baseline (‰) Anstieg über Baseline 0, 005 6 fach* Propan-1 -ol < 0. 001 90 fach** Propan-2 -ol < 0. 0001 500 fach**

Remanente Zusätze erhöhen nicht die Effektivität alkoholischer HDM und sind nicht harmlos Gegenwärtig eingesetzt: Chlorhexidin, Octenidin, Mecetroniumetilsulfat (MES), 2 -Phenylphenol (OPP), PVPIod, Quats, Triclosan ¡ Zusatz führt zu keiner höheren Wirksamkeit der hyg. HD, weder im Testmodell, noch epidemiologisch ¡ Analog für chir. HD – 2 Studien mit erhöhter Wirksamkeit im HD-Testmodell wegen fehlender Neutralisation nicht aussagekräftig Mulberrry G, et al. Am J Infect Control 2001; 29(6): 377 -82 Olson LK, et al (2012) Am J Infect Control 2012; 40(2): 155 -9 ¡ Metaanalyse mit Einschluss von 2 Studien mit HDM+CHG, 9 Studien mit 23 Datensätzen mit HDM+MES und 1 Studie mit HDM+OPP keine Überlegenheit Kampf G, Suchomel M, Kramer A. Lack of sustained efficacy for alcohol-based surgical hand rubs containing ‘residual active ingredients’ according to EN 12791. J Hosp Inf 2017; 95: 163 -8
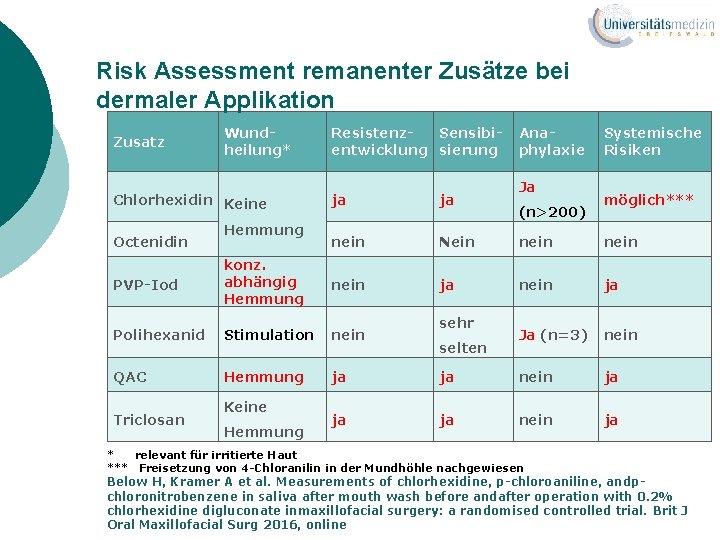
Risk Assessment remanenter Zusätze bei dermaler Applikation Zusatz Wundheilung* Chlorhexidin Keine Octenidin PVP-Iod Hemmung konz. abhängig Hemmung Resistenz. Sensibientwicklung sierung Anaphylaxie Ja Systemische Risiken ja ja nein Nein nein ja Ja (n=3) nein sehr (n>200) möglich*** Polihexanid Stimulation nein QAC Hemmung ja ja nein ja Triclosan Keine Hemmung selten * relevant für irritierte Haut *** Freisetzung von 4 -Chloranilin in der Mundhöhle nachgewiesen Below H, Kramer A et al. Measurements of chlorhexidine, p-chloroaniline, andpchloronitrobenzene in saliva after mouth wash before andafter operation with 0. 2% chlorhexidine digluconate inmaxillofacial surgery: a randomised controlled trial. Brit J Oral Maxillofacial Surg 2016, online

Fazit ¡ Für Zusatz antimikrobiell remanent wirksamer Wirkstoffe wegen ungeklärter Nutzen-Risiko. Bewertung keine Empfehlung [Kat. II] ¡ Kein Einsatz Alkohol basierter Präparate mit Zusatz von PVP-Iod wegen Schilddrüsengefährdung [Kat. IB]

Verbesserung der Compliance der HD und Qualitätssicherung ¡ Verbrauchsdaten erheben und in Qualitätsberichte aufnehmen [Kat. II] ¡ Alle neuen Mitarbeiter zur Händehygiene schulen, bevor sie mit patientennaher Tätigkeit beginnen [Kat. IA/IV] ¡ Mindestens jährlich (zeitnah bei Problemen) Schulung aller Mitarbeiter in Verbindung mit Training (z. B. mit fluoresz. Farbstoff im HDM) [Kat. IB]

Bedeutung des Trainings der Händedesinfektion ¡ Bestimmung der Benetzung ventral + dorsal im cross over - Gruppe 1: 15 bzw. 30 s untrainiert, aber Erläuterung - Gruppe 2: Erläuterung + Trainingsphase Gruppe Tag 1 Tag 2 Tag 3 Tag 4 1 (n=20) 15 s 30 s untrainiert 2 (n=20) ¡ ¡ ¡ 30 s 15 s trainiert 30 s 15 s Applikation UV-fluoresz. Alkohol Lufttrocknung 30 s Standard. Aufnahmetechnik + Computerauswertung (software package analy. SIS pro (Olympus)
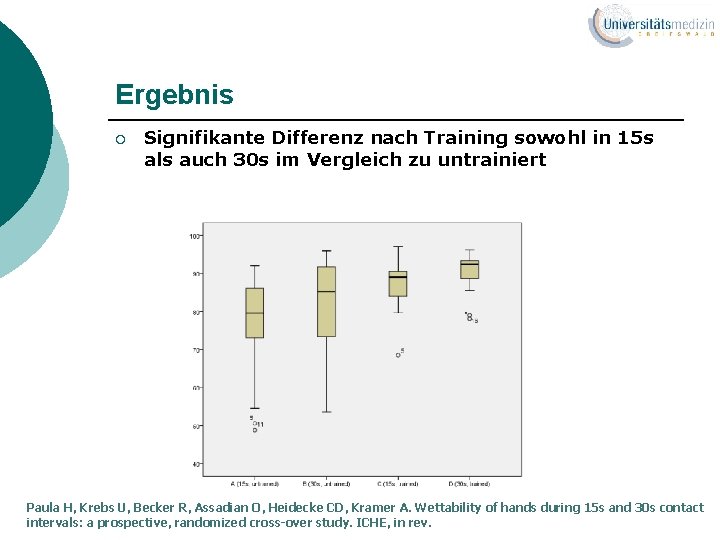
Ergebnis ¡ Signifikante Differenz nach Training sowohl in 15 s als auch 30 s im Vergleich zu untrainiert Paula H, Krebs U, Becker R, Assadian O, Heidecke CD, Kramer A. Wettability of hands during 15 s and 30 s contact intervals: a prospective, randomized cross-over study. ICHE, in rev.
![Compliance Multimodale Interventionsprogramme sind besonders effektiv zur Förderung der Compliance [Kat. IA]: ¡ regelmäßige Compliance Multimodale Interventionsprogramme sind besonders effektiv zur Förderung der Compliance [Kat. IA]: ¡ regelmäßige](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-42.jpg)
Compliance Multimodale Interventionsprogramme sind besonders effektiv zur Förderung der Compliance [Kat. IA]: ¡ regelmäßige Personalfortbildungen ¡ Verbrauchsmessung mit Ergebnisrückmeldung ¡ Verbesserung der Verfügbarkeit von HDM ¡ Nutzung von Erinnerungs- und Werbematerialien ¡ sichtbare Unterstützung durch die Leitung Zur nachhaltigen Verbesserung der Compliance nimmt die Prozessoptimierung eine Schlüsselfunktion ein, indem durch optimalen Workflow die Anzahl der Indikationen zur Händedesinfektion reduziert werden kann [Kat. IB]

Einmalhandschuhe ¡ MP: Bei vorhersehbarem oder wahrscheinlichem Kontakt mit kritischen Krankheitserregern sowie bei möglicher Verunreinigung mit Körperausscheidungen, Sekreten und Exkreten [Kat. IB/IV] ¡ PSA- Einmalhandschuh - Schutz vor Chemikalieneinwirkung (Flächendesinfektion) - Strahlenschutz - Schutz vor Biostoffen

Umgang mit als MP deklarierten Handschuhen ¡ Einmalhandschuhe auf vollständig trockenen Händen anlegen [Kat. II] ¡ Wechsel der Handschuhe korreliert mit Indikationen zur Händedesinfektion. Immer, wenn die Indikation zur Händedesinfektion gegeben ist, aber Handschuhe getragen werden, sollen Handschuhe gewechselt werden [Kat. IB] ¡ Nach Ablegen von Einmalhandschuhen Händedesinfektion [Kat. IB]. Für Schutzhandschuhe trifft das nur zu, wenn sie zugleich mit der Indikation des Schutzes vor Mikroorganismen eingesetzt wurden.

Aufbereitung von Spendern für Handwaschpräparate ¡ Außen- + Innenteile müssen aufbereitbar und Einweggebinde einsetzbar sein [Kat. IB] ¡ Sofern aufbereitbare Spendersysteme eingesetzt werden, ist bei der Auswahl darauf zu achten, dass Hersteller Vorschrift zur Aufbereitung bereitstellt [Kat. IV]. ¡ Aufbereitung manuell oder maschinell; Umfang und Kontrollfrequenz im hauseigenen Hygieneplan festlegen [Kat. IB]. Sichtbare Verunreinigungen des äußeren Gehäuses und aller ohne weitere Manipulation zugänglichen Teile sowie Tropfnasen am Auslass durch Wischdesinfektion beseitigen [Kat. IB].

Hautschutz - prosp. Rand. cross-over Studie Parameter Ohne HS und mit HS und HP HP Signifikanz Hautfeuchtigkeit 34, 5 ± 11, 8 43, 2 ± 11, 8 0. 0006 Log 10 Reduktion Sofortwert 2, 8 ± 1, 94 2, 0 ± 1, 83 0, 14 1, 6 ± 2, 4 1, 8 ± 2, 4 0, 68 nach 3 h Kein Einfluss auf Mikroperforationsrate der OP-Handschuhe Nach 8 d wurde Hautfeuchtigkeit verbessert von „sehr trocken“ zu „trocken“ und z. T. zu „normal“ Harnoß JC, Brune L, Ansorg J, Heidecke CD, Assadian O, Kramer A. Practice of skin protection and skin care among German surgeons and influence on the efficacy of surgical hand disinfection and surgical glove perforation. BMC Infect Dis 2014 10; 14: 315
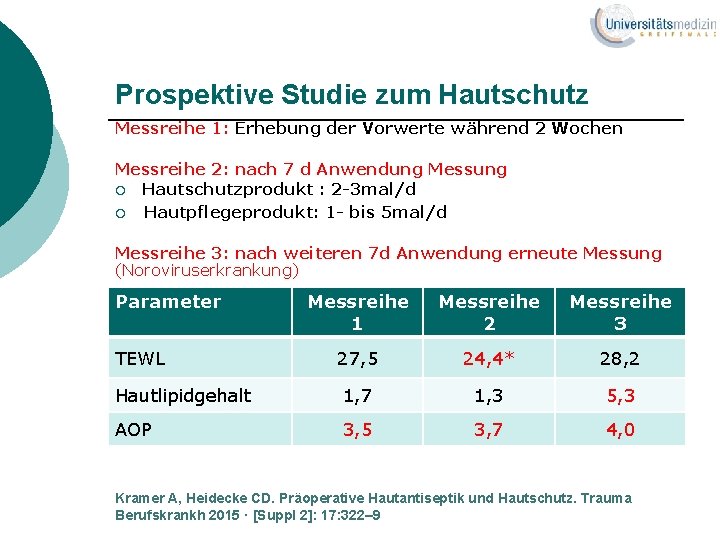
Prospektive Studie zum Hautschutz Messreihe 1: Erhebung der Vorwerte während 2 Wochen Messreihe 2: nach 7 d Anwendung Messung ¡ Hautschutzprodukt : 2 -3 mal/d ¡ Hautpflegeprodukt: 1 - bis 5 mal/d Messreihe 3: nach weiteren 7 d Anwendung erneute Messung (Noroviruserkrankung) Parameter Messreihe 1 Messreihe 2 Messreihe 3 27, 5 24, 4* 28, 2 Hautlipidgehalt 1, 7 1, 3 5, 3 AOP 3, 5 3, 7 4, 0 TEWL Kramer A, Heidecke CD. Präoperative Hautantiseptik und Hautschutz. Trauma Berufskrankh 2015 · [Suppl 2]: 17: 322– 9

Hautschutzplan ¡ ¡ ¡ Zu Dienstbeginn kurze Händewaschung mit gründlicher Händetrocknung, danach Hautschutzcreme gleichmäßig über Hände einschließlich Fingerzwischenräume verteilen Nach größeren Arbeitsunterbrechungen, z. B. Mittagspause, erneut Hautschutzcreme Am Arbeitsende Hautpflegecreme bei beginnenden Hautschäden betriebsärztlichen Dienst konsultieren Durchführung der hygienischen Händedesinfektion bei Indikation, unabhängig davon, ob vorher Hautschutzpräparat angewendet wurde Bei Umgang mit irrititativen Noxen (z. B. Flächendesinfektion, Instrumentenaufbereitung) Schutzhandschuhe (keine Untersuchungshandschuhe)

Fachspezifische Maßnahmen zur SSI Prävention ¡ ¡ Eingriffsraum oder OP-Einheit? Identifizierung von Patienten mit erhöhtem Infektionsrisiko Präoperative Antiseptik PAP

Anforderungen an OP- Räume (KRINKO 2007) ¡ ¡ ¡ ¡ ¡ Abtrennung der OP-Abteilung vom übrigen Krankenhaus (IB) Personalschleuse (IB) Patientenübergaberaum oder –fläche (IB), alternativ Umbettung in Einleitungszone (III) Innerhalb der OP-Abteilung keine Trennung der Flurwege (für Patienten, Personal, Güter etc. ) mit Ausnahme ausgewiesener Sterilgutflure (IB) 1 OP-Tisch/ OP-Raum (IB) Räume (IB): Personalschleuse, Aufenthaltsraum; unreiner Arbeitsraum, Entsorgungs-Übergaberaum, Raum für Putzmittel diese drei Räume können kombiniert werden; ggf. Vorbereitungsraum für Instrumentiertische, Patientenumkleide, Aufwachraum Flächen oder Räume (IB): Narkoseeinleitung und -ausleitung entweder im OP oder in separaten Räumen/Flächen, Entsorgung, Händewaschung und -desinfektion, Lager für saubere Geräte, Sterilgut u. a. , Bettenabstellplatz, Übergabe reiner Güter, Notfalllabor, Dokumentations – und Verwaltungsaufgaben Keine Wasserarmaturen und Bodeneinläufe im OP (Kat IB) Nach jeder OP Desinfektion patientennaher + sichtbar kontam. Flächen sowie des begangenen Fußboden im OP, nach Betriebsende Desinfektion der Fußbodenflächen + potentiell kontam. Flächen in allen Räumen der OP-Abteilung (IB)

Eingriffsraum Er übernimmt folgende Funktionen: - Eingriff, Patientenvor- und nachbereitung - Herrichten der Instrumente, Einkleidung, Händedesinfektion Raumklasse II, d. h. Fensterlüftung; falls Kühlung erforderlich, sind Split-Kühlgeräte möglich (häufig deckenhängend montiert) – zur Verhinderung der Kontamination der Raumluft durch kontaminiertes Kondensat muss dieses in gesonderter Leitung über Rohrunterbrecher direkt dem Abwasser zugeführt werden ¡ Wände nicht abwaschbar, alle Oberflächen leicht zu reinigen + desinfizierbar ¡ Vorhänge an Fenstern und Bodenabfluss zulässig ¡ Handwaschbecken kann im Unterschied zur OP-Einheit in den Raum integriert werden, wenn ausreichender Spritzschutz ¡ Obgleich Eingriffsräume gegenüber anderen Räumen abgeschlossen sein müssen, müssen sie nicht in separater Einheit untergebracht sein ¡ ¡ ¡ Instrumentenlagerung in staubgeschützten Schränken. Offene Lagerhaltung ist im Eingriffsraum nicht zulässig. Umkleidemöglichkeit für das Personal (einschließlich Möglichkeit zur Händedesinfektion und zur Entsorgung) Flächen zur Lagerung, Entsorgung und Aufbereitung von Geräten bzw. Verbrauchsmaterial, Umkleidemöglichkeit für Patienten ggf. Ruheraum für Patienten

Fazit ¡ Bei Laserchirurgie bauliche Mischung aus OP und Eingriffsraum in Abstimmung mit Krankenhaushygieniker und Gesundheitsamt ¡ Keine RLTA erforderlich, aber lokale Absaugung von Surgical Smoke

Studie zur mikrobiellen Belastung im Vergleich aseptischer/ septischer OP Studiendesign: Prospektive, vergleichende Beobachtungsstudie zur mikrobiellen Belastung in einem OP ohne RLTA mit zufälligem Wechsel zwischen aseptischen und septischen allgemein- und viszeralchirurgischen Operationen

Erneute Studie zur Klärung der Fragestellung Analyse während und nach ¡ 16 septischen Operationen: 6 Eingriffe bei Perforationen, Ileus und Gallenblasenempyem, 5 Jetlavagen bei massiven Haut-Weichteil-Infektionen, 3 Laparotomien bei Anastomoseninsuffizienz ohne bzw. mit Abszess und 2 Eingriffe bei infizierten Fisteln bei M. Crohn ¡ 14 aseptischen Operationen: Eingriffe an Leber, Pankreas und Darm sowie 3 offene Leistenhernien Merkmal Bei sept. Op (16) Bei asept. OP (14) Durchschn. Personenzahl im OP 7, 6 + 2, 1 8, 1 + 1, 4 Dauer aller OPs (min) 1125 2645 Durchschn. Dauer je OP (min) 70 + 72, 9 189 ± 106. 2
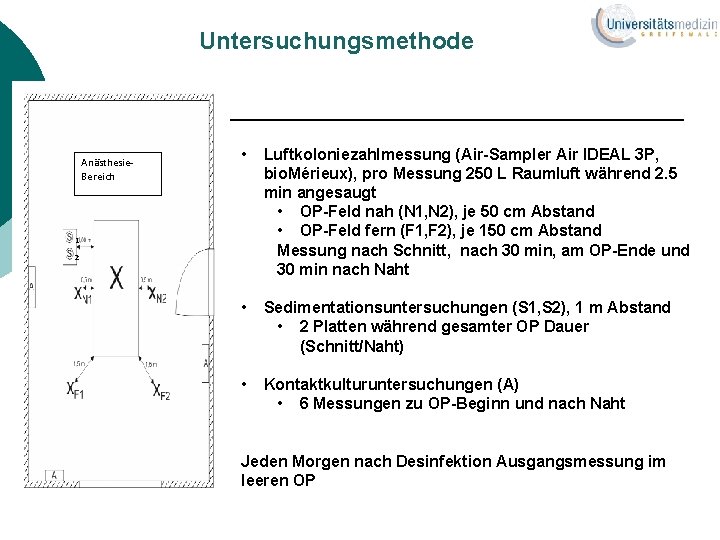
Untersuchungsmethode Anästhesie. Bereich • Luftkoloniezahlmessung (Air-Sampler Air IDEAL 3 P, bio. Mérieux), pro Messung 250 L Raumluft während 2. 5 min angesaugt • OP-Feld nah (N 1, N 2), je 50 cm Abstand • OP-Feld fern (F 1, F 2), je 150 cm Abstand Messung nach Schnitt, nach 30 min, am OP-Ende und 30 min nach Naht • Sedimentationsuntersuchungen (S 1, S 2), 1 m Abstand • 2 Platten während gesamter OP Dauer (Schnitt/Naht) • Kontaktkulturuntersuchungen (A) • 6 Messungen zu OP-Beginn und nach Naht 1 2 Jeden Morgen nach Desinfektion Ausgangsmessung im leeren OP

Sedimentation während gesamter OP-Dauer Parameter S 1/2, Kb. E/m 2/min Septisch Aseptisch MW±SA 45. 3± 22. 0 48. 7± 18. 5 32 (n) 28 (n) Aus statistischer Sicht keine Hinweise auf Gruppenunterschiede P-Wert 0. 603
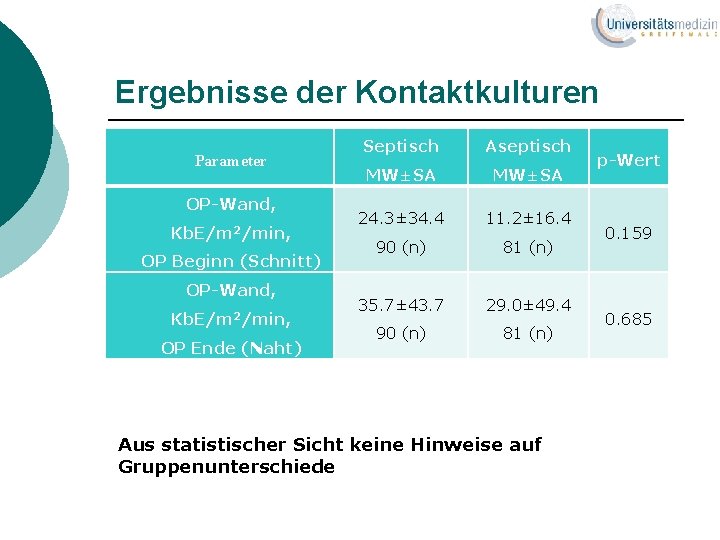
Ergebnisse der Kontaktkulturen Parameter OP-Wand, Kb. E/m 2/min, OP Beginn (Schnitt) OP-Wand, Kb. E/m 2/min, OP Ende (Naht) Septisch Aseptisch MW±SA 24. 3± 34. 4 11. 2± 16. 4 90 (n) 81 (n) 35. 7± 43. 7 29. 0± 49. 4 90 (n) 81 (n) Aus statistischer Sicht keine Hinweise auf Gruppenunterschiede p-Wert 0. 159 0. 685
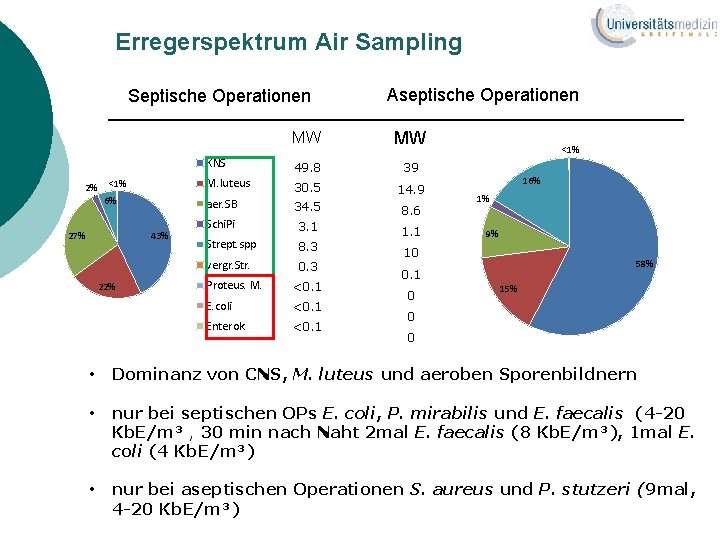
Erregerspektrum Air Sampling Septische Operationen 2% <1% 6% 43% 27% 22% Aseptische Operationen MW MW KNS 49. 8 39 M. luteus 30. 5 14. 9 aer. SB 34. 5 Schi. Pi 8. 6 3. 1 Strept. spp 1. 1 8. 3 vergr. Str. 0. 3 Proteus. M. <0. 1 E. coli <0. 1 Enterok. <0. 1 <1% 16% 1% 9% 10 58% 0. 1 0 15% 0 0 • Dominanz von CNS, M. luteus und aeroben Sporenbildnern • nur bei septischen OPs E. coli, P. mirabilis und E. faecalis (4 -20 Kb. E/m³ , 30 min nach Naht 2 mal E. faecalis (8 Kb. E/m³), 1 mal E. coli (4 Kb. E/m³) • nur bei aseptischen Operationen S. aureus und P. stutzeri (9 mal, 4 -20 Kb. E/m³)
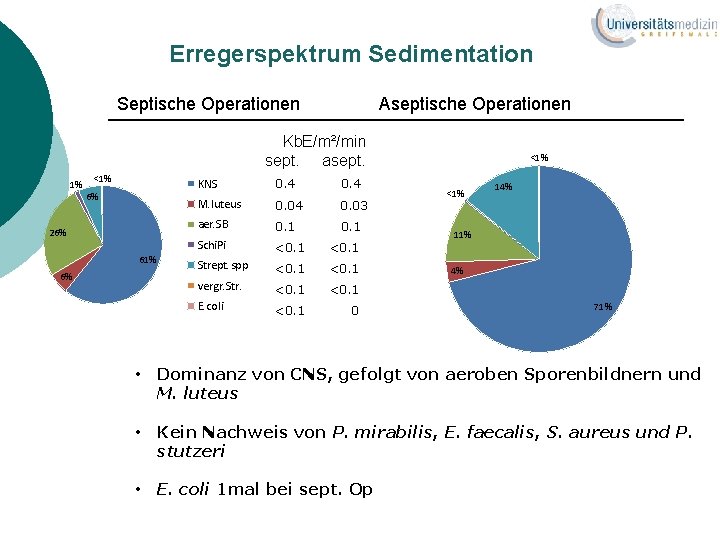
Erregerspektrum Sedimentation Septische Operationen Aseptische Operationen Kb. E/m²/min sept. asept. 1% <1% 6% 26% 61% 6% KNS 0. 4 M. luteus 0. 04 0. 03 aer. SB 0. 1 Schi. Pi <0. 1 Strept. spp <0. 1 vergr. Str. <0. 1 E. coli <0. 1 0 <1% 14% 11% 4% 71% • Dominanz von CNS, gefolgt von aeroben Sporenbildnern und M. luteus • Kein Nachweis von P. mirabilis, E. faecalis, S. aureus und P. stutzeri • E. coli 1 mal bei sept. Op

Schlussfolgerungen • Aus vereinzeltem Vorkommen von E. coli, E. faecalis und P. mirabilis bei sept. OPs innerhalb 30 min nach OP-Ende kann keine höhere Gefährdung abgeleitet werden. Selbst in 50 cm Entfernung vom OP-Feld nur einmal 2 Kb. E E. coli, während P. mirabilis und E. faecalis nicht OP-Tisch nah sedimentierten. • Selbst bei Verbleib einzelner Erreger in der Raumluft bis zur nächsten OP wird Infektionsdosis für SSI deutlich unterschritten.

Mund-Kiefer-Gesichts-Chirurgie Beispiele für Eingriffe Raumklasse II ¡ Laminektomie ¡ Freilegung und/oder Entfernung eines retinierten, verlagerten oder tief zerstörten Zahns ohne oder durch Osteotomie ¡ Entfernung eines vollständig impaktierten Zahns durch Osteotomie oder Entnahmeosteotomie zur Zahntransplantation ¡ Osteotomie zur Entfernung tiefliegender Fremdkörper oder Sequester aus dem Kiefer ¡ Lippen- oder Zungenbandplastik ¡ Mundboden- oder totale Vestibulumplastik, je Kieferhälfte ¡ Fixation eines gebrochenen Kiefers durch Osteosynthese oder Aufhängungen ¡ Partielle Resektion des Ober- und Unterkiefers, auch Segmentosteotomie

Mund-Kiefer-Gesichts-Chirurgie Beispiele für Operationen Raumklasse Ib ¡ Partielle Resektion des Ober- und Unterkiefers, auch Segmentosteotomie ¡ Resektion und Rekonstruktion bei Malignomen im Kopf-Hals-Bereich

Hygienemaßnahmen nach jedem Eingriff Nach der OP ¡ Instrumente ohne lange Zwischenlagerung aufbereiten ¡ Nach jeder OP Desinfektion aller patientennahen Flächen + begangener Fußbodenbereich Am Ende des OP-Programms ¡ Desinfektion der OP-Einheit: OP-Tisch und OPLampen, Mobiliar, Armaturen, Handgriffe, Tastaturen, Kommunikationsgeräte (Telefone, Sprechanlage etc. ), Lichtschalter, Fußboden einschließlich Stoß- und Scheuerleisten ¡ abschließend Reinigungswagen aufbereiten ¡ Wände > wöchentlich

Aufbereitung von Medizinprodukten (MP) Aufbereitung von MP gilt als voll beherrschbares Risiko. ¡ Ordnungsgemäße Aufbereitung wird vermutet bei Beachtung der gemeinsamen Empfehlung KRINKO/ Bf. Ar. M zur Aufbereitung von MP [2012] ¡ Für die Aufbereitung ist ein QM mit Risikoklassifizierung der MP, Festlegung aller Aufbereitungsschritte, der Verantwortlichkeit und der Dokumentation zu definieren. ¡ Bei Aufbereitung durch Andere Rechte und Pflichten des Betreibers und Auftragnehmers sowie Modalitäten der Übergabe, Rückgabe und Aufbereitung der MP vertraglich fixieren. Das beauftragte Unternehmen hat ein QM-System nachzuweisen und muss gemäß § 10 und § 25 MPG zugelassen sein. ¡ Das MPG verlangt validierte Verfahren. Allerdings ist manuelle Aufbereitung nach wie vor zulässig. In diesem Fall müssen die Reinigung und Desinfektion nach dokumentierter SOP mit auf Wirksamkeit geprüften, auf das MP abgestimmten Mitteln und Verfahren durchgeführt werden. Die SOPs müssen die kritischen Verfahrensschritte benennen; im Rahmen periodischer Prüfungen soll für diese die Wirksamkeit der Maßnahmen belegt werden. Wegen der höheren Sicherheit und Reproduzierbarkeit, aber auch wegen des Personalschutzes, sind maschinelle Reinigungs-Desinfektions-Verfahren zu bevorzugen.

Einstufung für die Aufbereitung unkritisch Reinigung (R) + Desinfektion (D); mit Wirkungsbereich der RKI-Liste A, ggf. AB (A = Bakterien, B = Viren) semikritisch A R + D (AB) semikritisch B Vorreinigung (V) direkt nach Anwendung, danach R + D, bevorzugt maschinell inclusive Lumenerfassung kritisch A ggf. V danach R + D danach Dampfsterilisation B V direkt nach Anwendung; danach grundsätzlich maschinelle R + D (falls manuell, Sicherstellung standardisierter und reproduzierbarer Reinigung mit nachgewiesener Wirkung (einschließlich der inneren Oberflächen); abschließend Dampfsterilisation kritisch C V direkt nach Anwendung; danach maschinelle R + D, Voraussetzung für nicht-thermische Sterilisationsverfahren ist zertifiziertes QMSystem
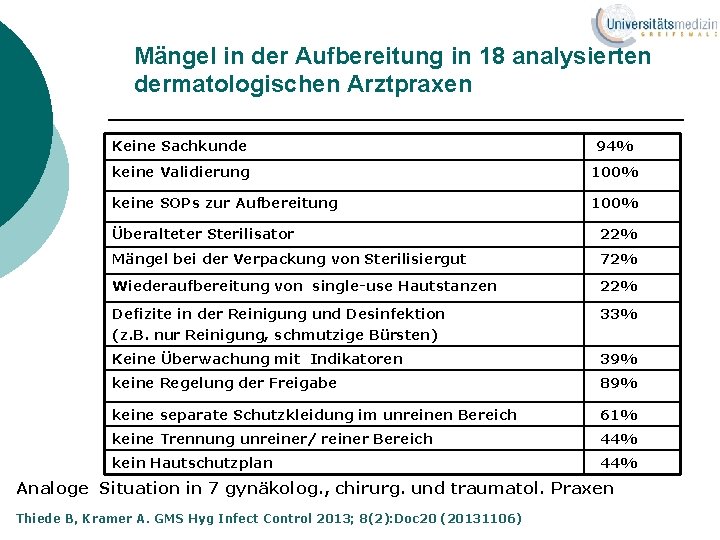
Mängel in der Aufbereitung in 18 analysierten dermatologischen Arztpraxen Keine Sachkunde 94% keine Validierung 100% keine SOPs zur Aufbereitung 100% Überalteter Sterilisator 22% Mängel bei der Verpackung von Sterilisiergut 72% Wiederaufbereitung von single-use Hautstanzen 22% Defizite in der Reinigung und Desinfektion (z. B. nur Reinigung, schmutzige Bürsten) 33% Keine Überwachung mit Indikatoren 39% keine Regelung der Freigabe 89% keine separate Schutzkleidung im unreinen Bereich 61% keine Trennung unreiner/ reiner Bereich 44% kein Hautschutzplan 44% Analoge Situation in 7 gynäkolog. , chirurg. und traumatol. Praxen Thiede B, Kramer A. GMS Hyg Infect Control 2013; 8(2): Doc 20 (20131106)

Anforderungen an die Aufbereitung ¡ Eigener Bereich mit Trennung unrein/rein ¡ Behandlungsbereich vom Aufbereitungsbereich trennen (DAHZ 2010) ¡ Fest installierte MP im Eingriffsraum aufbereiten ¡ Räume zur Aufbereitung ebenso wie Behandlungsräume ausreichend natürliche Lichtquellen und Lüftungsmöglichkeiten Mitarbeiter ohne abgeschlossene Ausbildung zur ZFA, Zahnarzthelferin oder Stomatologischen Schwester dürfen nicht mit der Aufbereitung und Freigabe von MP ab kritisch B betraut werden, es sei denn, die Sachkunde kann in geeigneter Form nachgewiesen werden, z. B. durch Erwerb der Sachkunde zur Aufbereitung von MP

Aufbereitung Umfasst in der Regel folgende Einzelschritte ¡ Sachgerechte Vorbereitung (z. B. Vorbehandeln, Sammeln, Vorreinigen und ggf. Zerlegen) der angewendeten MP und zügiger, sicherer, Verletzungen, Kontaminationen und Beschädigungen vermeidender Transport zur Aufbereitung ¡ Reinigung, ggf. Zwischenspülung, Desinfektion, Spülung und Trocknung ¡ Prüfung auf Sauberkeit und Unversehrtheit (z. B. Korrosion, Materialbeschaffenheit), ggf. Wiederholung des vorigen Schritts, und Identifikation, z. B. zur Entscheidung über erneute Aufbereitung bei deren zahlenmäßiger Begrenzung ¡ Pflege und Instandsetzung ¡ Funktionsprüfung ¡ Je nach Erfordernis Kennzeichnung ¡ Verpacken ¡ Je nach Erfordernis Sterilisation ¡ Dokumentierte Freigabe. Vom Betreiber ist die Dokumentation (SOP) des gesamten Bereichs der Sterilgutversorgung zu erstellen.

Identifizierung endogener Infektionsrisiken ¡ Präoperativ sind im OP-Gebiet lokalisierte Infektionen zu sanieren. ¡ Gleiches gilt für bakterielle Hautinfektionen an anderer Lokalisation, weil sich die bakterielle Infektionsflora über die Körperoberfläche verteilt. ¡ Bei beginnender oder florider HSV-1 -Infektion sind laserchirurgische Eingriffe kontraindiziert. ¡ Präoperativ empfiehlt sich die risikobasierte Identifikation nasaler Träger von (S. aureus) MRSA, um bei Kolonisierung zunächst antiseptische Sanierung
![Hautantiseptik [Kat. IA] Kriterien für die Wirkstoffauswahl: Aus ethischen Gründen keine epidemiologische Level-I Evidenz, Hautantiseptik [Kat. IA] Kriterien für die Wirkstoffauswahl: Aus ethischen Gründen keine epidemiologische Level-I Evidenz,](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-71.jpg)
Hautantiseptik [Kat. IA] Kriterien für die Wirkstoffauswahl: Aus ethischen Gründen keine epidemiologische Level-I Evidenz, Evidenz abgeleitet aus ¡ Infektionskomplikationen bei Unterlassung ¡ unterschiedliche Wirksamkeit auf der Haut abhängig vom Antiseptikum ¡ unterschiedliche SSI- bzw. CABSI-Raten in Abhängigkeit vom Antiseptikum Vor Injektion/ Punktion Mittel der Wahl Alkohol-basierte Hautantiseptika ohne remanenten Zusatz Für ZVK-und PVK-Pflege + präoperative Hautantiseptik Alkohole mit Zusatz eines remanenten Wirkstoffs - z. B. Octenidin [PVP-Iod] oder Chlorhexidin - verstärken die Langzeitwirkung + sign. Senkung CABSI Da in den USA und vielen europäischen Staaten entweder PVP-Iod oder Chlorhexidindigluconat (CHX) eingesetzt wird, wurden fast alle Studien mit diesen Wirkstoffen durchgeführt, Octenidin ist in Kombination mit Alkoholen genauso effektiv bzw. wirksamer. * *Koburger T, Hübner NO, Braun M, Siebert J, Kramer A. J Antimicrob Chemother 2010; 65(8): 1712 -9.

Chlora. Prep – Standardisierung der Hautantiseptik 2 % Chlorhexidin in 70% iso-Propanol + Applikator assistierte Applikation durch 30 s mechanisches Wischen, danach soll Haut 1, 5 min benetzt bleiben (alternativ ist das Vorgehen mit Tupfer und Kornzange analog mit gleicher Effektivität standardisierbar) Sorgfältige Trocknung; ansonsten Risiko der Stichflamme Ulmer M, J. Lademann, A. Patzelt, A. Kramer, T. Koburger, O. Assadian, G. Daeschlein, B. Lange-Asschenfeldt. Skin Pharmacol Physiol 2014; 27: 283– 92.

Signifikant höhere Wirksamkeit von Alkoholen mit remanentem Zusatz zur Prävention von SSI Vergleich Studientyp Ergebnis 10 % wässr. PVP-I (A) vs. 2 % Chx in 70% iso-P (B)1 Randomisiert (Viszeralchir. ) B sign. wirksamer 10 % PVP-I (A) vs. 2 % Chx (B) beides in 70% Eth. 2 randomisiert prospektiv (elekt. plast. Chirurgie) B tendenziell wirksamer 10 % wässr. PVP-I Waschung, danach 10% PVP-I in 65% Ethanol (A) vs. Chx 2% Waschung, danach 70% Ethanol (B)3 retrospektiv (elektive gyn. Laparotomie) B sign. wirksamer o Wässrige PVP-Iod-Lösung sign. schlechter wirksam als alkohol. Chx-Lösungen Darouiche et al. NEJM 2010; 362: 18 -26. Veiga et al. Plast Reconstr Surg 2008; 122(5): 170 e-171 e. 3 Levin I, et al. J Womens Health 2011, 20(3): 321 -4. 1 2

Perioperative Hautantiseptik ¡ SSI-Rate 3, 5 vs. 3, 8%, 30 -fach geringes SSI-Risiko (adjustierte OR) Bazzi A, et al. Chlorhexidine-alcohol compared with povidone-iodine für surgicalsite antisepsis after abdominal heysterectomy. Am J Obstetr Gyn 2016, S 463

Ganzgesicht-LSR mit CO 2 -Laser/Pilotstudie 4 Pat. ohne Proph. 2 lokale Staph. -Inf. ¡ 4 weitere Pat. Gram-pos. orale Proph. nach 2 d alle Kulturen neg. ¡ 1 Pat. (außerhalb der Studie) mit Gram-pos. Antib. Proph. Gram-neg. Inf. Empfehlung: Schmalspektrum Gram-pos. orale Ross EV, Amesbury EC, Barile A, Proctor-Shipman L, Feldman D. Incidence of postoperative infection or positive culture after facial laser resurfacing: a pilot study, a case report, and a proposal for a rational approach to antibiotic prophylaxis. J Am Acad Dermatol 1998; 39(6): 975– 81.

PAP bei LSR ¡ In Ermangelung eines RCT oder Cochrane-Analyse widersprechende Auffassungen zur antibakteriellen PAP von Verzicht bis zu 6 d postoperativ Da die meisten bakteriellen Infektionen innerhalb der ersten 7 d bzw. bei C. albicans bis zu 14 d postoperativ auftreten, schlussfolgern Gaspar et al. (2001), dass PAP gegen S. aureus zwar nützlich, aber nicht essenziell ist, weil durch sorgfältige Wundversorgung und postoperatives tägliches Patientenmonitoring mit bakteriologischem Abstrich Infektion rechtzeitig erkennbar ist. Gaspar C, Vincuillo C, Elliott T. Antibiotic prophylaxis for full-face laser resurfacing. Is it necessary? Arch Dermatol 2001; 137: 313

The Role of Antibiotics in Cutaneous Surgery The use of antibiotics in cutaneous surgery is a subject that remains controversial. While the treatment of surgical site infections is relatively straight forward, the use of prophylactic antibiotics in cutaneous surgery remains more nebulous. The most recent evidence suggests that antibiotic prophylaxis is likely not needed in most circumstances, given the low rate of bacteremia in sterile and clean dermatologic procedures. The risks of antibiotic exposure must be carefully evaluated against the likelihood of infection and the potential associated morbidity. The decision of whether or not to use antibiotics for prophylaxis should be carefully considered and individualized to each patient's particular situation. Winstanley DA. Medscape; Updated: Nov 05, 2015 http: //www. medscape. com/public/about

Fazit ¡ Keine PAP bei dermatol. -chir. Eingriffen ohne vorliegende Infektion; ebenso bei nicht ablativen und ablativen laserchir. Eingriffe ¡ Bei Durchtrennung der Mundschleimhaut PAP ¡ Bei vorliegender Infektion PAP mit nachfolgender Antibiose bis ther. Erfolg Wright TI et al. Antibiotic prophylaxis in dermatologic surgery: Advisory statement 2008. J Am Acad Dermatol 2008; 59 (3): 464 -73.

Indikationen für PAP ¡ Bei hohem Infektionsrisiko, z. B. Immunsuppression und hohem Endokarditisrisiko, antibakterielle PAP indiziert (Metelitsa u. Alster 2010). ¡ Bei Ganzgesichts- und Regional-LSR empfehlen Ross et al. (1998) PAP mit Wirkungsspektrum gegen Gram-positive Bakterien. ¡ Schließlich erscheint PAP nach in der Vergangenheit im Gesichtsbereich abgelaufenen bakteriellen Infektionen sinnvoll.

HSV ¡ Zur Verhinderung einer Aktivierung von HSV-1 für Patienten mit rezidivierenden HSVInfektionen im Gesichtsbereich sowie bei ablativer Behandlung des gesamten Gesichts antivirale Prophylaxe 1 d präoperativ und bis 14 d postoperativ ¡ n = 120, Valacyclovir 500 mg 2 x/d für 10 oder 14 d beginnend 1 d präop. – keine HSV-Inf. Beeson WH, Rachel JD. Valacyclovir prophylaxis for herpes simplex virus infection or infection recurrence following laser skin resurfacing. Dermatol Surg 2002; 28: 331 -6

Postoperative Antiseptik Polihexanid zur Nachbehandlung von Laserwunden nach ablativen CO 2 Lasern möglich ¡ führt nicht zu lokalen Reizerscheinungen, brennt weder auf der Wunde noch auf der Haut ¡ beeinträchtigt auch bei langfristiger Applikation nicht die Bildung von Granulationsgewebe und behindert nicht die auch nach aggressiven Lasern ¡ Kein Silbersulfadiazin Rümmelein B. Hautpflege nach Lasertherapie. Haut 2014; 6: 232 -7 ¡ Sofern ein Wundbehandlungsmittel verwendet wird, ist „double dipping“ zu unterlassen (Christian et al. 2000)

Therapeutische Antiseptik ¡ Bei ersten Anzeichen einer SSI polihexanidhaltige Antiseptika bzw. Wundauflagen Mittel der Wahl

Postop. Pruritus ¡ War sign. assoziiert (n=12) mit Nachweis von Candida-, Aureobasidium- und Fusarium spp. antifungielle Proph. kann hilfreich sein Alam M, Pantanowitz L, Harton AM, et al. A prospective trial of fungal colonization after laser resurfacing of the face: correlation between culture positivity and symptoms of pruritus. Dermatol Surg 2003; 29: 255 -60.

Fachübergreifende Maßnahmen zur Prävention von SSI mit möglicher Relevanz für Lasermedizin

Evidenzkategorien der KRINKO (2010) Evidenzstärke als Handlungsgrundlage Die Umsetzung der Multibarrierenstrategie wird nur dann hohe Compliance erfahren, wenn jede Maßnahme im Konsens aller Beteiligten anhand der verfügbaren Evidenz festgelegt und ihre Einhaltung fortlaufend überprüft wird Von der KRINKO empfohlene Kategorisierung ¡ IA: Empfehlung basiert auf gut konzipierten systematischen Reviews oder einzelnen hochwertigen randomisierten kontrollierten Studien ¡ IB: Empfehlung basiert auf klinischen oder hochwertigen epidemiologischen Studien + strenge, plausible, nachvollziehbare theoretische Ableitung ¡ II: Empfehlung basiert auf hinweisenden Studien/Untersuchungen + strengen, plausiblen und nachvollziehbaren theoretischen Ableitungen ¡ III: Maßnahmen, über deren Wirksamkeit nur unzureichende oder widersprüchliche Hinweise vorliegen, deshalb ist keine Empfehlung möglich ¡ IV: Anforderungen, Maßnahmen und Verfahrensweisen, die auf Grund geltender Rechtsvorschriften zu beachten sind
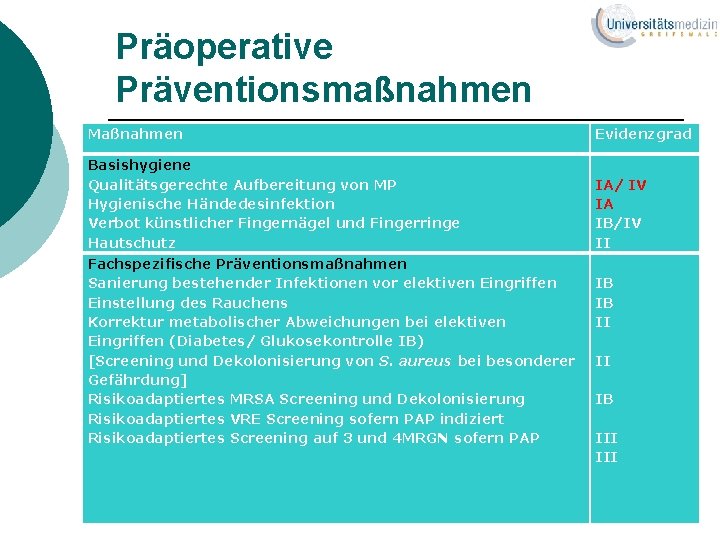
Präoperative Präventionsmaßnahmen Maßnahmen Evidenzgrad Basishygiene Qualitätsgerechte Aufbereitung von MP Hygienische Händedesinfektion Verbot künstlicher Fingernägel und Fingerringe Hautschutz IA/ IV IA IB/IV II Fachspezifische Präventionsmaßnahmen Sanierung bestehender Infektionen vor elektiven Eingriffen Einstellung des Rauchens Korrektur metabolischer Abweichungen bei elektiven Eingriffen (Diabetes/ Glukosekontrolle IB) [Screening und Dekolonisierung von S. aureus bei besonderer Gefährdung] Risikoadaptiertes MRSA Screening und Dekolonisierung Risikoadaptiertes VRE Screening sofern PAP indiziert Risikoadaptiertes Screening auf 3 und 4 MRGN sofern PAP IB IB II II IB III

Perioperative Maßnahmen Basishygiene Desinfektion patientennaher Flächen Bereichskleidung Sterile Schutzkleidung MNS vor Betreten des OP, Wechsel nach jeder OP, bei Durchfeuchtung oder Verschmutzung Fachspezifische Präventionsmaßnahmen Hautantiseptik Verzicht auf Rasur, ggf. Clipping Perioperative Antibiotikaprophylaxe (PAP) Chirurgische Händedesinfektion Begrenzung der Personenanzahl und – bewegung im OP Erregerdichte OP-Abdeckung Screening des OP-Teams bei Ausbruch von SSI durch S. aureus oder A-Streptokokken Ausschluss von Mitarbeitern mit Hautinfektionen an Gesicht, Händen und Unterarmen an der Operation Sterile OP-Handschuhe Evidenzgrad IB II/IV IB IB IA IA IA IB IB IB

Risiken der Rasur ¡ ¡ Rasur erhöht Risiko für SSI, bedingt durch mikroskopisch kleine Läsionen der Haut, die später als Fokus für bakterielle Streuung dienen elektronenmikroskopischer Nachweis, dass Haut durch Rasur sign. mehr alteriert wird als durch Clipping Hamilton et al. Preoperative hair removal. Can J Surg. 1977; 20(3): 274 -5 ¡ Geringere SSI-Rate nach Clipping Alexander et al. The influence of hair-removal methods on wound infections. Arch Surg 1983; 118(3): 347 -52. Kjonniksen et al. Preoperative hair removal - a systematic literature review. AORN J 2002; 75(5) 928 -38, 40. Niel-Weise et al. Hair removal policies in clean surgery: systematic review of randomized, controlled trials. ICHE 2005; 26(12) 923 -8. Orsi et al. Preoperative hair removal review. Ann Ig 2005; 17(5) 401 -12.
Studie Clipping vs. Einmalrasierer Clipper Professional 9681 (3 M Medica) Disposable razor (Wilkinson Sword) Jung S, Richter H, Darvin M, Schanzer S, Kramer A, Patzelt A, Meinke MC, Lademann J. Changes of the skin barrier and bacterial colonization after hair removal by clipper and by razor. J Biomed Photonics Eng 2016.
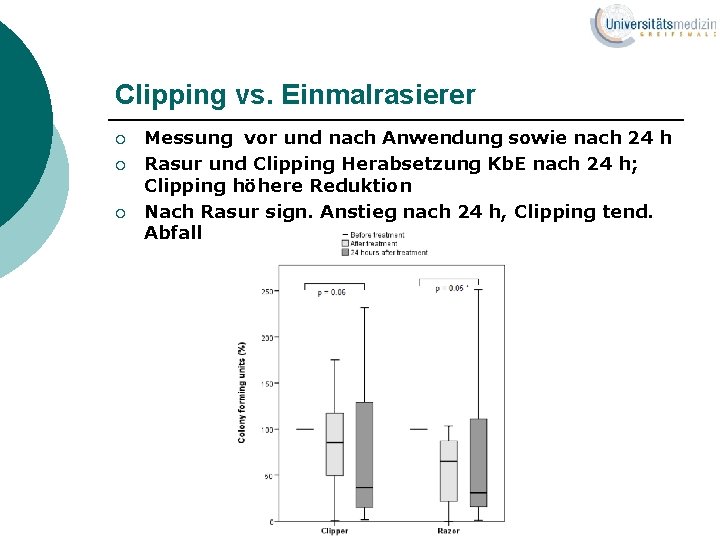
Clipping vs. Einmalrasierer ¡ ¡ ¡ Messung vor und nach Anwendung sowie nach 24 h Rasur und Clipping Herabsetzung Kb. E nach 24 h; Clipping höhere Reduktion Nach Rasur sign. Anstieg nach 24 h, Clipping tend. Abfall
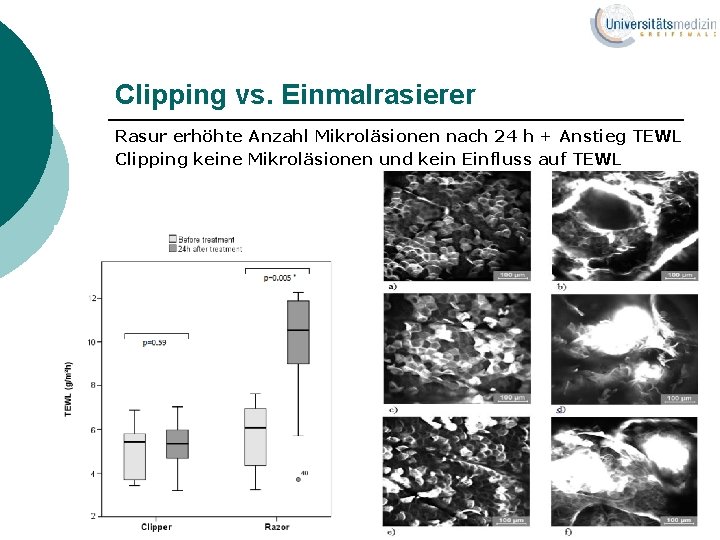
Clipping vs. Einmalrasierer Rasur erhöhte Anzahl Mikroläsionen nach 24 h + Anstieg TEWL Clipping keine Mikroläsionen und kein Einfluss auf TEWL

Empfehlung ¡ Präoperative Haarentfernung nur bei operationstechnischer Notwendigkeit, d. h. wenn das Haar an der oder um die Inzisionsstelle mit chir. Maßnahme kollidiert ¡ Clipping anstelle Rasur hohe Evidenz [Kat. IA]. Zeitpunkt variabel ¡ Enthaarungscreme anstelle Rasur geringere Evidenz Tanner et al. Preoperative hair removal to reduce surgical site infection. Cochrane Database Syst Rev (England), 2006, (2) p. CD 004122. Kramer A, Assadian O, Gruber B et al. Prävention von postoperativen Wundinfektionen, Teil 1: Präoperative Maßnahmen – Einfluss der Haarentfernung. Hyg Med. 2008; 33 (10): 402 -7.
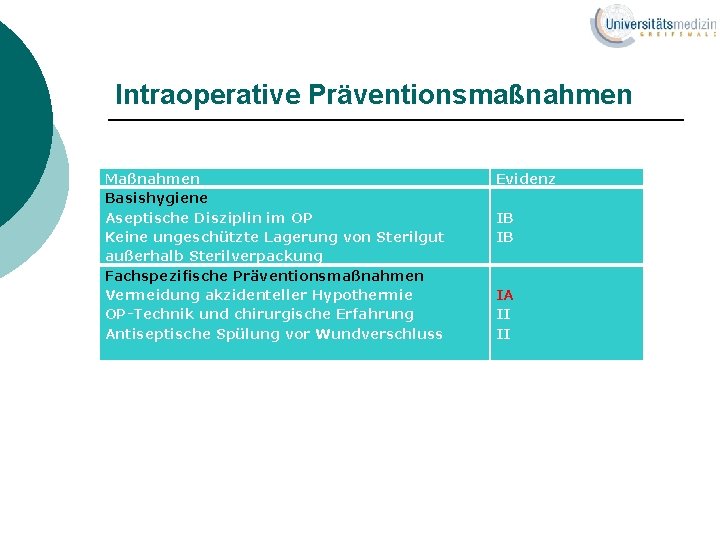
Intraoperative Präventionsmaßnahmen Maßnahmen Basishygiene Aseptische Disziplin im OP Keine ungeschützte Lagerung von Sterilgut außerhalb Sterilverpackung Fachspezifische Präventionsmaßnahmen Vermeidung akzidenteller Hypothermie OP-Technik und chirurgische Erfahrung Antiseptische Spülung vor Wundverschluss Evidenz IB IB IA II II
![Keine ungeschützte Lagerung von Sterilgut [Kat. IB] ¡ ¡ Ungeschützte Lagerung von Sterilgut im Keine ungeschützte Lagerung von Sterilgut [Kat. IB] ¡ ¡ Ungeschützte Lagerung von Sterilgut im](http://slidetodoc.com/presentation_image_h2/2539c919e0ab60d1f8d62e7ee2b79953/image-94.jpg)
Keine ungeschützte Lagerung von Sterilgut [Kat. IB] ¡ ¡ Ungeschützte Lagerung von Sterilgut im OP außerhalb der Sterilverpackung bzw. die nachträgliche sterile Abdeckung auf dem Instrumententisch soll so kurz wie möglich erfolgen, sofern sich der Instrumententisch außerhalb des Lüftungsfelds einer LAF-Decke befindet bzw. der OP mit turbulenter Mischströmung belüftet wird, weil Erreger aus der Umgebung auf den Instrumententisch aufgewirbelt werden können. Vorteilhaft sind mobile HEPA-Filter Systeme

Empfehlung ¡ Die NICE Guideline empfiehlt die Gewährleistung der Normothermie bei Operationen mit einer OPDauer von > 60 min

Postoperative Maßnahmen Evidenz Basishygiene Desinfektion im OP IB Fachspez. Präventionsmaßnahmen Aseptisches Wundmanagement IB

Desinfektion im OP ¡ Nach Desinfektion von Fußböden war die Erregerlast auf den Flächen 21 fach, auf anderen Flächen 90 fach geringer als wenn nur gereinigt wurde. Suzuki A, et al. Bacterial contamination of floors and other surfaces in operating rooms: A five-year survey. J Hyg 1984; 93: 559– 66. ¡ Auf Flächen, die nicht regelmäßig in die Aufbereitung einbezogen wurden wie Badges, PC-Tastaturen und PC-Maus, war die Kontamination deutlich höher als auf regelmäßig desinfizierten Flächen. Alexander JW, et al. Surveillance of bacterial colonization in operating rooms. Surg Infect 2013; 14: 345– 51. Fukada T, ewt al. . Anaesthetists’ role in computer keyboard contamination in an operating room. J Hosp Inf 2008; 70: 148– 53. ¡ Deshalb fordert der britische National Health Service [2001] die Intensität und Frequenz der desinfizierenden Reinigung in OPEinheiten auf dem höchsten Level. In den USA empfiehlt die AORN (2002) die desinfizierende Reinigung vor und nach jeder OP und bei Erfordernis während der OP sowie am Tagesende. ¡ Sofern mit Freisetzung von C. difficile oder unbehüllten Viren wie Papillomviren zu rechnen ist, sind sporozide bzw. viruzide Flächendesinfektionsmittel einzusetzen.

Rahmenbedingungen Maßnahmen Evidenz QM der Hygiene und Surveillance IA/ IV

Die Umsetzung der Multibarrierenstrategie zur Prävention von SSI muss jede chirurgische Fachdisziplin wie ein Flächenbrand erfassen

Pommersche Wünsche Alles was Pommern zu bieten hat wünsche ich Dir in der einmaligen verrückten pommerschen Mischung. Die Weite der Hoffnungslosigkeit provozierenden Landschaft die Besinnung der Tiefebene auf die wortkarge Uferlosigkeit die schweigsame Geborgenheit herbstlicher Strände im Nebelschleier die Erotik unbeherrschter Dünen in der Mittagshitze das schützende Dach allesverschlingender Baumalleen. Die Kraft der Kiefern gegen die Stürme des Banalen die regennassen Skulpturen nordischer Grazie mit der Gänsehaut der Vergänglichkeit die Melancholie eisbereifter Gräser im Gegenlicht der tief stehenden Wintermorgensonne die Unberechenbarkeit der Windbö auf trügerisch harmlosem Bodden das sparsame Lächeln sturmgepeitschten Wellen entronnener Fischer.

Die Selbstverständlichkeit vonkopfbisfuß die Nacktheit genießender Sonnenanbeter die anspruchslose Bescheidenheit zum Verzicht auf die Begleitung der Kraniche gen Süden die Entdeckung der Offenbarung des Ausbruchs der Einsamkeit die Zwiesprache der unberührten Natur mit ihren Pommern das endlose Schweigen insichgekehrter Wacholdersäulen. Die liebenswerte Freundschaft der pommerschen Sturköpfe die unberührten Träume verwunschener Wälder und Moore die volltönenden Backpfeifen der unberechenbaren Ostseestürme die über Felder und Wiesen ihre Seele aus dem Leib lachenden Möwen das Abenteuer der vier Jahreszeiten im Dialog von Steilküste und Strand. Das Leben ist viel zu kurz um die pommersche Gleichmütigkeit in ihrer Zwiespältigkeit auszukosten. Axel Kramer
- Slides: 101