INFEKSI OPORTUNISTIK Definisi Infeksi oleh organisme yang biasanya

INFEKSI OPORTUNISTIK

Definisi Infeksi oleh organisme yang biasanya tidak menyebabkan penyakit pada orang dengan sistem kekebalan yang normal (sehat), tetapi dapat mengenai orang dengan sistem kekebalan yang tertekan 10/29/2020 2

Pd Orang dgn Imunosuppresi • IO lebih sering terjadi, lebih berat dan kurang respon terhadap pengobatan yg dianjurkan • Infeksi bakteri, virus, jamur dan parasit yang “non-opportunistic” juga lebih sering terjadi dan sering kambuh setelah pengobatan 10/29/2020 3
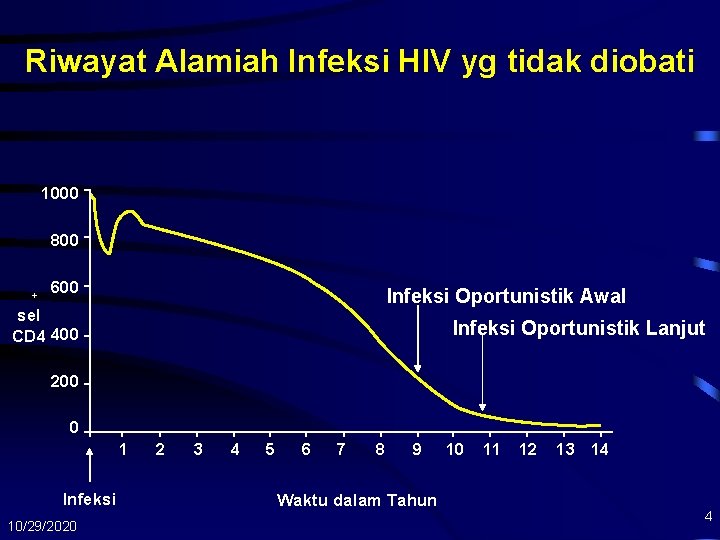
Riwayat Alamiah Infeksi HIV yg tidak diobati 1000 800 + 600 Infeksi Oportunistik Awal sel CD 4 400 Infeksi Oportunistik Lanjut 200 0 1 Infeksi 10/29/2020 2 3 4 5 6 7 8 9 Waktu dalam Tahun 10 11 12 13 14 4
Perjalanan dan manifestasi klinis yang lazim TB TB 10/29/2020 5
10/29/2020 6

Infeksi Oportunistik yang tersering di Thailand 10/29/2020 Division Epidemiology, Department of Communicable Diseases Control, MOPH, Thailand 7

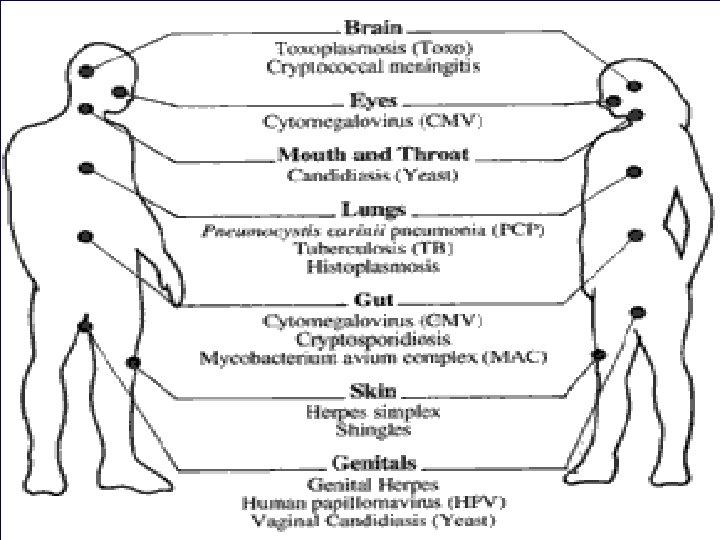
Infeksi Oportunistik * Semua organ, >> hubungan dengan dunia luar kulit, mulut, paru dan saluran cerna. * Jarang pd organ yang terlindungi seperti otak pada stadium akhir penyakit. 10/29/2020 8

Efek ART terhadap Insidens dan Manajemen IO • ART merupakan kunci utk menurunkan morbiditi yg terkait dengan infeksi HIV • ART menurunkan insidens IO dan memperbaiki survival, yg tdk tergantung kpd profilaksis antimikroba – Tdk dpt menggantikan kebutuhan profilaksis antimikroba pd supresi imun yg berat • Menurunkan mortaliti pd infeksi HIV • Perbaikan dalam fungsi kekebalan dpt mengatasi atau menurunkan beratnya IO tertentu 10/29/2020 9

Efek ART terhadap Insidens dan Manajemen IO • ART yg diberikan selama ada IO dpt menyebabkan reaksi inflamasi yg berat • ART dapat menyebabkan presentasi IO yg atipikal – Hal ini memerlukan pananganan khusus 10/29/2020 10

Penyebab IO Bakteri/Mycobacterium • Salmonella • Mycobacterium Avium Complex Jamur • Candida albicans • Pneumocystis jiroveci • Aspegillus • Cryptococcus • Histoplasma 10/29/2020 Protozoa • Toksoplasma • Cryptospodia Virus • Cytomegalovirus • Herpes simplex • Herpes zoster • Hepatitis • Human Papilloma Virus Keganasan • Sarkoma Kaposi • Limfoma 11
Pneumocystis jiroveci (P C P)

Pneumonia Pneumocystis jiroveci: Epidemiology • Disebabkan oleh Pneumocystis jiroveci (jamur) (dulu protozoa P carinii) • Ada dimana-mana dlm lingkungan • Infeksi awal biasanya terjadi pd masa kanak • PCP dpt terjadi akibat reaktivasi atau pajanan baru • Pd pasien dgn supresi imun, mungkin penyebaran terjadi melalui udara 10/29/2020 13

PCP: Epidemiologi • Sebelum penggunaan profilaksis PCP yg luas dan ART yg efektif, PCP dijumpai pd 70 -80% kasus AIDS – Pd imunosupresi yg berat, pengobatan PCP berkaitan dgn mortaliti (20 -40%) • Kebanyakan kasus terjadi pd pasien yg tdk menyadari akan infeksi HIVnya, yg tdk dalam perawatan, dan pd AIDS lanjut (jumlah CD 4 <100 sel/µL) 10/29/2020 14

PCP: Epidemiologi Faktor Risiko: • Jumlah CD 4 <200 sel/µL • CD 4% <15% • PCP sebelumnya • Oral thrush • Pneumonia baktei yg berulang • Berat Badan turun yg tdk disengaja • Tingginya HIV RNA 10/29/2020 15

PCP: Manifestasi Klinis • Sesak napas yang progresif, demam, batuk non-produktif, rasa tdk enak di dada • Onset subakut, memburuk setelah beberapa hari-minggu • Pemeriksaan dada mungkin normal, atau ronki kering yg luas, frekuensi napas cepat, denyut nadi ↑ (terutama dengan latihan) • Jarang terjadi ekstra paru 10/29/2020 16

PCP: Diagnosis • Gejala klinis (trias), tes darah, radiologi membantu tetapi tdk utk diagnosis – Organisme tdk dapat dibiak • Kadar O 2 darah ↓: khas, dpt ringan sampai berat (PO 2 <70 mm. Hg atau A-a gradient >35 mm. Hg) • LDH >500 mg/d. L sering tetapi tdk spesifik 10/29/2020 17

PCP: Diagnosis • Foto toraks: bermacam-macam – Pd awal penyakit: normal – Khas: bilateral difus, infiltrat interstitial simetris – Dpt juga tdk khas: nodul, asimetris, bleb, kista, pneumotoraks – Kavitas atau efusi pleura jarang 10/29/2020 18

PCP: Diagnosis • Diagnosis pasti diperoleh dengan cara: – Induksi sputum (sensitifiti <50% -- >90%) • Sputum yg dibatukkan: sensitifitinya rendah – Bronkoskopi dengan bronchoalveolar lavage (BAL) (sensitifiti 90 -99%) – Biopsi transbronkial (sensitifiti 95 -100%) – Biopsi paru terbuka (sensitifiti 95 -100%) 10/29/2020 19

PCP: Diagnosis • Pengobatan dapat diberikan sebelum ditegakkan diagnosis pasti – Organisme dapat menetap selama berhari – berminggu-minggu setelah mulai pengobatan 10/29/2020 20

Komplikasi PCP • Pneumotoraks spontan • Fistel bronkopleural yg sulit menutup • Kavitas paru (berdinding tipis) – merusak jaringan paru • Gagal napas • Pneumatosis ekstra paru 10/29/2020 21
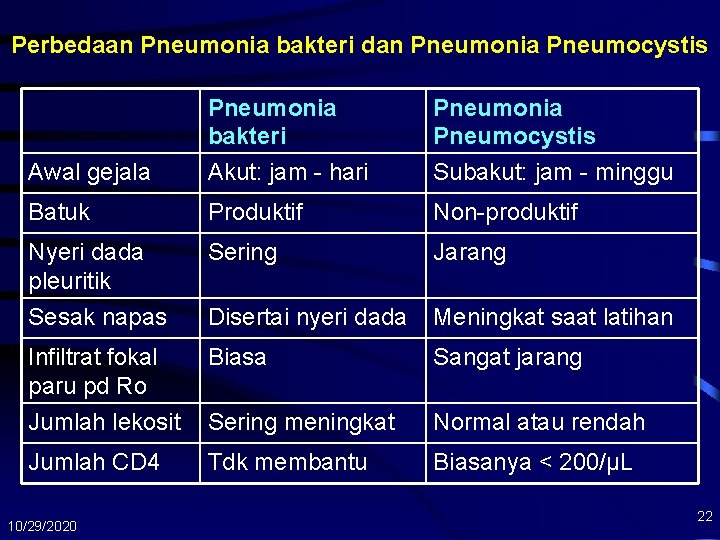
Perbedaan Pneumonia bakteri dan Pneumonia Pneumocystis Awal gejala Pneumonia bakteri Akut: jam - hari Pneumonia Pneumocystis Subakut: jam - minggu Batuk Produktif Non-produktif Nyeri dada pleuritik Sesak napas Sering Jarang Disertai nyeri dada Meningkat saat latihan Infiltrat fokal paru pd Ro Jumlah lekosit Biasa Sangat jarang Sering meningkat Normal atau rendah Jumlah CD 4 Tdk membantu Biasanya < 200/µL 10/29/2020 22
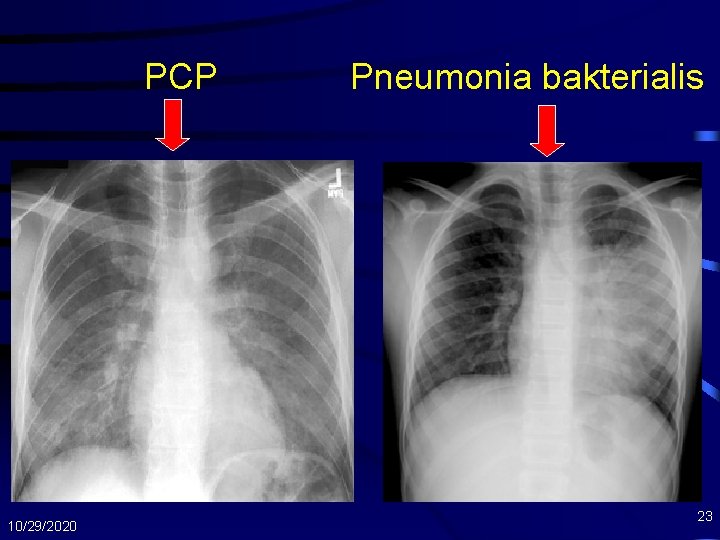
PCP 10/29/2020 Pneumonia bakterialis 23

PCP: Pengobatan • Lama: 21 hari utk semua rejimen pengobatan • Pilihan Utama: – Trimethoprim-sulfamethoxazole (TMP-SMX) = Kotrimoksazole (KTX): 15 -20 mg/kg/hari TMP and 75 -100 mg/kg/hari SMX IV atau PO dalam dosis terbagi tiap 8 jam; atau KTX dewasa 3 x 2 tablet/hari • Jika ada gagal ginjal – dosis harus disesuaikan • Efek samping (pd 20 -85% pasien AIDS): ruam kulit, sindrom Stevens-Johnson, demam, lekopeni, thrombositopeni, uremia, hepatitis, hiperkalemi 10/29/2020 24

PCP: Pengobatan • Pilihan lain: – Pentamidine 4 mg/kg/hari IV – Dapsone 100 mg PO dosis tunggal + TMP 15 mg/kg/hari PO dlm dosis terbagi 3 x/hari – Primakuin 15 -30 mg (base) PO 1 x/hari + clindamycin 600 -900 mg IV tiap 6 -8 jam or clindamycin 300 -450 mg PO tiap 6 -8 jam – Atovaquone 750 mg PO 2 x/hari – Trimetrexate 45 mg/m 2 atau 1, 2 mg/kg IV + leucovorin 20 mg/m 2 atau 0, 5 mg/kg IV atau PO tiap 6 jam (lanjutkan leucovorin selama 3 hari berikutnya) 10/29/2020 25

PCP: Pengobatan • Tambahan: – Kortikosteroid • Utk penyakit sedang-berat (PO 2 <70 mm/Hg atau A-a gradient >35 mm/Hg) • Berikan sedini mungkin (dalam 72 jam) • Prednisone 40 mg 2 x/hari (1 -5), 40 mg 1 x/hari (6 -10), 20 mg 1 x/hari (11 -21), atau metilprednisolon (75% dosis prednison) 10/29/2020 26

PCP: Pengobatan • Waktu ideal utk memulai ART pd pasien PCP tdk jelas: mungkin ART dini dapat diberikan, tetapi berisiko terjadi IRIS, dan potensial akan toksisitas yang me↑ akan pengobatan PCP dan ART 10/29/2020 27
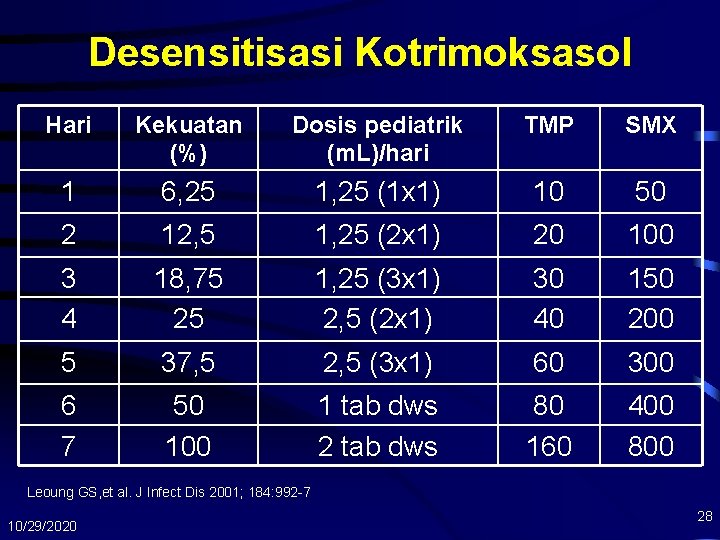
Desensitisasi Kotrimoksasol Hari Kekuatan (%) Dosis pediatrik (m. L)/hari TMP SMX 1 6, 25 1, 25 (1 x 1) 10 50 2 12, 5 1, 25 (2 x 1) 20 100 3 4 18, 75 25 1, 25 (3 x 1) 2, 5 (2 x 1) 30 40 150 200 5 37, 5 2, 5 (3 x 1) 60 300 6 7 50 100 1 tab dws 2 tab dws 80 160 400 800 Leoung GS, et al. J Infect Dis 2001; 184: 992 -7 10/29/2020 28
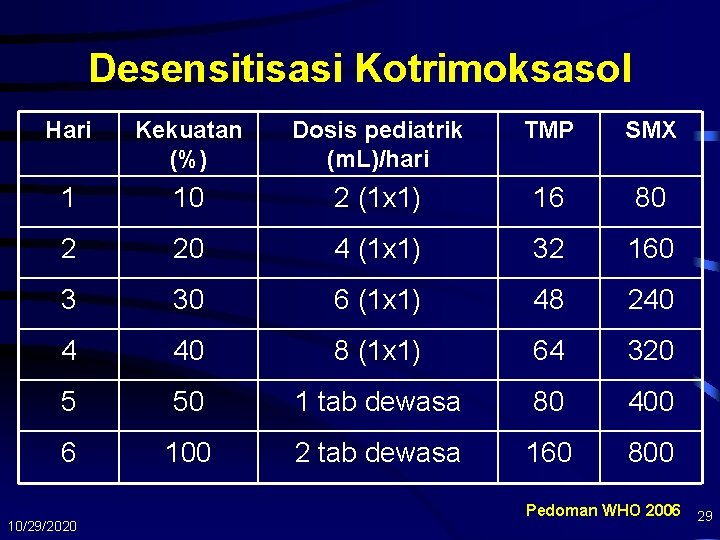
Desensitisasi Kotrimoksasol Hari Kekuatan (%) Dosis pediatrik (m. L)/hari TMP SMX 1 10 2 (1 x 1) 16 80 2 20 4 (1 x 1) 32 160 3 30 6 (1 x 1) 48 240 4 40 8 (1 x 1) 64 320 5 50 1 tab dewasa 80 400 6 100 2 tab dewasa 160 800 10/29/2020 Pedoman WHO 2006 29

PCP: Pencegahan • Profilaksis sekunder diberikan seumur hidup kecuali jika timbul IRIS dengan ART – Obat: Kotrimoksazol dewasa 1 x 2 tablet/hari – Pilihan: dapsone, dapsone + pyrimethamine, atovaquone, atau pentamidine aerosol • Profilaksis sekunder dpt dihentikan pd pasien dgn ART jika jumlah CD 4 >200 sel/µL selama 2 x 6 bulan • Restart profilaksis jika jumlah CD 4 turun <200 sel/µL atau jika terjadi PCP pd CD 4 >200 cells/µL 10/29/2020 30
Toksoplasmosis

Toksoplasmosis • Organisme penyebab: Toxoplasma gondii • Epidemiologi: – Pejamu utamanya kucing – Menelan bahan yang tercemar feses – Makan daging yang kurang masak • CD 4 <200 sel/µL, terutama < 50 sel/µL 10/29/2020 32

Toksoplasmosis Gambaran Klinis: • ensefalitis (90%) • • 10/29/2020 demam) 70(% nyeri kepala) 60(% tanda neurologis fokal , penurunan kesadaran )40%( kejang) 30(% chorio-retinitis pnemonitis penyakit sistemik 33

Toksoplasmosis • Diagnosis – Pemeriksaan serologi positif disertai sindrom yang khas – Gambaran pemeriksaan scan CT/MRI: • Lesi serebral multipel, bilateral; peningkatan daerah hipodense dengan ring • Diagnosis Banding – Limfoma SSP , tuberkuloma, abses jamur , kriptokokosis, PML (Progressive Multifocal Leukoencephalopathy) 10/29/2020 34
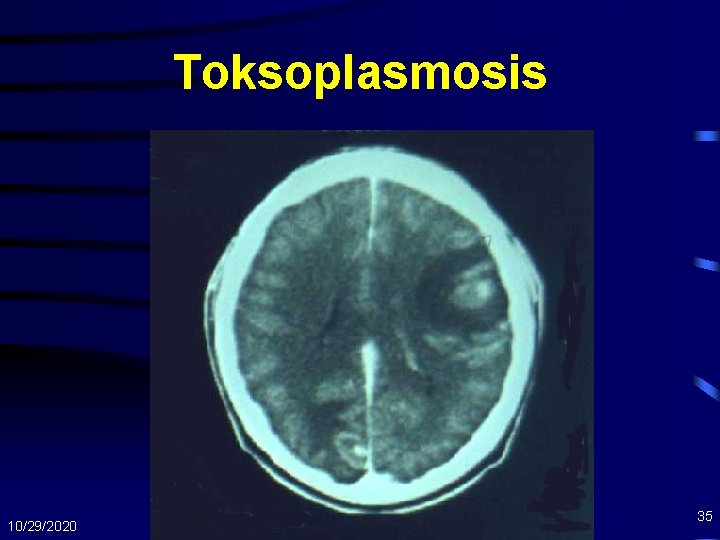
Toksoplasmosis 10/29/2020 35
Toksoplasmosis 10/29/2020 36
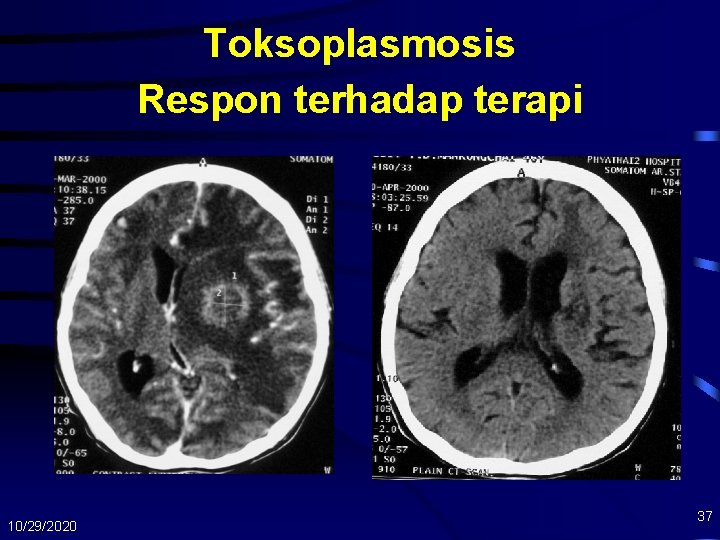
Toksoplasmosis Respon terhadap terapi 10/29/2020 37

Toksoplasmosis • Terapi – Dibenarkan untuk memberi terapi empiris , sedikitnya selama 2 minggu – Pirimetamin 200 mg po dosis pertama diikuti 50 mg (<60 kg) – 75 mg (>60 kg) 1 x/hari dan leucovorin 10 -20 mg po 1 x/hari dan salah satu sulfadiazine 1000 mg (<60 kg) – 1500 mg (>60 kg) po 4 x/hari atau klindamisin 4 x 600 mg – Fansidar 2 -3 tab/hari + Klindamisin 4 x 600 mg/hari + Leucovorin 10 mg/hari selama 4 minggu, dilajutkan dosis maintenance Fansidar 1 x 1/hari selama CD 4 < 200 (Pokdi) – Sedikitnya terapi selama 6 minggu atau sampai 3 minggu setelah hasil CT scan bersih – Kortikosteroid tekanan intrakranial 10/29/2020 38

Pilihan terapi Ensefalitis Toksoplasma Regimen Fase akut : 3 -6 minggu Rumatan : hingga CD 4 > 200 Pirimetamin 200 mg hari pertama, selanjutnya 50 -75 mg/hari Sulfadiazin 4 -6 gr/hari Leucovorin 10 -20 mg/hari Pirimetamin 25 -50 mg/hari Sulfadiazin 2 gr/hari Leucovorin dosis yang sama Pilihan kedua Pirimetamin dosis yang sama Klindamisin oral atau iv 4 x 600 mg/hr Leucovorin dosis yang sama Pirimetamin dosis yang sama Klindamisin oral 4 x 300 -450 mg Leucovorin dosis yang sama Pilihan ketiga Pirimetamin dan leucovorin dengan dosis yang sama ditambah salah satu obat dibawah ini: · Atovaquone po 2 x 1500 mg · Azitromisin 1 x 900 -1200 mg · Klaritromisin po 2 x 500 mg · Dapson 1 x 100 mg · Minosiklin 2 x 150 -200 mg Pirimetamin dosis rumatan dan leucovorin bersama dengan Atovaquone Pilihan pertama 10/29/2020 39

Toxoplasma gondii Encephalitis: Monitoring dan Efek Samping • Adanya perbaikan klinis dan radiologis • Titer Ab tdk bermanfaat • Monitor efek samping – Pyrimethamine: rash, mual, supresi sutul – Sulfadiazine: rash, demam, lekopeni, hepatitis, mual, muntah, diare, kristaluria – Klindamisin: rash, demam, mual, diare (termasuk Clostridium difficile colitis), hepatotoksisitas – TMP-SMX: rash, demam, leukopenia, trombositopeni, hepatotoksisitas 10/29/2020 40

Toxoplasma gondii Encephalitis: Pencegahan Kekambuhan • Terapi rumatan kronis seumur hidup (profilaksis sekunder) setelah menyelesaikan terapi inisial, kecuali pd IRIS – Pilihan: Kotrimoksazol dewasa 1 x 2 tab/hari – Alternatif: Dapsone 100 mg PO 1 x/hari, atau dapsone + pyrimethamine + leucovorin +/- aerosolized pentamidine, atau atovaquone 10/29/2020 41

Toxoplasma gondii Encephalitis: Pencegahan Kekambuhan • Profilaksis dapat dihentikan pd pasien asimtomatik dgn ART yang jumlah CD 4 >200 sel/µL selama 2 x 6 bulan – Periksa MRI otak sebelum menghentikan terapi; lanjutkan terapi jika lesi massa menetap • Restart profilaksis sekunder jika CD 4 turun <200 sel/µL 10/29/2020 42

Toksoplasmosis • Profilaksis sekunder – Esensial karena fase laten (kista (tidak dapat dieradikasi – Relaps terjadi pada 20 -30 %pasien meskipun diberi terapi rumatan – Tingkatkan fungsi imunologi dengan HAART 10/29/2020 43
Kriptokokosis

Kriptokokosis • Organisme: Cryptococcus neoformans (=jamur) • Sering pd CD 4 < 50 sel/u. L • Gambaran Klinis – – – 10/29/2020 Demam Nyeri kepala Malaise, mual dan muntah Tanda meningismus & fotofobia Perubahan status mental Lesi pada kulit 45

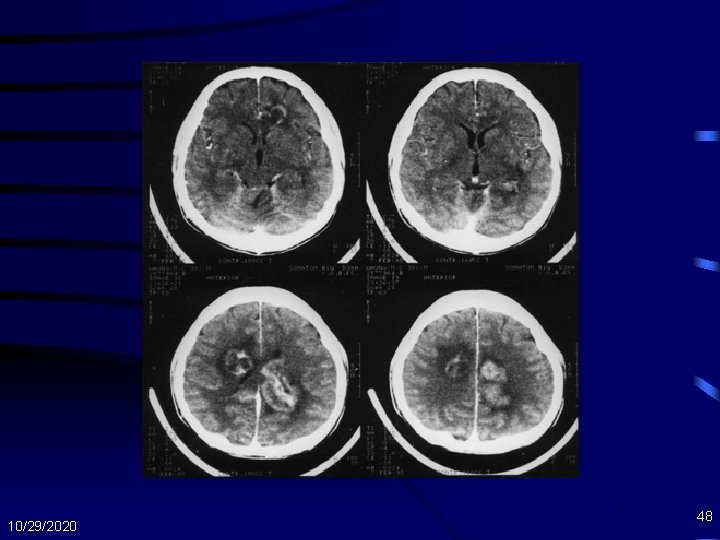
Kriptokokosis • Diagnosis – – Pungsi Lumbal (sekaligus Tx) – pewarnaan tinta India LCS : protein ↑, glukosa ↑/n, limfosit sedikit, organisme >> Antigen kriptokokus , dan biakan Cryptococcal Ag sensitif dan spesifik) CSF & darah( Titer > 1: 8 bukti presumptif – Biakan darah • Diagnosis banding – Meningitis piogenik , meningitis TB, Toksoplasmosis , neurosifilis 10/29/2020 46
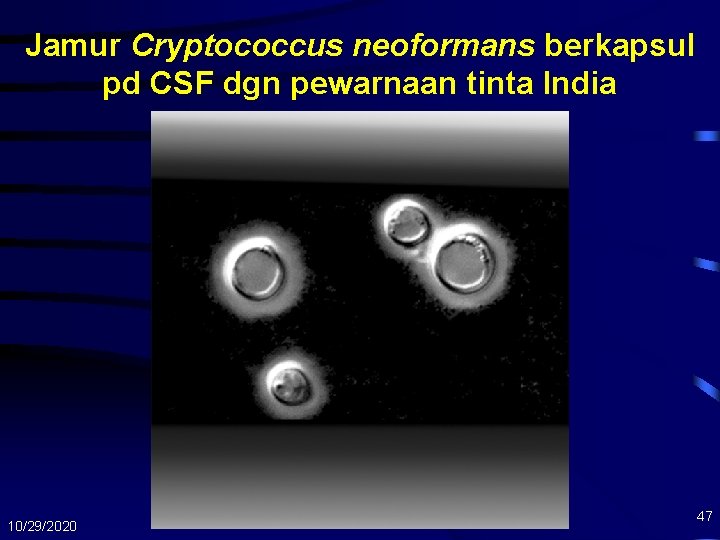
Jamur Cryptococcus neoformans berkapsul pd CSF dgn pewarnaan tinta India 10/29/2020 47
10/29/2020 48
Kriptokokosis 10/29/2020 49

Kriptokokosis • Terapi Meningitis kriptokokal – Fase Induksi • Amfoterisin B 0, 7 mg/kg. BB iv 1 x/hari selama 14 hari • Bila perlu + 5 -flucytosine (5 -FC) 25 mg/kg. BB po 4 x/hari – Fase Konsolidasi • flukonazole 400 mg po 1 x/hari selama 8 minggu – Terapi rumatan kronik • Seumur hidup, kecuali pd IRIS, flukonazole 200 mg po 1 x/hari 10/29/2020 50

Kriptokokosis: Terapi • Alternatif: – Induksi: amphotericin B 0. 7 mg/kg IV 1 x/hr, atau fluconazole 400 -800 mg PO atau IV 1 x/hr selama 2 minggu (utk yg kurang berat), atau fluconazole 400 -800 mg PO atau IV 1 x/hr + flucytosine 25 mg/kg PO 4 x/hr selama 4 -6 minggu – Konsolidasi: itraconazole 200 mg PO 2 x/hr – Rumatan kronis: itraconazole 200 mg PO 1 x/hr 10/29/2020 51

10/29/2020 52

Kriptokokosis: Terapi • Peningkatan tekanan intrakranial (ICP) berkaitan dgn edema serebri, deteriorasi klinis, dan peningkatan risiko kematian • Opening pressure harus selalu diukur jika dilakukan pungsi lumbal (LP) • Manajemen peningkatan tek intrakranial: – LP setiap hari utk mengeluarkan LCS, atau drainase LCS jika LP tdk efektif atau tdk dpt ditoleransi 10/29/2020 53

Kriptokokosis 10/29/2020 54

Kriptokokosis: Efek samping Toksisiti Amphotericin • Nephrotoksisiti: azotemia, hypokalemia – Dikurangi oleh hidrasi intravenous sebelum infus amphotericin B • Terkait Infus: demam, menggigil, sakit kepala, muntah – Dikurangi oleh praterapi dgn acetaminophen, diphenhydramine, atau kortikosteroid • Jarang: hypotensi, arithmia, neurotoksisiti, hepatotoksik Toksisiti Flucytosine • Sumsum tulang: anemia, leukopenia, trombositopenia • Toksisiti hepar, GI, dan ginjal 10/29/2020 55

Kriptokokosis: Pencegahan Kekambuhan • Terapi supresif seumur hidup (setelah menyelesaikan terapi inisial), kecuali pd IRIS – Pilihan: fluconazole 200 mg 1 x/hari • Dpt dihentikan profilaksis pd pasien asimtomatis dgn ART dgn peningkatan jumlah CD 4 >100 -200 sel/µL selama ≥ 6 bulan • Restart profilaksis jika jumlah CD 4 turun <100200 sel/µL 10/29/2020 56
Cytomegalovirus (CMV)

Cytomegalo Virus (CMV) • Epidemiologi : – Tersebar di seluruh dunia – Tiga masa penularan • perinatal, masa kanak-kanak , usia subur – > 90 %anak terinfeksi pada umur 2 tahun • CD 4 < 50 • Patogen di Asia Tenggara? 10/29/2020 58

Retinitis karena CMV • Klinis: – Gangguan lapangan pandang – Bintik bergerak (floater) – Pandangan kabur – Penurunan visus dengan cepat – Biasanya unilateral, jika tdk diobati akan mengenai 2 mata • Diagnosis: – Gambaran khas fundoskopi pada ODHA 10/29/2020 59
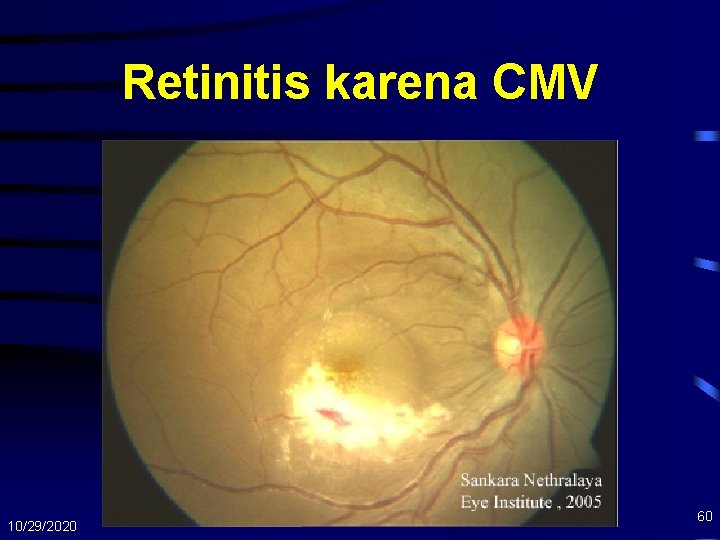
Retinitis karena CMV 10/29/2020 60

Tatalaksana Retinitis CMV • Terapi – Mahal dan toksik – Terapi rumatan sangat diperlukan – Gansiklovir/foscarnet – IVI (implant) atau intra-vitreal – Valgansiklovir 900 mg po 1 x/hari – HAART 10/29/2020 61
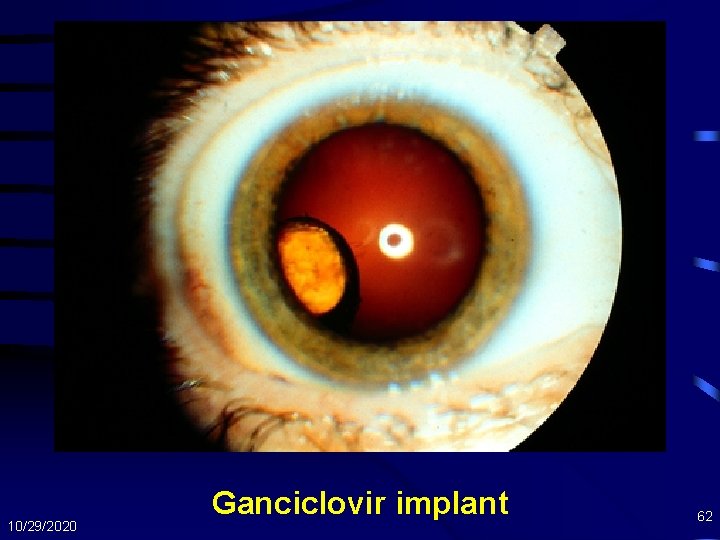
10/29/2020 Ganciclovir implant 62

Ganciclovir : intravena, oral, intravitreal, injeksi/implant Dosis intravena : Induksi (2 mg) : 5 mg/kg 2 x/hari Maintenance (jangka panjang): 5 mg/kg/hari, 7 hari seminggu 6 mg/kg/hari, 5 hari seminggu 10/29/2020 63

CMV : Terapi Retinitis – Terapi Alternatif: • Ganciclovir 5 mg/kg IV tiap 12 jam selama 14 -21 hari, lalu 5 mg/kg IV 1 x/hari • Ganciclovir 5 mg/kg IV tiap 12 jam selama 14 -21 hari, lalu valganciclovir 900 mg PO 1 x/hari • Foscarnet 60 mg/kg IV tiap 8 jam atau 90 mg/kg IV tiap 12 jam selama 14 -21 hari, lalu 90 -120 mg/kg tiap 24 jam • Cidofovir 5 mg/kg IV 1 x/hari selama 2 minggu, lalu 5 mg/kg setiap minggu • Fomivirsen injeksi intravitreal (tdk utk terapi inisial; hanya utk yg relaps) 10/29/2020 64

CMV : Efek samping • Ganciclovir: neutropeni, trombositopeni, mual, diare, disfungsi ginjal, kejang • Foscarnet: anemi, nefrotoksik, gangguan elektrolit, gejala neurologi termasuk kejang • Monitor DL, elektrolit, fungsi ginjal 2 x/minggu selama terapi induksi, selanjutnya setiap minggu 10/29/2020 65

CMV • Manifestasi klinis lain dari CMV – esofagitis – kolangitis sklerotikan – ensefalitis – poliradikulomielopati – adrenalitis – pnemonitis 10/29/2020 66
Kandidiasis

Kandidiasis Esofagus • Organisme: Candida Albicans • Tersering pd CD 4 < 200 • Gejala Klinis – – 10/29/2020 disfagia, nyeri retrosternal odynofagi oral thrush 50 -90% endoskopi • ulcerasi • plak 68

Kandidiasis Esofagus • Diagnosis – Kandidiasis oral dan gangguan menelan – Pemeriksaan KOH – Perlu pemeriksaan endoskopi bila • Ada gejala tanpa kandidiasis oral • Kegagalan terapi dengan anti jamur biasa 10/29/2020 69

Orofarings • Pilihan (7 -14 hari): – – Fluconazole 100 mg PO 1 x/hari Itraconazole oral solution 200 mg PO 1 x/hari Clotrimazole troches 10 mg PO 5 x/hari Nystatin suspensi 4 -6 m. L 4 x/hari atau 1 -2 flavored pastilles 4 -5 x/hari • Jika refrakter dgn fluconazole: – Itraconazole oral solution ≥ 200 mg PO 1 x/hari – Amphotericin B 0, . 3 mg/kg IV 1 x/hari 10/29/2020 70

Esofageal • Diperlukan terapi sistemik • Pilihan (14 -21 hari): – Fluconazole 100 mg (sampai 400 mg) PO atau IV 1 x/hari – Itraconazole oral solution 200 mg PO 1 x/hari* – Voriconazole 200 mg PO 2 x/hari* – Caspofungin 50 mg IV 1 x/hari 10/29/2020 71

Esofageal • Jika refrakter dgn fluconazole: – Caspofungin 50 mg IV 1 x/hari – Voriconazole 200 mg PO atau IV 2 x/hari* – Amphotericin B 0, 3 -0, 7 mg/kg IV 1 x/hari – Amphotericin liposomal atau lipid complex 3 -5 mg/kg IV 1 x/hari 10/29/2020 72

Kandidiasis Mukokutaneus: Monitoring • Respons biasanya cepat (48 -72 jam) • Efek samping: – Jarang dengan terapi topikal – Utk penggunaan terapi azole jangka panjang (>21 hari), monitor utk hepatoksisiti 10/29/2020 73

Kandidiasis Mukokutaneus: Pencegahan Kekambuhan • Utk orofarings atau vulvovaginal, tdk dianjurkan profilaksis kecuali jika kambuh berulang atau berat • Utk esofageal, dpt dipertimbangkan profilaksis sekunder setelah 1 episode – Orofarings: fluconazole, atau itraconazole solution – Esofageal: fluconazole 100 -200 mg PO 1 x/hari – Vulvovaginal: topical azole 1 x/hari • Risiko resistensi azole lebih tinggi dgn penggunaan sistemik azole jangka panjang, terutama jika jumlah CD 4 <100 sel/µL 10/29/2020 74
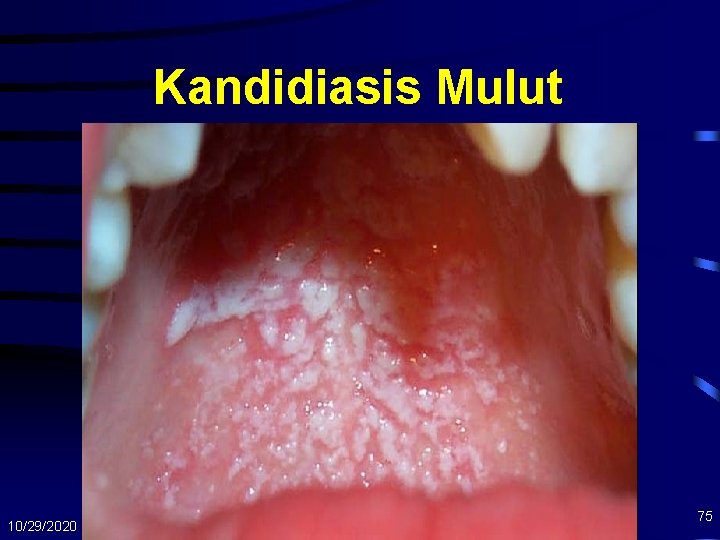
Kandidiasis Mulut 10/29/2020 75
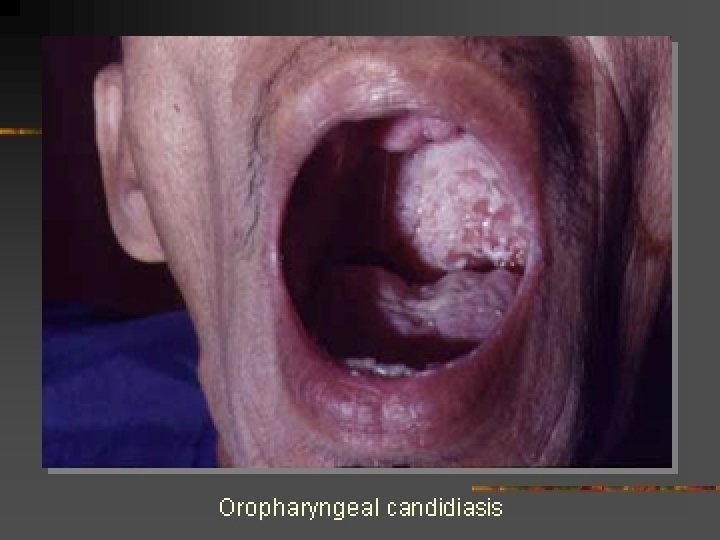
10/29/2020 76
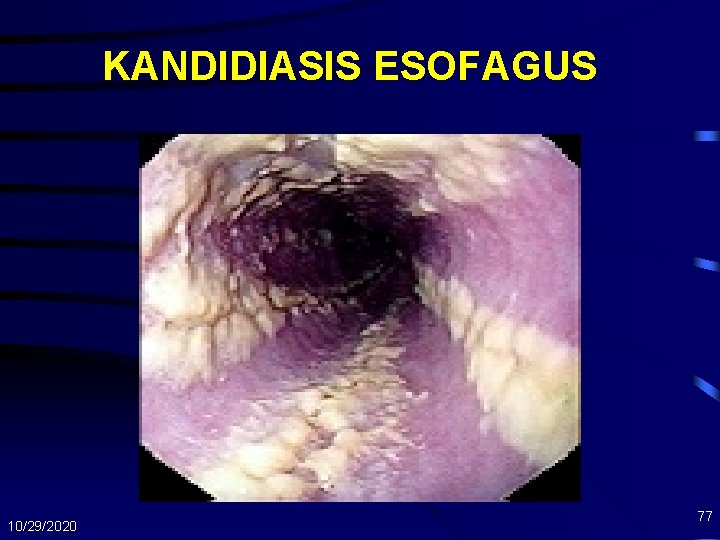
KANDIDIASIS ESOFAGUS 10/29/2020 77
Mycobacterium Avium Complex (MAC)

Mycobacterium Avium Complex (MAC) • Organisme : M. avium complex / M. intracellulare • Umumnya pd jumlah CD 4 : < 100 sel/mm 3 • Gejala/tanda klinis – – – – 10/29/2020 demam keringat malam anoreksia nausea nyeri abdomen & diare penurunan BB limfadenopati hepatosplenomegali anemi 79

MAC • Diagnosis: – Biakan darah – Peningkatan alkali fosfatase – Dengan 2 kali biakan darah dapat menghasilkan 95 %kasus positif – Pemeriksaan mikroskopi dan biakan sumsum tulang, kelenjar limfe • DD: – MTB, penyakit jamur meluas, dan keganasan 10/29/2020 80
10/29/2020 81

Disseminated MAC: Terapi • Strategi: terapi inisial diikuti dgn terapi rumatan kronis • Terapi Inisial (≥ 12 bulan) – Paling sedikit 2 obat yg efektif, utk mencegah resistensi – Pilihan: clarithromycin 500 mg PO ID + ethambutol 15 mg/kg PO 1 x/hari – Alternatif: azithromycin 500 -600 mg PO 1 x/hari + ethambutol 10/29/2020 82

Disseminated MAC: Terapi • Pertimbangkan terapi dgn 3 obat, dgn tambahan rifabutin 300 mg PO 1 x/hari, terutama jika jumlah CD 4 <50 sel/µL, banyak mikobakteri, tdk dgn ART yang efektif, atau jika kemungkinan ada resistensi obat • Alternatif dari rifabutin: fluorokuinolon, amikacin 10/29/2020 83

Disseminated MAC: Terapi • ART yg poten – mulai – Utk mengurangi reaksi IRIS, berikan ART 1 -2 minggu setelah terapi MAC • Jika timbul gejala IRIS yang sedang-berat, berikan NSAID, kortikosteroid (mis, prednisone 20 -40 mg 1 x/hari selama 4 -8 minggu) 10/29/2020 84

Disseminated MAC: Monitoring • Perbaikan klinis dalam 2 -4 minggu setelah terapi yang sesuai; dpt lebih lama jika penyakit > luas atau imunosupresi berat • Jika respons klinis sedikit atau tidak ada: ulangi kultur darah MAC 4 -8 minggu setelah terapi inisial 10/29/2020 85

Disseminated MAC: Efek Samping • Clarithromycin, azithromycin: mual, muntah, nyeri perut, rasa tdk enak di lidah, peningkatan transaminase, hipersensitifiti – Dosis Clarithromycin >1 g per hari utk terapi MAC berkaitan dgn peningkatan kematian, jangan gunakan – Dosis Rifabutin ≥ 450 mg/day: meningkatkan risiko interaksi dgn clarithromycin atau inhibitor cytochrome p 450 isoenzyme 3 A 4 lain; meningkatkan risiko uveitis 10/29/2020 86

Disseminated MAC: Pencegahan Kekambuhan • Profilaksis seumur hidup setelah menyelesaikan terapi inisial, kecuali pd IRIS – Pilihan: clarithromycin 500 mg PO 2 x/hari + ethambutol 15 mg/kg PO 1 x/hari, +/- rifabutin 300 mg PO 1 x/hari – Alternatif: azithromycin 500 mg PO 1 x/hari + ethambutol spt di atas, +/- rifabutin spt di atas 10/29/2020 87

Disseminated MAC: Gagal Terapi • Profilaksis sekunder dpt dihentikan jika setelah diobati ≥ 12 bulan, tdk ada tanda atau gejala MAC, dan peningkatan jumlah CD 4 (≥ 6 bulan) >100 sel/µL dgn ART • Restart profilaksis sekunder jika jumlah CD 4 turun < 100 sel/µL 10/29/2020 88

Cryptosporidiosis

Cryptosporidiosis: Epidemiologi • Infeksi berasal dari ingesti oocyst yg tercemar pd feces dari orang atau binatang yg terinfeksi – Melalui air (oocyst dpt bertahan pd khlorinasi standar) – Transmisi orang ke orang melalui kontak oral-anal, dari anak terinfeksi ke orang dewasa (mis, selama diapering) • Risiko paling besar jika CD 4 <100 sel/µL • Insidens secara dramatis lebih rendah pd daerah yg secara luas menggunakan ART yang efektif 10/29/2020 90

Cryptosporidiosis: Manifestasi Klinis • Diare profuse cair, tdk berdarah bersifat akut atau subakut, sering disertai mual, muntah, dan kejang perut • Demam pd 1/3 pasien • Sering timbul malabsorpsi; dehidrasi, yg menimbulkan malnutrisi • Dpt menginfeksi duktus biliaris dan pankreatikus, menyebabkan cholangitis dan pankreatitis 10/29/2020 91

Cryptosporidiosis: Diagnosis • Identifikasi mikroskopik dari oocyst pd feses atau jaringan – Pewarnaan tahan asam yg dimodifikasi dan pewarnaan lain – Ulangi pengambilan sampel feses • DFA atau ELISA • Biopsi usus halus utk mengidentifikasikan organisme Cryptosporidium • Tdk dpt dibiak 10/29/2020 92

Cryptosporidiosis: Terapi • ART dgn pemulihan kekebalan (sampai CD 4 >100 sel/µL) menghasilkan resolusi yg lengkap • Tdk ada antimikroba yg efektif dan konsisten – Dpt dicoba nitazoxanide atau paromomycin • Terapi simtomatis: antidiare (mis, loperamide, tinctura opium) • Perawatan supportif: hidrasi, nutrisi (mungkin diperlukan terapi IV) 10/29/2020 93

Cryptosporidiosis: Monitoring • Monitor ketat akan hilangnya cairan, hilangnya elektrolit, berat badan menurun, dan malnutrisi 10/29/2020 94

Cryptosporidiosis: Pencegahan Kekambuhan Tdk ada pencegahan yg efektif, selain dengan memulihkan kekebalan dgn ART 10/29/2020 95
Herpes Simpleks

Herpes Simplex Virus: Epidemiologi • HSV-1: prevalensi 80% di antara orang dewasa di United States • HSV-2: prevalensi 22% di antara orang berusia ≥ 12 tahun di United States • 95% orang terinfeksi HIV adalah seropositif baik HSV-1 atau HSV-2 • ART yg poten tdk mempengaruhi prevalensi HSV 10/29/2020 97
10/29/2020 98

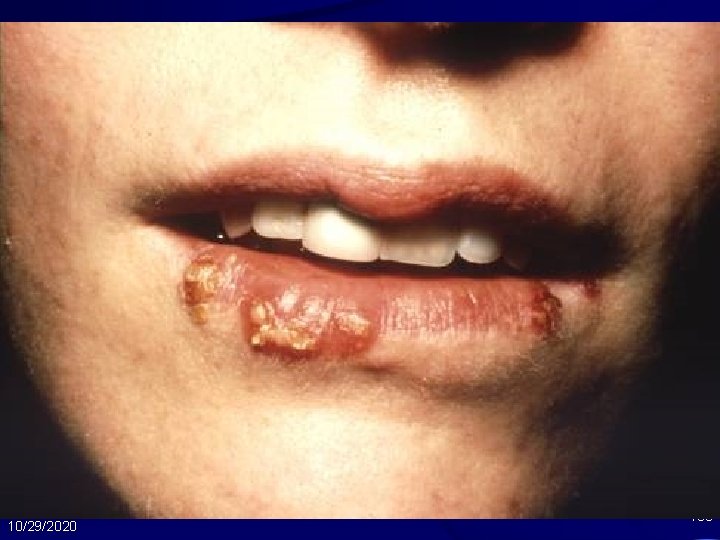
Herpes Simplex Virus: Manifestasi Klinis • HSV orolabialis: paling sering akibat infeksi HSV-1 – Didahului nyeri sensoris lokal atau gatal dan diikuti vesikel yg berprogresi menjadi ulkus – Berlangsung 7 -10 hari jika tdk diobati – Kekambuhan sering dipicu oleh sinar matahari, stress 10/29/2020 99
10/29/2020 100

Herpes Simplex Virus: Manifestasi Klinis • HSV genitalis: paling sering akibat HSV-2 – Gejala prodromal dan lesi mirip dgn lesi orolabial – Penyakit mukosa: sering timbul dysuria, discharge vagina atau urethra – Penyakit perineal: limfadenopati inguinal – Pd imunosupresi berat (jumlah CD 4 <100 sel/µL), tampak ulkus yg tdk menyembuh pd perineum atau bokong 10/29/2020 101
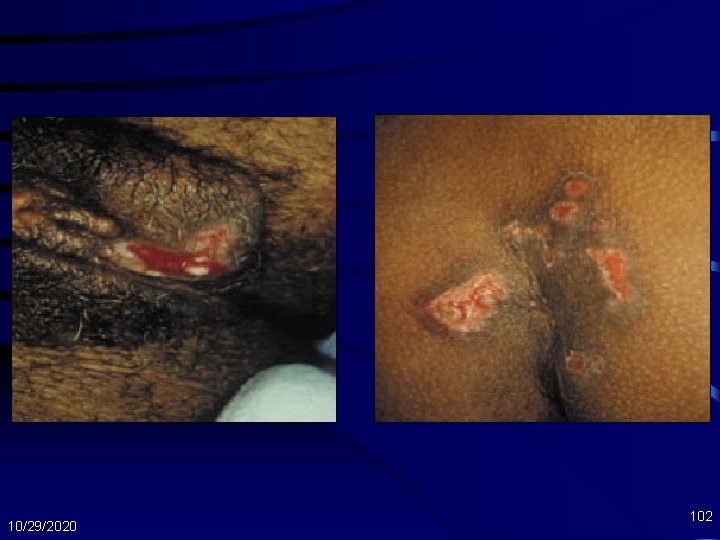
10/29/2020 102

Herpes Simplex Virus: Manifestasi Klinis • Manifestasi lain: – – – 10/29/2020 HSV keratitis HSV encephalitis HSV retinitis neonatal HSV herpetic whitlow 103

Herpes Simplex Virus: Diagnosis • Diagnosis empirik (ciri yg khas pd kulit, membran mukosa, atau lesi mata) • Swab pd basis vesikel yang masih baru: – Tzanck smear – Kultur Virus – Deteksi antigen HSV 10/29/2020 104

Herpes Simplex Virus: Anjuran Terapi • Orolabial HSV dan genital HSV – Famciclovir 500 mg PO 2 x/hr, atau valacyclovir 1 g PO 2 x/hr, atau acyclovir 400 mg PO 3 x/hr selama 7 -14 hari • Mucocutaneous HSV sedang-berat – Acyclovir 5 mg/kg IV tiap 8 jam sampai lesi mengalami regresi, kmd famciclovir, valacyclovir, atau acyclovir spt diatas, sampai lesi sembuh sempurna 10/29/2020 105

Herpes Simplex Virus: Anjuran Terapi • Keratitis: trifluridine 1% ophthalmic solution, 1 tetes pd kornea setiap 2 jam, jangan melebihi 9 tetes/hari; jangan lebih dari 21 hari • Encefalitis: acyclovir 10 mg/kg IV tiap 8 jam selama 14 -21 hari 10/29/2020 106

Herpes Simplex Virus: Efek Samping • Valacyclovir, acyclovir: nefrotoksik pd dosis tinggi – Monitor fungsi ginjal pd pasien dgn dosis tinggi atau terapi yang lama dgn acyclovir IV • Dosis tinggi valacyclovir dpt menyebabkan thrombotic thrombocytopenic purpura/hemolytic uremic syndrome 10/29/2020 107

Herpes Simplex Virus: Anjuran Terapi Acyclovir-resistant HSV – Foscarnet 120 -200 mg/kg/hari IV dlm 2 -3 dosis terbagi sampai timbul respons klinis – Cidofovir 5 mg/kg IV setiap minggu sampai timbul respons klinis – Alternatif: topikal trifluridine atau topikal cidofovir utk lesi eksterna selama 21 -28 hari 10/29/2020 108

Herpes Simplex Virus: Pencegahan Kekambuhan • Terapi suppresif utk pasien dgn kekambuhan yg sering atau berat – Oral acyclovir, famciclovir, atau valacyclovir – IV foscarnet atau cidofovir jika resisten terhadap acyclovir 10/29/2020 109

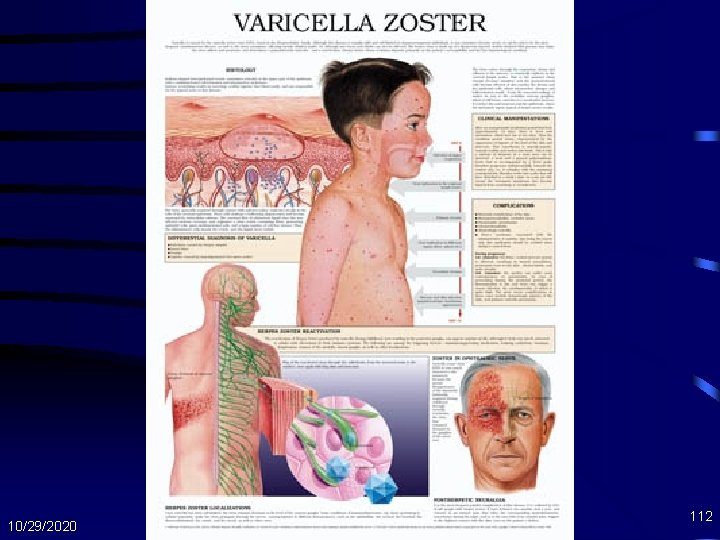
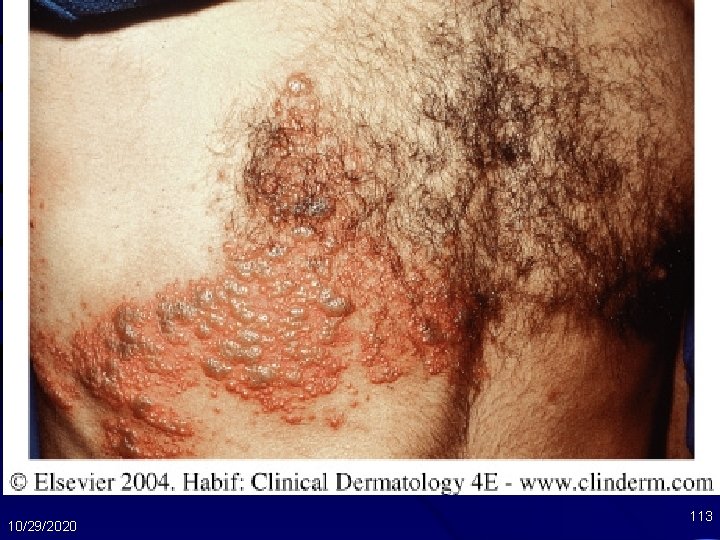
Varicella Zoster Virus: Epidemiologi • Incidens 15 -25 kali lebih besar pd orang terinfeksi HIV dp populasi umum • Dapat terjadi pd berapapun jumlah CD 4 • Imunospresi lanjut dapat mengubah manifestasi tetapi tdk mengubah insidens 10/29/2020 110

Varicella Zoster Virus: Manifestasi Klinis • Herpes zoster (shingles): nyeri pd dermatom yg terkena, kmd timbul lesi kulit yg khas pd dermatom yg sama – Lesi kulit atau viseral yg ekstensif jarang terjadi – Nekrosis bag luar kornea yg progresif dpt terjadi pada jumlah CD 4 <50 sel/µL • Progresi cepat dan hilangnya penglihatan – Nekrosis retina akut akibat retinitis nekrotizing perifer dapat terjadi pada berapapun jumlah CD 4 (lebih sering pd jumlah CD 4 yang lebih tinggi) 10/29/2020 111
10/29/2020 112
10/29/2020 113

Varicella Zoster Virus: Manifestasi Klinis • Chickenpox/cacar air: infeksi primer VZV, jarang pada remaja dan orang dewasa – Gejala prodromal respirasi, lalu lesi vesikulopapular (wajah dan punggung > ekstremitas) – Pd imunosupresi lanjut, dapat berlangsung beberapa minggu • Dilaporkan terjadinya transverse myelitis, encephalitis, vasculitic stroke 10/29/2020 114

Varicella Zoster Virus: Diagnosis • Diagnosis Klinis berdasarkan lesi yg khas • Kultur virus atau deteksi antigen dari swab lesi yg masih baru atau biopsi jaringan 10/29/2020 115

Varicella Zoster Virus: Terapi • Zoster lokal (dermatomal): – Famciclovir 500 mg 3 x/hari atau valacyclovir 1. 000 mg 3 x/hari selama 7 -10 hari • Lesi kulit atau viseral yang luas: – Acyclovir 10 mg/kg IV tiap 8 jam, sampai lesi menyembuh • Adjunctive terapi kortikosteroid tdk dianjurkan utk mencegah neuralgia postherpetika 10/29/2020 116

Varicella Zoster Virus: Terapi • Nekrosis bag luar retina yg progresif: – Acyclovir 10 mg/kg IV tiap 8 jam + foscarnet 60 mg/kg IV tiap 8 jam • Nekrosis retina akut: – Acyclovir 10 mg/kg IV tiap 8 jam, diikuti dgn valacyclovir PO – Fotokoagulasi retina dgn laser diperlukan untuk mencegah ablasio retina 10/29/2020 117

Varicella Zoster Virus: Terapi • Chickenpox – Acyclovir 10 mg/kg IV tiap 8 jam selama 7 -10 hari – Dapat diganti terapi oral setelah perbaikan, jika tdk ada bukti mengenai viseral • Acyclovir 800 mg PO 4 x/hari atau valacyclovir 1. 000 mg PO 3 x/hari atau famciclovir 500 mg PO 3 x/hari 10/29/2020 118

Varicella Zoster Virus: Efek Samping • Valacyclovir, acyclovir: nefrotoksik pd dosis tinggi – Monitor fungsi ginjal utk pasien dgn dosis tinggi atau penggunaan lama dgn acyclovir IV • Dosis tinggi valacyclovir dapat menyebabkan thrombotic thrombocytopenic purpura/hemolytic uremic syndrome 10/29/2020 119

Profilaksis IO di era HAART • Penghentian profilaksis sekunder masih diperdebatkan • Penghentian profilaksis harus dilaksanakan oleh petugas kesehatan yang terlatih atas pertimbangan kasus per kasus 10/29/2020 120

Hal Penting ttg Infeksi Oportunistik • Sangat jarang ditemui pada pengobatan ARV yang berhasil • Dapat diramalkan dengan jumlah CD 4 • Prevensi lebih baik dari pada mengobati • Diperlukan terapi rumatan sekunder • Edukasi pasien 10/29/2020 121

Penuntun profilaksis primer infeksi oportunistik Jumlah Profilaksis primer h TLC CD 4 infeksi oportunistik / ml < 200 < 1, 000 PCP Toksoplasmosis < 100 < 600 Tambahan profilaksis Kriptokokosis < 50 Tambahan profilaksis MAC 10/29/2020 Pengobatan Kotrimoksazol 1 x 2 tab/hari Fluconazole (200) 1 x 2 kaps/ minggu Azithromisin (250) 1 x(4 -5) 122 tab/mgg
T E R I M A 10/29/2020 K A S I H 123
- Slides: 123