INFECTIONS BRONCHOPULMONAIRES Dr Etienne DEVIN Service de Pneumologie

INFECTIONS BRONCHO-PULMONAIRES Dr Etienne DEVIN Service de Pneumologie CHG - EVREUX
INFECTIONS RESPIRATOIRES BASSES n Bronchites aiguës n Pneumopathies infectieuses

BRONCHITES AIGUES GENERALITES n Maladies fréquentes n n n Maladies bénignes n n absentéisme prof et scolaire coût social +++ gravité liée au terrain Etiologie n n virale +++ bactérienne

BRONCHITES AIGUES DIAGNOSTIC n n n Il est clinique petites épidémies ou cas isolés facteurs favorisants: n n n tabagisme pollution facteurs socio-économiques

BRONCHITES AIGUES DIAGNOSTIC n n Evolution en trois phases n Phase ORL (1 -2 jours) n Phase sèche (3 -4 jours) n Phase humide (4 -5 jours) Plus schématiquement n n n Toux, expectoration (claire, purulente, hémoptoïque), fébricule Etat général conservé Auscultation pulmonaire normale

BRONCHITES AIGUES DIAGNOSTIC n Examens complémentaires inutiles n radio de thorax normale n NFS: hyperleucocytose ou leucopénie n ECBC sans intérêt

BRONCHITES AIGUES EVOLUTION n Spontanément favorable n Parfois lente (toux persistante)

BRONCHITES AIGUES EVOLUTION ATYPIQUE n n n Asthme ? Cancer bronchique ? Tuberculose ? DDB ? Autre. . .

BRONCHITES AIGUES EVOLUTION ATYPIQUE n En cas de doute: n radio de thorax n fibroscopie n scanner thoracique n recherche de BAAR

FORMES CLINIQUES SELON LE TERRAIN n Nourrisson: bronchiolite (VRS) n Vieillard: décompensation cardiaque et/ou respiratoire n Insuffisant respiratoire (BPCO): n symptomatologie fruste n principale cause de décompensation +++ n Asthmatique: crises répétées, parfois graves n Fumeur: évolution prolongée

BRONCHITES AIGUES TRAITEMENT n Antibiotiques : inutiles en général n Antipyrétiques : si fièvre élevée n Antitussifs : si toux pénible n Mucolytiques : pas d’action prouvée

BRONCHITES AIGUES TRAITEMENT En règle générale, le traitement est SYMPTOMATIQUE.

BRONCHITES AIGUES ROLE DE L’INFIRMIER(E) n Surveillance hospitalière: signes d’IRA n n n fréquence respiratoire pouls, tension artérielle conscience coloration cutanée sueurs encombrement bronchique

BRONCHITES AIGUES ROLE DE L’INFIRMIER(E) n En cas d’aggravation: n n n appel médecin stimuler le malade perfusion gazométrie chariot d’urgence

BRONCHITES AIGUES ROLE DE L’INFIRMIER(E) n En collectivité: prévention et éducation n n éviter la surmédicalisation connaître les sujets à risque d’aggravation dépister les évolutions atypiques éviction scolaire/professionnelle lutte anti-tabac

PNEUMOPATHIES INFECTIEUSES

PNEUMOPATHIES INFECTIEUSES Définition Infection des alvéoles des bronchioles terminales de l’interstitium En pratique: Syndrome infectieux Syndrome respiratoire Syndrome radiologique

PNEUMOPATHIES COMMUNAUTAIRES Généralités n Incidence: 1 à 10 pour mille par an n 1ère cause infectieuse de décès n 6ème cause de décès toutes causes confondues n Terrain fréquemment fragilisé n Grand polymorphisme selon le germe et le terrain

PNEUMOPATHIES COMMUNAUTAIRES Microbiologie n n Tous les micro-organismes peuvent être impliqués variation selon n n écosystème local terrain n âge n maladies sous-jacentes n immuno-dépression n mode de vie (tabac, alcool, habitat…)

PNEUMOPATHIES COMMUNAUTAIRES Microbiologie n Résultat des études épidémiologiques n n n Streptococus pneumoniae Legionella pneumophila Germes intra-cellulaires n Mycoplasma pneumoniae n Chlamydia pneumoniae n n Haemophilus influenzae Virus grippal 90 % des PC

n PNEUMOPATHIES COMMUNAUTAIRES Microbiologie Autres germes n Bactéries n Anaérobies n Staphylocoques n Klebsiella pneumoniae n Virus n Hantavirus n Parasites n Pneumocystis carinii n Champignons n Aspergillus

FACTEURS FAVORISANTS SELON LE GERME n n Pneumocoque n n n Sujet jeune (épidémies) contact avec oiseaux Staphylocoque n nourrissons, toxicomanes Légionelle n n n sujet âgé, canalisations d’eau (épidémies) Anaérobies n Chlamydiae n n Alcool, tabac, asplénique, âge > 40 ans Mycoplasme n n troubles de la déglutition Pneumocystis carinii n SIDA Etc. . .

PNEUMOPATHIES COMMUNAUTAIRES Principales formes cliniques n Pneumonie franche n Pneumonie atypique n souvent pneumococcique n germes atypiques, virus n début brutal grand syndrome septique toux, expectoration « rouillée » signes cliniques en foyer polynucléose neutrophile radio: foyer systématisé ttt: pénicilline n début progressif n syndrome grippal n peu de signes respiratoires n examen clinique peu contributif n leucocytose variable n opacités non systématisées n ttt: macrolides, cyclines, quinolones n n n

PNEUMOPATHIES COMMUNAUTAIRES Evolution spontanée n Guérison n Complications infectieuses n n n locales: abcédation, pleurésie (anaérobies) générales: septicémie, choc septique (pneumocoque, légionnelle, …) Complications respiratoires n n n sans séquelles (Mycoplasme, grippe. . . ) avec séquelles: bronchectasies décompensation de BPCO SDRA (pneumocoque, légionnelle, grippe…) Décompensation d’une maladie sous-jacente n n diabète insuffisance surrénale. . .

PNEUMOPATHIES COMMUNAUTAIRES Aspects radiologiques Pneumonie franche du lobe supérieur droit (Klebsielle ? )
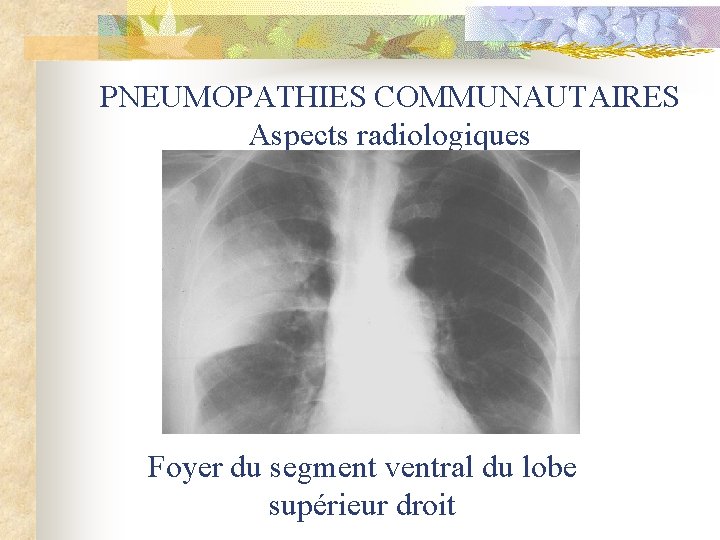
PNEUMOPATHIES COMMUNAUTAIRES Aspects radiologiques Foyer du segment ventral du lobe supérieur droit
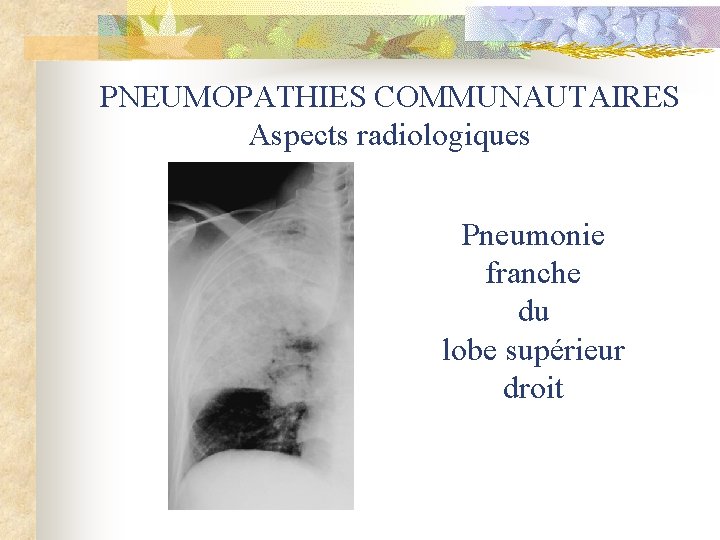
PNEUMOPATHIES COMMUNAUTAIRES Aspects radiologiques Pneumonie franche du lobe supérieur droit
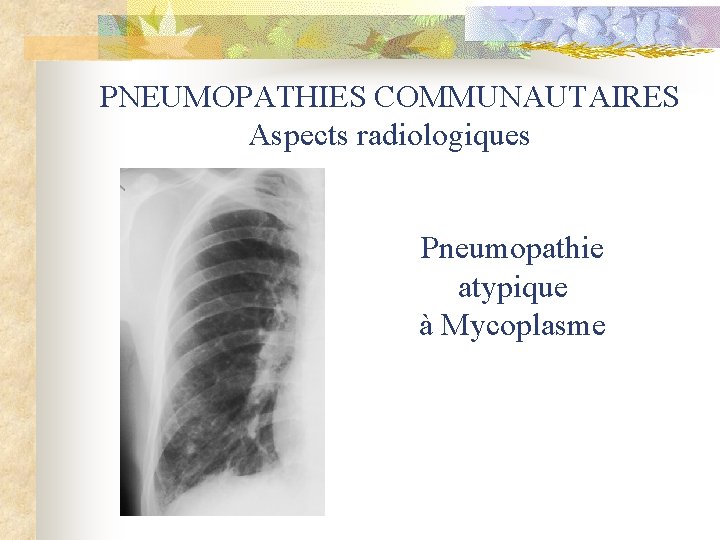
PNEUMOPATHIES COMMUNAUTAIRES Aspects radiologiques Pneumopathie atypique à Mycoplasme
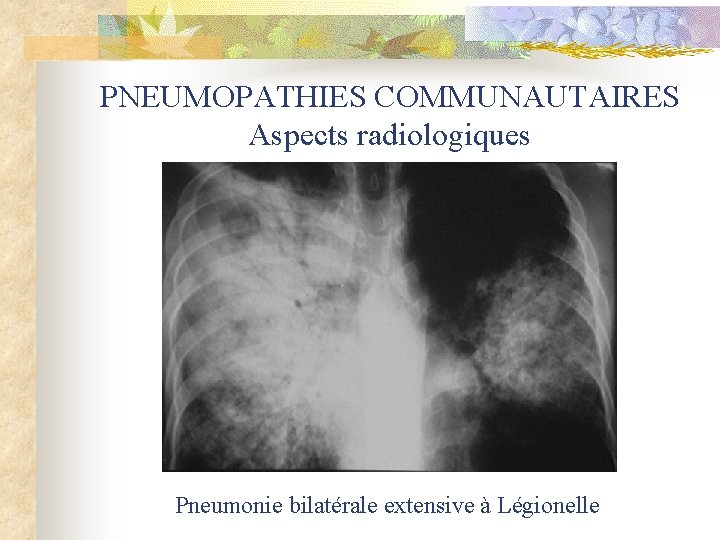
PNEUMOPATHIES COMMUNAUTAIRES Aspects radiologiques Pneumonie bilatérale extensive à Légionelle
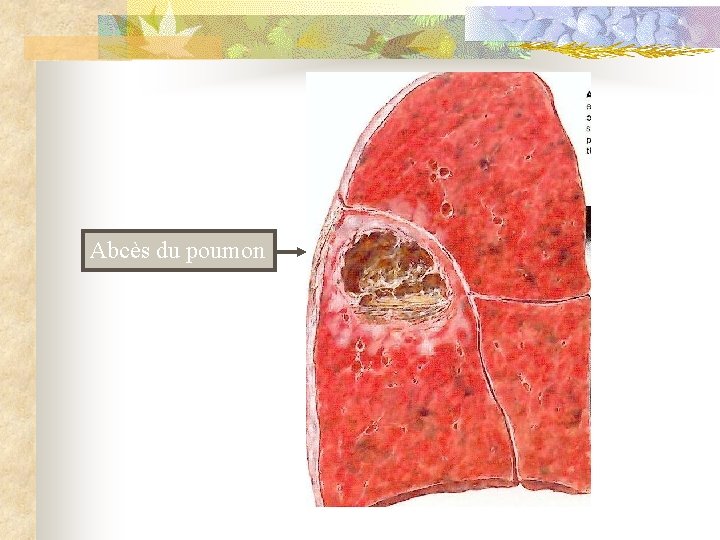
Abcès du poumon


Abcès du poumon

Deux infections médiatiques n n Légionellose Grippe

Légionellose n mode « épidémique » n n En collectivités (hôpital) pas de transmission interhumaine

Légionellose n n n Legionella pneumophila Tableau clinique sévère Signes extra-respiratoires n n n Digestifs Neurologiques Gravité +++ Résistance à la pénicilline Sensibilité aux macrolides, quinolones

Grippe saisonnière n n n Virus : myxovirus influenzae épidémie, pandémies - changements antigéniques progressifs clinique : fièvre, courbatures, céphalées, catarrhe des voies aériennes supérieures (mais peu de signes respiratoires au début) Évolution favorable en quelques jours Gravité liée au terrain Pas de traitement efficace (Tamiflu® ? )

Grippe aviaire (virus H 5 N 1) n n n Réservoir: oiseaux sauvages Passage à l’homme rare +++, mais grave Pas de transmission interhumaine Risque : recombinaison virale ou mutation aboutissant à un virus nouveau virulent et adapté à l’homme Quelle activité des anti-viraux (Tamiflu®)? Plans de santé publique

Grippe porcine (H 1 N 1) n n n Epidémie en 2009 -2010 Taux de moralité <1% Mais touche sujets jeunes (femmes enceintes)

Grippe du cochon d’inde ? (Hx. Ny) n n n Emballement médiatique disproportionné, mais: Risque réel de pandémie grippale grave Précédents n n Grippe espagnole 1918 -1920 Grippe asiatique (années 50) … Intérêt de la vaccination +++

PNEUMOPATHIES COMMUNAUTAIRES Principes du traitement n Trois aspects à considérer n n n Bactériologie: antibiothérapie adaptée, très souvent probabiliste Respiratoire: détecter et traiter une insuffisance respiratoire aiguë Hémodynamique: détecter et traiter un état de choc

PNEUMOPATHIES COMMUNAUTAIRES Principes du traitement n Une question: existe-t-il des critères de gravité ? n Terrain n syndrome septique n n n ge >60 ans Maladie chronique TA diastolique < 60 mm Hg leucopénie < 4000/mm 3 Hyperleucocytose > 30000/mm 3 Urée sanguine > 7 mmol/l syndrome respiratoire n n Pa. O 2 < 70 mm Hg confusion Cyanose opacités radiologiques multi-lobaires
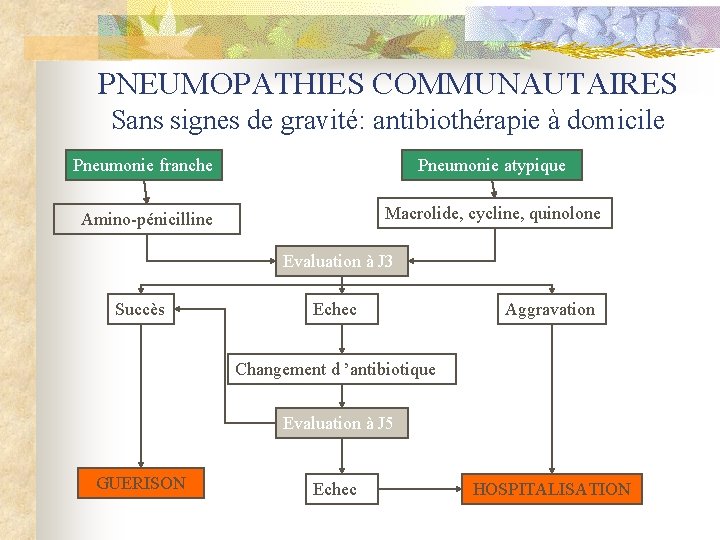
PNEUMOPATHIES COMMUNAUTAIRES Sans signes de gravité: antibiothérapie à domicile Pneumonie franche Pneumonie atypique Amino-pénicilline Macrolide, cycline, quinolone Evaluation à J 3 Succès Echec Aggravation Changement d ’antibiotique Evaluation à J 5 GUERISON Echec HOSPITALISATION
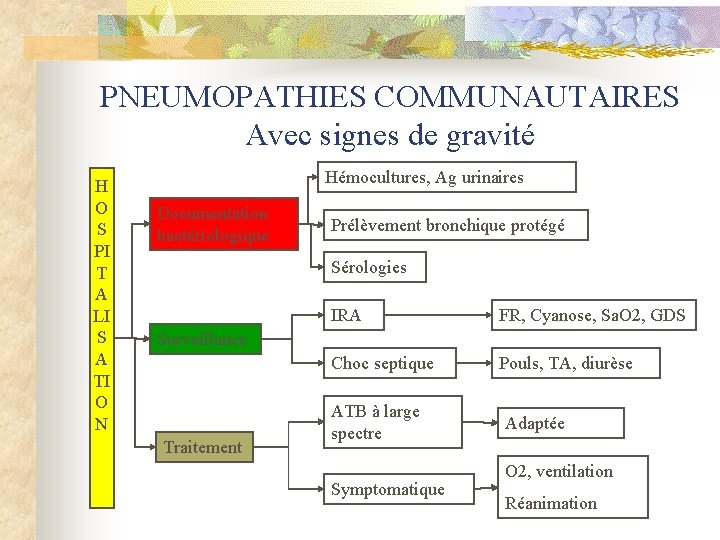
PNEUMOPATHIES COMMUNAUTAIRES Avec signes de gravité H O S PI T A LI S A TI O N Hémocultures, Ag urinaires Documentation bactériologique Prélèvement bronchique protégé Sérologies IRA FR, Cyanose, Sa. O 2, GDS Choc septique Pouls, TA, diurèse Surveillance Traitement ATB à large spectre Symptomatique Adaptée O 2, ventilation Réanimation

PNEUMOPATHIES COMMUNAUTAIRES Conduite thérapeutique n Dans tous les cas, évaluation à distance: n Guérison ? n Séquelles ? n Pathologie favorisante ? n Radio de thorax n Fibroscopie si fumeur n Sérologie VIH

PNEUMOPATHIES NOSOCOMIALES n Facteurs favorisants n n Antibiothérapie préalable Terrain débilité Méthodes diagnostiques ou thérapeutiques invasives Germes souvent multi-résistants: n n Staphylocoque doré Entérobactéries
PNEUMOPATHIES NOSOCOMIALES n Transmission manuportée n Prévention +++
- Slides: 46