Infecciones estreptoccicas Elaborado por Jessy navas MR 2
Infecciones estreptocócicas Elaborado por Jessy navas. MR 2

Introducción • La piel es la primera barrera del organismo frente a los agentes externos y las infecciones cutáneas, el motivo más frecuente de consulta en dermatología pediátrica. • Los principales factores de riesgo son el deterioro de la integridad de la piel, la falta de higiene, el hacinamiento, la humedad y las inmunodeficiencias. • Las bacterias más prevalentes tenemos • Staphylococcus • Streptococcus

Estreptococo • Coco Gram positivo • Oxidasa y catalasa negativa • Anaerobio facultativo • Agrupados en coco y cadenas • Saprofitos y patógenos Forman parte la flora comensal de la piel, vías respiratorias, tubo digestivo y aparato genital femenino.

Clasificación 1)Según Brown: basados en la producción de hemolisis • Alfa hemolítico (parcial) • Beta hemolítico (completa) • Gamma o no hemolíticos 2) Según lancefields: basados carbohidratos C presente en la pared • Grupo A • Grupo B • Grupo C
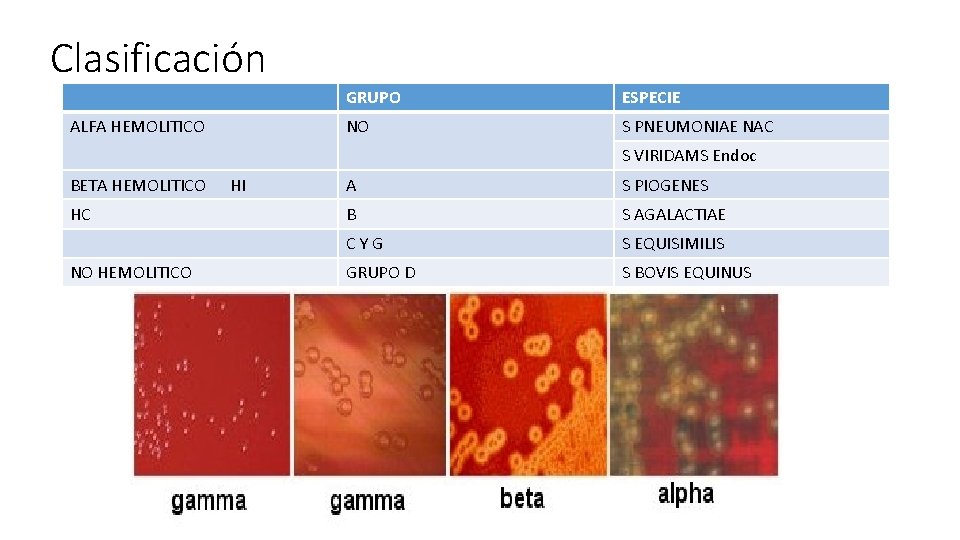
Clasificación ALFA HEMOLITICO GRUPO ESPECIE NO S PNEUMONIAE NAC S VIRIDAMS Endoc BETA HEMOLITICO HI A S PIOGENES HC B S AGALACTIAE C Y G S EQUISIMILIS GRUPO D S BOVIS EQUINUS NO HEMOLITICO

Estreptococo pyogenes • Streptococcus pyogenes (Streptococcus del grupo A) es una de las bacterias más importantes en patología humana. • células esféricas u ovoides de 0. 6 -1. 0 µm de diámetro • agrupa en pares o cadenas de longitud variable • Gram positivos, inmóviles, no formadores de esporos, catalasa negativos y, facultativamente anaerobios. • Sg. A es exigente ya que requiriendo medios complejos enriquecidos con sangre para su desarrollo óptimo. Se observa alrededor de las colonias grises de 1 -2 mm de diámetro un halo de hemólisis beta.

Componente Celular • La cápsula es la capa mas superficial que envuelve al microorganismo y está compuesta por ácido hialurónico, encontrándola en los microorganismos solamente cuando están cursando con la enfermedad del huésped. • El carbohidrato específico de grupo (carbohidrato C) está constituido por un dímero de ramnosa y N-acetil glucosamina. • El mucopéptido que le confiere rigidez a la pared, al cual se unen proteínas, carbohidratos y lipoproteínas. Sus componentes tienen carácter antigénico y pueden contribuir a la patogenicidad. • La proteína M es uno de los principales factores de virulencia de Sg. A. Le resistencia a la fagocitosis por leucocitos (PMN).

Faringoamigdalitis estreptococica • Es uno de los motivos de consulta más frecuentes en la práctica clínica. • Sg. A es responsable de la mayoría de estas infecciones aunque otros serogrupos pueden ocasionarla (grupos C y G). • Es una enfermedad autolimitada, aunque debe siempre realizarse el tratamiento antimicrobiano para prevenir las complicaciones. • afecta con más frecuencia a niños entre 5 y 15 años • Se transmite de persona a persona por gotitas de secreciones aerosolizadas. El número de microorganismos y su virulencia van disminuyendo desde la fase aguda a la de convalecencia, marcando un distinto grado de infecciosidad.

Clínica • Fiebre, exudado, adenopatías cervicales anterior y ausencia de tos • Escalofríos. • Malestar general. • Disfagia. • Odinofagia. • Dolor en el cuello. Ocasionalmente: náuseas, vómitos y manifestaciones intestinales.

tratamiento • Diagnostico: cultivo del exudado amigdalar cuya sensibilidad y especificidad 90 -95 % • el hisopado de faríngeo es posible pesquisar al Estreptococo • tratamiento: Penicilina G benzatinica intramuscular dosis única • de 1, 2 millones IM en mayores de 27 kg • Amoxicilina 80 mg/kg/d durante 7– 10 días. • Alérgicos: macrólidos. «Ojo resistencia» . Azitromicina o claritromicina

complicaciones Supurativas • Absceso y celulitis periamigdalino • Otitis media • sinusitis NO Supurativas : • fiebre reumática • glomerulonefritis
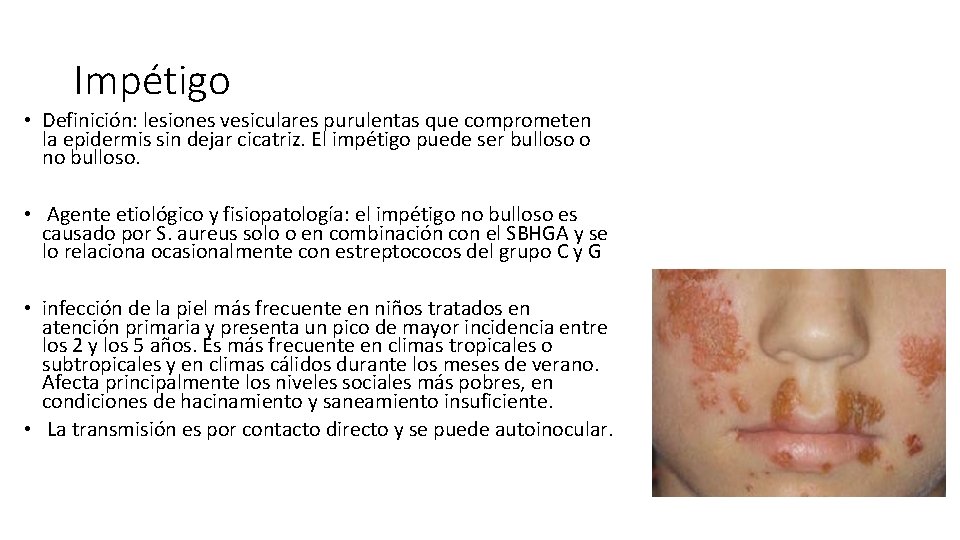
Impétigo • Definición: lesiones vesiculares purulentas que comprometen la epidermis sin dejar cicatriz. El impétigo puede ser bulloso o no bulloso. • Agente etiológico y fisiopatología: el impétigo no bulloso es causado por S. aureus solo o en combinación con el SBHGA y se lo relaciona ocasionalmente con estreptococos del grupo C y G • infección de la piel más frecuente en niños tratados en atención primaria y presenta un pico de mayor incidencia entre los 2 y los 5 años. Es más frecuente en climas tropicales o subtropicales y en climas cálidos durante los meses de verano. Afecta principalmente los niveles sociales más pobres, en condiciones de hacinamiento y saneamiento insuficiente. • La transmisión es por contacto directo y se puede autoinocular.

Clínica • Manifestaciones clínicas: las lesiones son, por lo general, bien delimitadas, pero pueden ser múltiples. Afecta en su mayoría superficies expuestas, como miembros y cara (de localización preferentemente periorificial alrededor de la narinas y la boca). • El impétigo no bulloso se inicia como una mácula de 2 a 4 mm, que pasa a pápula y vesícula de contenido claro rodeada de un halo eritematoso, que posteriormente se transformará en una pústula que se agranda y se rompe en el término de 4 a 6 días y termina en una gruesa costra. Las lesiones se curan lentamente y dejan un área despigmentada.
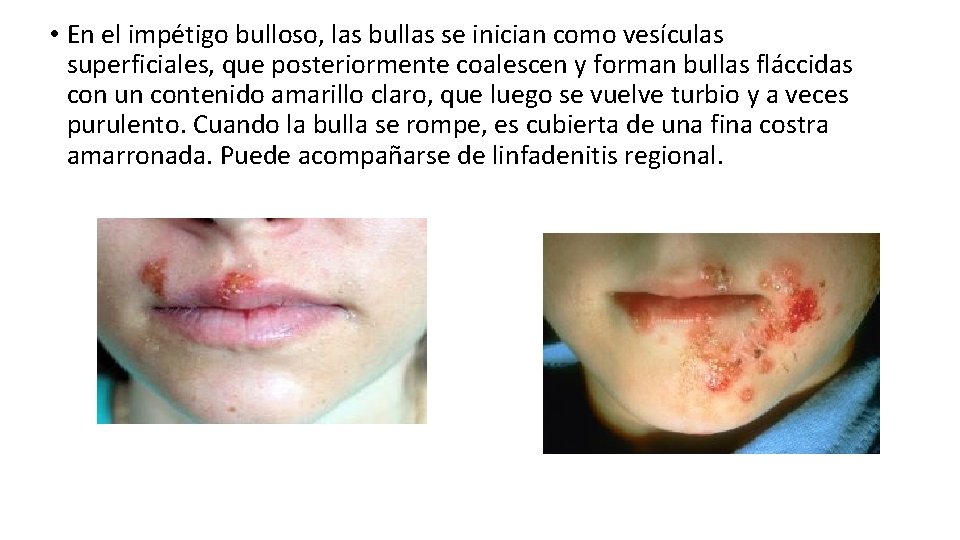
• En el impétigo bulloso, las bullas se inician como vesículas superficiales, que posteriormente coalescen y forman bullas fláccidas con un contenido amarillo claro, que luego se vuelve turbio y a veces purulento. Cuando la bulla se rompe, es cubierta de una fina costra amarronada. Puede acompañarse de linfadenitis regional.

Impetigo • DIAGNOSTICO: es clínico, aislamiento SBGA en cultivo • Cefalexina: es la droga de elección a 50 -100 mg/kg/día 3 o 4 • Amoxicilina-clavulánico: es 40 mg/kg/día 3 veces al día durante 7 -10 días. • Eritromicina: 50 mg/kg/día 4 veces al día durante 7 -10 días. • Mupirocina ungüento al 2% 3 veces al día durante 5 días. COMPLICACIONES • linfangitis, linfadenitis supurada, escarlatina o complicaciones pos infecciosas, como la glomerulonefritis.

Erisipela • Definición: la erisipela es una infección aguda de la piel, no necrosante, que afecta la dermis superficial, con marcado compromiso de los vasos linfáticos subyacentes es rápidamente progresiva. • Agente etiológico: el SBHGA es el patógeno predominante, aunque también puede ser producida por estreptococos de los grupos C y G, y, en menor frecuencia, por estreptococos del grupo B o S. aureus. .

Erisipela • Manifestaciones clínicas: la lesión típica es una placa roja brillosa, indurada (“piel de naranja”), de bordes nítidos, dolorosa, con rápida extensión y linfedema regional. Sobre la placa, pueden visualizarse flictenas y bullas. Se acompaña de adenomegalias satélites en el 46% de los casos, que pueden persistir por algunas semanas tras la resolución del cuadro clínico. • Se localiza con mayor frecuencia en miembros inferiores y, por lo general, es unilateral. Otra localización menos frecuente es la cara, clásicamente descrita como “en alas de mariposa”. La presencia de síntomas sistémicos, como fiebre, escalofríos y malestar, pueden preceder el comienzo de la lesión cutánea. • Diagnóstico: el diagnóstico es fundamentalmente clínico. La leucocitosis, eritrosedimentación acelerada y proteína C reactiva elevada son hallazgos frecuentes que acompañan al cuadro infeccioso.

Erisipela • Compresas frías, analgésico. • Penicilina. • Alergia a las penicilinas macrólidos. • 25% de pacientes portadores tratamiento con penicilina. Recidiva 30% antes de los 3 años. • Complicaciones de la erisipela son raras e incluyen sepsis, síndrome shock toxico, endocarditis, meningitis
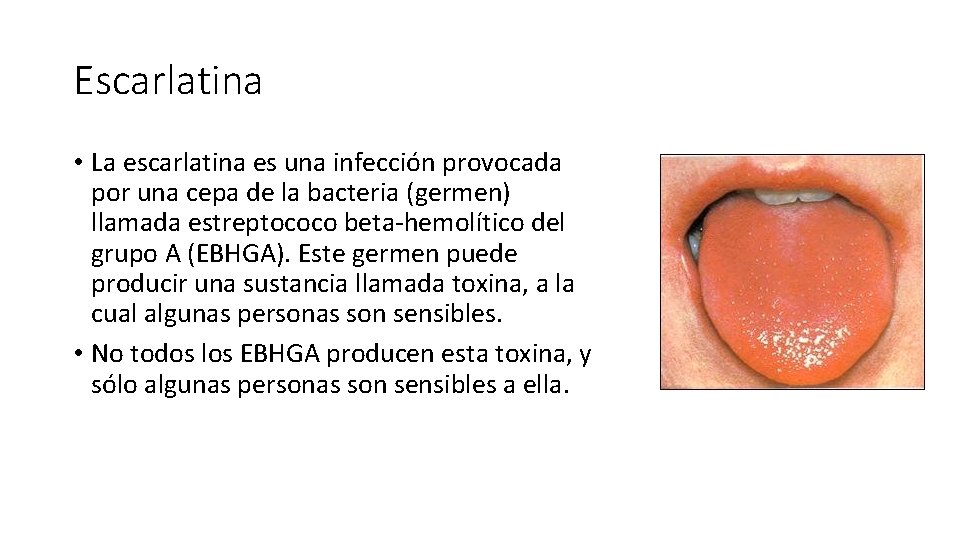
Escarlatina • La escarlatina es una infección provocada por una cepa de la bacteria (germen) llamada estreptococo beta-hemolítico del grupo A (EBHGA). Este germen puede producir una sustancia llamada toxina, a la cual algunas personas son sensibles. • No todos los EBHGA producen esta toxina, y sólo algunas personas son sensibles a ella.
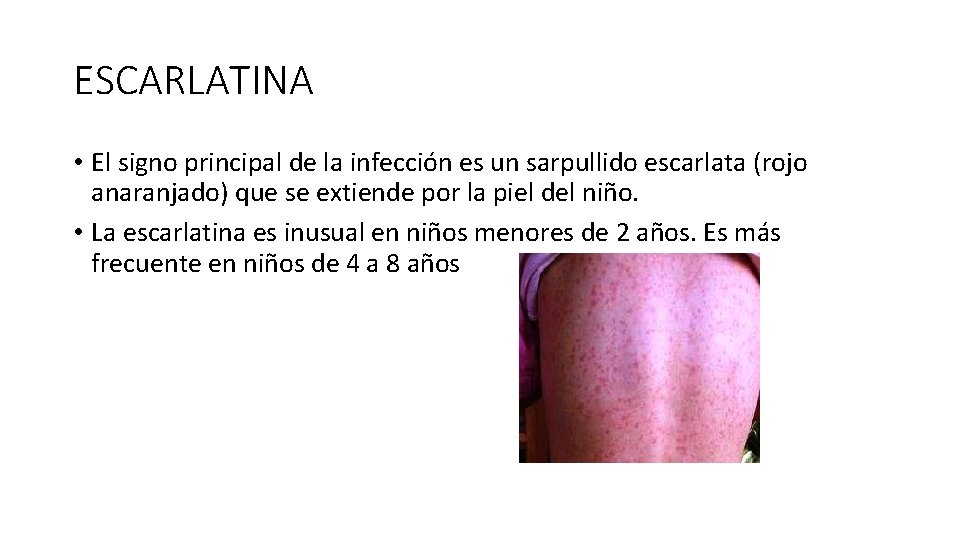
ESCARLATINA • El signo principal de la infección es un sarpullido escarlata (rojo anaranjado) que se extiende por la piel del niño. • La escarlatina es inusual en niños menores de 2 años. Es más frecuente en niños de 4 a 8 años

ESCARLATINA • El sarpullido es el signo más llamativo de la escarlatina. Inicialmente se presenta con apariencia de quemadura solar que es áspera como lija al tacto y puede picar. Remite 6 a 9 dias • Fiebre 12 a 48 horas • Dolor de garganta • Amígdalas agrandadas y enrojecidas, en algunos casos cubiertas por una membrana o capa blanco-amarillenta. La lengua puede adoptar un color blanquecino con pequeños puntos rojos (aspecto de fresa).
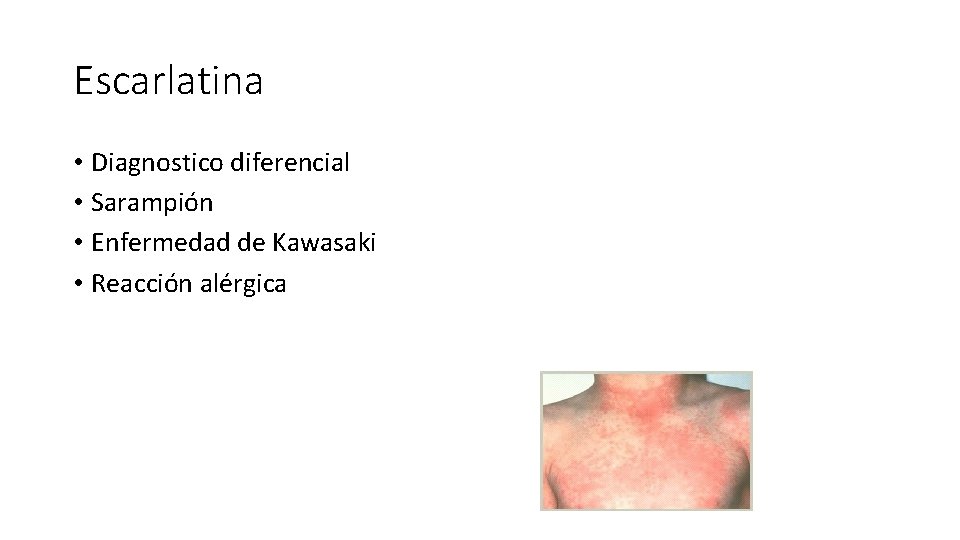
Escarlatina • Diagnostico diferencial • Sarampión • Enfermedad de Kawasaki • Reacción alérgica

Tratamiento • Tratamiento: la penicilina es el antibiótico de elección para las infecciones estreptocócicas: • penicilina benzatina 600. 000 U/Kg en los menores de 30 Kg • 1. 200. 000 U/Kg en los de más de 30 Kg. • En aquellos pacientes alérgicos a la penicilina se pueden utilizar macrólidos, como la Eritromicina o claritromicina por 10 días.

Síndrome del shock toxico • define como una enfermedad aguda y grave, secundaria a una infección por Streptococcus (productores de toxinas eritrógenas A, B y C) que cursa con fiebre, hipotensión, fallo multiorgánico y posterior descamación. • Este cuadro clínico se desarrollaría de forma secundaria a la activación de la cascada inflamatoria tras la liberación de citocinas proinflamatorias por linfocitos T activados por toxinas bacterianas que actuarían como superantígenos.
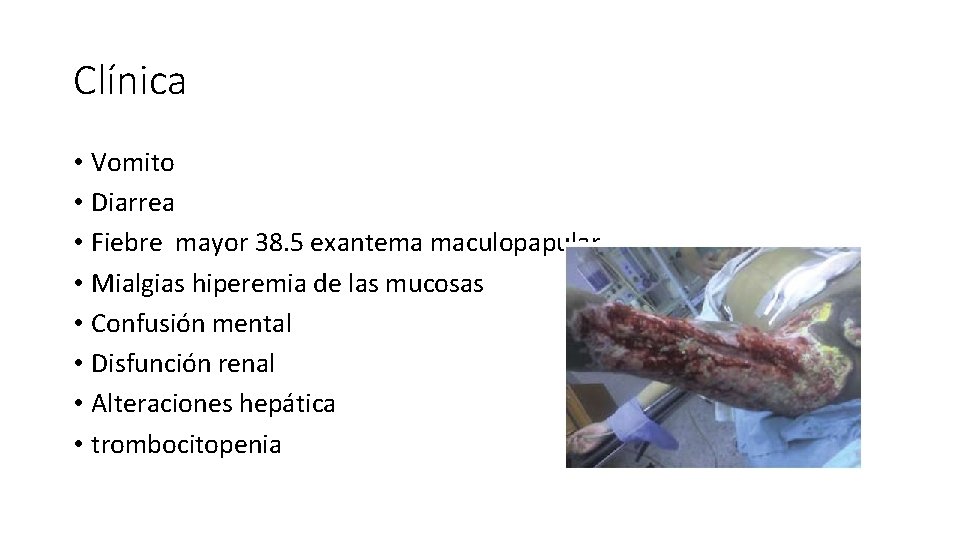
Clínica • Vomito • Diarrea • Fiebre mayor 38. 5 exantema maculopapular • Mialgias hiperemia de las mucosas • Confusión mental • Disfunción renal • Alteraciones hepática • trombocitopenia

Síndrome shock toxico • En 1980 se vinculó el GAS con choque y insuficiencia multiorgánica. • En 1993 se definió el síndrome de choque tóxico (TSS) estreptocócico. • Rasgos generales: fiebre • hipotensión • alteración renal • síndrome disneico. Harrison, principios de Medicina Interna. 17 edición. Vol I infecciones estreptocócicas y enterocócicas cap. 130

SÍNDROME DE CHOQUE TÓXICO ESTREPTOCÓCICO I. Aislamiento de estreptococos del grupo A (S. pyogenes) A. De un sitio normalmente estéril B. De un sitio no estéril II. Signos clínicos de gravedad A. Hipotensión B. ≥ 2 de los siguientes signos: 1. Disfunción renal 2. Coagulopatía plaquetas menos 100. 000 mil 3. Disfunción hepática 4. Síndrome de dificultad respiratoria del adulto 5. Un exantema macular eritematoso generalizado que puede descamarse 6. Necrosis de tejidos blandos, lo que incluye fascitis necrosante o miositis o gangrena. Harrison, principios de Medicina Interna. 17 edición. Vol I infecciones estreptocócicas y enterocócicas cap. 130

Síndrome del shock toxico • Laboratorio: BHC desviación notable a la izquierda de leucocitos, muchos granulocitos inmaduros. • pruebas hepática renales, tiempos, • hipocalcemia, hipoalbuminemia y trombocitopenia. . Hemocultivo para aislar la bacteria. Harrison, principios de Medicina Interna. 17 edición. Vol. I infecciones estreptocócicas y enterocócicas cap. 130

tratamiento • Se drenarán los sitios de infección (como heridas quirúrgicas). • El objetivo del tratamiento es mantener las funciones corporales importantes, lo cual puede comprender: • Antibióticos para cualquier infección (se pueden administrar por vía intravenosa) • Diálisis (si se presentan problemas renales graves) • Líquidos intravenosos • Métodos para controlar la presión arterial • La gammaglobulina intravenosa puede ayudar en casos graves

complicaciones • • • Shock Insuficiencia renal Insuficiencia miocárdica Síndrome de distres respiratorio Pronostico: tasa mortalidad 14 al 30% Edad Nivel inmunológico del pacientes Comorbilidades asociadas Virulencia cepa diagnostico
- Slides: 30