INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR BRONQUIOLITIS Y NEUMONIA

INFECCIONES DEL TRACTO RESPIRATORIO INFERIOR BRONQUIOLITIS Y NEUMONIA Claudia Paola González Saboya Deisy Johana López Forero

INTRODUCCION Las IRA constituyen las enfermedades infecciosas más frecuentes del ser humano. Los niños pueden presentar entre seis y ocho infecciones respiratorias al año. En los niños menores de 2 años estas infecciones representan una de las causas más frecuentes de hospitalización

BRONQUIOLITIS

Definición El primer episodio de sibilancias asociado a evidencia clínica de infección viral y de obstrucción (aumento de volumen torácico, hiperresonancia, espiración prolongada) en un niño menor de dos años. Es una inflamación difusa y aguda de las vías aéreas inferiores, de naturaleza infecciosa, expresada clínicamente por obstrucción de la vía aérea pequeña

Epidemiologia Infección respiratoria baja mas relevante en niños menores de 1 año. (frecuencia, morbilidad, costos de atención en salud). Causa mas frecuente de falla respiratoria Aguda. Aparición de vacunas contra: tos ferina, sarampión y haemophylus influenza tipo b. Enfermedad típicamente estacional, en épocas de invierno (Bogotá – Abril, Mayo, Junio. ) Incidencia reportada de 11. 4/100 niños/año en el primer año y con un descenso de 6/100 niños/año en el segundo año de vida. Es ligeramente más frecuente en el género masculino con una relación 1. 25: 1 a 1. 8: 1. En el Hospital San Ignacio se diagnostican aproximadamente 180 casos por año Edad promedio de muerte: 3 meses.

Etiología **Metapneumovirus humano

Etiología VSR Virus RNA de cadena sencilla, Familia Paramixoviridae Transmisión: • Partículas de saliva contaminada y fómites • Contagio intrafamiliar. M guarderías y hospitalario Período de incubación: 2 -8 días (promedio 5 días)

Factores de Riesgo Bajo Riesgo Alto Riesgo • La época epidémica (Marzo, Abril, Mayo) • Niños que presenten una patología • Exposición a entornos contagiosos. neonatal. • Pacientes que vivan en zonas urbanas. • Prematurez. • Pacientes menores de 6 meses de edad. • Displasia broncopulmonar. • Pacientes que reciben lactancia artificial y • Enfermedad Cardiaca congénita. no lactancia materna. • Pacientes que reciban quimioterapia. • Bajo nivel socioeconómico • Pacientes con inmunodeficiencias. • Niños que vivan en viviendas • Pacientes trasplantados. desfavorables como desprotegidas del frío y • Patología crónica como la fibrosis Quística. con presencia de polvo • Mayor riesgo de morbilidad y mortalidad en • Padres o familiares fumadores. caso de exposición al ambiente del hospital
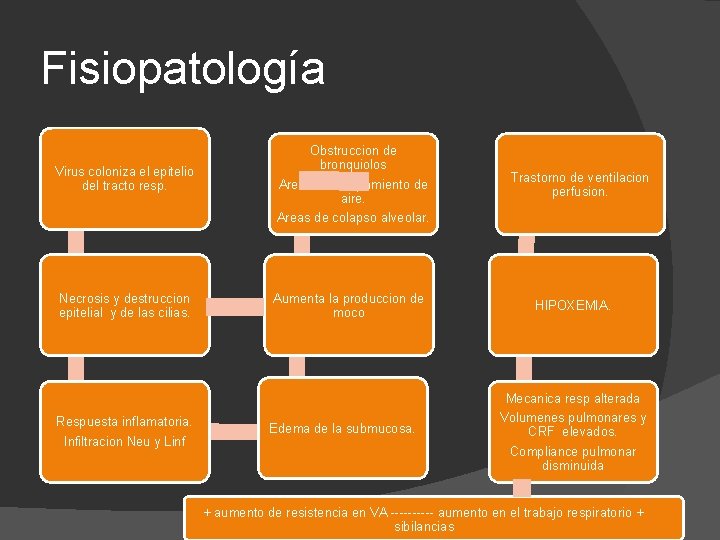
Fisiopatología Virus coloniza el epitelio del tracto resp. Obstruccion de bronquiolos Areas de atrapamiento de aire. Areas de colapso alveolar. Necrosis y destruccion epitelial y de las cilias. Aumenta la produccion de moco Respuesta inflamatoria. Infiltracion Neu y Linf Edema de la submucosa. Trastorno de ventilacion perfusion. HIPOXEMIA. Mecanica resp alterada Volumenes pulmonares y CRF elevados. Compliance pulmonar disminuida + aumento de resistencia en VA ----- aumento en el trabajo respiratorio + sibilancias

Cuadro Clinico Síntomas 1. Rinorrea mucohialina 2. Congestion de vias respiratorias tos 3. Signos de dificultad respiratoria: retracciones, tiraje y taquipnea 4. Hiporexia, adinamia Signos Ruidos respiratorios con respiración prolongada Sibilancias, Crépitos Diámetro torácico AP aumentado Retracciones intercostales y subcostales Cianosis Saturación de Oxígeno baja Taquipnea < 1 MES • Febrículas • Irritabilidad • Rechazo de la alimentación • Apnea central

Criterios Diagnósticos Cuadro Clínico Rx tórax: Dg diferencial- complicaciones Oximetría de pulso Cuadro hemático, VSG y PCR no son útiles.
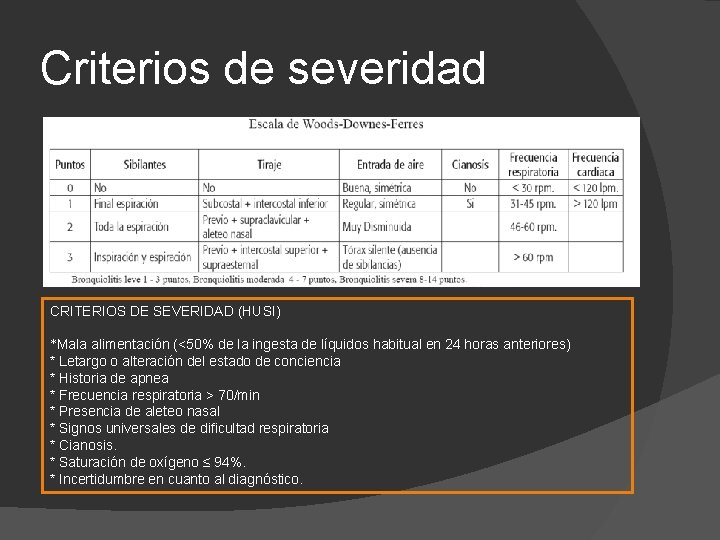
Criterios de severidad CRITERIOS DE SEVERIDAD (HUSI) *Mala alimentación (<50% de la ingesta de líquidos habitual en 24 horas anteriores) * Letargo o alteración del estado de conciencia * Historia de apnea * Frecuencia respiratoria > 70/min * Presencia de aleteo nasal * Signos universales de dificultad respiratoria * Cianosis. * Saturación de oxígeno ≤ 94%. * Incertidumbre en cuanto al diagnóstico.
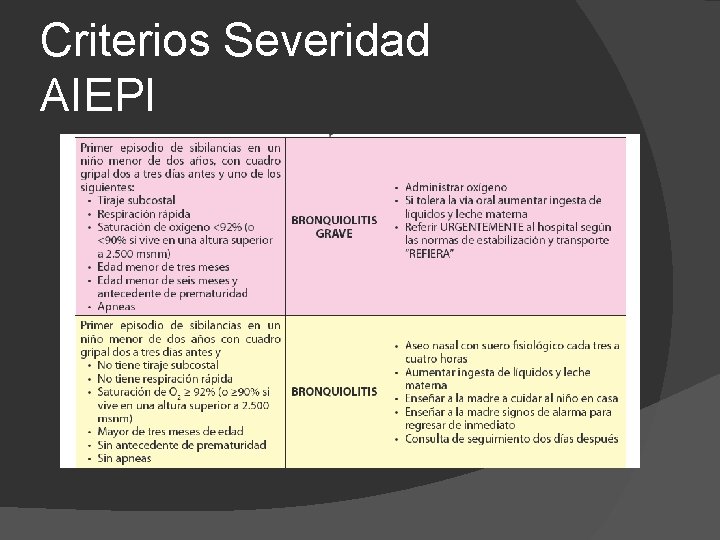
Criterios Severidad AIEPI

Diagnósticos Diferenciales PULMONARES NO PULMONARES • Asma, especialmente en aquellos niños mayores de 6 meses y con antecedentes familiares y/o personales de atopia, valorar episodios previos • Enfermedad coronaria • Neumonía • Cuerpo extraño • Enfermedad pulmonar congénita • Fibrosis quística • Enfisema lobar • Sepsis • Anillos vasculares • Reflujo con aspiración • Acidosis metabólica severa

Plan de manejo Oxígeno Salbutamol según mejoría de la prueba Hidratación según tolerancia No esta recomendado: AB – Antihistaminicos – Descongestionantes. Vasoconstrictores nasales- Esteroides- SS hipertónica nebulizada Se valorara el estado de gravedad, factores de riesgo y estado general, estado de hidratación y tolerancia a la vía oral, el trabajo respiratorio, la saturación de oxigeno.

AMBULATORIO HOSPITALIZACIÓN Niños que no cumplan criterios de hospitalización Paciente de cualquier edad con taquipnea Todos aquellos niños que después de su manejo inicial intrahospitalario y estabilización completa de su estado general, ausencia de dificultad respiratoria, garantía de la vía oral, adecuada oxigenación con mínimo requerimiento de oxigeno suplementario, adecuado cuidado en casa y garantía de control ambulatorio. • Edad menor de 6 meses con rechazo parcial o total a la vía oral. • Saturación de oxigeno menor de 90% en Bogotá y menor de 92% a nivel del mar • Historia de apnea o cianosis • Niño de cualquier edad con algún grado de deshidratación • Paciente menor de 2 meses • Lactantes condiciones de alto riesgo • Pacientes con alteración del estado de conciencia.

Criterios de egreso Sat. O 2 > 92% con aire ambiental. Temperatura < 37. 8 ºC. Buena tolerancia oral FR apropiada para la edad Continuidad en los tratamientos Cuidados necesarios en hogar

Plan de manejo ambulatorio Medidas generales: Aislamiento, Hidratación oral adecuada Medidas antitérmicas (acetaminofen) Mantener la lactancia materna Mantener limpias las fosas nasales y libre de secreciones Posición semi sentada ambiente tranquilo Evitar irritantes como el humo Lavados de utensilios como juguetes y vasijas del bebé Lavado constante de las manos Vigilar la frecuencia respiratoria, frecuencia cardiaca y coloración de la piel Oxígeno suplementario si es necesario Continuar medicación iniciada (salbutamol) Cita de control entre 3 y 7 dias

Complicaciones Lactantes menores de tres meses presentan Apneas. Falla respiratoria y ventilación mecánica. Enfisema Insuficiencia cardíaca derecha. Hipertensión pulmonar.

Pronóstico Enfermedad benigna y autolimitada Período crítico 2 -3 primeros días- tos y disnea Recuperación total 12 días 2 -5% Requiere hospitalización

NEUMONÍA ADQUIRIDA EN LA COMUNIDAD

120. 000 Consultas con diagnóstico de neumonía Alta tasa de mortalidad 25 -50/100000 >50/100000 Bogotá, Huila y Caquetá En el servicio de Pediatría HUSI la neumonía Adquirida en la Comunidad (NAC) representan más del 4% de las atenciones totales de urgencias en pediatría, y casi 1/3 de todos los egresos del servicio de Pediatría.
Enfermedad inflamatoria generalmente de causa infecciosa que afecta la unidad de intercambio gaseoso caracterizada por consolidación alveolar debida a la presencia de microorganismos patógenos. Aparece en aquellos que no han sido hospitalizados en los últimos 7 días o bien que aparece en las primeras 48 horas tras el ingreso

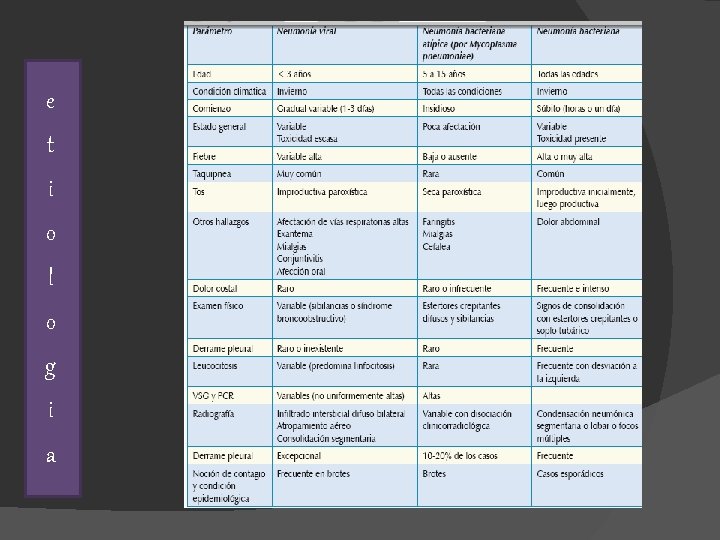
ETIOLOGIA • Edad como predictor de la etiología • 50% Bacteriana • 25% Viral • 25 % Mixta VRS – Neumococo • 30 -60% de los casos no se puede llegar a un diagnóstico etiológico.
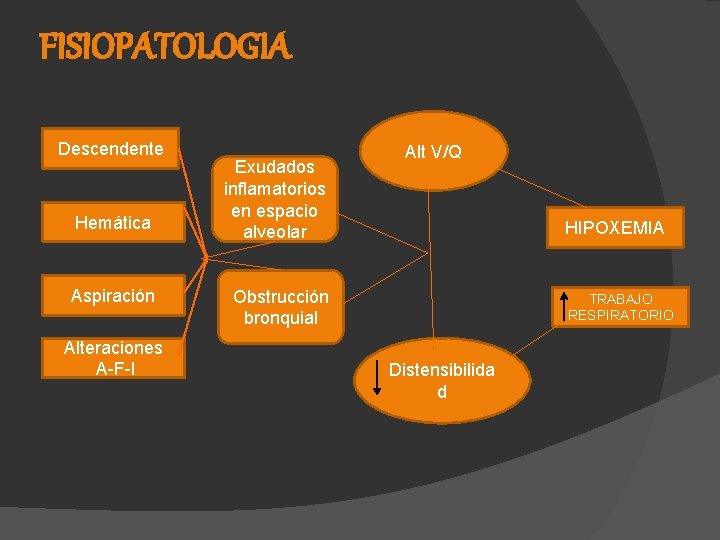
FISIOPATOLOGIA Descendente Hemática Aspiración Alteraciones A-F-I Exudados inflamatorios en espacio alveolar Alt V/Q HIPOXEMIA Obstrucción bronquial TRABAJO RESPIRATORIO Distensibilida d

FACTORES DE RIESGO • Prematuridad • Ausencia de lactancia materna • Bajo nivel socioeconómico • Malnutrición • Asistencia a guarderías • Hacinamiento • Enfermedades subyacentes • Utilización previa de AB • Exposición a humo • Déficit de vit A, hierro, zinc y vit D

CLÍNICA Fiebre > 38. 5 aparicion brusca Escalofríos Tos (habitualmente productiva) Taquipnea Taquicardia • En niños pequeños y lactantes: Aleteo nasal Tiraje subcostal Crepitantes finos (al inicio) • Durante la progresión lobar: Matidez a la percusión Frémito vocal Soplo tubárico Disminución de la expansión torácica en lado afectado NEUMO NIA ATÍP ICA v. Inicio gradua l, leve y auto limitad v. Cua o dro gri pal co v. Cefa n tos s lea eca v. Mial gias v. Odin o v. Exan fagia te v. Fieb mas eritem at re mod erada osos v. Clíni ca d (sibilan cias, e e obstrucci ón sp atrapa iración prolo miento n aéreo) gada,
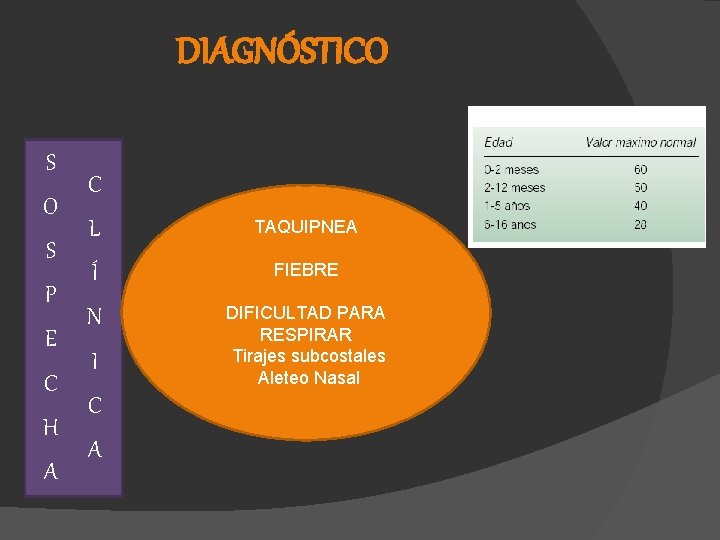
DIAGNÓSTICO S P E C H A C L TAQUIPNEA Í FIEBRE N DIFICULTAD PARA RESPIRAR Tirajes subcostales Aleteo Nasal I C A
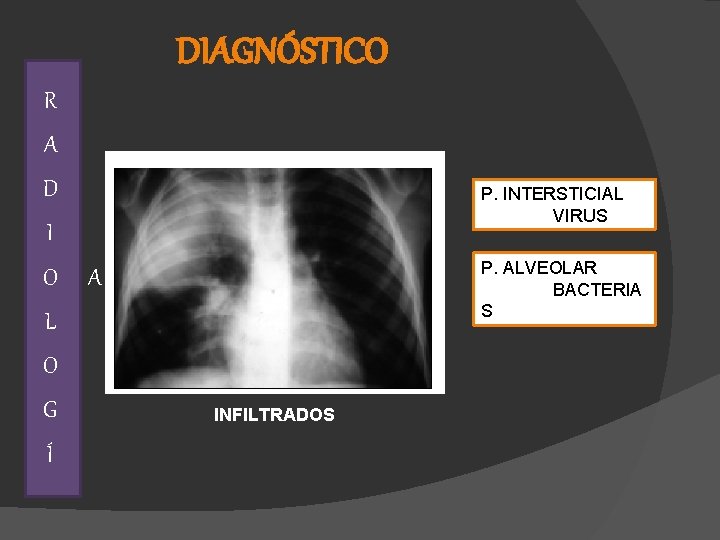
DIAGNÓSTICO R A D P. INTERSTICIAL VIRUS I O P. ALVEOLAR BACTERIA S A L O G Í INFILTRADOS

DIAGNÓSTICO Otros labs Cuadro hemático PCR Oximetría de pulso Microbiológicos: 30% de dg etiológico (hemocultivo)
e t i o l o g i a

CRITERIOS DE GRAVEDAD

CRITERIOS DE HOSPITALIZACIÓN ØMenor de 6 meses ØCumplir criterios de gravedad ØEnfermedades subyacentes : neumopatía, cardiopatía, inmunosupresión, desnutrición ØComplicaciones pulmonares: empiema, neumatocele, absceso, neumotórax ØMarcada dificultad respiratoria ØIntolerancia a la vía oral
TRATAMIENTO M E Manejo antipirético Acetaminofen 10 -15 mg/kg/dosis cada 6 horas D I Oxigenoterapia sat 02 <92% D A L S E S Reposición líquidos y electrolitos Reposo G E N E R A NO!! MUCOLÍTICOS NI FISIOTERAPIA

TRATAMIENTO AMBULATORIO Medidas generales + AB Amoxicilina 75 -100 mg/kg/dia cada 8 horas q Revalorar en 24 -48 horas q

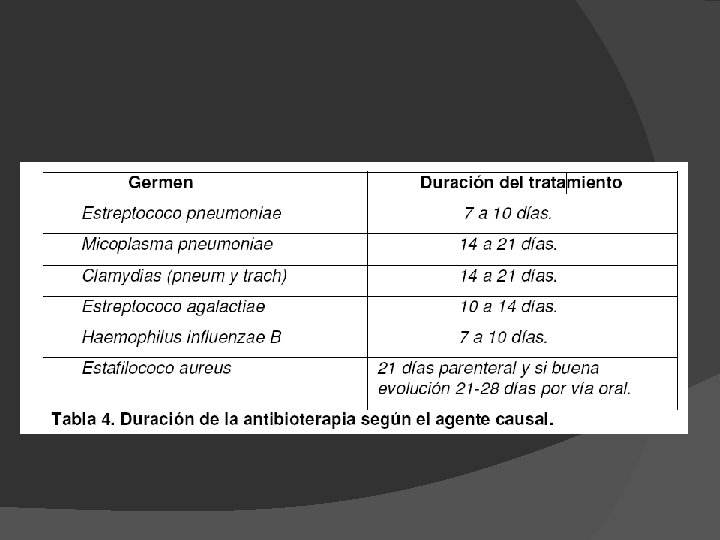
TRATAMIENTO HOSPITALARIO A N T I B I O T I C O Medidas generales + AB (iv) 1 MES DE VIDA Ampicilina 100 mg/kg/dia cada 6 horas IV + Gentamicina 5 -7, 5 mg/kg/dia cada 8 horas IV Ó Amikacina 15 -30 mg/kg/dia ada 8 horas IV 1 MES – 3 MESES MAYOR A 3 MESES Ampicilina 100 mg/kg/dia cada 6 horas + Cefotaxima 100 mg/kg/día cada 8 horas IV Ó Ceftriaxona 100 mg/kg/dia cada 24 horas IM Ó Amoxicilina/Clavulónico 50 -100/10 mg/kg/dia cada 8 horas IV

Criterios de Egreso Tener un adecuado control del proceso inflamatorio-infeccioso y estar respondiendo adecuadamente a la terapia antimicrobiana instaurada (si se administró). No tener aumento del trabajo respiratorio. Haber mejoría de la disparidad ventilación-perfusión, aún cuando puede todavía requerir dosis bajas de oxígeno suplementario (menos de 0. 5 L/min). No haber signos de respuesta inflamatoria sistémica. Aceptar la vía oral y estar adecuadamente hidratado. Haberse descartado o manejado adecuadamente complicaciones.

Seguimiento El seguimiento debe ser realizado entre las 24 a 72 horas después del diagnóstico. La reevaluación es necesaria en niños que persistan con síntomas o fiebre después de las 48 horas del diagnóstico. clínico y no paraclínico.
- Slides: 39