INFECCIONES DE TRANSMISION SEXUAL Dra Sara Aulet PATOLOGIA



























































- Slides: 75

INFECCIONES DE TRANSMISION SEXUAL Dra. Sara Aulet

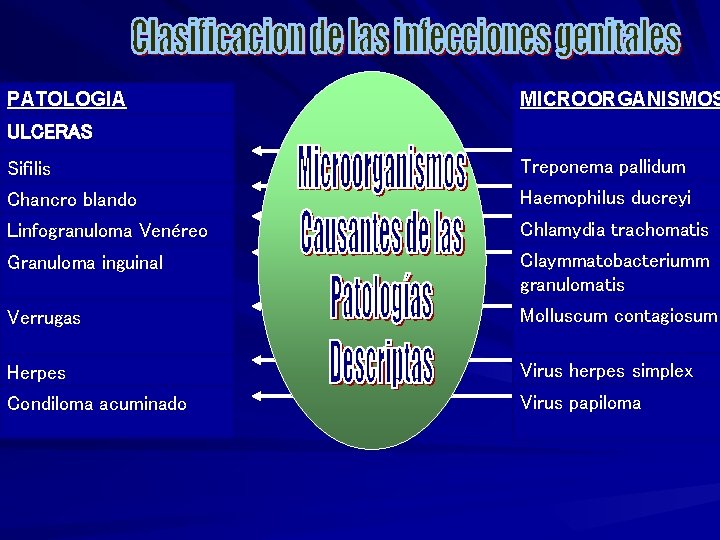
PATOLOGIA MICROORGANISMOS ULCERAS Sifilis Treponema pallidum Chancro blando Haemophilus ducreyi Linfogranuloma Venéreo Chlamydia trachomatis Granuloma inguinal Claymmatobacteriumm granulomatis Verrugas Molluscum contagiosum Herpes Virus herpes simplex Condiloma acuminado Virus papiloma

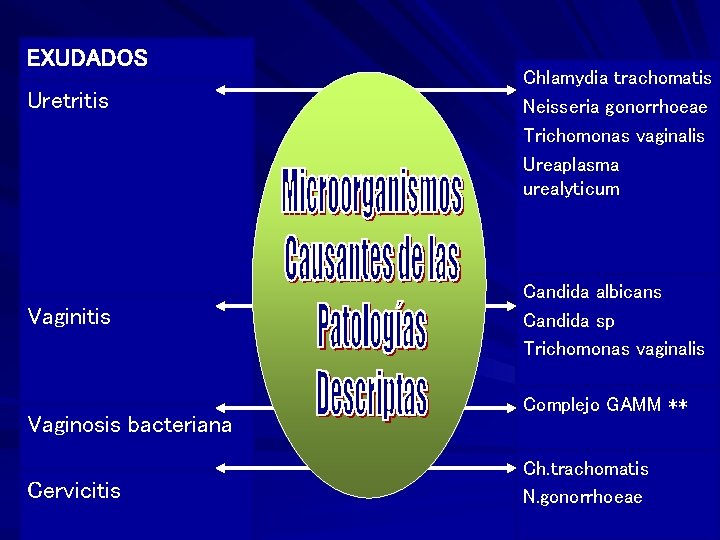
EXUDADOS Uretritis Vaginosis bacteriana Cervicitis Chlamydia trachomatis Neisseria gonorrhoeae Trichomonas vaginalis Ureaplasma urealyticum Candida albicans Candida sp Trichomonas vaginalis Complejo GAMM ** Ch. trachomatis N. gonorrhoeae


Patogenia La vagina mantiene un nicho ecológico dinámico. Su flora se ve influida por el nivel hormonal, que varía según la edad y la gestación. La flora colonizante habitual forma un ecosistema capaz de evitar el sobrecrecimiento de microorganismos potencialmente patógenos.

PATOGENIA(Cont. ) Está fundamentalmente formada por lactobacilos, que ejercen un efecto protector por medio del metabolismo anaerobio del glucógeno, logrando mantener un p. H vaginal entre 3, 5 y 4, 5. La alteración del ecosistema, por causa de procesos infecciosos de origen endógeno o exógeno, da lugar al incremento del ph y a la invasión de la flora gramnegativa facultativa y anaerobia.

PATOGENIA(Cont. ) Pueden generarse, de esa forma, vaginitis específicas e inespecíficas. La VB ocupa un lugar preponderante dentro de las vaginitis inespecíficas. La disminución de Lactobacillus spp. produce incremento de la flora gramnegativa anaerobia, Gardnerella vaginalis y micoplasmas.

Desplazamiento de la flora normal por: Gardnerella vaginalis-Anaerobios. Mobiluncus-Mycoplasma(GAMM) -Pasan de una concentración de 1000 a 10. 000 ufc|gr. a 10. 000 a 100. 000 ufc|gr. de contenido vaginal

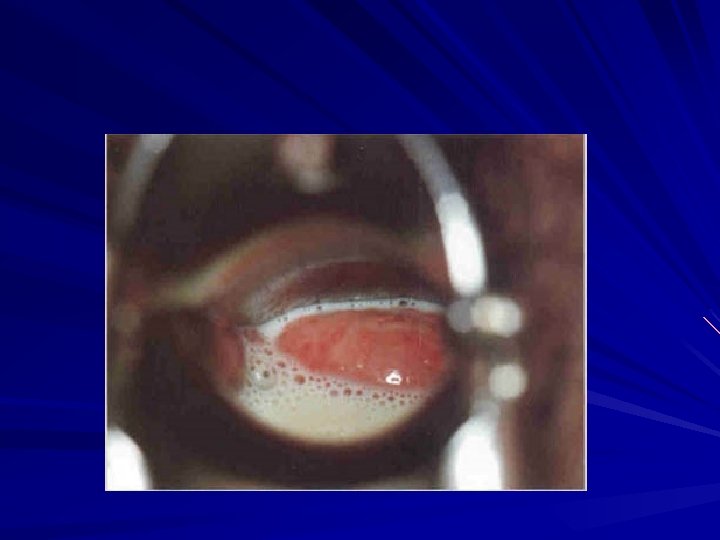
MANIFESTACIONES CLINICAS Flujo vaginal blanco-grisáceo, parduzco o amarillento, homogéneo, con mal olor Prurito Disuria Eritema o ardor vulvar Dispareumia Menstruaciones ligeramente fétidas Mal olor postcoital ASINTOMÁTICAS

Criterio clínico de Amsel Requieren la confirmación de 3 de los siguientes signos o síntomas Flujo vaginal abundante homogéneo blanquecino, no inflamatorio, adherente, sobre las paredes de la vagina. Ph> de 4, 5 “Olor a pescado” positivo. Olor aminado al reaccionar con una gota de KOH al 10% Presencia de “clue cells. ” (Más del 20% de células epiteliales cubiertas por cocobacilos en el examen directo).

Diagnóstico de laboratorio Toma de Muestra: de fondo de saco vaginal Determinación de ph Prueba de “Fishy-odor” Exámen Microscópico en fresco: leucocitos, T. vaginalis, levaduras, “clue cells” Coloración de Gram: morfología y cantidad de bacterias por campo(100 x)

TRATAMIENTO Regímenes recomendados para la mujer en edad fértil Metronidazol 500 mg VO, c/12 hs x 7 días. Metronidazol gel 0, 75%, aplicación de 5 g intravaginal c/ 24 hs x 5 días. Clindamicina crema 2%, aplicación de 5 g intravaginal nocturna, x 7 días. Regímenes alternativos Metronidazol 2 g VO única dosis. Clindamicina 300 mg VO, C/12 hs x 7 días. Clindamicina óvulos 100 mg, nocturna, c/24 hs x 3 días.

TRATAMIENTO EN EMBARAZADAS Régimen recomendado para la embarazada Metronidazol 500 mg VO, c/12 hs x 7 días ( no en el 1º trimestre). Clindamicina 300 mg VO c/12 hs x 7 días.


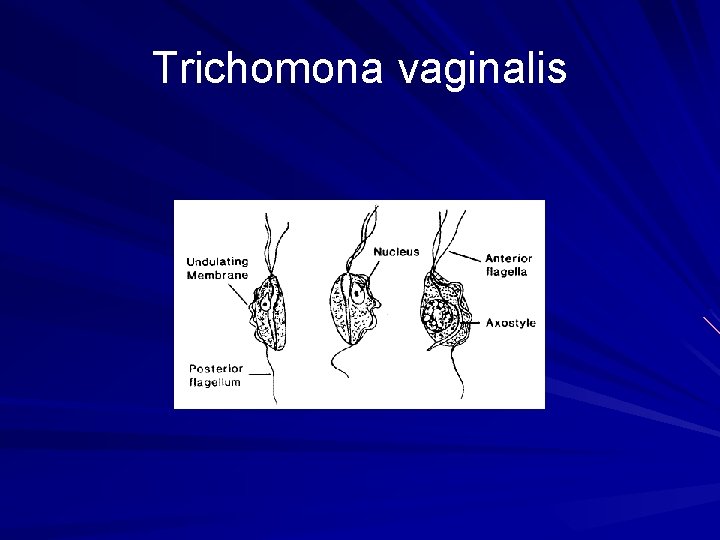
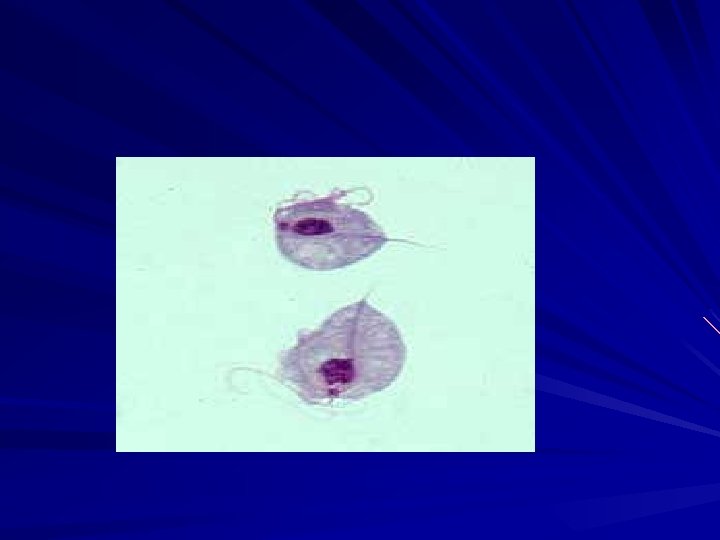
Trichomona vaginalis


TRICHOMONAS VAGINALIS clínica HOMBRE ASINTOMÁTICO UNG: URETRITIS ETS más frecuente Asociada a otras ETS MUJER ASINTOMÁTICA COLPITIS VAGINITIS Morbilidad asociada con VB

TRICHOMONAS VAGINALIS MANIFESTACIONES CLINICAS SIGNOS Síntomas vulvares: prurito, ardor , quemazón Síntomas urinarios Dispareunia Dolor pelviano FLUJO GENITAL Secreción genital amarillenta, verdosa o grisácea, con burbujas , fétidas y abundante Eritema vulvar con o sin excoriaciones Presencia de colpitis maculosa o a puntos rojos


Diagnóstico Examen directo: por microscopía de la muestra de flujo vaginal. Sensibilidad del 60 al 70%. Cultivo: es un método más sensible pero poco disponible en nuestro medio. PCR, pues aún no existen tests comerciales aprobados por la Food and Drugs Administrationl

Trichomoniasis- TRATAMIENTO Las drogas recomendadas por la FDA son los nitroimidazoles, por V. O o parenteral. Las tasas de éxito de los tratamientos tópicos son del 50%, por lo cual no se recomiendan. Metronidazol 2 gr VO, única dosis o 500 mgterapéutico c/12 hs x 7 días. Se ha logrado un éxito del 90 al 95% especialmente cuando se trata también a la pareja sexual.

Trichomoniasis- TRATAMIENTO Las embarazadas, tanto sintomáticas como asintomáticas, deben recibir tratamiento con Metronidazol 2 gr por V. O. en monodosis- Se trata de una droga clase C (FDA), que no ha demostrado teratogenicidad en el embarazo. También es obligatorio el tratamiento de la pareja sexual. Asimismo, se indica el uso de métodos de barrera hasta finalizado el tratamiento.

Trichomoniasis- TRATAMIENTO METRONIDAZOL 2 g UD VO REGIMEN ALTERNATIVO: METRONIDAZOL 500 mg VO c/ 12 hs x 7 día SIEMPRE TRATAR A LAS PAREJAS SEXUALES EMBARAZADAS Y HIV igual tratamiento Alérgicos: desensibilización

Seguimiento No es necesario el seguimiento de las pacientes que evolucionen en forma asintomática. Si se detecta un fallo terapéutico, muy infrecuente, deben indicarse dos ciclos de tratamientos, con un régimen de 7 días. En caso de un nuevo fracaso con este régimen, se recomienda la administración de 2 g de Metronidazol c/24 hs x 3 a 5 días.

Seguimiento En cuanto a las pacientes que no puedan remediar la situación con esta segunda alternativa, es conveniente derivarlas a infectología y solicitar un cultivo a fin de determinar el test de sensibilidad.

CANDIDIASIS

Candidiasis-Etiopatogenia Sus agentes causales principales son las levaduras del género Candida, dentro de las cuales la más comúnmente aislada es la C. albicans. Se trata de una patología frecuente. Se estima que el 75% de las mujeres tiene al menos un episodio, y entre el 40 y el 45%, dos o más. En ocasiones, su erradicación resulta difícil durante el embarazo.

Candidiasis-Etiopatogenia (Cont) Las pacientes con antecedentes de antibioticoterapia previa, cirugía abdominal, alimentación parenteral total, diabetes, corticoterapia, cateterismo vesical, desnutrición y adicción a las drogas registran mayor incidencia de vulvovaginitis por Candida.

Manifestaciones Clínicas. Candidiasis Síntomas inespecíficos Vulvovaginitis por Candida se caracteriza prurito - abundante flujo blanquecino, inodoro y adherente, que ocasiona mucha inflamación – dispareunia -disuria en la última parte de la micción. Examen Físico - Eritema e inflamación de los genitales externos y/o internos - Secreción blanquecina adherente.

Clasificación Considerar manifestaciones clínicas, microbiológicas, características del huésped y respuesta terapéutica, los episodios pueden clasificarse en: “No complicados” : esporádica, leve a moderada, consecutiva a C. albicans, huésped inmunocompetente) “Complicados”: recurrente, severa, consecuencia de C. no albicans, huésped especial o inmunodeficiente). (Se estima que entre 10 - 20% de las mujeres padece cuadros complicados).

Diagnóstico Examen directo en fresco secreción genital en un extendido con solución fisiológica o hidróxido de potasio(KOH) al 10% Coloración de Gram: permiten visualizar hifas y pseudohifas que confirman el aislamiento de levaduras. En pacientes asintomáticas NO solicitar cultivos de vigilancia, ya que entre 10 - 20% esta levadura forma parte de la flora normal, y no requiere tratamiento.

Candidiasis-Tratamiento

Seguimiento Debe informarse a las pacientes, que será necesaria la consulta si los síntomas persisten o reaparecen dentro de los dos meses de finalizado el tratamiento. No se recomienda indicar terapia a la Pareja sexual. Solo una minoría de los hombres presentan signos clínicos de balanitis; estos pacientes sí requieren tratamiento.

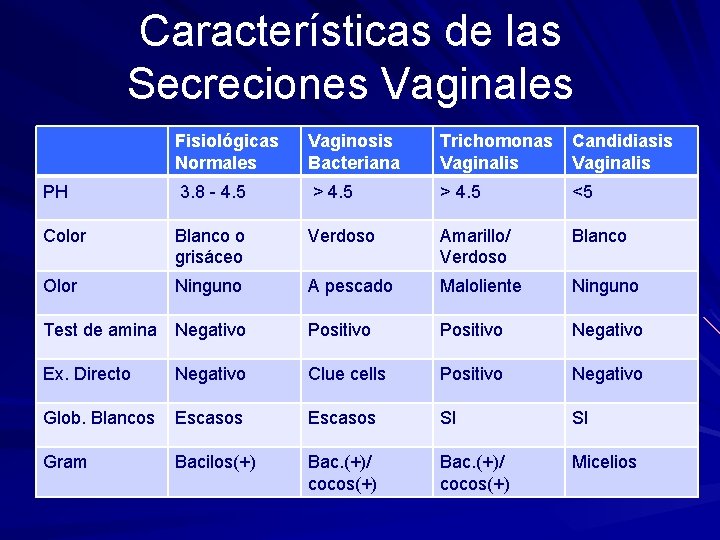
Características de las Secreciones Vaginales Fisiológicas Normales Vaginosis Bacteriana Trichomonas Vaginalis Candidiasis Vaginalis PH 3. 8 - 4. 5 > 4. 5 <5 Color Blanco o grisáceo Verdoso Amarillo/ Verdoso Blanco Olor Ninguno A pescado Maloliente Ninguno Test de amina Negativo Positivo Negativo Ex. Directo Negativo Clue cells Positivo Negativo Glob. Blancos Escasos SI SI Gram Bacilos(+) Bac. (+)/ cocos(+) Micelios

Mycoplasmas En 1937 se describió por primera vez al micoplasma como agente patógeno genital. Existen tres tipos que pueden afectar al ser humano: Mycoplasma hominis, Ureaplasma urealyticum y Mycoplasma genitalium. Tanto el M. hominis como el U. urealyticum son habitantes normales del tracto genitourinario. Los RN se colonizan durante su pasaje a través del canal de parto.

El Ureaplasma urealyticum se encuentra en el tracto genital en alrededor del 30% de las mujeres evaluadas, y en la nariz y garganta del 15% de los niños de ambos sexos.

Manifestaciones Clínicas. Mycoplasma Vaginitis: Tanto el M. hominis como el U. urealyticum son comúnmente aislados en pacientes con vaginosis bacteriana. La alteración del equilibrio de la flora vaginal parece predisponer a la presencia de micoplasmas genitales. El tratamiento de la VB con metronidazol muchas veces erradica la colonización por Mycoplasma, aunque la respuesta clínica no está relacionada con la erradicación de este microorganismo.

Manifestaciones Clínicas. Mycoplasma(cont. ) Enfermedad inflamatoria pelviana: M. hominis se ha encontrado en pacientes con E. I. P. y salpingitis, a pesar que la mayoría de los casos son producidos por Chlamydia trachomatis y Neisseria gonorrhoeae. Ocasionalmente, el U. urealyticum ha sido aislado de las trompas de Falopio en pacientes con EIP, pero su rol en esta patología no es claro.

Manifestaciones Clínicas. Mycoplasma(cont. ) Corioamnionitis y nacimiento prematuro: Los micoplasmas genitales pueden ser aislados frecuentemente del L. A. , placenta, feto y RNPT, en casos de corioamnionitis y RN muertos. El U. urealyticum está más fuertemente asociado con estas patologías que el M. hominis.

Manifestaciones Clínicas. Mycoplasma(cont. ) Fiebre postparto: M. hominis puede causar fiebre después del parto, como consecuencia de endometritis puerperal, sobre todo en las tardía. El tratamiento antibiótico empírico debe incluir a este microorganismo.

Manifestaciones Clínicas. Mycoplasma(cont. ) Infertilidad: No hay trabajos que demuestren la asociación entre micoplasmas genitales y trastornos de la fertilidad primaria o secundaria. Abortos: No hay relación entre la colonización del tracto genital inferior por micoplasmas y pérdidas fetales.

Manifestaciones Clínicas. Mycoplasma(cont. ) Recién nacido de bajo peso: a pesar que no se encontraron evidencias que relacionen la colonización del tracto genital inferior por U. urealyticum con recién nacidos de bajo peso (RNBP), las mujeres colonizadas han registrado mayor incidencia de nacimientos pretérmino. El estudio de las placentas de RNPT y RNBP ha demostrado mayor incidencia de U. urealyticum. Aún se discute la utilidad del tratamiento con macrólidos

Manifestaciones Clínicas. Mycoplasma(cont. ) Infecciones neonatales: Tanto el U. urealyticum como el M. hominis han sido encontrados en LCR de neonatos con meningitis, el primero con más frecuencia. También se han aislado de recién nacidos de muy bajo peso (RNMBP) y del tracto respiratorio inferior de neonatos que desarrollaron enfermedad pulmonar crónica (EPC).

Tratamiento 1. Empíricamente en pacientes con: Enfermedad inflamatoria pelviana. Fiebre postparto. Endometritis postparto. .

Tratamiento 2. Con aislamiento de M. hominis o U. urealyticum: En las mismas situaciones clínicas que las del punto 1. En casos de pacientes con meningitis neonatal. 3. Con resultados controvertidos, en el último trimestre: En casos de embarazadas colonizadas con micoplasmas genitales.

Tratamiento EIP y fiebre postparto: clindamicina/gentamicina cefoxitina/doxiciclina En casos de embarazadas con cultivos positivos para U. urealyticum: azitromicina 1 g, única dosis o 500 mg/día durante dos días (2 comprimidos en total), sin realizar cultivo de control con resultados controvertidos


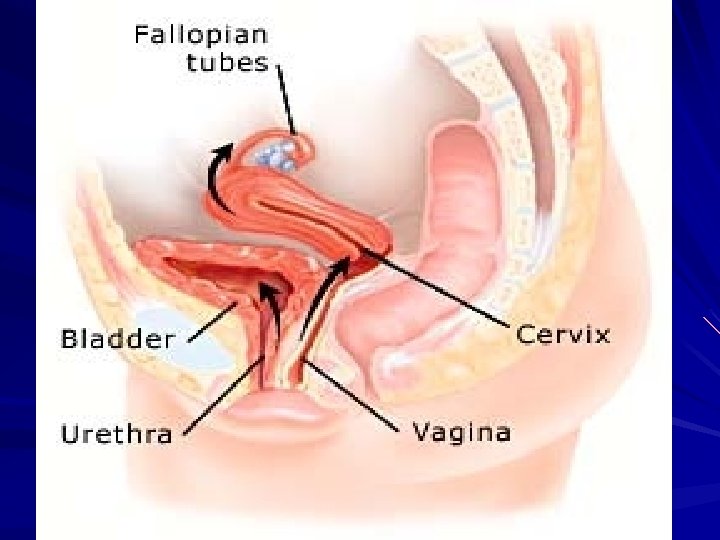
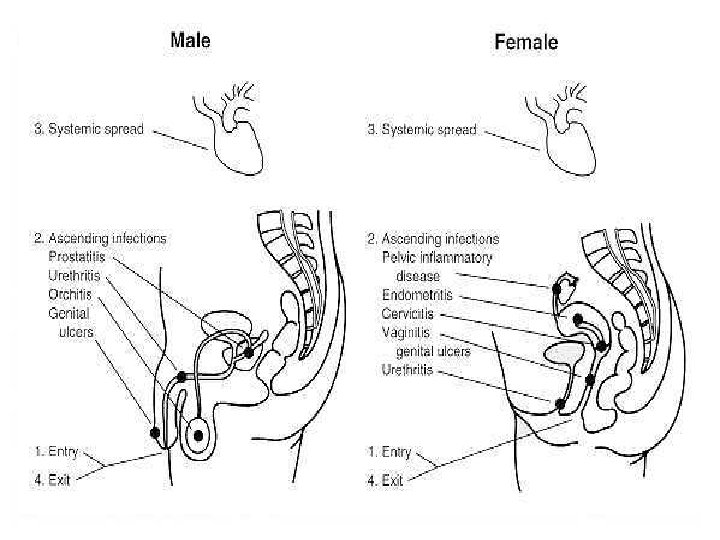
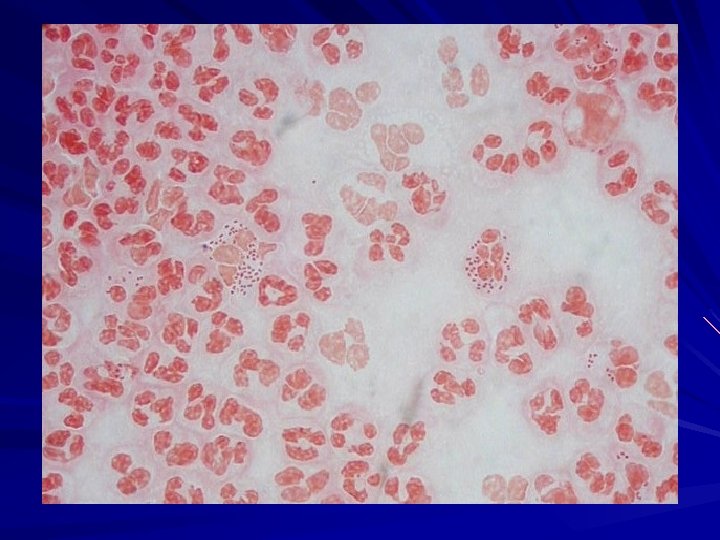
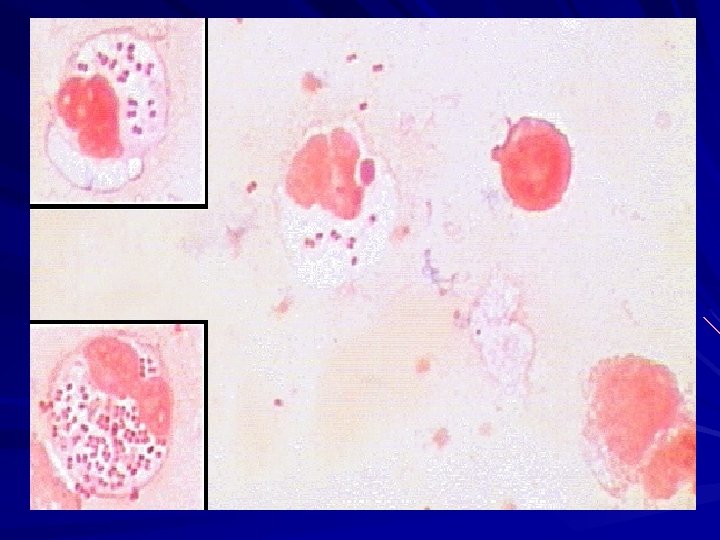
Manifestaciones clínicas HOMBRE URETRITIS: secreción purulenta, disuria, micción imperiosa Epididimitis Abscesos periuretrales Prostatitis Vesiculitis



Manifestaciones Clínicas MUJER Infección genital no complicada CERVICITIS: cuello rojo con tendencia a sangrar con escasa o abundante secreción. Uretritis: menos típica que en el hombre Bartholinitis: muy inflamatoria Proctitis Faringitis- Ocular (autoinoculación)



EPI Enfermedad inflamatoria pelviana (endometritis, salpingitis, absceso tuboovárico, peritonitis pelviana, otras) dolor abdominal bajo fiebre (tóxicas) flujo purulento dolor a la movilización del cérvix signos de reacción peritoneal



PERIHEPATITIS AGUDA ( Sind. de Fitz-Hugh-Curtis) GONORREA EN EL EMBARAZO INFECCIÓN GONOCÓCCICA DISEMINADA: » bacteriemia » artritis séptica » dermatitis » endocarditis bacteriana » meningitis » osteomielitis » neumonía - SDRA

Diagnóstico Toma de muestra Depende del sexo, de la edad, de las prácticas sexuales y de las manifestaciones clínicas.



TRATAMIENTO INFECCIÓN GONOCÓCCICA

INFECCION GONOCOCCICA NO COMPLICADA (cérvix, uretra, recto) CEFTRIAXONA 125 mg IM UD CIPROFLOXACINA 500 mg VO UD OFLOXACINA 400 mg VO UD LEVOFLOXACINA 250 mg VO UD CEFIXIMA 400 mg VO UD SI NO ESTÁ EXCLUIDA CHLAMYDIA agregar: AZITROMICINA 1 g VO UD DOXICICLINA 100 mg VO c / 12 hs x 7 días

Infección Gonocócica no complicada Faríngea CEFTRIAXONA 125 mg IM UD CIPROFLOXACINA 500 mg VO UD SI NO ESTÁ EXCLUIDA CHLAMYDIA agregar: AZITROMICINA 1 g VO UD DOXICICLINA 100 mg VO c / 12 hs x 7 días

INFECCION GONOCOCCICA DISEMINADA CEFTRIAXONA 1 g IM o EV c/ 24 hs ALTERNATIVOS: CEFOTAXIME 1 g EV c/ 8 hs CIPROFLOXACINA 400 mg EV c/ 12 hs OFLOXACINA 400 mg EV c/ 12 HS LEVOFLOXACINA 250 mg EV c/ 24 hs >>> todos los regímenes se realizan EV hasta 24 - 48 hs de la declinación de los síntomas

INFECCIÓN GONOCÓCICA DISEMINADA Completar el tratamiento por VIA ORAL, durante por lo menos una semana: CEFIXIME 400 mg VO c/8 hs CIPROFLOXACINA 500 mg VO c/8 hs OFLOXACINA 400 mg VO c/ 8 hs LEVOFLOXACINA 500 mg VO c/ 24 hs » si no se descartó asociación con C. Trachomatis cubrir dicha bacteria

MENINGITIS - ENDOCARDITIS CEFTRIAXONA 1 - 2 g EV c/ 12 hs meningitis: 10 - 14 días endocarditis: por lo menos 4 semanas RECORDAR SIEMPRE QUE SUS PAREJAS DEBEN SER ESTUDIADAS Y TRATADAS

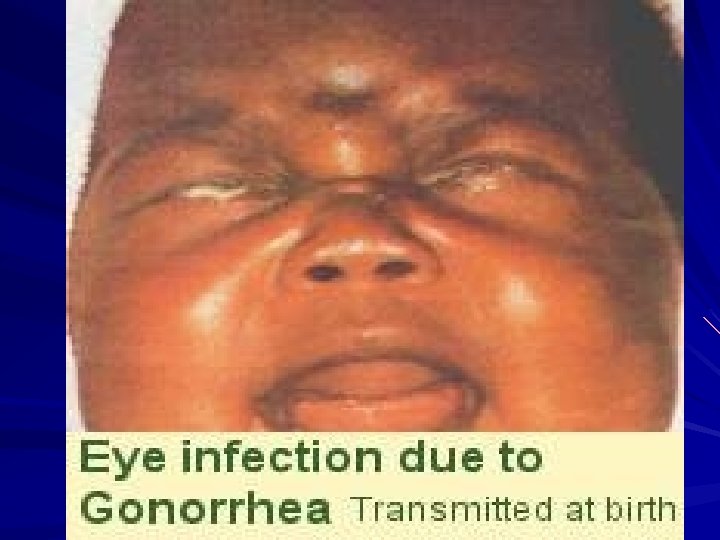
INFECCIONES NEONATALES Y PEDIATRICAS Conjuntivitis gonocóccica Sepsis Artritis Vaginitis purulenta en niñas Otras


NEONATO PROFILAXIS OFTALMÍA NEONATORUM: NITRATO DE PLATA AL 1 % UD ERITROMICINA 0, 5 % UD TETRACICLINA 1 % UD OFTALMÍA NEONATORUM CEFTRIAXONA 25 -50 mg/Kg EV/IM UD q INFECCIÓN GONOCÓCICA DISEMINADA CEFTRIAXONA 25 -50 mg/K/d EV o IM UD x 7 días ( 14 meningitis) CEFOTAXIME 50 mg/K/día EV o IM c/ 12 hs x 7 días

Abuso sexual en adultos

Abuso sexual en adultos 11 -13%de las mujeres sufren al menos un episodio de abuso sexual durante sus vidas › En los hombres es menos frecuente TIENE 2 COMPONENTES: › Penetración (en vulva o ano con el pene o cualquier objeto, o en boca con el pene) › Ausencia de consentimiento por el receptor › Favorecido por el uso de drogas, incluido el alcohol

Análisis microbiológico Abuso sexual Muestra SANGRE Hisopado cervical (alguno de estos análisis pueden realizarse también en orina o hisopado rectal) Análisis HIV(ELISA) Sífilis(VDRL) Hepatitis B(HBs. Ag-Ac. HBs- Ac. HBc) Considerar HA(Ig. G) Hepatitis C(Elisa) Chlamydia ( Ex. Directo y cultivo) Trichomonas(Ex. Directo y cultivo) Gonococo(Ex. Directo y cultivo)

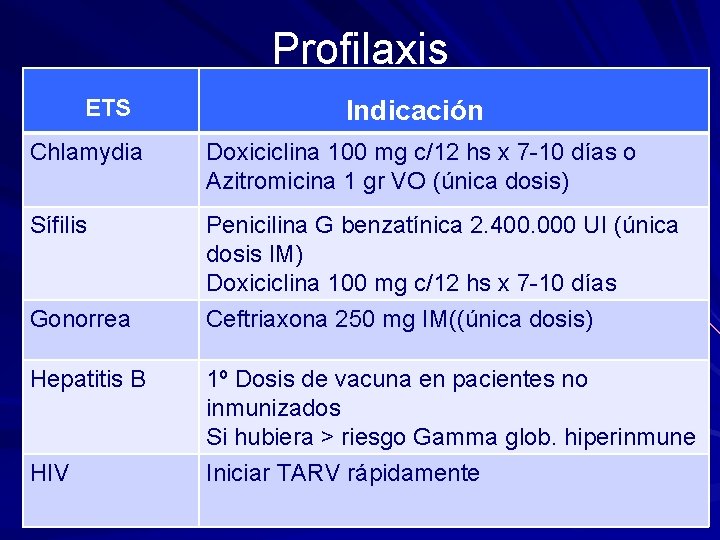
Profilaxis ETS Indicación Chlamydia Doxiciclina 100 mg c/12 hs x 7 -10 días o Azitromicina 1 gr VO (única dosis) Sífilis Penicilina G benzatínica 2. 400. 000 UI (única dosis IM) Doxiciclina 100 mg c/12 hs x 7 -10 días Gonorrea Ceftriaxona 250 mg IM((única dosis) Hepatitis B 1º Dosis de vacuna en pacientes no inmunizados Si hubiera > riesgo Gamma glob. hiperinmune HIV Iniciar TARV rápidamente


Algoritmo