Infeccin de piel y partes blandas Curso Uso

Infección de piel y partes blandas Curso “Uso apropiado de antimicrobianos: Los conceptos que no olvidarás y los errores frecuentes que nunca más repetirás” Luis Eduardo López Cortés UGC Enfs. Infecciosas, Microb. Clínica y Med. Preventiva HU Virgen Macarena

Claves para el abordaje correcto Ø Las IPPB son un motivo frecuente de consulta sobre todo en AP Ø EEUU: 471. 550 episodios extrahospitalarios/año • Frecuencia: • Celulitis y abscesos (67%) • Foliculitis y forúnculos (20%) • Impétigo (8%) • Etiología: • S. aureus (81%) • Streptococcus beta-hemolítico (10%) • Bacilos Gram-negativos (14%) Ø Casos relacionados con la asistencia sanitaria: espectro etiológico se amplia > % BGN, anaerobios así como MMRR (SARM) Ray GT, BMC Infect Dis 2013; 13: 252
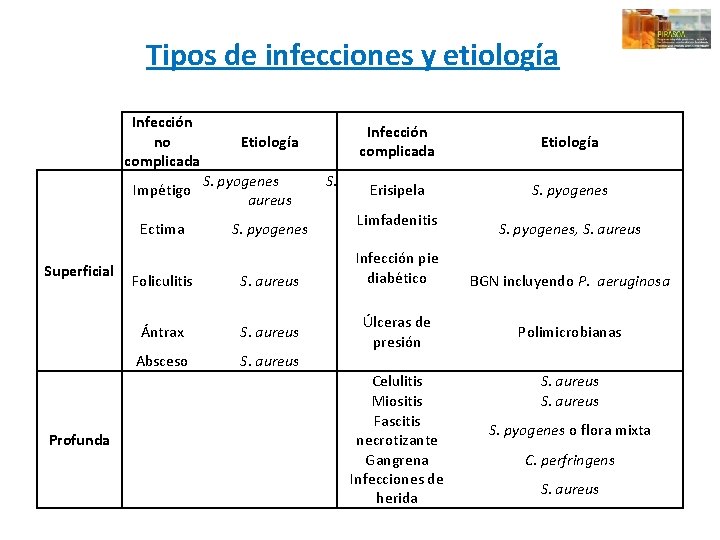
Tipos de infecciones y etiología Infección no complicada Impétigo Ectima Superficial Profunda Etiología S. pyogenes aureus S. pyogenes Foliculitis S. aureus Ántrax S. aureus Absceso S. aureus S. Infección complicada Etiología Erisipela S. pyogenes Limfadenitis Infección pie diabético Úlceras de presión Celulitis Miositis Fascitis necrotizante Gangrena Infecciones de herida S. pyogenes, S. aureus BGN incluyendo P. aeruginosa Polimicrobianas S. aureus S. pyogenes o flora mixta C. perfringens S. aureus
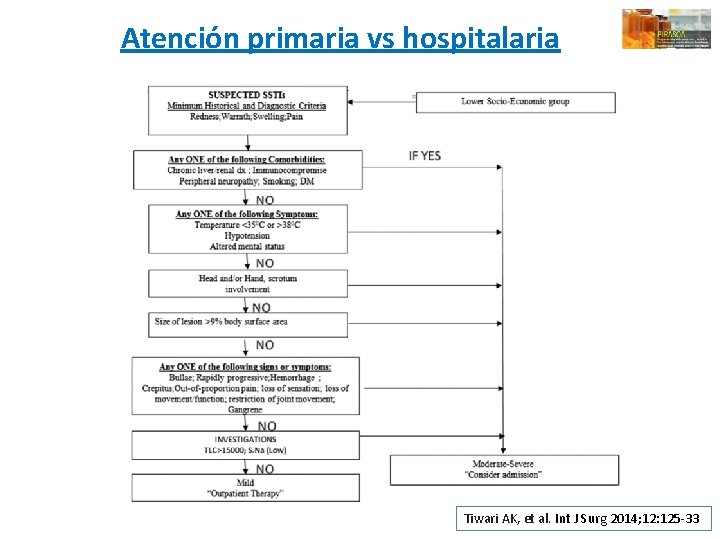
Atención primaria vs hospitalaria Tiwari AK, et al. Int J Surg 2014; 12: 125 -33
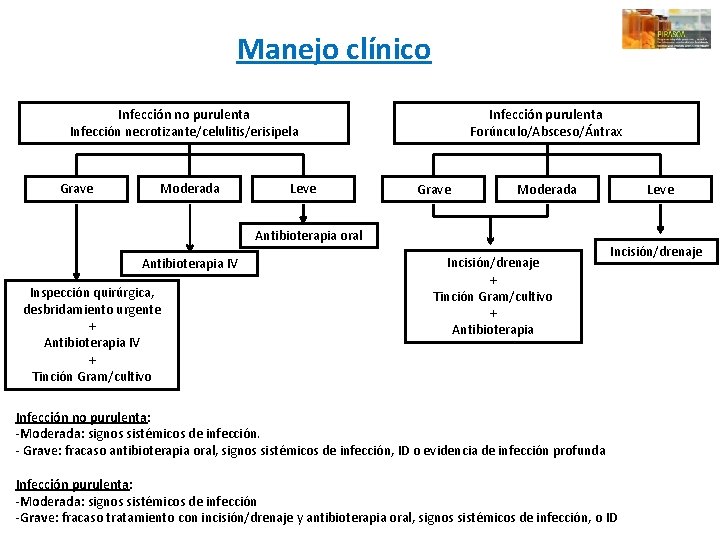
Manejo clínico Infección no purulenta Infección necrotizante/celulitis/erisipela Grave Moderada Leve Infección purulenta Forúnculo/Absceso/Ántrax Grave Moderada Antibioterapia oral Antibioterapia IV Inspección quirúrgica, desbridamiento urgente + Antibioterapia IV + Tinción Gram/cultivo Incisión/drenaje + Tinción Gram/cultivo + Antibioterapia Leve Incisión/drenaje Infección no purulenta: -Moderada: signos sistémicos de infección. - Grave: fracaso antibioterapia oral, signos sistémicos de infección, ID o evidencia de infección profunda Infección purulenta: -Moderada: signos sistémicos de infección -Grave: fracaso tratamiento con incisión/drenaje y antibioterapia oral, signos sistémicos de infección, o ID

Toma de muestras microbiológicas Ø Asepsia adecuada (técnica de arrastre circular) Ø Infección no purulenta: -Punción/biopsia de márgenes tras desbridamiento -Punción aspiración márgenes inflamados (rendimiento 5 -30%) Ø Infección purulenta: punción-aspiración Ø Sospecha anaerobios: portagerm® EVITAR siempre que sea posible la toma de muestras mediante torunda

Claves para la elección del tratamiento Microorganismo más frecuentemente implicado: S. aureus v 18 -22% de SARM (nuestro medio) v Streptococcus sp. : no tenemos problemas de “resistencias” v v Valorar factores de riesgo para MMRR: v v v Hospitalización reciente Diabetes mellitus Residencia de ancianos – contacto con medio sanitario Colonización conocida Basada en la epidemiología local:
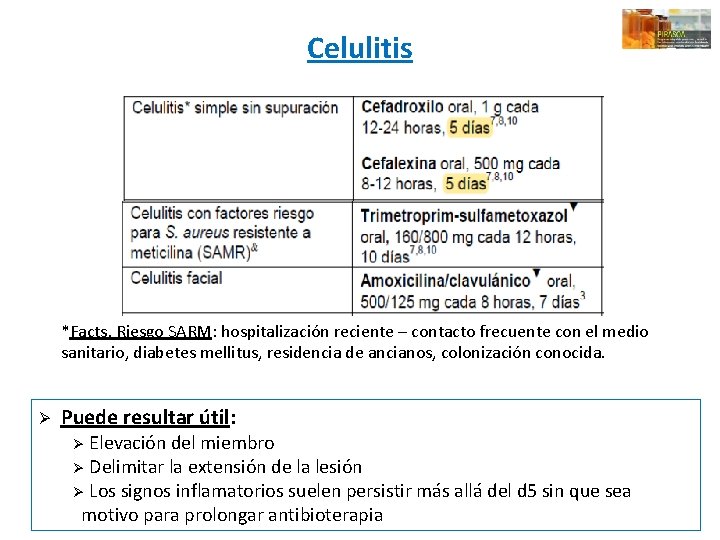
Celulitis *Facts. Riesgo SARM: hospitalización reciente – contacto frecuente con el medio sanitario, diabetes mellitus, residencia de ancianos, colonización conocida. Ø Puede resultar útil: Ø Elevación del miembro Ø Delimitar la extensión de la lesión Ø Los signos inflamatorios suelen persistir más allá del d 5 sin que sea motivo para prolongar antibioterapia

Cross LA, et al. Journal of Infection 2020; 81: 521– 531

Mergenhagen K, et al. Antimicrob Ag Chemoth 2020. In press.

Butler-Laporte G, et al. J Infect 2018; 77(6): 489 -495.

Foliculitis – impétigo – ectima - erisipela

Infecciones de heridas quirúrgicas

Infecciones de UPP Ø Frecuentemente polimicrobianas Ø Cultivo microbiológico: – Toma de muestras por punción por aspiración – Se recomienda realizar cultivo: • Presencia de fiebre • Signos locales de infección (sobre todo si exudado purulento) • Tratamiento antibiótico: – En función de los resultados del cultivo

Infecciones de UPP Ø No realizar cultivos rutinarios en ausencia de signos de infección. Ø Si signos de infección SIN sepsis: toma de cultivos mediante aspiración percutánea con aguja o biopsia tisular y tratamiento dirigido.
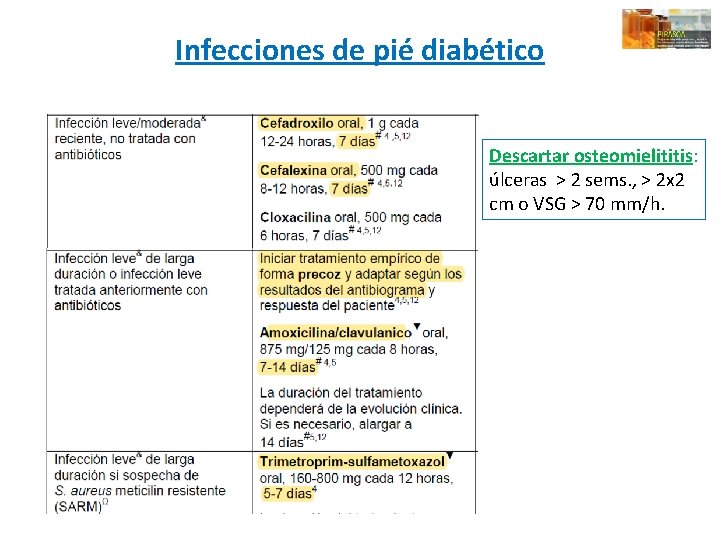
Infecciones de pié diabético Descartar osteomielititis: úlceras > 2 sems. , > 2 x 2 cm o VSG > 70 mm/h.
Cuidados de la UPP - pié diabético Ø Pueden evitar el uso de antibioterapia o ser complementarias: Ø Desbridamiento Ø Terapia de presión negativa Ø Granulación

Mordeduras Ø Ø Purulentas o con abscesos: flora mixta, Pasteurella sp. No purulentas: estreptococos y estafilococos, Pasteurella sp (con menor frecuencia flora mixta) Factores de riesgo para indicar tratamiento: ID, hepatopatía avanzada, lesiones moderadas/graves (s/t si sospecha penetración en periostio o cápsula articular). Valorar indicaciones de profilaxis antitetánica y antirrábica

Conceptos clave en IPPB 1. El tratamiento antibiótico empírico debe adecuarse a las características epidemiológicas locales. 2. Descartar siempre signos de alarma: dolor desproporcionado a la lesión, bullas violáceas o hemorragia cutánea, desprendimiento de la piel, anestesia a la palpación o crepitación. 3. En la mayoría de las IPPB “no complejas” una duración de 5 días es suficiente.

Conceptos clave en IPPB 4. No se recomienda la toma de muestras con torunda. 5. La mayoría de los abscesos no complicados sin datos de SIRS no requieren antibioterapia una vez drenados. 6. En úlceras por presión evitar realizar “cultivos rutinarios” en ausencia de signos de infección.

- Slides: 21