Indice Tobillo Brazo Y Enfermedad arterial perifrica Qu

Indice Tobillo Brazo Y Enfermedad arterial periférica

¿Qué es la enfermedad arterial periférica? n Disminución lenta y progresiva del aporte sanguíneo a los grupos musculares de miembros inferiores con el ejercicio. El desarrollo de circulación colateral permite que la clínica se manifieste cuando la obstrucción supera el 70% de la luz del vaso. n La isquemia aguda se caracteriza por dolor intenso, palidez, frialdad cutánea, impotencia funcional y ausencia de pulsos distales y constituye una URGENCIA VITAL, n La arterioesclerosis constituye la causa mas frecuente de isquemia crónica
Enfermedad arterial periférica Trastorno aterotrombotico que afecta a las arterias periféricas y que se relaciona con riego elevado de IM, ictus y muerte vascular (1 -2) Principales factores de riesgo de EAP: • Tabaquismo • Diabetes • Sexo • Carga genética • Hiperlipidemia • Hiperhomocisteinemia • Hipertensión • Edad> 55 años (♂) ó > 65 años (♀) • Antecedentes de enfermedad cardiovascular 1. 2. Hiatt. WR. JVasc. Surg. 2002; 36: 1. 283 -1. 291. Belch. JJet al. Arch. Intern. Med 2003; 163: 884 -892.

Prevalencia de la enfermedad arterial PREVALENCIA DE LA ENFERMEDAD periférica ARTERIAL PERIFERICA 1. 2. § 16% de población europea mayor de 55 años. § 27 millones de personas afectadas: § 10. 5 millones sintomáticos § 16. 5 millones asintomáticos Heartdiseaseandstrokestatistics-2004 update. Dallas, TX. American Heart. Association, 2003 Hisch. AT, Criqui MH. Treat-Jacobson D, et al. Peripheral arterial diseasedetectionandtreatment in primarycare. JAMA 2001; 286: 1317 -24

PREVALENCIA DE LA Clasificación de. ENFERMEDAD La Fontaine ARTERIAL PERIFERICA Estadio Síntomas I Asintomático II Claudicación intermitente IIa Mas de 150 metros IIb Menos de 150 metros III Dolor en reposo o nocturno IV Lesiones tróficas, necrosis o gangrena
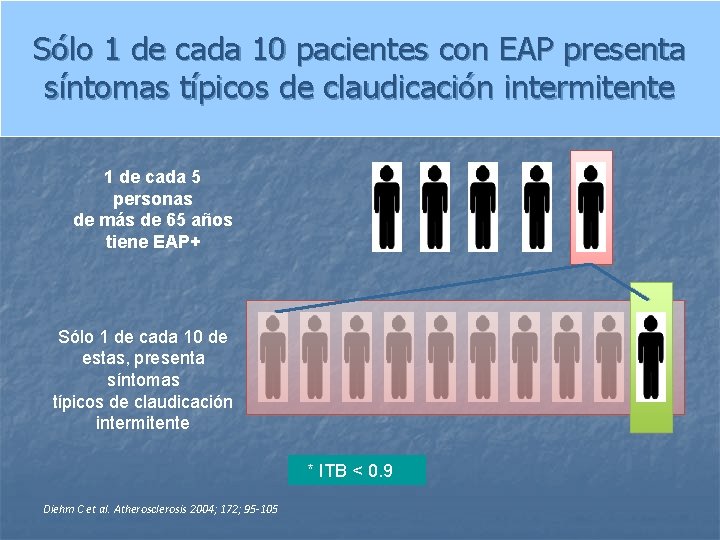
Sólo 1 de cada 10 pacientes con EAP presenta síntomas típicos de claudicación intermitente 1 de cada 5 personas de más de 65 años tiene EAP+ Sólo 1 de cada 10 de estas, presenta síntomas típicos de claudicación intermitente * ITB < 0. 9 Diehm C et al. Atherosclerosis 2004; 172; 95 -105

Pronóstico de la EAP n- 60 -80 % lesión coronaria significativa por angiografía. n- 15 -20 % estenosis significativa carotidea. n- 28 % historia de IAM n- 30 % historia de angina n- 16 % antecedentes de ictus. n- El riesgo de muerte de enfermedades cardiovasculares aumenta de 2. 5 a 6. 0 veces n- Mortalidad anual 4. 3 -4. 9 % n- 25 % de los pacientes con isquemia crítica de una extremidad mueren en el primer año. n- La mortalidad de pacientes que han sufrido una amputación puede llegar al 45 % al año.

Importancia de realizar un ITB n Identifica precozmente arteriopatía periférica n Permite realizar recomendaciones para disminuir su progresión n Mejora la estratificación del riesgo n Ante patología = recomienda ANTIAGREGACIÓN n Induce la búsqueda de enfermedad arterial en otros territorios

¿Cuándo realizar un ITB? • Mayores de 70 años • Personas entre 50 y 69 años + FRV (tabaco/diabetes/HTA) • Cualquier edad + Síntomas y signos sugestivos de EAP • Menores de 50 años con riesgo cardiovascular medio • Pacientes con enfermedad vascular en otro territorio ACC/AHA 2005 guidelines. J AM Coll Cardiol 2006; 47: 1239 -1313

Limitaciones del ITB • Calcificaciones arteriales = difíciles de comprimir • Pacientes con estenosis proximal iliaca moderada • Pacientes con estenosis grave pero con circulación colateral • Alteraciones congénitas de la arteria pédia ( 4 -32%). • Disminución severa o ausencia de pulso en tibial posterior. • Diferencias > 20 mm. Hg en PAS del mismo pie sugiere obstrucción arterial ACC/AHA 2005 guidelines. J AM Coll Cardiol 2006; 47: 1239 -1313

Implicaciones de la detección de un ITB patológico • Identifica precozmente la EAP inicio de tto • Aclarar el origen vascular de ciertos síntomas atípicos • Facilita identificación de pacientes que requieren antiagregación + tratamiento más intensivos de otros factores de RCV ( HTA, DM…) • ITB = valor predictivo de enfermedad cardiovascular que el ECG • ITB < 0, 9 y antecedente de SCA complicaciones evolutivas • Multiplica por 2. 5 el riesgo cardiovascular • cada descenso de 0, 1 en ITB aumento del 10% del RCV
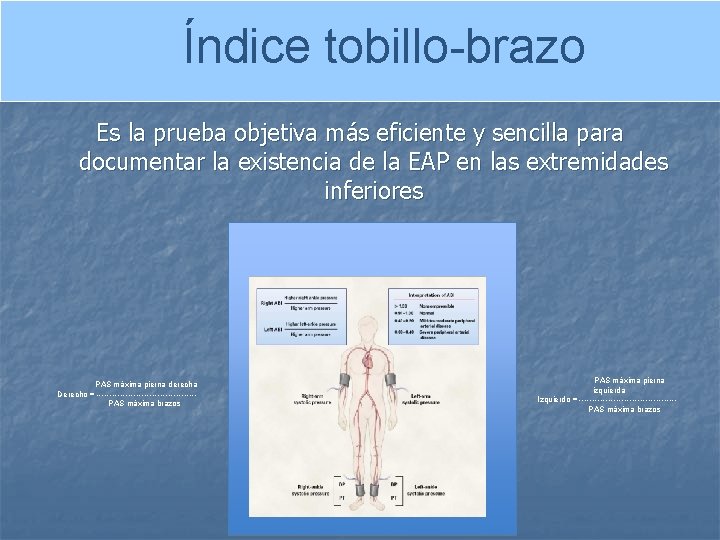
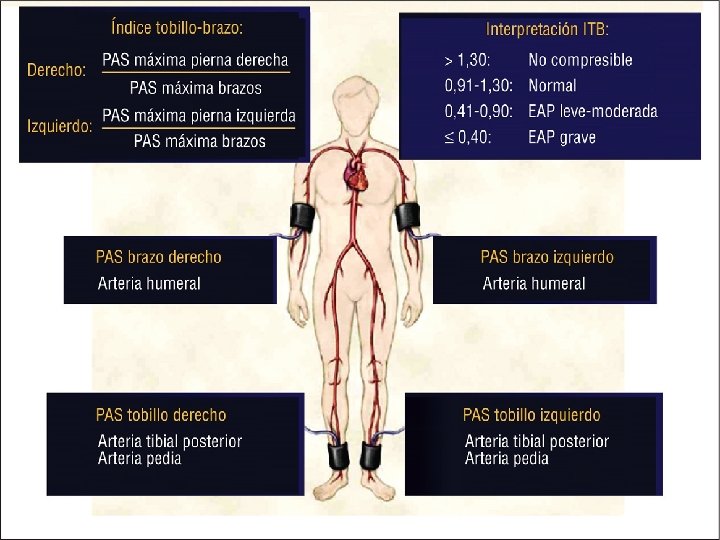
Índice tobillo-brazo Es la prueba objetiva más eficiente y sencilla para documentar la existencia de la EAP en las extremidades inferiores PAS máxima pierna derecha Derecho = -------------------PAS máxima brazos PAS máxima pierna izquierda Izquierdo = ------------------PAS máxima brazos

¿Qué necesitamos? 1. Esfignomanómetro 2. Doppler portátil con sonda de 7 MHz + Gel 3. Tiempo: 20 -30 minutos/ paciente
ULTRASONOGRAFÍA DOPPLER n n n Método no invasivo de elección Fácil uso Bajo coste Fiable (Sensi 95% y Espec > 95% ) Aparatos portátiles Consulta de atención primaria

Técnica - Paciente 10 minutos de reposo en decúbito supino. - BRAZO: - Colocar el manguito en la parte superior del brazo - Inflar por encima de la PAS = ausencia de flujo - Colocar la sonda doppler sobre art. Braquial - La PAS corresponde al momento de reanudación del flujo - PAS con el Doppler en ambas arterias braquiales y seleccionar la mayor.

Técnica - TOBILLO: - Colocar el manguito en el tobillo. - PAS en ambas arterias pedias y tibiales posteriores - Seleccionar la mayor de cada pierna. - Deben realizarse 2 mediciones y registrar la media - Dividir el valor mayor de cada tobillo por el del mayor brazo - El ITB más bajo es el que estratifica el riesgo del paciente
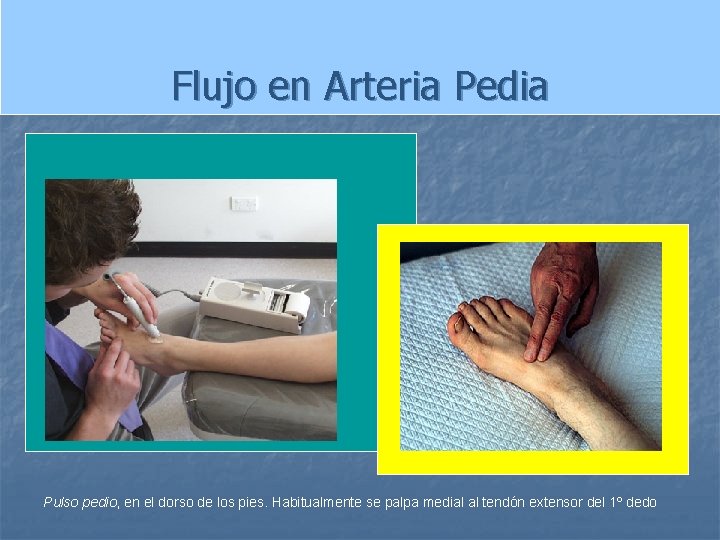
Flujo en Arteria Pedia Pulso pedio, en el dorso de los pies. Habitualmente se palpa medial al tendón extensor del 1º dedo
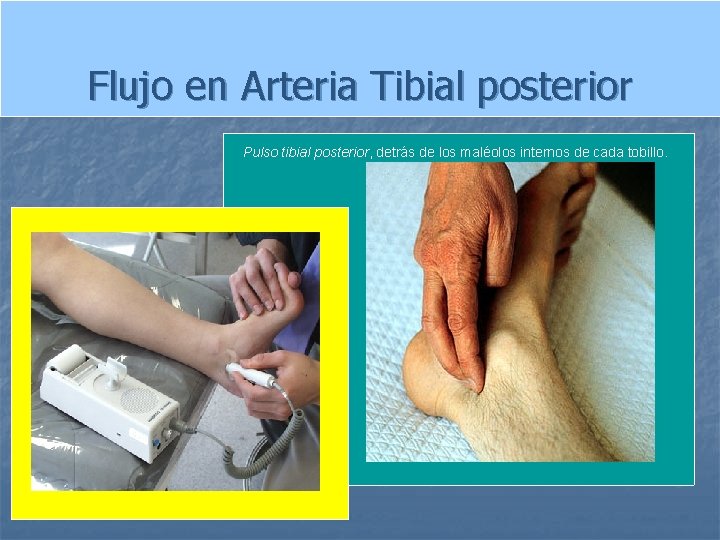
Flujo en Arteria Tibial posterior Pulso tibial posterior, detrás de los maléolos internos de cada tobillo.
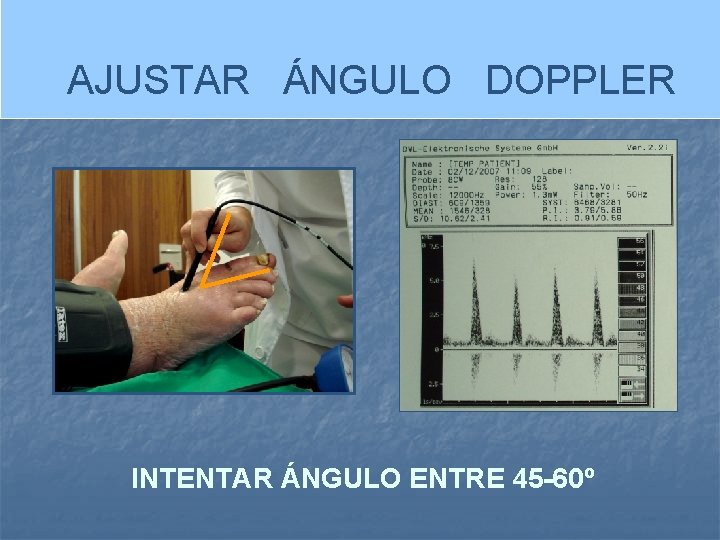
AJUSTAR ÁNGULO DOPPLER INTENTAR ÁNGULO ENTRE 45 -60º

Ejemplo Medición ITB: n n n BRAQUIAL Der: 120 mm. Hg PEDIA Der: 65 mm. Hg TIBIAL POST Der: 80 mm. Hg ITB derecho 80 =0’ 66 120 ITB izquierdo n n n BRAQUIAL Izq: 115 mm. Hg PEDIA Izq: 90 mm. Hg TIBIAL POST Izq: 110 mm. Hg 110 120 =0’ 91
Guías en Índice Tobillo-Brazo ACC/AHA guidelines Pacientes Asintomáticos • Los individuos asintomáticos con EAP deberían ser identificados por la exploración vascular física y el ITB (Clase I; Nivel B) Pacientes Sintomáticos • Los pacientes con los síntomas de claudicación intermitente deberían someterse a una exploración vascular física, incluyendo un ITB (Clase I; Nivel B) La herramienta más costeefectiva para la detección de la EAP es el ITB TASC II guidelines Recomendación 12. Recomendaciones para el empleo del índice tobillo-brazo (ITB) como método de detección de la arteriopatía periférica en el paciente individual. Debe determinarse el ITB en los siguientes casos: • Todos los pacientes con síntomas con el ejercicio [B]. • Todos los pacientes de entre 50 y 69 años que presenten factores de riesgo cardiovascular (especialmente diabetes o tabaquismo) [B]. • Todos los pacientes de edad ≥ 70 años, con independencia del estado de los factores de riesgo [B]. • Todos los pacientes con una puntuación de riesgo de Framingham de 10%-20% [C].


Muchas Gracias
- Slides: 24