Il rischio biologico in Sanit UO Malattie Infettive

Il rischio biologico in Sanità UO Malattie Infettive – Osservatorio Epidemiologico di Infettivologia OCM – Borgo Trento

Il rischio biologico è la probabilità di sviluppare una malattia in conseguenza di contatto con un agente biologico

Il contatto con l’agente infettante può avvenire: 1. Attraverso le normali vie di trasmissione dell’agente (ad esempio malattie a trasmissione aerea) 2. A seguito di un evento accidentale (ad esempio epatiti, HIV etc)

Pericolosità La pericolosità di un agente infettante dipende da diversi fattori: 1. Infettività 2. Patogenicità 3. Trasmissibilità 4. Neutralizzabilità

Infettività E’ la capacità di un microrganismo di penetrare e moltiplicarsi nell’ospite E’ misurabile ed indica l’efficienza infettiva dell’agente

Patogenicità E’ la capacità di produrre malattie come conseguenza dell’infezione

Trasmissibilità E’ la capacità di un microrganismo di essere trasmesso da un soggetto infetto ad uno sano

Neutralizzabilità E’ la possibilità di prevenire la malattia v Rappresenta la disponibilità di sistemi di controllo adeguati v Dipende dall’esistenza di efficaci misure di profilassi e/o terapia

Classificazione agenti biologici Gli agenti biologici sono classificati in quattro gruppi a seconda del rischio di infezione

Classificazione: gruppo 1 v Agente che presenta poche probabilità di causare malattie in soggetti umani

Gruppo 2 v Vi sono batteri, virus parassiti e funghi: Haemophilus influenzae, Helicobacter pylori, Mycoplasma pneumoniae, Neisseria gonorreae, E. coli, Virus morbillo, Papillomavirus, virus parainfluenzali

Classificazione: gruppo 2 Agente che può causare malattie in soggetti umani e costituire un rischio per i lavoratori. E’ poco probabile che si propaghi nella comunità Sono di norma disponibili efficaci misure profilattiche o terapeutiche v Specifiche procedure di disinfezione v Superfici idrorepellenti e di facile pulitura v Deposito sicuro di materiale biologico v Mezzi e procedure per il trattamento dei rifiuti

Classificazione: gruppo 3 v Agente che può causare malattie gravi in soggetti umani e costituisce un serio pericolo per i lavoratori v L’agente biologico può propagarsi alla comunità ma di norma sono disponibili efficaci misure profilattiche e terapeutiche

Gruppo 3 Bacillus anthracis, Brucella spp, Salmonella typhi, Yersinia pestis, HBV, HCV, HIV, Plasmosium malariae etc

Gruppo 3: prevenzione v v v Aria estratta attraverso filtri Accesso controllato Specifiche procedure di disinfezione Controllo dei vettori Superfici idrorepellenti e di facile pulitura Superfici resistenti ad acidi e solventi Deposito sicuro di materiali biologici Trattamento rifiuti Separazione processo ambiente Uso obbligatorio DPI (guamti, camice, visiere, occhiali Docce di decontaminazione

Classificazione: gruppo 4 v Agente che può provocare malattie gravi in soggetti umani e costituisce un serio pericolo per il lavoratore. v Puo propagarsi in comunità v Non sono disponibili efficaci misure profilattiche e terapeutiche

Gruppo 4 Virus delle febbri emorragiche (Ebola, Lassa, Margburg, Crimea/Congo etc), Vaiolo, Variola

Gruppo 4: prevenzione v v v Deposito sicuro per agenti biologici Finestre di ispezione dei laboratori e/o videocamere Laboratori chiusi (tutto il necessario per il lavoro deve essere contenuto senza possibilità durante la lavorazione di ricorrere all’esterno) Materiali lavorati in cabine di sicurezza Inceneritori di carcasse Sterilizzazione rifiuti e trattamento acque reflue Separazione processo-ambiente DPI obbligatori: guanti, tute a tenuta stagna, autorespiratori Docce di decontaminazione Raccolta degli scarichi ……

Luoghi soggetti al rischio di esposizione ad egenti biologici v Industria alimentare v Agricoltura v Lavoro a contatto con animali v Laboratori clinici veterinari e diagnostici v Raccolta e smaltimento rifiuti v Depurazione acque di scarico v SERVIZI SANITARI

v Il problema del controllo delle infezioni nel personale addetto all’assistenza sanitaria nasce dalla considerazione dell’esistenza di un rischio di trasmissione crociata di infezioni dal paziente all’operatore. v L’avvento dell’AIDS ha focalizzato l’attenzione su questa problematica, portando anche all’esecuzione di studi epidemiologici atti a descrivere il rischio di trasmissione da paziente ad operatore. v In numerosi lavori, eseguiti sia in Europa che negli USA, è stato calcolato che gli infortuni professionali in ambiente sanitario avvengono in una percentuale che, calcolata su base annua, va dal 10% al 15% del numero di posti letto.

v L’analisi del fenomeno infortunistico è fondamentale per l’individuazione delle categorie professionali e delle aree di attività a maggior rischio, verso le quali vanno concentrati gli interventi di tipo preventivo che, comunque, devono essere rivolti a tutti gli operatori sanitari. v L’individuazione di comportamenti a rischio ha come obiettivo quello di ridurre al minimo il numero di incidenti occupazionali e, quindi, di prevenire l’esposizione ad agenti patogeni, responsabili di malattie infettive di notevole gravità.

Impostazione del lavoro v PARTE GENERALE v Valutazione del rischio di trasmissione di patogeni da paziente ad operatore v Metodologie di prevenzione degli incidenti occupazionali v Precauzioni universali v Norme di isolamento dei pazienti v Gestione dell’incidente e profilassi post-esposizione v PARTE SPECIALE v Descrizione della casistica degli incidenti occupazionali gestiti dall’Osservatorio Epidemiologico di Malattie Infettive dal gennaio 1999 al dicembre 2005

PARTE GENERALE: 1) Valutazione del rischio di trasmissione di patogeni da paziente ad operatore

Il rischio v Dalla Letteratura emerge gli operatori sanitari abbiano un rischio di contrarre patologie a trasmissione ematica sempre superiore a quello della popolazione generale ed ovviamente diverso per le diverse patologie

Variabili per la valutazione del rischio di contagio da paziente ad operatore di un patogeno a trasmissione ematica v v v Prevalenza dell’infezione nei pazienti Prevalenza dell’infezione nel personale Numero e tipo di contatti con sangue o altri liquidi biologici a rischio avuti dall’operatore Dimensioni dell’inoculo Concentrazione del virus trasmesso Predisposizione dell’operatore coinvolto

HBV v La probabilità che un operatore sanitario, non immune, ha di contrarre HBV è 3 -4 volte quella della popolazione generale ed è del: v 6 -30% da fonte HBe. Ag+ v <5% da fonte HBe. Ag- v La trasmissione dipende da: v Livello di replicazione del virus nel paziente fonte v Tempestività con la quale vengono somministrate le immunoglobuline specifiche Immunoglobuline + Vaccino annullano il rischio di trasmissione

Studio Italiano sul Rischio di infezione Occupazionale da HIV (SIROH), 1987 -1997 5 sieroconversioni/2500 incidenti (in 2176 operatori sanitari) con tasso di incidenza è pari allo 0. 23% v esposizione mucosa = 0. 49% v esposizione percutanea = 0. 17% v rischio di contagio su cute integra non esattamente quantizzabile.

Variabili connesse alla trasmissione di HIV v Le variabili che entrano in gioco nella trasmissione di HIV, evidenziate dallo studio SIROH sono: v le caratteristiche dell’ago (diametro, cavo o pieno); v la profondità della lesione; v il volume di sangue inoculato; v la carica virale del paziente fonte; v la gravità dell’esposizione.

HCV v Lo studio SIROH ha evidenziato un tasso di incidenza di sieroconversioni per HCV pari allo 0. 65%. v Le stesse variabili coinvolte nella trasmissione di HIV entrano in gioco nella trasmissione di HCV

Classificazioni delle esposizioni secondo il rischio Sulla scorta dei diversi fattori di rischio, le esposizioni professionali possono essere classificate in: v Esposizioni ad alto rischio: v v v Esposizioni a medio rischio: v v v ferita che provochi sanguinamento spontaneo con ago o altro tagliente contaminato da materiale biologico a rischio contaminazione evidente di ferita recente e aperta o di congiuntiva Esposizioni a basso rischio v v v ferita profonda per puntura con ago cavo utilizzato per prelievo di materiale a rischio qualsiasi contaminazione con materiale biologico contenente virus concentrato ferita superficiale che non causa sanguinamento spontaneo contaminazione di ferita rimarginata o di mucose diverse da congiuntiva contaminazione di vasta area cutanea e/o contatto prolungato ferita da morso ferita e/o contaminazione in seguito a colluttazione Esposizioni a rischio non dimostrato v v contaminazione di cute integra in modo non esteso né prolungato ferite con utensili non visibilmente contaminati.

PARTE GENERALE: 2) Metodologie di prevenzione degli incidenti occupazionali

Legge 626/94 v v v Tutte le procedure di prevenzione del rischio biologico e l’organizzazione di un sistema per la gestione dell’incidente occupazionale è dovere di ogni Azienda Sanitaria, sulla scorta della Legge 626/94. Ricordiamo che tale Legge (articolo 4), prevede che vengano messe in opera tutte le procedure necessarie a : v informare il lavoratore del rischio a cui è sottoposto e delle procedure necessarie a prevenire tale rischio v mettere in atto tutte le procedure atte a prevenire il rischio v mettere in atto tutte le procedure atte a gestire l’”incidente”. Gli articoli 74 e 75 inoltre danno una definizione di “agente biologico” e classificano gli agenti biologici sulla scorta della patogenicità, della diffusibilità e della possibilità di terapia e prevenzione delle infezioni correlate e negli articoli successivi vengono descritti gli obblighi del datore di lavoro e del lavoratore in merito alle procedure di prevenzione del rischio di diffusione di agenti biologici.

Metodologie di prevenzione degli incidenti occupazionali nel personale sanitario v v v o o FORMAZIONE DEL PERSONALE ATTUAZIONE DI PROGRAMMI DI IMMUNIZZAZIONE SVILUPPO ED APPLICAZIONE DI PROTOCOLLI SU: Gestione del personale ammalato e/o portatore Protocolli terapeutici e profilattici per il personale Rispetto delle “norme universali” per la prevenzione della trasmissione di agenti infettivi per via ematica Norme di isolamento

PARTE GENERALE: 3) Precauzioni universali 4)Norme di isolamento dei pazienti

Precauzioni universali Sono norme di comportamento da applicare a tutti i pazienti: v Lavare le mani dopo ogni contatto con liquidi organici, sangue, secrezioni, escrezioni ed oggetti contaminati v Lavare le mani dopo l’uso di guanti v Lavare le mani tra un paziente e il successivo v Usare semplici saponi per il lavaggio ad eccezione delle situazioni epidemiche v Usare i guanti non sterili per toccare sangue, liquidi organici, secrezioni, escrezioni ed oggetti contaminati v Usare mascherine e occhiali o visiere per proteggersi durante le procedure che possono generare schizzi (interventi chirurgici, punture arteriose etc) v Maneggiare lo strumentario contaminato con protezioni v Controllare la pulizia ambientale v Maneggiare la biancheria contaminata in modo da evitare spargimenti (usare contenitori resistenti ed impermeabili); fatto ciò non è necessaria una separazione tra biancheria infetta e non usare i camici aggiuntivi quando si effettuano procedure che possono comportare vistose contaminazioni degli indumenti abituali (schizzi, spruzzi di sostanze organiche) v Porre attenzione ai taglienti: non rincappucciare, non togliere gli aghi con le mani, cercare di non passare di mano in mano i taglienti, usare i contenitori specifici per il loro smaltimento; denunciare prontamente gli incidenti (tagli, punture o esposizione di mucose a liquidi organici) v Usare la camera singola solo per pazienti che non mantengono l’igiene ambientale

Norme di protezione dal contagio professionale da HIV nelle strutture sanitarie ed assistenziali pubbliche e private (D. M. 28/09/1990) 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Precauzioni di carattere generale Eliminazione di aghi e di altri oggetti taglienti Precauzioni per i reparti di malattie infettive Precauzioni per gli operatori odontoiatrici Precauzioni per gli operatori addetti alle autopsie Precauzioni specifiche per i laboratori Precauzioni per il personale addetto alle operazioni di primo soccorso e trasporto degli infermi e degli infortunati Obblighi degli organi preposti Obblighi degli operatori Raccomandazioni ed indicazioni tecniche

Norme di isolamento Dal 1970 il CDC pubblica delle Linee Guida che attraverso diverse revisioni sono giunte all’ultima versione del 1993: v Precauzioni standard v Precauzioni per la trasmissione aerea v Precauzioni per malattie trasmesse da goccioline v Precauzioni per contatto

PARTE GENERALE: 5) Gestione dell’incidente occupazionale e la profilassi postesposizione

Prevenzione della trasmissione di HIV dopo l’esposizione occupazionale Quando la contaminazione dell'operatore attraverso la puntura, il taglio o la contaminazione diretta delle mucose (soprattutto nasale e congiuntiva) avviene, vanno messe in atto le procedure post-esposizione per la prevenzione delle infezioni a trasmissione ematica: detersione scrupolosa della ferita, del sito di puntura o della mucosa contaminata; v quantificazione del rischio; v profilassi farmacologica post-esposizione (PEP). v

Considerazioni quando dobbiamo prescrivere una PEP Rischio di trasmissione PEP Rischio di effetti collaterali

PARTE SPECIALE
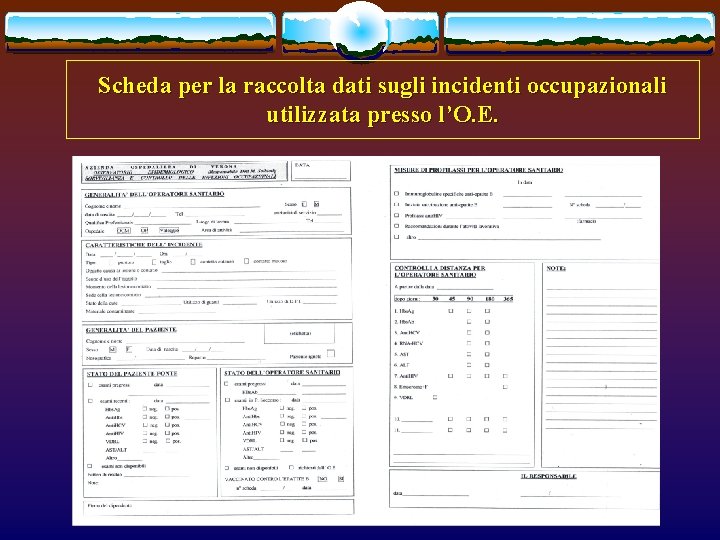
Scheda per la raccolta dati sugli incidenti occupazionali utilizzata presso l’O. E.
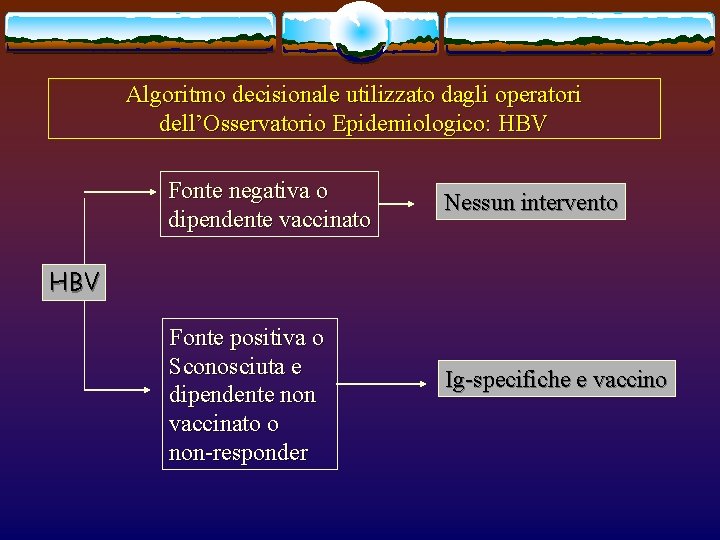
Algoritmo decisionale utilizzato dagli operatori dell’Osservatorio Epidemiologico: HBV Fonte negativa o dipendente vaccinato Nessun intervento HBV Fonte positiva o Sconosciuta e dipendente non vaccinato o non-responder Ig-specifiche e vaccino
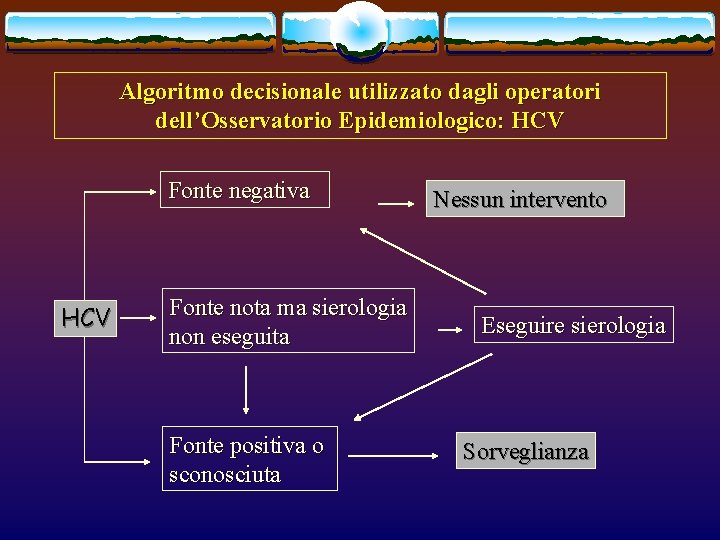
Algoritmo decisionale utilizzato dagli operatori dell’Osservatorio Epidemiologico: HCV Fonte negativa HCV Fonte nota ma sierologia non eseguita Fonte positiva o sconosciuta Nessun intervento Eseguire sierologia Sorveglianza
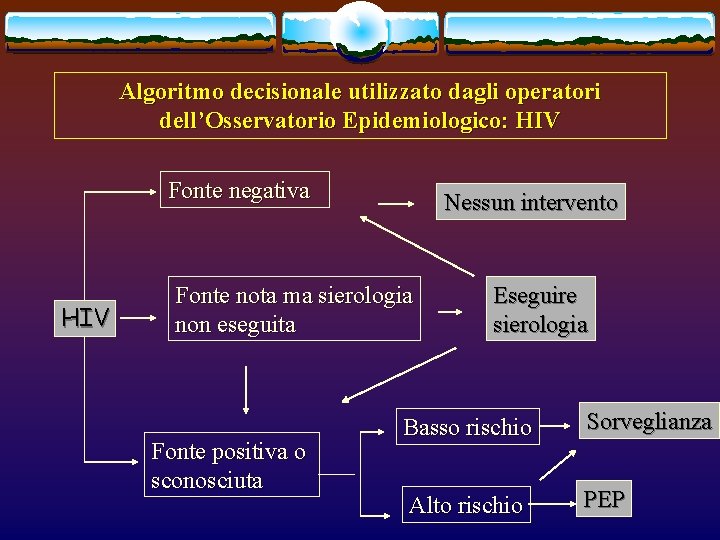
Algoritmo decisionale utilizzato dagli operatori dell’Osservatorio Epidemiologico: HIV Fonte negativa HIV Nessun intervento Fonte nota ma sierologia non eseguita Fonte positiva o sconosciuta Eseguire sierologia Basso rischio Sorveglianza Alto rischio PEP

Dal gennaio 1999 al dicembre 2005 sono stati seguiti presso l’Osservatorio Epidemiologico di Malattie Infettive 2724 incidenti occupazionali
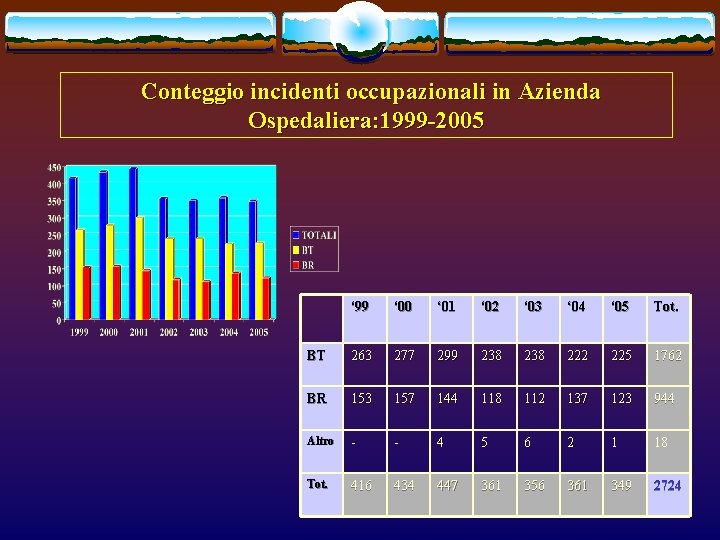
Conteggio incidenti occupazionali in Azienda Ospedaliera: 1999 -2005 ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 Tot. BT 263 277 299 238 222 225 1762 BR 153 157 144 118 112 137 123 944 Altro - - 4 5 6 2 1 18 Tot. 416 434 447 361 356 361 349 2724
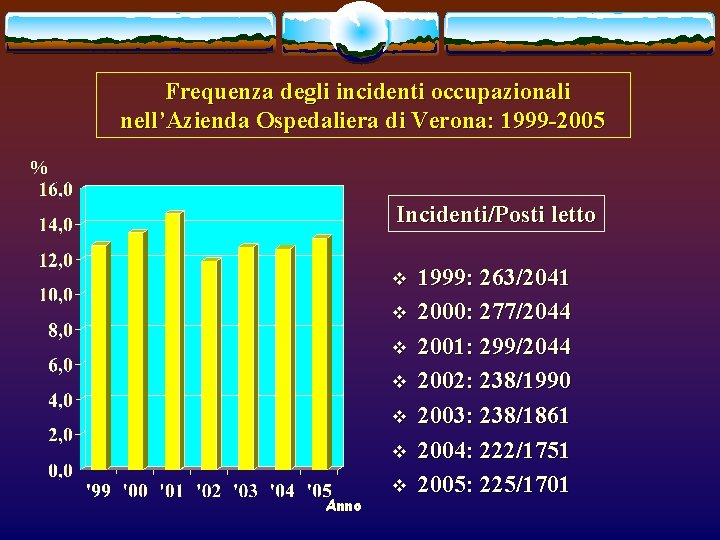
Frequenza degli incidenti occupazionali nell’Azienda Ospedaliera di Verona: 1999 -2005 % Incidenti/Posti letto v v v Anno v 1999: 263/2041 2000: 277/2044 2001: 299/2044 2002: 238/1990 2003: 238/1861 2004: 222/1751 2005: 225/1701

Distribuzione degli incidenti per ruolo professionale Tot=715 ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 TOT OSS 35 27 42 38 25 35 26 228 IP 250 215 222 161 150 175 157 1330 Medici 39 55 47 57 65 41 42 346 Specializ. 34 59 62 50 47 52 65 369 Ostetric. 9 11 3 3 5 2 2 35 Altro 49 67 71 52 64 56 57 416

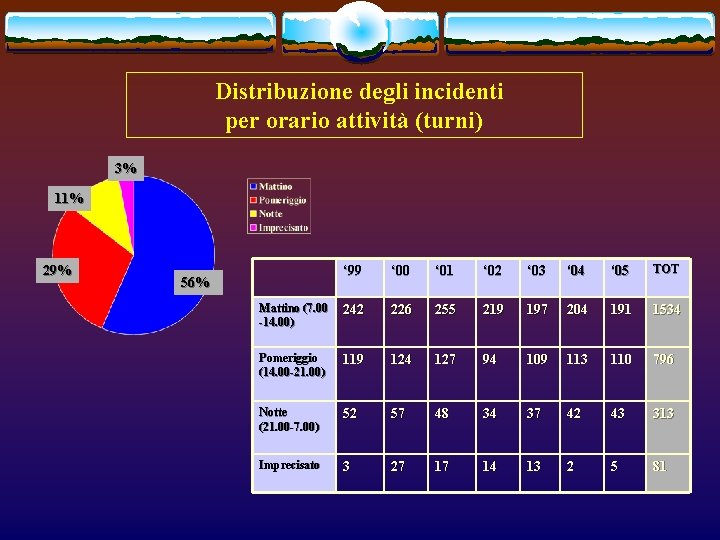
Distribuzione degli incidenti per orario attività (turni) 3% 11% 29% ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 TOT Mattino (7. 00 -14. 00) 242 226 255 219 197 204 191 1534 Pomeriggio (14. 00 -21. 00) 119 124 127 94 109 113 110 796 Notte (21. 00 -7. 00) 52 57 48 34 37 42 43 313 Imprecisato 3 27 17 14 13 2 5 81 56%

Tipo di contatto/lesione 9% 1% 16% 63% 10% ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 TOT Contatto cutaneo 59 31 57 50 25 29 28 279 Contatto mucoso 28 68 77 60 71 67 73 444 Puntura 257 290 275 211 221 238 215 1707 Taglio 49 43 38 40 36 24 26 256 Altro 23 2 - - 3 3 7 38

Sede di lesione 7% 19% 31% ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 TOT Dita mano dx 157 135 128 109 108 101 847 Dita mano sx 163 201 193 147 154 149 1154 Viso/Occh i/Bocca 71 71 83 70 75 77 76 523 Altro 25 27 43 35 25 22 23 200 42%
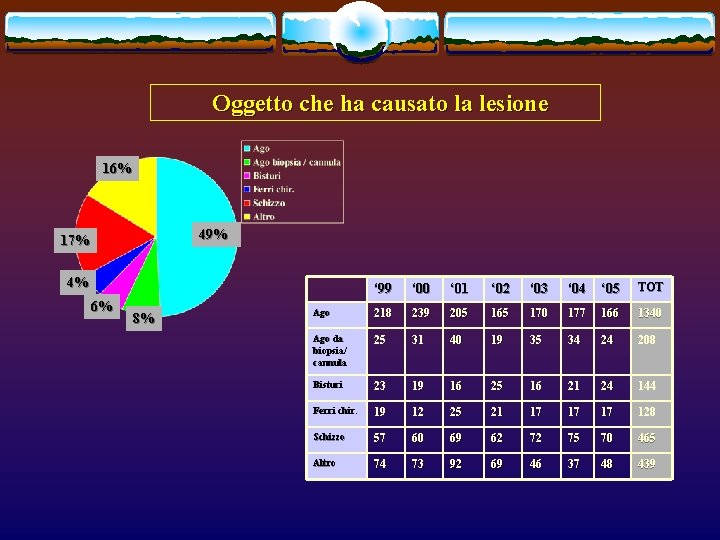
Oggetto che ha causato la lesione 16% 49% 17% 4% 6% 8% ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ‘ 05 TOT Ago 218 239 205 165 170 177 166 1340 Ago da biopsia/ cannula 25 31 40 19 35 34 24 208 Bisturi 23 19 16 25 16 21 24 144 Ferri chir. 19 12 25 21 17 17 17 128 Schizzo 57 60 69 62 72 75 70 465 Altro 74 73 92 69 46 37 48 439
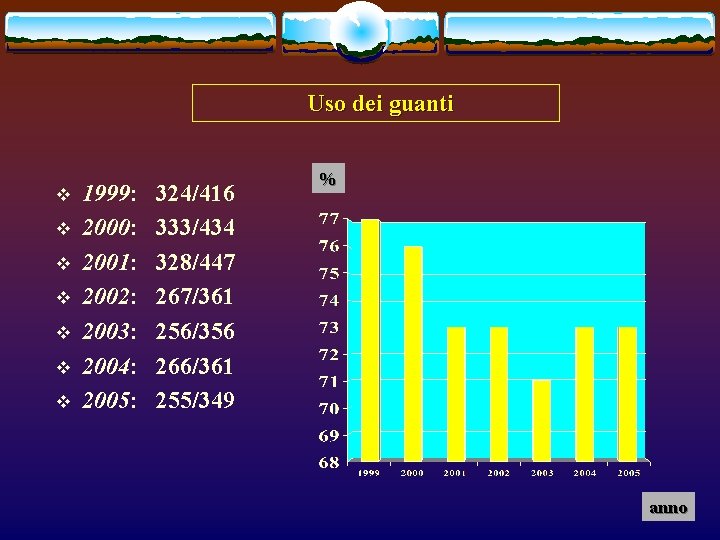
Uso dei guanti v v v v 1999: 2000: 2001: 2002: 2003: 2004: 2005: 324/416 333/434 328/447 267/361 256/356 266/361 255/349 % anno

Uso dei guanti in infortuni con sede lesione dita/mano; distribuzione per anno (1999 -2005) 81% 76% 55% 25
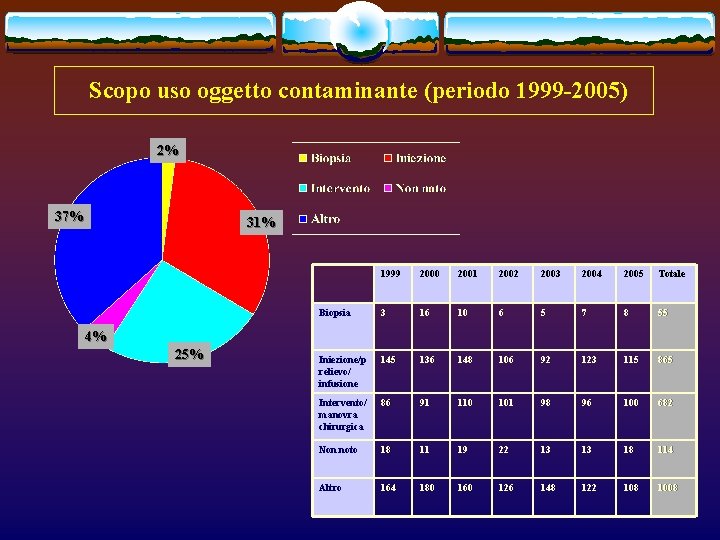
Scopo uso oggetto contaminante (periodo 1999 -2005) 2% 37% 31% 1999 2000 2001 2002 2003 2004 2005 Totale Biopsia 3 16 10 6 5 7 8 55 Iniezione/p relievo/ infusione 145 136 148 106 92 123 115 865 Intervento/ manovra chirurgica 86 91 110 101 98 96 100 682 Non noto 18 11 19 22 13 13 18 114 Altro 164 180 160 126 148 122 108 1008 4% 25%
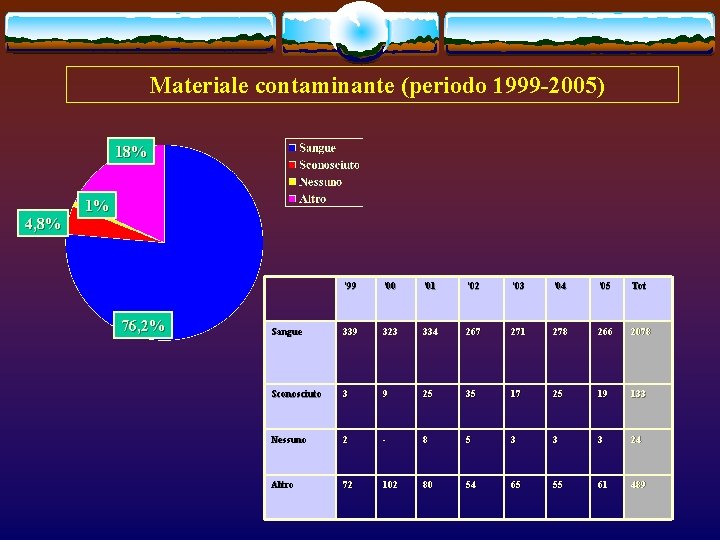
Materiale contaminante (periodo 1999 -2005) 18% 4, 8% 1% 76, 2% ‘ 99 ‘ 00 ‘ 01 ‘ 02 ‘ 03 ‘ 04 ’ 05 Tot Sangue 339 323 334 267 271 278 266 2078 Sconosciuto 3 9 25 35 17 25 19 133 Nessuno 2 - 8 5 3 3 3 24 Altro 72 102 80 54 65 55 61 489
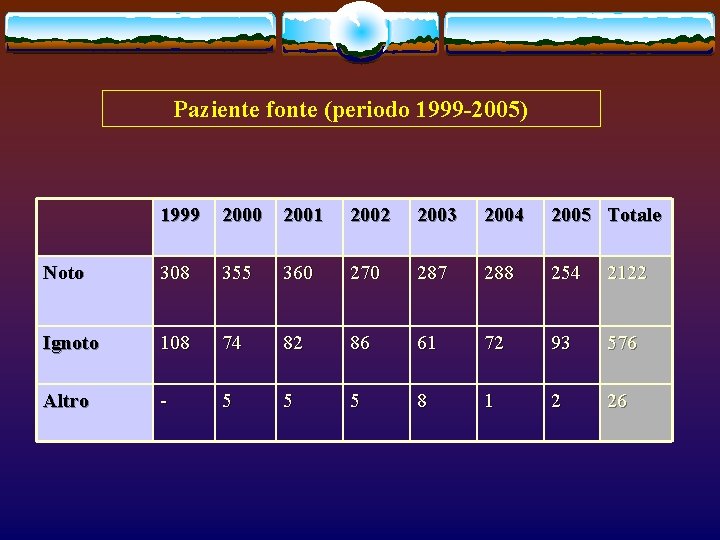
Paziente fonte (periodo 1999 -2005) 1999 2000 2001 2002 2003 2004 2005 Totale Noto 308 355 360 270 287 288 254 2122 Ignoto 108 74 82 86 61 72 93 576 Altro - 5 5 5 8 1 2 26
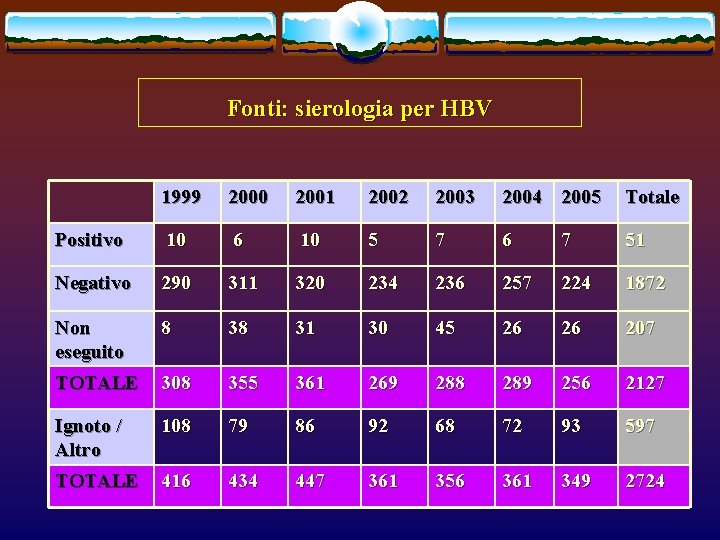
Fonti: sierologia per HBV 1999 2000 2001 2002 2003 2004 2005 Totale Positivo 10 6 10 5 7 6 7 51 Negativo 290 311 320 234 236 257 224 1872 Non eseguito 8 38 31 30 45 26 26 207 TOTALE 308 355 361 269 288 289 256 2127 Ignoto / Altro 108 79 86 92 68 72 93 597 TOTALE 416 434 447 361 356 361 349 2724
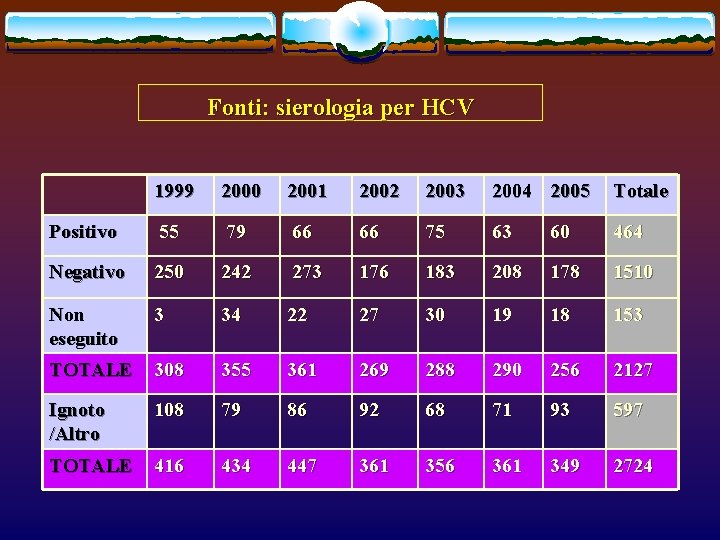
Fonti: sierologia per HCV 1999 2000 2001 2002 2003 2004 2005 Totale Positivo 55 79 66 66 75 63 60 464 Negativo 250 242 273 176 183 208 178 1510 Non eseguito 3 34 22 27 30 19 18 153 TOTALE 308 355 361 269 288 290 256 2127 Ignoto /Altro 108 79 86 92 68 71 93 597 TOTALE 416 434 447 361 356 361 349 2724
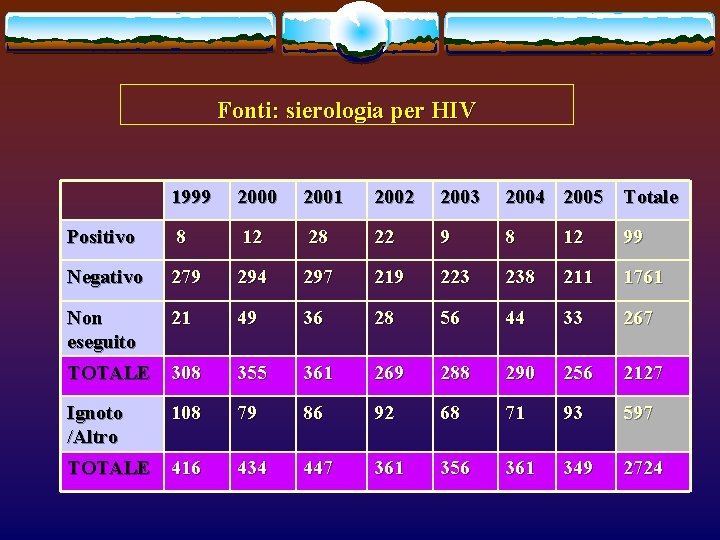
Fonti: sierologia per HIV 1999 2000 2001 2002 2003 2004 2005 Totale Positivo 8 12 28 22 9 8 12 99 Negativo 279 294 297 219 223 238 211 1761 Non eseguito 21 49 36 28 56 44 33 267 TOTALE 308 355 361 269 288 290 256 2127 Ignoto /Altro 108 79 86 92 68 71 93 597 TOTALE 416 434 447 361 356 361 349 2724
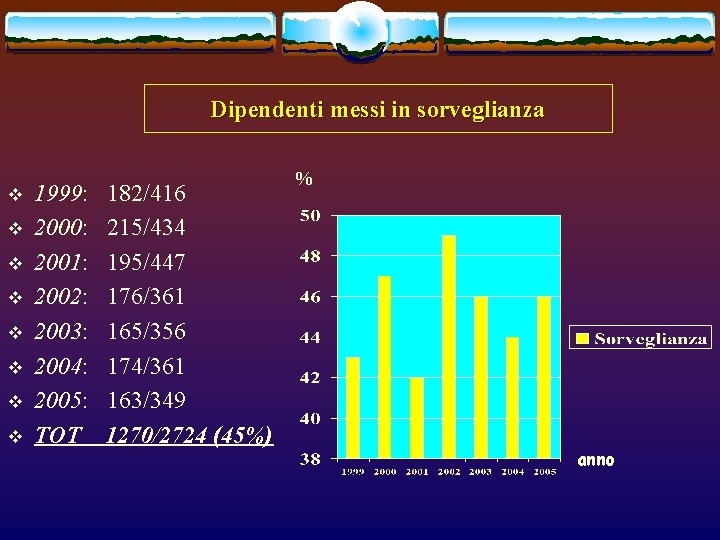
Dipendenti messi in sorveglianza v v v v 1999: 2000: 2001: 2002: 2003: 2004: 2005: TOT 182/416 215/434 195/447 176/361 165/356 174/361 163/349 1270/2724 (45%) % anno
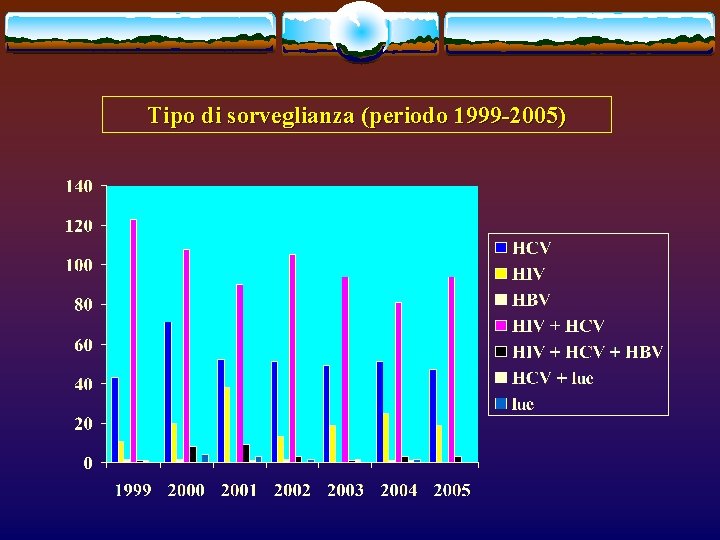
Tipo di sorveglianza (periodo 1999 -2005)
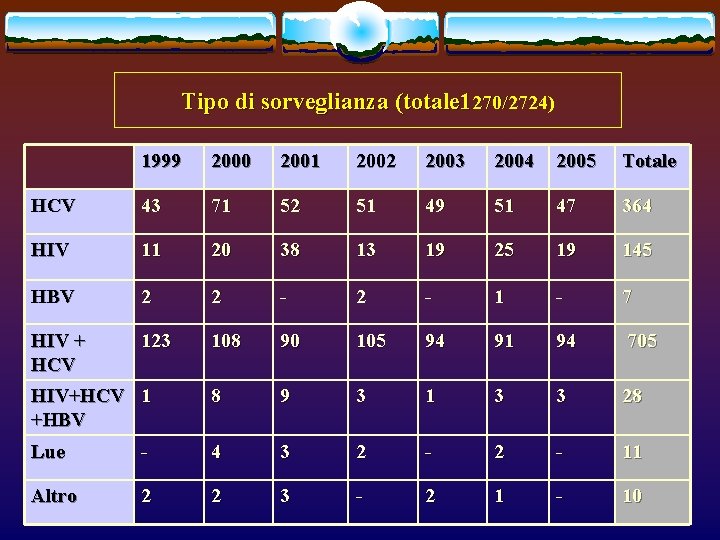
Tipo di sorveglianza (totale 1270/2724) 1999 2000 2001 2002 2003 2004 2005 Totale HCV 43 71 52 51 49 51 47 364 HIV 11 20 38 13 19 25 19 145 HBV 2 2 - 1 - 7 HIV + HCV 123 108 90 105 94 91 94 705 HIV+HCV 1 +HBV 8 9 3 1 3 3 28 Lue - 4 3 2 - 11 Altro 2 2 3 - 2 1 - 10
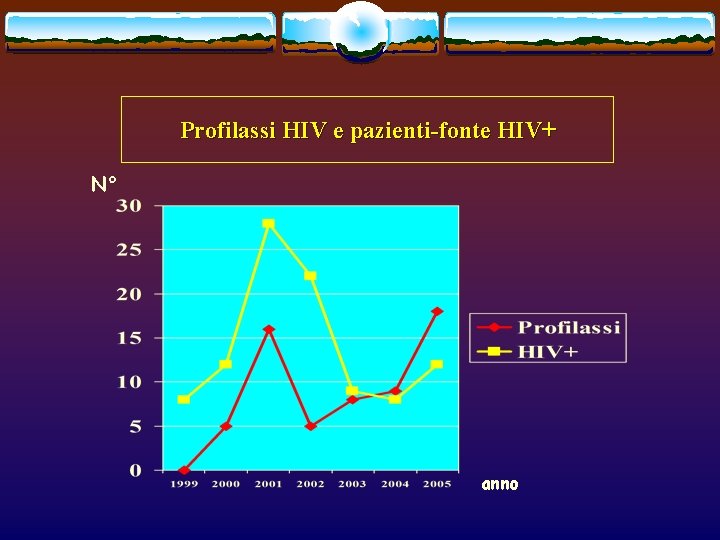
Profilassi HIV e pazienti-fonte HIV+ N° anno
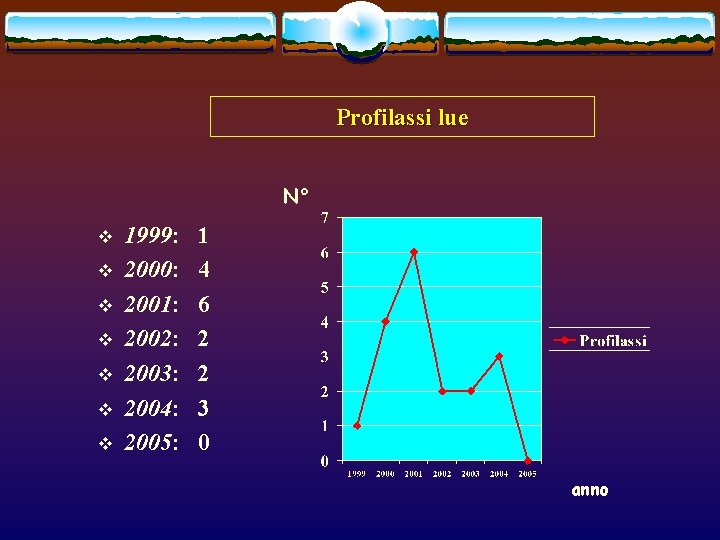
Profilassi lue N° v v v v 1999: 2000: 2001: 2002: 2003: 2004: 2005: 1 4 6 2 2 3 0 anno

Discussione v v v Il contatto accidentale con fluidi biologici contaminati rappresenta per gli operatori sanitari un rischio reale Il pericolo è determinato sia dalla gravità delle patologie che dall’assenza per l’HCV di una profilassi post-esposizione e dai severi effetti collaterali che possono gravare la profilassi per HIV La frequenza degli incidenti è rimasta costante negli anni ed è sovrapponibile ai dati delle altre casistiche pubblicate in Letteratura I due presidi ospedalieri presentano diverso numero di incidenti in rapporto a diverso numero di posti letto La maggior parte degli incidenti si colloca al mattino in rapporto alla maggior frequenza di manovre invasive

Discussione Esiste un elevato numero di incidenti tra il personale addetto alle pulizie e alla manutenzione della struttura ospedaliera v I guanti vengono usati dal personale solo nel 75% delle manovre invasive e questa percentuale è costante nel tempo v Non abbiamo dati presisi sull’uso degli altri presidi di barriera anche se il 16% degli incidenti avviene contaminazione delle mucose v Più del 90% del personale è immunizzato per HBV v Elevata l’esposizione ad HCV e relativa sorveglianza v

Conclusioni L’indagine epidemiologica ha messo in evidenza l’esistenza di un sistema di sorveglianza ben organizzato v La costanza della frequenza degli incidenti occupazionali denota come il problema rimanga attuale e necessiti, al di là degli obblighi di Legge, di un’attenzione continua v E’ necessario continuare a porre l’accento sui programmi di formazione del personale v

PREVENTION IS PRIMARY! Protect patients…protect healthcare personnel… promote quality healthcare! CDC
- Slides: 71