ICTUS Xabier Vzquez Albisu R 2 Medicina familiar

ICTUS Xabier Vázquez Albisu R 2 Medicina familiar y comunitaria OSI Bidasoa 17 -09 -2014

Definición y epidemiología. Anatomía vascular del encéfalo y síndromes arteriales. Factores de riesgo. Escala de Cincinnati y Rankin. Clasificación. Escala NIHSS. Tratamiento. Bibliografía.

Trastorno brusco del flujo sanguíneo cerebral que altera de forma transitoria o permanente la función de una determinada región del encéfalo. Es la primera causa de mortalidad en mujeres y la tercera en varones tras el cáncer y los infartos agudos de miocardio. Es la primera causa de invalidez en países desarrollados.
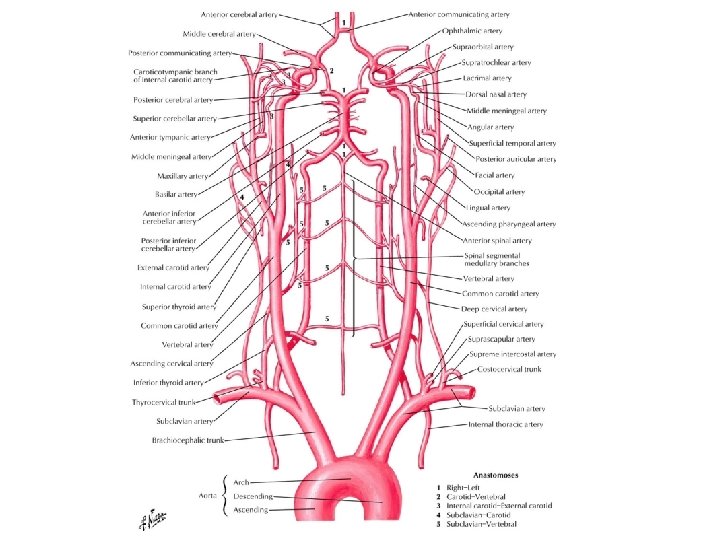
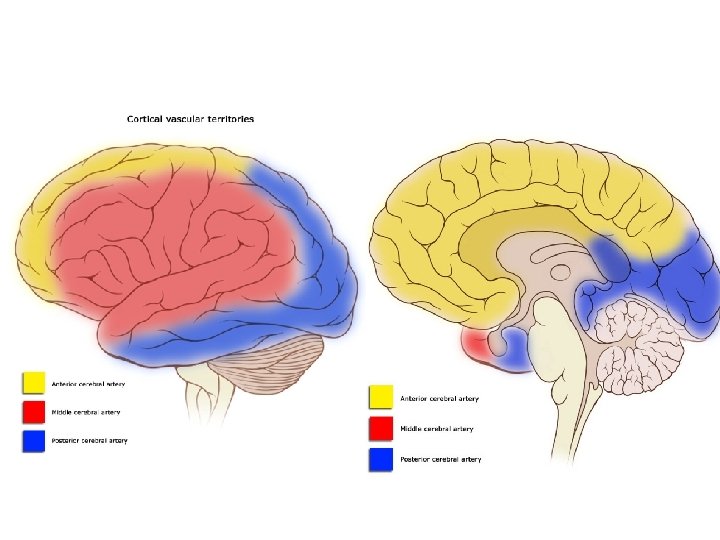

Síndromes arteriales cerebrales Arteria cerebral anterior: Ø Hemiparesia y hemihipoestesia contralateral, predominantemente en EEII. Ø Incapacidad para identificar objetos, apatía, cambios en la personalidad (lóbulos frontal y parietal). Arteria cerebral media: Ø Hemiparesia y hemihipoestesia contralateral, predominantemente en EESS. Ø Hemianopsia homónima contralateral. Ø Afasia (hemisferio izdo). Ø Anosognosia (hemisferio dcho).

Síndromes arteriales cerebrales Arteria cerebral posterior: Ø Hemianopsia homónima contralateral. Ø Ceguera con preservación de la visión macular (si es bilateral). Ø Agnosia visual. Ø Deterioro de la memoria Carótida interna: Ø Similar a la ACM. Ø Pérdida parcial o completa de la visión ipsilateral (a. oftálmica)

Síndromes arteriales cerebrales Sistema vertebrobasilar: Ø Pérdida de la sensibilidad termoalgésica ipsilateral de la cara y contralateral del cuerpo. Ø Ataques de hemianopsia o ceguera completa. Ø Pérdida del reflejo nauseoso, disfagia, distonía. Ø Vértigo, nistagmo, náuseas, vómitos. Ø Ataxia. Ø Sdr. De Horner ipsilateral. Ø Hemiparesia unilateral o bilateral. Ø Coma. Infartos lacunares: Ø Déficits neurológicos menores.
Clasificación

Factores de riesgo del ictus isquémico Modificables: Ø HTA: El principal FR modificable. El riesgo de ictus se duplica por cada incremento de 10 mm. Hg de TA. Ø FA. Ø DM: Aumenta el RR entre 2 y 3 veces. Ø Tabaquismo: Efecto multiplicativo con otros FR. Ø Otros: Hipercolesterolemia, alcoholismo, obesidad, hiperhomocisteinemia, SAHS, ateromatosis carotídea o aórtica… No modificables: Ø Edad: El FR más importante. Ø Sexo (varones), herencia, raza…

Factores de riesgo del ictus hemorrágico ++: Fuerte evidencia. +: Evidencia positiva moderada. ? : Evidencia dudosa. -: Evidencia inversa moderada. 0: No hay relación.

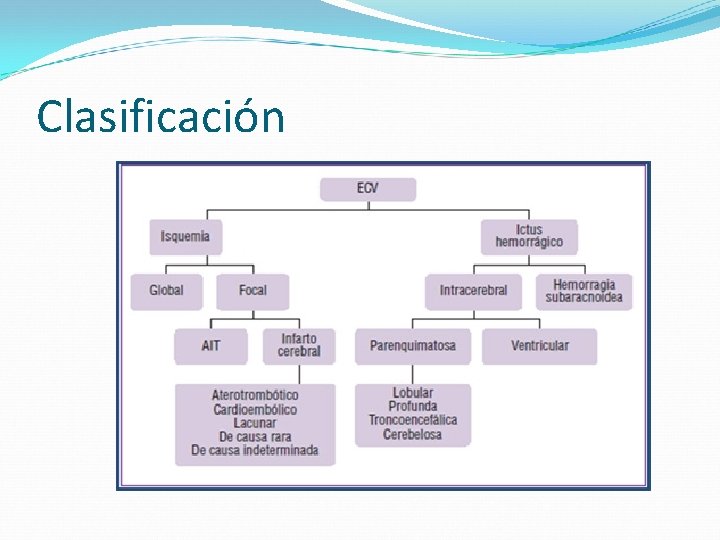
Clasificación ICTUS ISQUÉMICO (80%): Ø Clasificación clínica: • Accidente isquémico transitorio (AIT). • Infartos (Clasificación de Oxford) Ø Clasificación etiológica: • Aterotrombótico. • Cardioembólico. • Lacunar. • De causa inhabitual. • De etiología indeterminada. ICTUS HEMORRÁGICO (20%): • • Hematoma intraparenquimatoso. Hemorragia subaracnoidea (HSA). Hematoma subdural. Hematoma epidural.

Accidente isquémico transitorio Episodio de isquemia cerebral focal o monocular de duración inferior a 24 horas. Tipicamente duran < 1 h, sin evidencia de infarto en las técnicas de neuroimagen. Alto riesgo de ictus y de otros eventos vasculares. Ø AIT carotídeo. Ø AIT vertebrobasilar.

AIT carotídeo Síntomas indicativos: Ø Amaurosis fugax. Ø Déficit motor o sensitivo y/o trastornos del lenguaje. Ø Defectos homónimos contralaterales en el campo visual. Ø Disartria. Ø Movimientos involuntarios tipo sacudida en brazo o pierna contralateral (muy frecuente).

AIT vertebrobasilar Gran variedad de síntomas: Ø Vestibulocerebelosos: Ataxia, disartria, vértigo… Ø Déficit motor o sensitivo uni o bilateral. Ø Trastornos oculomotores (diplopia). Ø Etc… La diplopia, la disartria, disfagia o vértigo como síntomas aislados no deben considerarse AIT.

Infartos cerebrales (clasificación de Oxford).

Clasificación etiológica Aterotrombótico. Cardioembólico. De causa inhabitual. De etiología indeterminada.

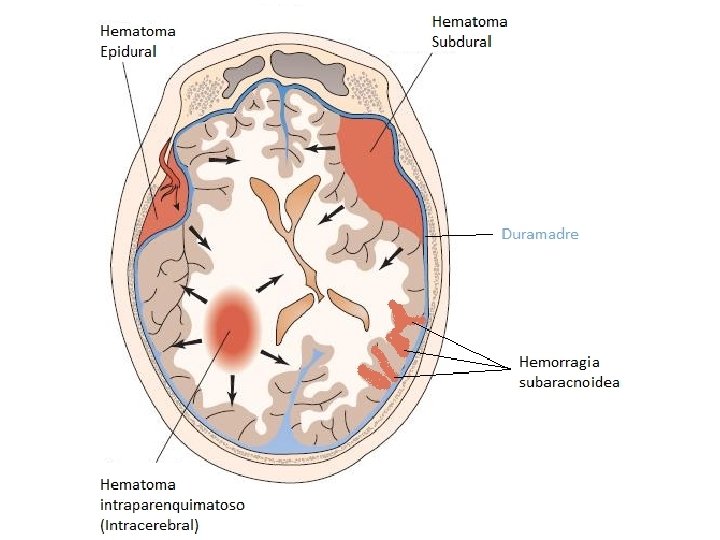
Ictus hemorrágico Hemorragia intracerebral (HIC). Hemorragia subaracnoidea (HSA). Hematoma subdural. Hematoma epidural.

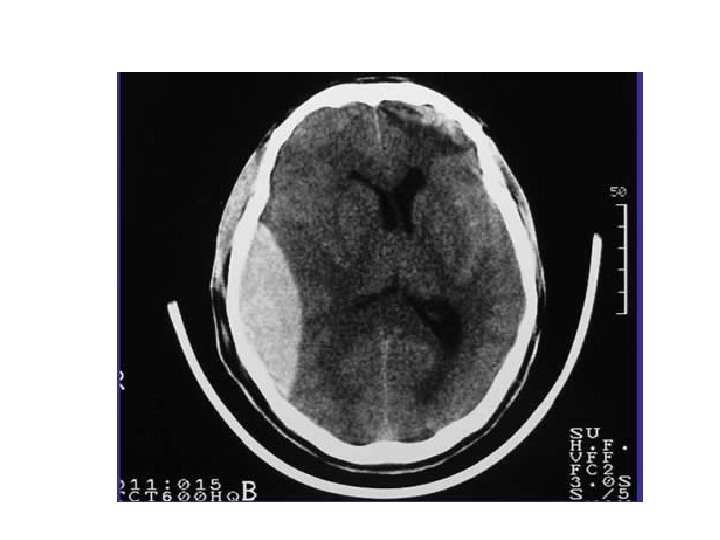
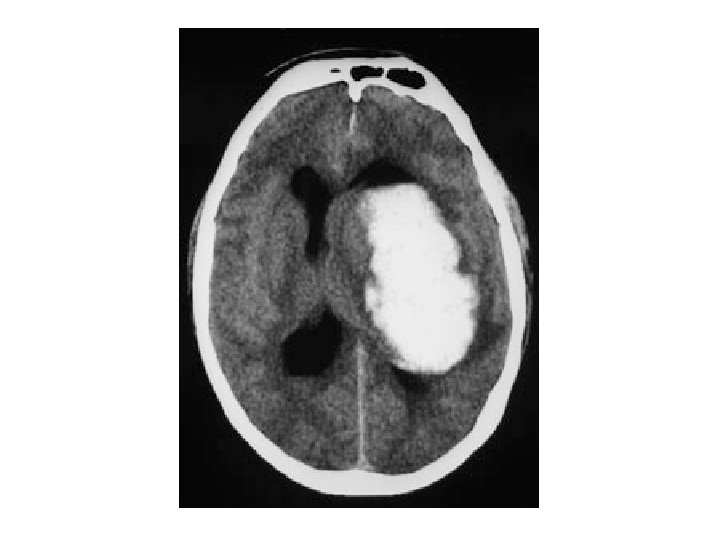
Hematoma intracerebral Colección hemática dentro del parénquima encefálico producido por la rotura de una arteria o arteriola cerebral. 50% topografía profunda, 35% lobares, 10% cerebelosos, 5% troncoencefálicos. Clínica inespecífica: Cefalea, náuseas, vómitos… Déficit neurológico. Alto índice de mortalidad.

Hemorragia subaracnoidea Traumática: La más frecuente. No traumática: Ø Rotura de aneurisma. Ø Rotura de malformación arterio-venosa. Ø Disección arterial intracraneal. Ø Vasculitis. Ø Vasoconstricción segmentaria cerebral reversible. “BRUSCA CEFALEA, HEMORRAGIA SUBARACNOIDEA”

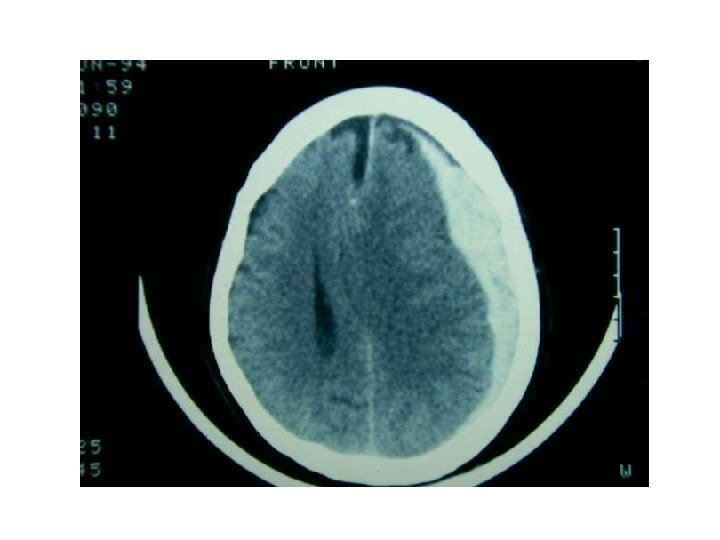
Hematoma subdural Acúmulo de sangre en el espacio subdural, generalmente debido a rotura venosa. Ø Traumatismo craneal. Ø Coagulopatía. Ø Tratamiento antitrombótico (ACO). Ø Espontánea. Paciente con traumatismo conocido que horas o días después nota atontamiento y/o cefalea y síntomas hemicorporales.

Hematoma epidural Entre el cráneo y la duramadre. Ø Arterial: Laceración de ramas de la arteria meníngea media tras traumatismo. Ø Venoso: Rotura de los senos venosos durales. La clínica se desarrolla inmediatamente u horas después del traumatismo, con deterioro del nivel de conciencia progresivo.

Escala de Cincinnati Asimetría facial. Caída del brazo. Alteración del lenguaje. La aparición REPENTINA de alguno de estos signos es indicativa de lesión cerebral, y hay que buscar asistencia médica inmediata.

Escala de Rankin (modificada) 0. ASINTOMÁTICO. 1. INCAPACIDAD NO SIGNIFICATIVA pese a que hay algún síntoma: es capaz de hacer todo lo que hacía antes del ictus. 2. INCAPACIDAD LIGERA, pero capaz de atender sus necesidades personales sin ayuda. El paciente ha dejado de realizar alguna actividad (trabajar, conducir…). 3. INCAPACIDAD MODERADA: Capaz de caminar sin ayuda de otra persona pero requiere ayuda en actividades complejas, por lo que va a necesitar un cuidador al menos 2 -3 veces por semana. 4. INCAPACIDAD MODERADA-SEVERA: Incapaz de caminar sin ayuda, incapacidad para atender sus necesidades básicas sin ayuda (aseo, vestirse, comer…) por lo que debe ser visitado por un cuidador diariamente. 5. INCAPACIDAD SEVERA: Encamado, incontinencia, requiere atención constante y cuidados de enfermería.
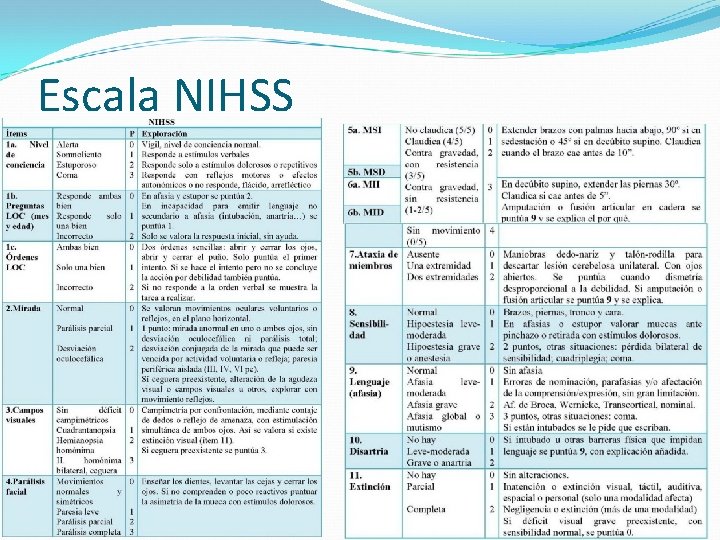
Escala NIHSS

Escala NIHSS Los ictus con NIHSS<7 tienen gran probabilidad de recuperarse de forma excelente, y ésta se reduce con cada punto de NIHSS. Buena correlación clínica, radiológica y pronóstica. El punto de corte NIHSS 15 predice la oclusión de la ACM en su porción proximal (S: 90%; E: 88%). Se pueden obtener los datos a partir de la EF registrada en la historia clínica, si ésta es minuciosa.

Escala NIHSS 1: Déficit mínimo. 1 -5: Déficit ligero. 5 -15: Déficit moderado. 15 -20: Déficit importante. >20: Déficit grave.

TRATAMIENTO

Ideas fundamentales Es una emergencia neurológica. Es un proceso dinámico. Es una patología cronodependiente: Tiempo es cerebro. Elevada prevalencia y gran impacto económico y social. Requiere de una atención y reconocimiento precoz de los síntomas con cuidados específicos. Coordinación entre los distintos eslabones asistenciales.

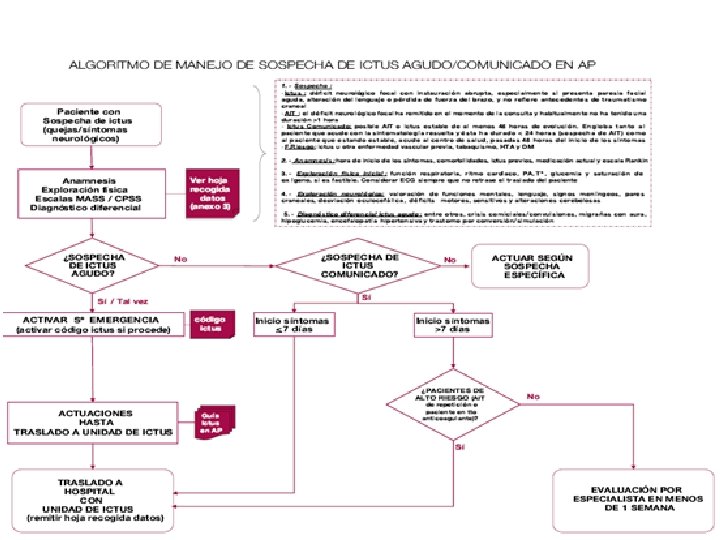
I. Reconocimiento de los síntomas. II. Activación del código ictus. III. Medidas terapéuticas inmediatas. IV. Traslado prioritario.

I. Reconocimiento de los síntomas Debilidad, sensación de adormecimiento de cara, brazo o pierna de un mismo lado del cuerpo. Confusión, dificultades para la expresión o compresión del lenguaje. Pérdida súbita de la visión de uno o ambos ojos. Alteración de la coordinación o equilibrio. Cefalea brusca inexplicable.

I. Reconocimiento de los síntomas Anamnesis rápida: Escala de Rankin modificada. Determinar hora de comienzo de los síntomas. Toma de constantes vitales: TA, FC, Sp. O 2, Tª, GLUCEMIA DIGITAL. Monitorización cardiaca durante 24 h. Nivel de conciencia: Escala de Glasgow. Exploración neurológica: Escala de NIHSS. Exploración general: ACP, abdomen, EEII…

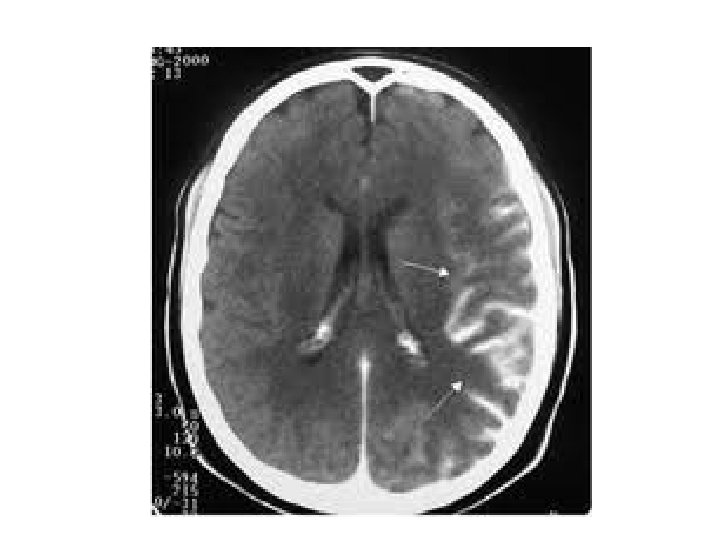
Pruebas complementarias Analítica: Hemograma, bioquímica y coagulación. ECG. TAC craneal sin contraste: Para diferenciar entre isquémico o hemorrágico, o procesos estructurales. Otros: Angio-TAC, RMN, angio-RMN, estudios de perfusión, eco doppler de TSA, ecocardiograma…
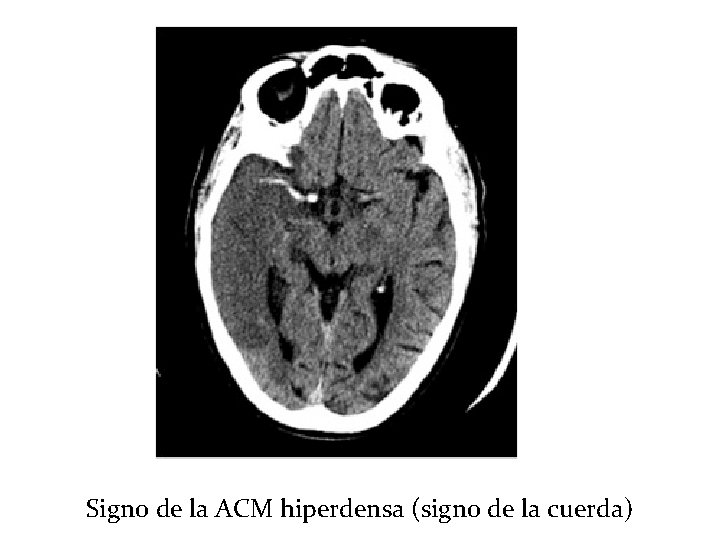
Signo de la ACM hiperdensa (signo de la cuerda)

II. Activación código ictus Permite una rápida identificación, notificación y traslado de los pacientes con ictus a hospital de referencia con unidad de ictus. 1. 2. 3. Preguntar al paciente la hora de inicio de los síntomas, calidad de vida y autonomía previa (escala de Rankin modificada). Aplicar escalas de valoración neurológica para el ictus. Historia clínica recogiendo antecedentes personales quirúrgicos y patológicos del paciente, factores de riesgo, medicación habitual.

II. Activación código ictus Seleccionar de entre los pacientes con sospecha de ictus, aquellos candidatos a recibir tratamiento fibrinolítico intravenoso y aquellos que se beneficiarían en primera instancia de un procedimiento de extracción mecánica del trombo. Derivación del paciente a un centro sanitario correspondiente con el medio de transporte más adecuado para cada caso y en el menor tiempo posible con independencia de que el paciente sea candidato o no a fibrinolisis.

Criterios de inclusión Déficit neurológico focal, agudo y objetibable en el momento de la valoración, que sea sugerente de isquemia cerebral. Conocer con exactitud la hora de inicio de los síntomas. Si el paciente se despierta con clínica neurológica, la hora de inicio será la última en la que se le vio despierto y asintomático. Posibilidad de llegar al HUD dentro de las primeras 4, 5 horas desde el inicio de los síntomas. Ser previamente independiente en su autocuidado y actividades básicas de la vida diaria (Rankin <=2). Ausencia de enfermedad terminal.

Criterios de exclusión Paciente asintomático a nuestra llegada o en proceso de recuperación de los síntomas. Inestabilidad hemodinámica refractaria a medidas de soporte básico. Hemorragia activa en el momento actual. Antecedentes de patología del SNC potenciadora del sangrado. Enfermedad terminal y/o demencia.

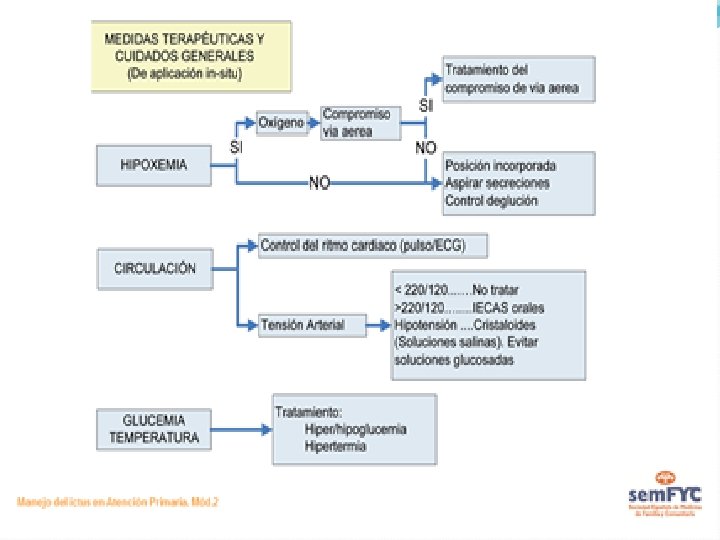
III. Medidas terapéuticas inmediatas Exploración ABC y medidas de soporte vital si fueran necesarias, evitar broncoaspiraciones (intubación orotraqueal si hay compromiso de vía aérea o bajo nivel de consciencia Glasgow <9). Oxigenoterapia si saturación de O 2 <92%. Vía periférica en brazo no parético. Utilizar suero salino no glucosado. Dieta absoluta. Cabecero 30 -45º. Soporte hemodinámico: Control de TA y monitorización ECG.

III. Medidas terapéuticas inmediatas Control del ritmo cardiaco y TA: Si PAS >220 o PAD >120 en dos determinaciones separadas en 15 minutos: Captopril 25 mg, enalapril 5 mg vo. Labetalol iv (bolos 10 -20 mg) hasta un máximo 200 -300 mg. Urapidil iv ½ ampolla, repetir hasta un máx. de 1 -2 ampollas. Si PAD >140 o ausencia de respuesta a anteriores: nitroprusiato sódico 0, 5 -1 mcg/kg/min. Dosis max. 10 mcg/kg/min. Evitar fármacos subliguales.

III. Medidas terapéuticas inmediatas Control glucemia: < 180 -200. Si cifras superiores utilizar pauta de insulina. Control de la temperatura: Si > 37, 5ºC usar medidas físicas y/o antitérmicos (Paracetamol y/o metamizol). Control de las convulsiones: BZD seguida de carga de fenitoina (18 mg/kg iv). Control de la HT intracraneal: Manitol vial 250 cc en 20 -30 min.

IV. Traslado prioritario

Caso 1 Elena es una mujer de 62 años que acude al hospital porque presenta mientras estaba en casa preparando la cena, una sensación de torpeza y debilidad en la mano derecha que le ha durado unos minutos y que ha remitido a su llegada a urgencias. Su esposo observa, además, desviación de la comisura labial durante el episodio y cuenta que la paciente refería cefalea. No pérdida de conciencia ni más clínica previa.

Caso 1 AP: DM en tto con antidiabéticos orales. Trabaja como asistenta. No patología neurológica previa. EF: AC: Tonos rítmicos sin soplos o roces. AP: MVC, algún roncus aislado en ambos campos. Abdomen blando y depresible sin puntos dolorosos, visceromegalias o soplos. Pulsos distales conservados. No soplos carotídeos. Resto normal.

Caso 1 Exploración neurológica: Consciente, orientada. Lenguaje normal. Comprende, nomina y repite adecuadamente. PICNR. Campimetría por confrontación normal. Resto de ppcc normales. Fuerza y sensibilidad conservada en EESS y EEII. ROT simétricos. RCP flexor bilateral. No dismetrías. No signos meníngeos. Marcha normal.

Caso 1 1 -¿Cuál de las siguientes patologías debemos descartar inicialmente? A. Migraña. B. Ictus. C. Hipoglucemia. D. Todas las anteriores. Respuesta D: El diagnóstico diferencial de ictus agudo debe incluir, entre otros, crisis comiciales/convulsiones, migrañas con aura, hipoglucemia, encefalopatía hipertensiva y trastorno por conversión/simulación.

Caso 1 2 - ¿Qué añadirías en la evaluación inicial de este paciente? Glucemia digital. B. Constantes vitales. C. Índice de Glasgow. D. Todos. A.

Caso 1 Glasgow 15. Glucemia digital: 80 mg/dl. Constantes: FC: 70 lpm FR: 16 rpm Sp. O 2: 97% TA: 150/95 mm. Hg Tª: 36, 5ºC

Caso 1 3 - ¿Cuál de las siguientes exploraciones indicarías en este paciente? ECG B. Analítica C. TAC craneal D. Todas A. Respuesta D: A todo paciente con sospecha de ictus en urgencias se le debe realizar una analítica completa, ECG, un TAC cerebral y una radiografía de tórax, esta última siempre y cuando no retrase el resto de la valoración, en el menor tiempo posible.

Caso 1 ECG: RS a 70 lpm. Sin alteraciones. Hemograma: Hb 14 g/dl; Hto 44%; Leucocitos 12. 000; Plaquetas 310. 000. Bioquímica sin alteraciones. Coagulación normal. Rx tórax: Crecimiento del VI sin otras alteraciones. TAC craneal sin alteraciones.

Caso 1 4 - ¿Cuál es el diagnóstico más probable en este paciente? Infarto cerebral lacunar. B. AIT. C. Probable HSA. D. Crisis conversiva. A. Respuesta B: Se trata de un AIT, ya que es un déficit neurológico focal de origen vascular con resolución completa en menos de una hora.

Caso 1 5 - ¿Qué haríamos con este paciente? Alta para control por su MAP. B. Observación durante unas horas y alta si no hay cambios en la exploración física. C. Ingreso del paciente para estudio. D. Indicar fibrinolisis iv. A.

AIT Es importante la evaluación exhaustiva de los episodios de AIT ya que tienen mayor riesgo de desarrollar un ictus establecido (especialmente en las primeras 72 h). Para decidir si un paciente con un AIT debe ingresar, podemos aplicar la escala ABCD, que estima el riesgo de ictus en las siguientes 48 h, aconsejándose ingreso de los pacientes con puntuación ≥ 3 puntos que consulten en las primeras 72 h del episodio.

Escala ABCD A. (Age): Edad ≥ 60 años (1 punto). B. (Blood): TA ≥ 140/90 mm. Hg (1 punto). C. (Clinic): Debilidad unilateral (2 puntos) y afectación aislada de habla (1 punto). D. (Duration): Duración ≥ 60 min (2 puntos), 10 -59 min (1 punto). Diabetes (1 punto).

Se aconseja ≥ 3 puntos: Ingreso. Evaluar los pacientes que sufren AIT con estudios de imagen dentro de las 24 h del inicio de los síntomas o lo antes posible en pacientes que consultaron más tardíamente. Iniciar tratamiento etiológico en las primeras 48 h.

Caso 2 Luis es un carpintero de 54 años con antecedentes de HTA en tratamiento. Fumador. Sin otra patología de interés. Es traído a urgencias por sus familiares, porque cuando se disponía a salir de casa para ir al trabajo presenta debilidad en hemicuerpo derecho siendo incapaz de caminar, tampoco podía hablar bien y no entendía bien lo que le decía su mujer. Presentaba nauseas y un episodio de vómito bilioso. No había perdido la conciencia en ningún momento.

Caso 2 Constantes: TA: 180/90 mm. Hg FC: 100 lpm Sp. O 2: 97% FR: 16 rpm Tª: 36, 5ºC Glucemia digital: 90 mg/dl. EF: AC: Tonos rítmicos con soplo sistólico panfocal II/IV. Glasgow 13/15 (O 4 M 6 V 3) NIHSS de 18.

Caso 2 Exploración neurológica: Consciente. Pupilas medias reactivas. Paresia facial derecha central. Resto de ppcc normales. Hemiplejia completa derecha. Afasia sensitivo-motora. Babinsky derecho. ROT derecho disminuido No signos meníngeos Marcha no explorable.

Caso 2 1 - ¿En este paciente qué consideras que es importante? Evaluar la permeabilidad de la vía aérea. B. Establecer la hora de inicio de los síntomas. C. Realizar un TAC cerebral. D. Todas las anteriores. A.

Caso 2 Los síntomas comenzaron 100 minutos antes de su llegada a urgencias. ECG: RS a 100 lpm con descenso de ST de V 4 a V 6 con ondas T negativas en dichas derivaciones. Analítica normal. TAC craneal sin alteraciones.

Caso 2 2 - Ante estos hallazgos ¿cuál crees que es el diagnóstico más probable? AIT. B. IAM. C. Ictus isquémico agudo. D. Ninguna de las anteriores. A. Respuesta C: El TAC en las primeras horas después de un ictus isquémico puede ser normal. Es posible visualizar signos indirectos de isquemia cerebral: borramiento de surcos corticales, atenuación del núcleo lenticular, pérdida de diferenciación entre sustancia blanca y gris…

Caso 2 Este paciente fue manejado en la Unidad de Ictus. Tras comprobar que cumplía los criterios de inclusión y no tenía criterios de exclusión del tratamiento fibrinolítico con r. TPA iv, se administró dicho tratamiento a los 160 minutos de evolución desde el inicio de los síntomas

Caso 2 3 - De entre estas recomendaciones a aplicar en las primeras 24 h tras la administración del tratamiento fibrinolítico en este paciente, ¿cuál crees que NO es correcta? Debemos monitorizar la TA y temperatura del paciente. B. Vigilaremos las complicaciones hemorrágicas. C. No administraremos AAS en las primeras horas tras el tratamiento fibrinolítico. D. No realizaremos nuevas exploraciones neurológicas al paciente. A.

Caso 2 Si durante la infusión del tratamiento fibrinolítico existiera empeoramiento neurológico focal (mayor a 4 puntos en la escala NIHSS) o disminución del nivel de conciencia, habría que descartar una hemorragia intracraneal.

ESCALA DE CINCINNATI

ESKERRIK ASKO

BIBLIOGRAFÍA Hospital Universitario 12 de octubre. Urgencias en neurología. Majadahonda, Madrid. Ergon, 2013. Martí Massó, J. F. Neurología para médicos de atención primaria. Majadahonda, Madrid. Ergon, 2011. Semfyc. Curso de manejo del ictus en atención primaria. 2014. Ministerio de Sanidad y Consumo. Estrategia en Ictus del Sistema Nacional de Salud. Madrid, 2009. Proceso ictus en Gipuzkoa. S. Moya Mir, Manuel. Atención en urgencias de atención primaria. Semergen, 2009. Netter, Frank H. Atlas de anatomía humana. Masson, 2006.
- Slides: 74