Ictercia no RN Larissa Rocha Reis 010045 Mariana
































- Slides: 35

Icterícia no RN Larissa Rocha Reis 01/0045 Mariana Regis Jansen 01/0058 Internas ESCS/FEPECS/SES/DF Coordenador: Dr. Paulo Margotto Brasília, 06 de setembro de 2005

Definição • Icterícia é a coloração amarelada da pele pelo acúmulo de bilirrubina nos líquidos extracelulares; • Situação clínica mais comum em crianças durante a primeira semana de vida; • Cerca de 25% dos recém-nascidos desenvolvem valores séricos de bilirrubina > 7, 0 mg/dl, associada à icterícia visível.

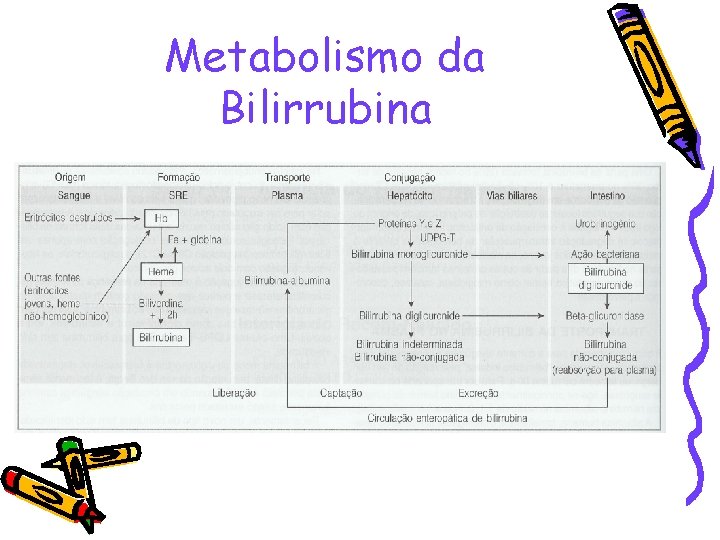
Metabolismo da Bilirrubina

Icterícia no RN • A. Maior velocidade de produção de bilirrubina (6 -8 mg/kg/24 horas) no recémnascido; • B. Hipoperfusão hepática devido à adaptação cardio-circulatória após o nascimento, com conseqüente débito de sua função excretora; • C. Captação defeituosa da bilirrubina do plasma provocada por ligandina diminuída ou por ligação de ligandina a outros ânions; • D. Conjugação defeituosa devido à diminuição da atividade da uridinadifosfato-glicuronil-transferase (UDG-T);

• E. Estrogenização do recém-nascido: altos níveis circulantes de estrógenos no feto deprimem a capacidade de glicuronização da bilirrubina; • F. Aumento da circulação êntero-hepática da bilirrubina. A flora bacteriana do intestino grosso é responsável pela hidrogenização da bilirrubina. Enquanto o crescimento desta flora não se estabelece, há grande atividade da enzima betaglicuronidase, que leva a hidrólise da bilirrubina conjugada, de modo que o pigmento de reação indireta novamente se forma, sendo reabsorvido na mucosa intestinal, retornando à circulação sistêmica e exigindo nova conjugação no hepatócito.

Etiopatogenia • • PRODUÇÃO – Isoimunização Rh, ABO e sub grupos; – Esferocitose hereditária; – Deficiência enzimática do eritrócito: G 6 PD; piruvato quinase e outras; – Hematomas; – Policitemia; – Drogas (Vitamina K 3). CIRCULAÇÃO ÊNTERO-HEPÁTICA – – Jejum prolongado; Sangue deglutido; Obstrução intestinal; Íleo paralítico (induzido por drogas).

• CONJUGAÇÃO – – – – – Deficiência congênita da glucoronil-transferase; Hipotireoidismo congênito; Inibição enzimática; Drogas e hormônios (novobiocina e pregnanediol); Galactosemia (inicial); Síndrome de Lucey-Driscol; Leite humano; Recém-nascido (RN) de mãe diabética; Prematuridade; Síndrome de Down.

Classificação • ICTERÍCIA FISIOLÓGICA – Inicia-se após as 24 h de vida; – RN a termo. níveis séricos até 13 mg %. pico entre 3º e 5º dia de vida. duração de 1 semana – RN pré-termo. níveis séricos até 15 mg%. pico entre o 5º e 7º dia de vida. duração até 2 semanas

• ICTERÍCIA HEMOLÍTICA – – Inicia-se antes de 24 horas de vida, com valores de bilirrubina que ultrapassam 13 mg% nos RN a termo e 15 mg% nos RN pré-termo e com formas eritrocitárias jovens (reticulócitos) e anormais (eliptócitos e esferócitos); Anemias hemolíticas adquiridas: por incompatibilidade materno-fetal (ABO, Rh, grupos raros) ou associadas a infecções. 1) incompatibilidade ABO 2) incompatibilidade Rh

• OUTRAS CAUSAS – – – Icterícia induzida pelo leite materno; Policitemia; Sangue no extravascular; Defeito de conjugação de bilirrubina; Patologias que retardam o trânsito intestinal.

Hemólise por incompatibilidade ABO • Icterícia variável, usualmente precoce, decorrente de ação de anticorpos maternos anti-A ou anti-B sobre eritrócitos fetais; • Diagnóstico: – Bilirrubina inexplicada em RN de tipo sangüíneo A ou B e mãe do tipo O; – Anemia moderada, reticulocitose e esferocitose; – Coombs direto positivo; – Anticorpos anti-A ou anti-B do tipo Ig. G no soro da mãe.

Progressão da Icterícia Zonas dérmicas de progressão craniocaudal da icterícia: 1 -Cabeça e pescoço 2 -Tronco até umbigo 3 -Hipogástrio e coxas 4 -Mãos e pés excluindo palmas e plantas 5 -Palmas e plantas Zona cutânea RN termo Bilirrubina (mg/100 ml) RN Baixo peso Bilirrubina (mg/100 ml) Média Limites 1 Limites Média 4, 3 - 7, 8 5, 9 ( 0, 3) 4, 1 - 7, 5 5, 4 - 12, 2 9, 4 ( 1, 9) 8, 1 - 16, 5 11, 4 ( 2, 3) 11, 1 - 18, 3 13, 3 ( 2, 1) 15 8, 9 ( 1, 7) 5, 6 - 12, 1 11, 8 ( 1, 8) 7, 1 - 14, 8 15, 0 ( 1, 7) 9, 3 - 18, 4 - 10, 5 2 3 4 5 - - Zonas dérmicas de progressão craniocaudal da icterícia. -Cabeça e pescoço -Tronco até umbigo -Hipogástrico e coxas -Mãos e pés incluindo palmas e plantas Adaptado de: Kramer, L. : Advancement of dermal icterus in the jaundiced newborn, Am. J. Dis. Child. , 118: 454 -458, 1969

Diagnóstico • Dosagem de bilirrubinas (total e frações); • Determinação de grupo sanguíneo e Rh materno e do RN; • Teste de Coombs direto do sangue do RN; • Determinação do hematócrito; • Contagem de reticulócitos (caso hematócrito normal ou baixo).

Tratamento 1 - Fototerapia: – – Utilização de energia luminosa na transformação da bilirrubina em produtos mais hidrossolúveis por meio da fotoisomerização e fotooxidação; Fotoisomerização: é a mais importante; causando a transformação de bilirrubina em lumirrubina, solúvel em água, rapidamente excretada pela bile e urina sem necessidade de conjugação.

– A eficácia dependerá de: • • Irradiância do aparelho; Nível sérico de bilirrubina; Superfície do corpo exposta à luz; Tipo de nutrição. – Tipos de Fototerapia: • Fototerapia comum: Aparelho com 6 a 7 lâmpadas fluorescentes • • • brancas (day light) na maioria dos serviços, sendo que o ideal é 7 a 8 lâmpadas; Fototerapia com lâmpadas azuis: Irradiância 2 a 3 vezes maior que lâmpadas brancas; Fototerapia com lâmpadas verdes: A maior eficácia das lâmpadas verdes deve-se ao seu maior comprimento de onda e, conseqüentemente, a maior penetração nos vasos sanguíneos da derme; Fototerapia de fibra óptica (BILIBLANKET): Consiste num colchão de 13 x 10 cm, no qual a luz trafega em um cabo de fibra óptica se espalhando através do mesmo; irradiância: 25 -60 microw/cm 2/nm Bili-berço: Trata-se de um berço de acrílico com 5 lâmpadas fluorescentes brancas no fundo. O RN deita-se sobre um colchão de silicone e são colocados filmes refletores nas paredes internas do berço e da cúpula curva que o cobre. Irradiância: 19 microw/cm 2/nm Bilispot: 25 -35 microw/cm 2/nm. Para RN <2500 g (40 -50 cm do RN

- Indicação • Dependerá dos níveis séricos de bilirrubina, do tipo de icterícia (hemolítica ou não) e das características do RN (idade gestacional, peso de nascimento e fatores de risco para Kernicterus).

2 – Exsangüineotransfusão: – A indicação de exsanguineotransfusão (ET) está sendo mundialmente reconsiderada para aqueles RN saudáveis (a termo, peso de nascimento > 2500 g, sem doença hemolítica): bilirrubina indireta 22 mg%. Com hemólise ou doente: 20 mg%. 3 – Globulina hiperimune (SANDOGLOBULINA): – O seu uso sugere um possível efeito benéfico testado em um pequeno grupo. É necessária a validação da eficácia do tratamento em estudos randomizados. – A gamaglobulina reduz a taxa de hemólise pelo bloqueio de receptores Fc dos macrófagos do sistema retículo-endotelial neonatal, sítio de destruição dos eritrócitos. Com isso, também há redução do número de ET. – INDICAÇÃO: • O uso da globulina hiperimune está indicado em casos de icterícia precoce • incompatibilidade ABO/Rh com Coombs Direto + • Observou-se quanto mais tardio o uso da globulina mais tempo de fototerapia foi necessário.

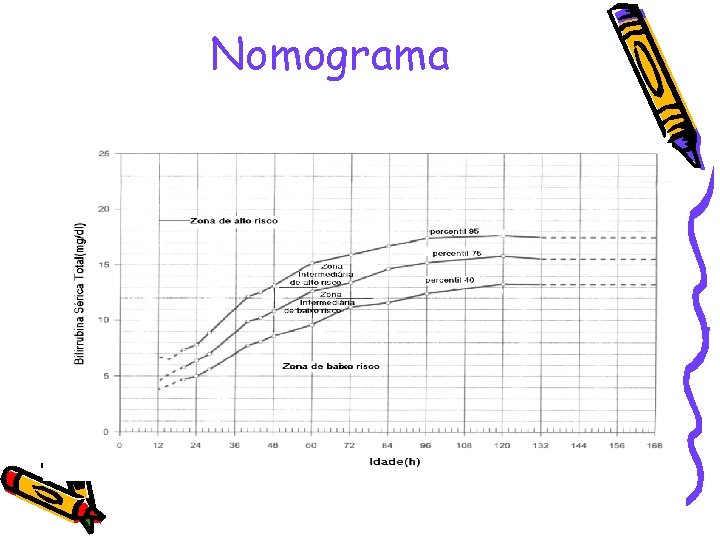
Nomograma

Clube de Revista A fototerapia profilática previne a hiperbilirrubinemia em neonatos com incompatibilidade ABO e teste de Coombs positivo? ( Does Prophylactic Phototherapy Prevent Hyperbilirubinemia in Neonates with ABO Incompatibility and Positive Coomb´s Test? ) Yaseen H, Khalaf M, et al. ( Al Qassimi Hospital, Sharjab, United Arab Emirates) Journal of Perinatology 2005; 25: 590 -594 Larissa Rocha Reis – 01/0045 Mariana Regis Jansen – 01/0058 Internas ESCS/FEPECS/SES/DF Brasília, 06 de setembro de 2005

Introdução • Hiperbilirrubinemia é uma causa freqüente de readmissão em unidades neonatais; • A incompatibilidade ABO foi considerada a maior causa de readmissão de neonatos que tiveram icterícia com bilirrubina total sérica(TSB) ≥ 20 mg/dl (340μmol/l); • O risco de icterícia neonatal é 4 X maior em neonatos com teste de Coombs direto (DCT) + em relação àqueles com DCT -.

• Diagnóstico presuntivo de hemólise: – – – Incompatibilidade ABO Hiperbilirrubinemia indireta DCT positivo Esferócitos no esfregaço sangüíneo reticulócitos (policromasia) hemácias nucleadas • Nesta unidade, a fototerapia é utilizada quando TSB ≥ 95% (nomograma), nível que define a hiperbilirrubinemia.

Métodos • Critérios de participação: – Estudo realizado entre março 2001 e fevereiro 2003; – Foram obtidos de todos os recém natos de mães O+: sangue do cordão, TSB, tipagem sangüínea, DCT, hemograma com esfregaço e reticulócitos; – Participaram do estudo apenas recém natos com 37 semanas completas de gestação, peso ao nascer > 2000 g, tipagem sangüínea A, B ou AB com DCT positivo diagnosticados com até 4 horas de vida; – O consentimento informado foi obtido de todos os pais cujas crianças participaram do estudo.

• Critérios de exclusão: – Neonatos com alguma doença que exigisse internação na UTI; – Sepse ou malformação congênita severa; – Outras causas de icterícia; – Outras doenças hemolíticas.

• Análise do estudo: – Estudo prospectivo controle quasirandomizado; – Neonatos divididos em 2 grupos: • Grupo I: receberam fototerapia profilática até completarem 24 horas de vida • Grupo II: grupo controle ( não receberam fototerapia profilática) – A seleção dos pacientes em cada grupo baseou-se na estratégia da alternância de 2 semanas;

– Os bebês foram colocados em encubadoras c/os olhos vendados a 40 cm da fonte de luz (4 azuis e 2 brancas); – Níveis de bilirrubina indireta e direta, hemograma e reticulócitos foram realizados em todos os recém natos com 12, 24, 48, 72 e 96 horas de vida; – TSB foi monitorada a cada 4 horas nos infantes cuja bilirrubina sérica aumentou apesar da fototerapia e em todos os neonatos que necessitaram de fototerapia intensiva; – Fototerapia de resgate foi indicada em casos de hiperbilirrubinemia e foi descontinuada quando houve redução de 1 mg/dl abaixo do percentil 95 de TSB. Os níveis de TSB foram monitorados após 12 e 24 horas de descontinuação da fototerapia;

– Fototerapia intensiva foi indicada quando ocorreu contínuo aumento da TSB apesar da fototerapia ou quando TSB> 20 mg/dl imediatamente antes de uma exsangüineotransfusão sangüínea; – Alta hospitalar: recebida após 48 horas de fototerapia se o TSB< percentil 95. Seguimento ambulatorial com monitorização do TSB nas 72 e 96 horas de vida; – Estadia prolongada no hospital ocorreu quando os pacientes necessitaram de fototerapia por hiperbilirrubinemia.

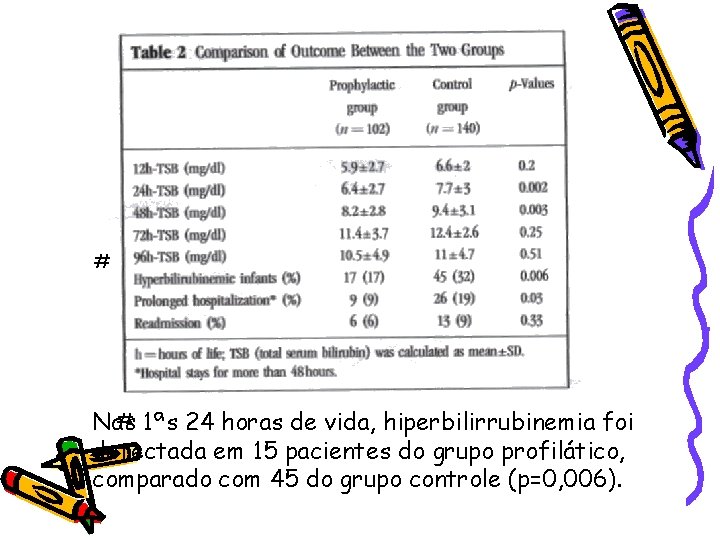
Resultados • 9611 nascidos; • 1222 (13%): incompatibilidade ABO – – – 851 foram excluídos por Coombs negativo 63 foram excluídos por deficiência de G 6 PD 53 foram excluídos por incompatibilidade Rh ou de grupo minoritário – 13 foram excluídos por idade < 37 semanas; • 242: população de estudo – 102: grupo profilático – 140: grupo controle.

# # 1ªs 24 horas de vida, hiperbilirrubinemia foi Nas detectada em 15 pacientes do grupo profilático, comparado com 45 do grupo controle (p=0, 006).

Discussão • Fototerapia profilática, quando aplicada nas 1ªs 24 horas de vida em neonatos com Coombs + e incompatibilidade ABO, está associada a um significante decréscimo na TSB nas 24 e 48 horas de vida, mas não nas 72 e 96 horas de vida; • Fototerapia está associada a uma redução de 15% no risco absoluto da prevenção de hiperbilirrubinemia em crianças ictéricas saudáveis.

• Razões da possível não significância clínica dos baixos níveis de bilirrubina após fototerapia profilática: • – 68% do grupo profilático não necessitavam de fototerapia; – a diferença do TSB entre os dois grupos não foi significativa além das 48 horas de vida; – a maioria dos pacientes que tiveram hospitalização prolongada receberam alta com 72 horas de vida; – a taxa de readmissão por hiperbilirrubinemia não foi significativamente diferente entre os dois grupos.

Esses resultados dão suporte à necessidade da medição do TSB nas 1ªs 24 horas nos recém natos com incompatibilidade ABO.

• Limitações do estudo: – Seleção dos pacientes: quasirandomiza – dos; – O total de pacientes da amostra (242) foi inferior à ideal (270. ).

Conclusão • Fototerapia profilática, quando aplicada nas 1ªs 24 horas de vida em neonatos com Coombs + e incompatibilidade ABO, está associada a um significante decréscimo na TSB nas 24 e 48 horas de vida. No entanto, esse resultado não possui benefício clínico sustentável; • Verifica-se, portanto que nossos resultados não dão suporte para o uso da fototerapia profilática com Coombs + e incompatibilidade ABO. A freqüente monitorização do TSB e a fototerapia de resgate precoce são uma estratégia de manejo adequado para esses pacientes.

Referências 1. Maisels J, Kring E. Length of stay, jaundice and hospital readmission. Pediatrics 1998; 101: 995– 998. | Article | Pub. Med | 2. Mitchell S, Mathura N. Identifying infants who might benefit from routine measurement of bilirubin during first 48– 72 hours of life. BMJ 2000; 320: 119. | Article | Pub. Med | Chem. Port | 3. Stoll B, Kliegman R. Blood disorders. In: Behrman R, Kliegman R, Jenson H, editors. Nelson Textbook of Pediatrics 17 th ed. Pennsylvania: Saunders Co. 2004 p. 599– 608. 4. Sarici SU, Yurdakok M, Serdan MA. An early 6 -hour serum bilirubin measurement is useful in predicting the development of significant hyperbilirubinemia and severe ABO hemolytic disease. Pediatrics 2002; 109: e 53. | Article | Pub. Med | 5. Orzalesi M, Gloria F, Lucarelli P, Bottini E. ABO system incompatibility: relationship between direct Coombs' test positivity and neonatal jaundice. Pediatrics 1973; 51: 288– 289. | Pub. Med | Chem. Port | 6. Maisels MJ, Newman TB. Kernicterus in otherwise healthy, breast-fed term newborns. Pediatrics 1995; 96: 730– 733. | Pub. Med | Chem. Port | 7. Osborn LM, Lenarsky C, Oakes R, Reiff M. Phototherapy in full term infants with hemolytic disease secondary to ABO incompatibility. Pediatrics 1984; 74: 371– 374. | Pub. Med | Chem. Port | 8. Bhutani VK, Johnson L, Sivieri EM. Predictive ability of pre-discharge hour-specific serum bilirubin for subsequent significant hyperbilirubinemia in healthy and near-term newborns. Pediatrics 1999; 103: 6– 14. | Article | Pub. Med | Chem. Port |

Referências 9. Stanley IP, Chung M, Kulig J et al. . An evidence-based review of important issues concerning neonatal hyperbilirubinemia. Peditatrics 2004; 114: e 130–e 153. 1 0. Brown AK, Kim MH, Wu YK, Bryla DA. Efficacy of phototherapy in prevention and management of neonatal hyperbilirubinemia. Pediatrics 1985; 75: 393– 400. | Pub. Med | Chem. Port | 1 1. Maurer HM, Kirkpatrick BV, Me Williams NB. Phototherapy for hyperbilirubinemia of hemolytic disease of the newborn. Pediatrics 1985; 75: 407– 412. | Pub. Med | Chem. Port | 1 2. Subcommittee on hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 2004; 114: 297– 316. 1 3. Risemberg HM, Mazzi E, Macdonald MG, Heldrich F. Correlation of cord bilirubin levels with hyperbilirubinemia in ABO incompatibility. Arch Dis Child 1977; 52: 219– 222. | Pub. Med | Chem. Port | 1 4. Chen JY, Chung H. Prediction of the development of neonatal hyperbilirubinemia in ABO incompatibility. Chin Med J 1994; 53: 13 – 18. | Chem. Port | 1 5. Levine D, Meyer B. Newborn screening for ABO haemolytic disease. Clin Paediatr 1985; 24: 391– 394. | Chem. Port | 1 6. Alpay F, Sarici SU, Tosuncuk HD, Serdar MA. The value of first-day bilirubin measurement in predicting the development of significant hyperbilirubinemia in healthy term newborns. Pediatrics 2000; 106: e 16. | Article | Pub. Med | Chem. Port