I VACCINI NELLETA ADOLESCENZIALE LE VACCINAZIONI PER MORBILLO

“I VACCINI NELL’ETA’ ADOLESCENZIALE” LE VACCINAZIONI PER MORBILLO, PAROTITE, ROSOLIA Giorgio Zoppi Dipartimento di Prevenzione – ASL 4 “Chiavarese” Genova, 23 febbraio 2006 – Ordine dei Medici 1
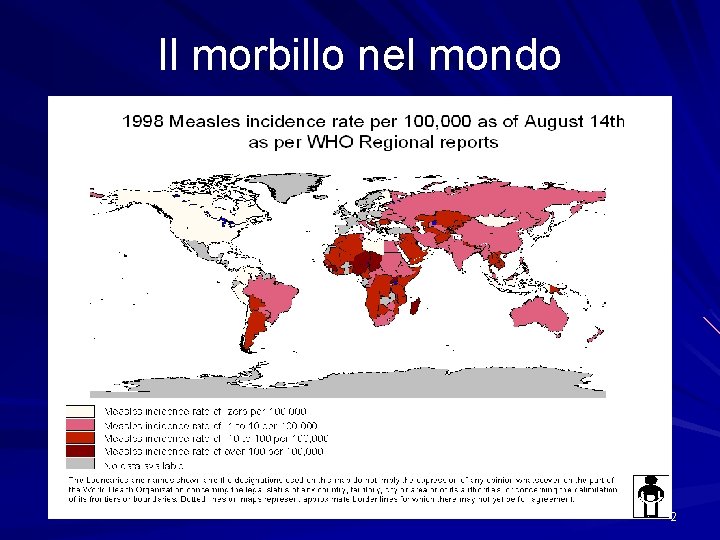
Il morbillo nel mondo 2

3
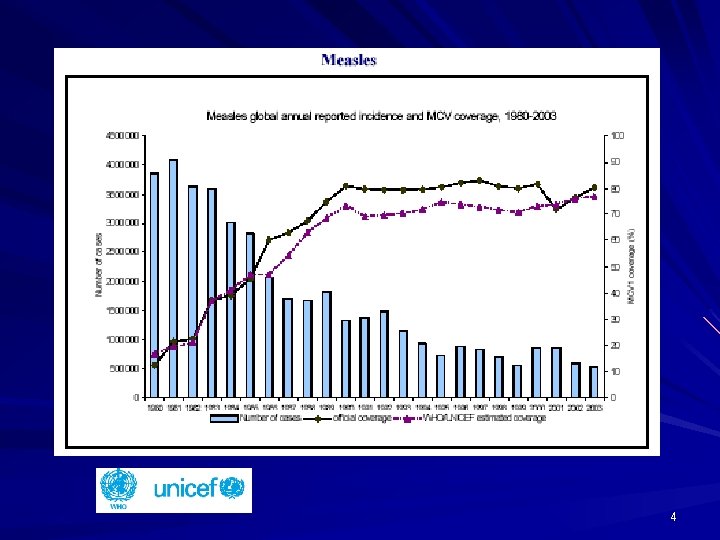
4
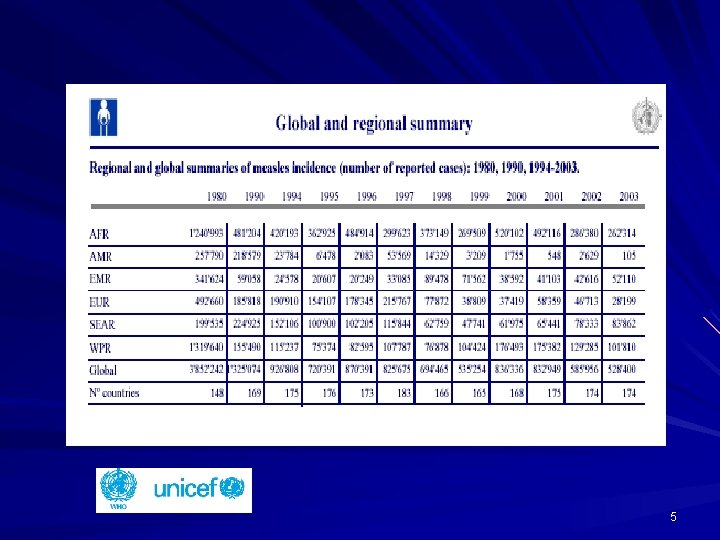
5
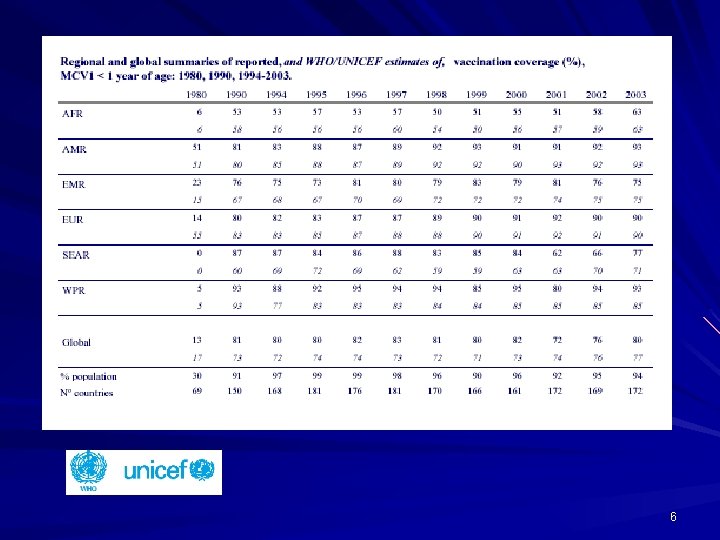
6

OBIETTIVI OMS PER LA REGIONE EUROPEA Interrompere la trasmissione indigena dell’infezione entro il 2007 e certificare l’eliminazione entro il 2010 7

LE MALATTIE 8

Morbillo 4 L’agente causale è un paramyxovirus (virus ad RNA) 4 L’uomo è l’unico ospite 4 Trasmissione per via respiratoria 4 Replicazione nel nasofaringe e linfonodi regionali 4 Viremia primaria 2 -3 giorni dopo l’esposizione 4 Viremia secondaria 5 -7 giorni dopo l’esposizione con diffusione nei tessuti 4 Alta trasmissibilità 4 Contagiosità da 4 giorni prima a 4 giorni dopo l’esordio dell’esantema 4 Massima incidenza in primavera 9

Caratteristiche cliniche del morbillo 4 Periodo di incubazione: in genere 10 -12 giorni 4 Sintomi prodromici: • Febbre elevata (38, 5°C o oltre) • Tosse, rinite, congiuntivite • Macchie di Koplik 4 Esantema (rash): • esordio 2 -4 giorni dopo la fase prodromica, 14 giorni in media dopo l’esposizione 10

Caratteristiche dell’esantema del morbillo 4 Maculopapulare, tendenza a confluire 4 Inizio al volto ed alla testa 4 Diffusione al tronco, braccia e gambe 4 Durata 5 – 6 giorni 4 Scomparsa secondo l’ordine di apparizione 11
12

Complicanze del morbillo in nazioni industrializzate/1 Complicanza Percentuale sul totale dei casi Qualsiasi complicanza Diarrea 7 -16% 6% Otite media 7 -9% Polmonite 1 -6% Ricovero 1 -5% Il rischio di complicanze è maggiore nei bambini < 1 anno e negli adulti 13

Complicanze del morbillo in nazioni industrializzate/2 Complicanza Frequenza sul totale dei casi Encefalite 0, 5 -1/1. 000 Decesso 0, 1 -1/1. 000 PESS 0, 6 -2, 2/100. 000 Riportate anche: trombocitopenia, epatite, pericardite, miocardite 14
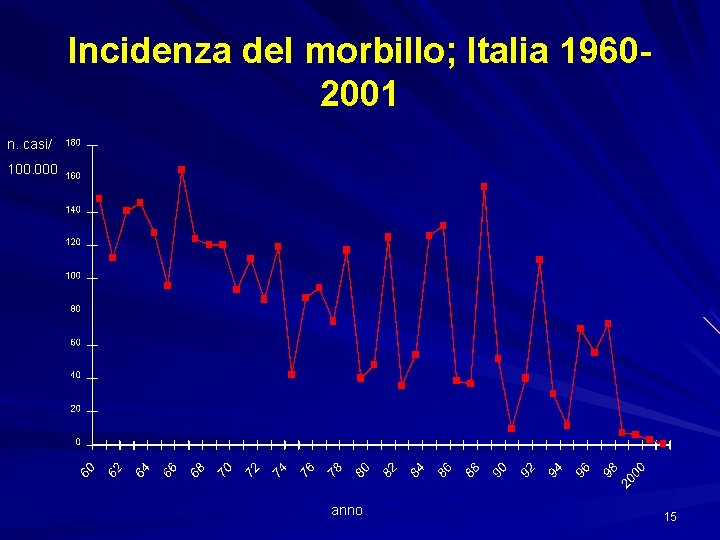
Incidenza del morbillo; Italia 19602001 n. casi/ 100. 000 anno 15

Notifiche obbligatorie e Sorveglianza Pediatrica Sentinella (SPES): caratteristiche dei sistemi di sorveglianza 16
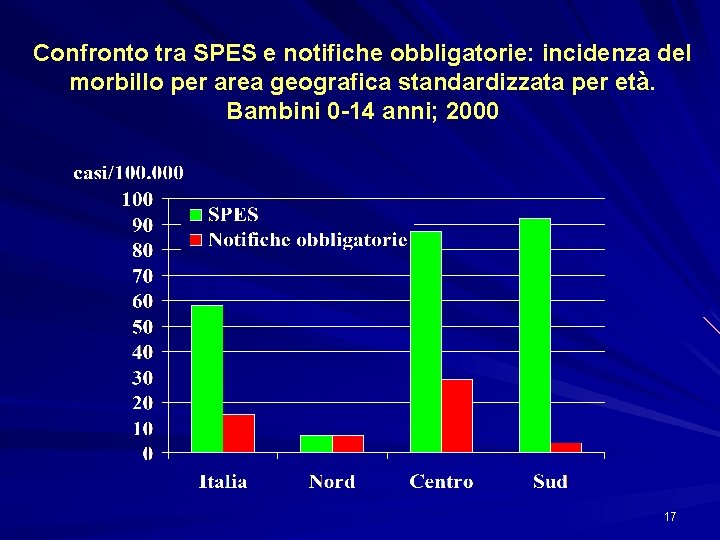
Confronto tra SPES e notifiche obbligatorie: incidenza del morbillo per area geografica standardizzata per età. Bambini 0 -14 anni; 2000 17
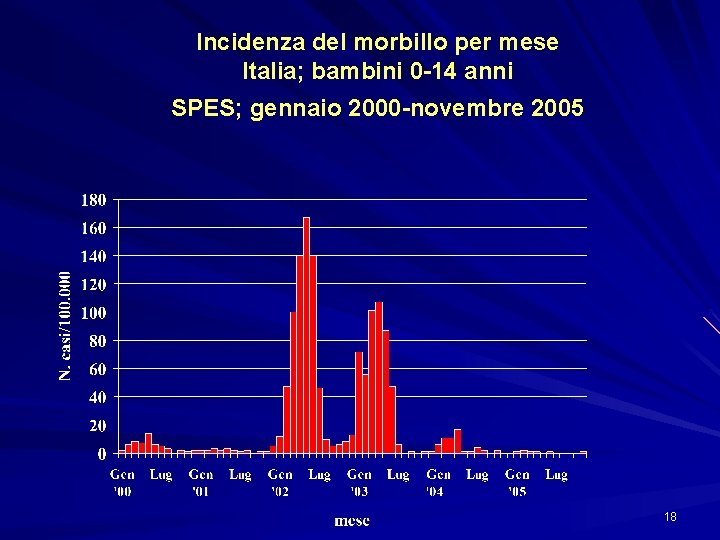
Incidenza del morbillo per mese Italia; bambini 0 -14 anni SPES; gennaio 2000 -novembre 2005 18

Epidemia di morbillo in Campania; 2002 • Stimati circa 40. 000 casi • Eguale distribuzione per sesso • Incidenza più elevata nei bambini tra 10 e 14 anni • 6% dei casi vaccinati per morbillo (10% tra i bambini di 1 -4 anni) • Copertura vaccinale regionale stimata nel 2001: 65% • Efficacia vaccinale stimata durante l’epidemia: 94% 19

Ricoveri per morbillo in Campania; 2002 • • 624 ricoveri per morbillo 104 complicanze polmonari 15 encefaliti 8 decessi (tre bambini di 6 mesi, 4 anni e 10 anni, un adulto di 22 anni) 20
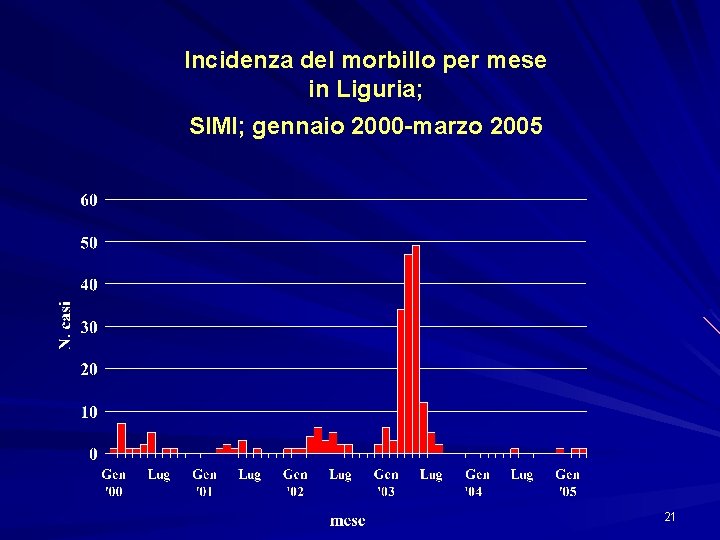
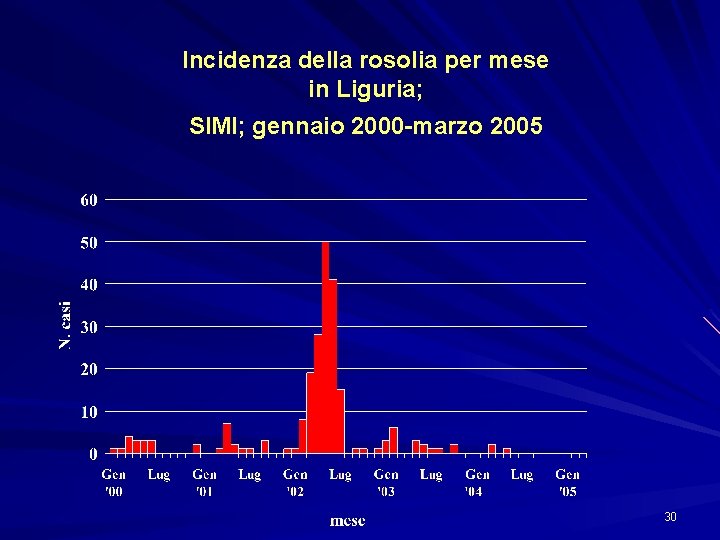
Incidenza del morbillo per mese in Liguria; SIMI; gennaio 2000 -marzo 2005 21
Rosolia 22

Rosolia 4 L’agente causale è un Togavirus (virus ad RNA) 4 L’uomo è l’unico ospite 4 Trasmissione per via respiratoria 4 Replicazione nel naso-faringe e nei linfonodi regionali 4 Viremia nei 5 -7 giorni seguenti l'esposizione 4 Contagiosità: da 7 giorni prima a 5 -7 giorni dopo l’esordio dell’esantema 425 -50% delle infezioni sono asintomatiche 23

Caratteristiche cliniche della rosolia 4 Incubazione: 14 -23 giorni 4 Linfoadenopatia durante la seconda settimana 4 Esantema maculopapulare dopo 14 -17 giorni dall'esposizione 4 Esantema inizia a testa e collo, e dura 3 -5 giorni 24

Complicanze della rosolia 4 Artralgia o artrite bambini donne adulte rara 33 -50% 4 Porpora trombocitopenica 1/3. 000 casi 4 Encefalite 1/5. 000 25

Patogenesi della rosolia congenita (RC) 4 Infezione fetale per via transplacentare durante la viremia materna 4 Il virus può infettare tutti gli organi fetali 4 Il rischio è particolarmente elevato nel primo trimestre di gravidanza 4 Gli organi colpiti dipendono dal periodo della gravidanza in cui avviene l'infezione 4 I bambini con RC possono diffondere virus per oltre 1 anno 26

Manifestazioni cliniche della rosolia congenita 4 Sordità 4 Cataratta 4 Malformazioni cardiache 4 Microcefalia 4 Ritardo mentale 4 Alterazioni ossee 4 Danni al fegato e alla milza 27
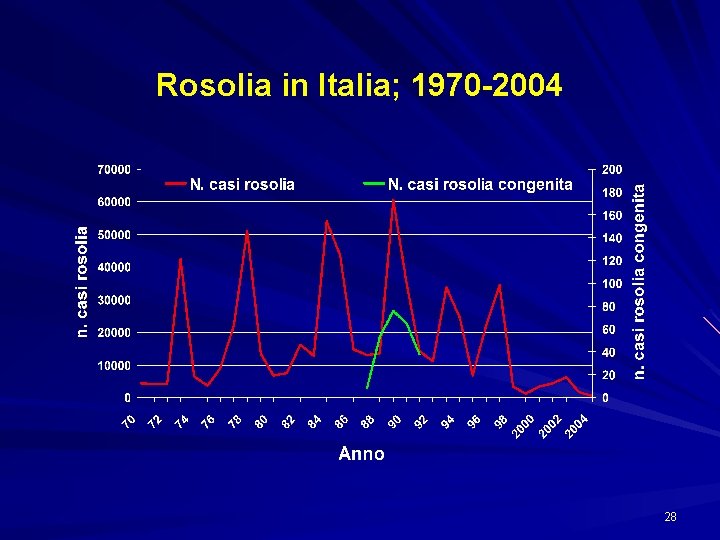
Rosolia in Italia; 1970 -2004 28
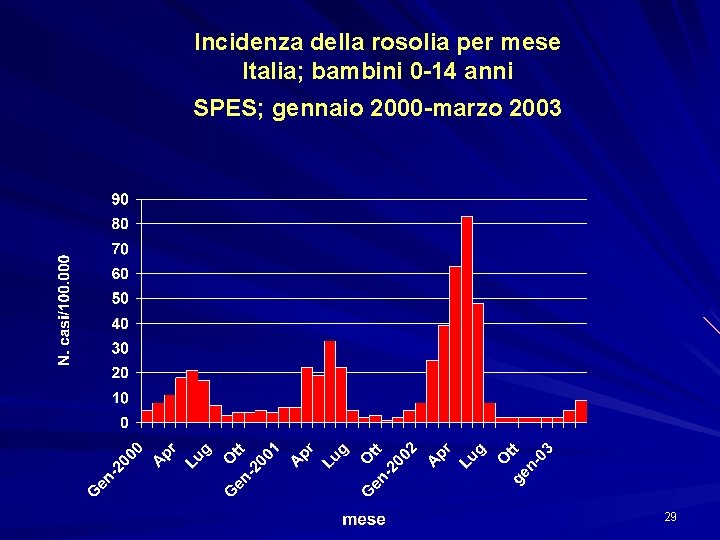
Incidenza della rosolia per mese Italia; bambini 0 -14 anni SPES; gennaio 2000 -marzo 2003 29
Incidenza della rosolia per mese in Liguria; SIMI; gennaio 2000 -marzo 2005 30
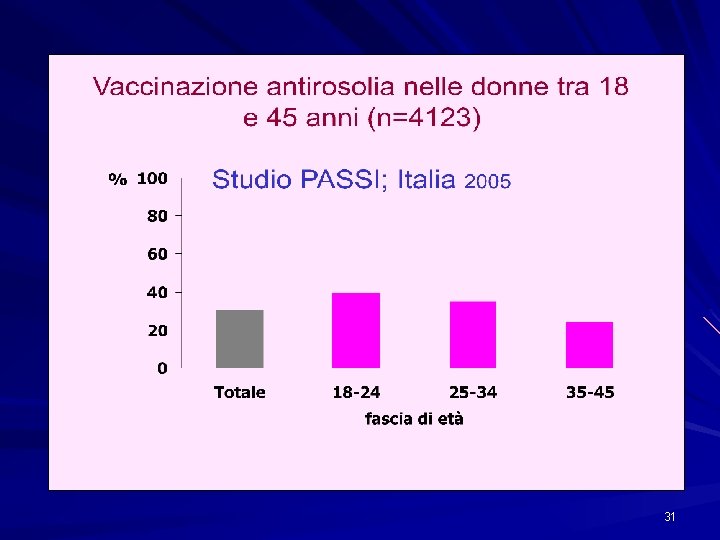
31
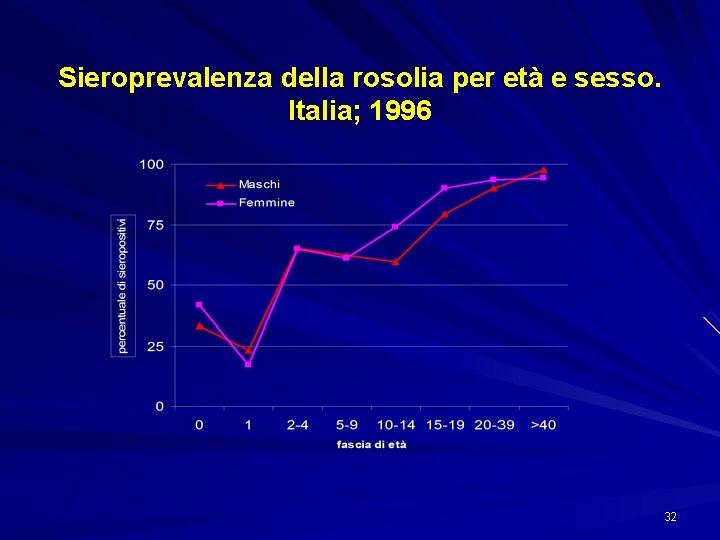
Sieroprevalenza della rosolia per età e sesso. Italia; 1996 32
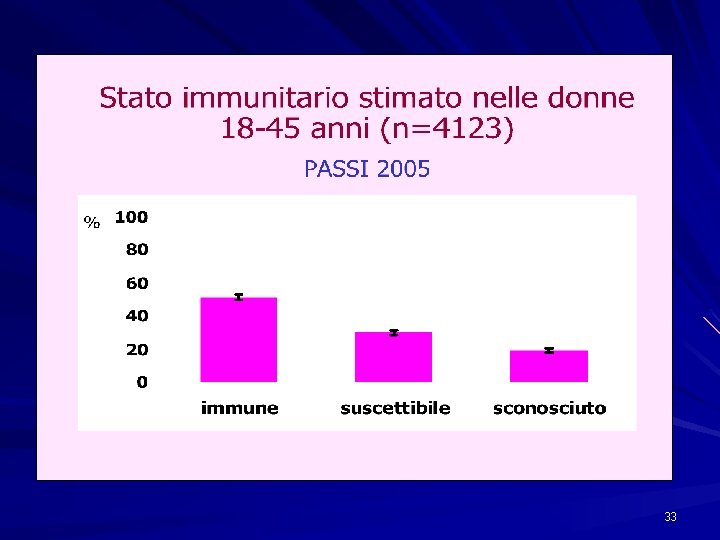
33
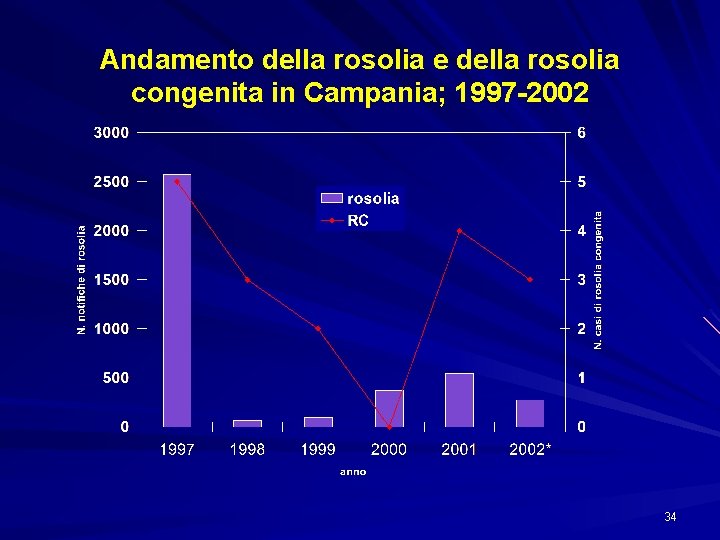
Andamento della rosolia e della rosolia congenita in Campania; 1997 -2002 34
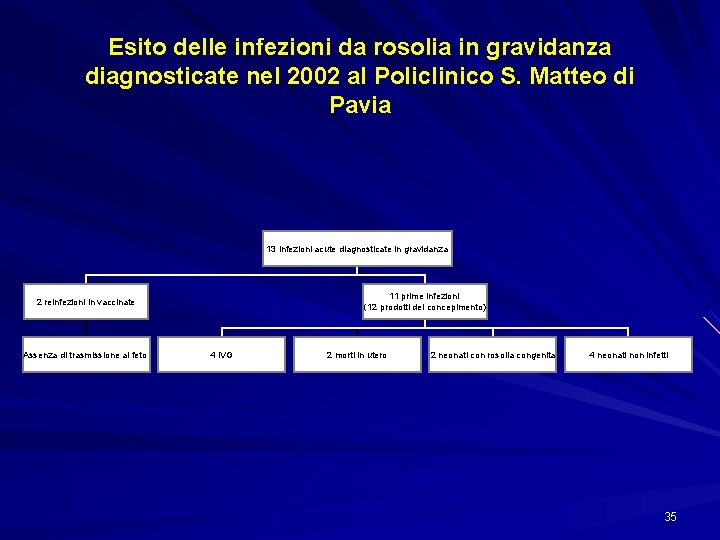
Esito delle infezioni da rosolia in gravidanza diagnosticate nel 2002 al Policlinico S. Matteo di Pavia 13 infezioni acute diagnosticate in gravidanza 11 prime infezioni (12 prodotti del concepimento) 2 reinfezioni in vaccinate Assenza di trasmissione al feto 4 IVG 2 morti in utero 2 neonati con rosolia congenita 4 neonati non infetti 35

Rosolia congenita nel 2002, Ospedale S. Matteo di Pavia 411 donne con infezione primaria in gravidanza 46 non avevano mai eseguito lo screening sierologico 45, pur sapendo di essere suscettibili, non erano state vaccinate 36

NOTIFICA DELLA ROSOLIA Il D. M. 14. 10. 2004 reintroduce l’obbligatorietà della notifica della rosolia congenita e della rosolia in gravidanza (classe 2 a). La Circolare n. 2 del 25. 8. 2005 fornisce informazioni cliniche, epidemiologiche e di laboratorio a supporto del D. M. e le istruzioni per lo svolgimento della sorveglianza. 37

Parotite 38

PAROTITE 4 L’agente causale è un paramyxovirus (virus ad RNA) genere Rubulavirus 4 L’uomo è l’unico ospite 4 Trasmissione per via respiratoria 4 Replicazione nel nasofaringe e linfonodi regionali 4 Alta trasmissibilità 4 Contagiosità massima: da 2 giorni prima a 4 giorni dopo l’esordio clinico 4 Massima incidenza in primavera 4 Periodo di incubazione: 16 -18 giorni 4 Sintomatologia: febbre, tumefazione di una o più ghiandole salivari (in genere la parotide) 39

COMPLICANZE DELLA PAROTITE Complicanza n. casi Meningite asettica benigna 1/20 Pancreatite 1/ 25 Sordità 1/30. 000 Encefalite 1/50. 000 Orchite 4/10 nei maschi adulti 2/1. 000 Morte 40

ILVACCINO 41

IL VACCINO CONTRO MORBILLO, ROSOLIA, PAROTITE MORBILLO ANNI ’ 50 ANNI ‘ 60 ANNI ‘ 70 ANNI ’ 80 ANNI ‘ 90 PAROTITE ROSOLIA 1957 Edmonston A 1963 vaccino ucciso 1963 Edmonston B 1965 Schwarz HPV-77 1968 Moraten 1967 Jeryl Lynn Cendehill 1970 Leningrad 1971 registrato il vaccino combinato negli U. S. A. 1979 Urabe 1979 RA 27/3 1985 Rubini 1989 L-Zagreb RIT 4385 Razi S-12 42

CEPPI PRESENTI NEI PIU’ DIFFUSI VACCINI MMR MORBILLO COLTIVATO SU Edmonston-Zagreb Moraten Schwarz cellule umane diploidi cellule embrionali di pollo PAROTITE Rubini Jeryl Lynn Urabe AM 9 cellule umane diploidi uova embrionate di pollo fibroblasti di pollo ROSOLIA RA 27/3 cellule umane diploidi MRC 43
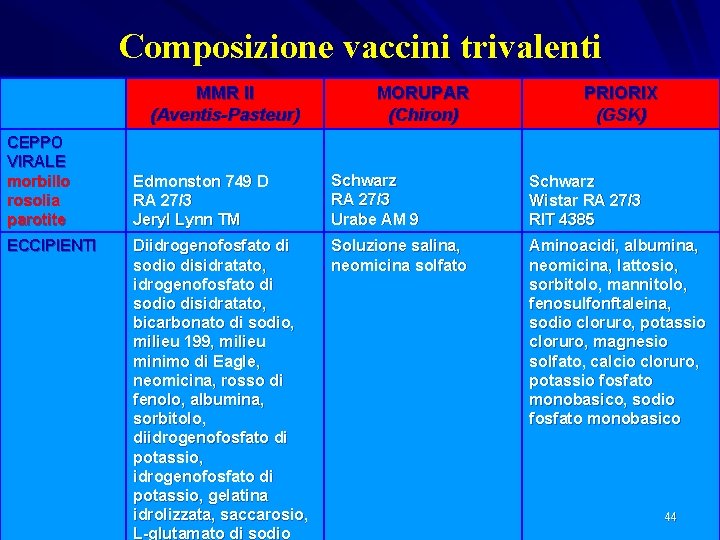
Composizione vaccini trivalenti MMR II (Aventis-Pasteur) CEPPO VIRALE morbillo rosolia parotite ECCIPIENTI MORUPAR (Chiron) PRIORIX (GSK) Edmonston 749 D RA 27/3 Jeryl Lynn TM Schwarz RA 27/3 Urabe AM 9 Schwarz Wistar RA 27/3 RIT 4385 Diidrogenofosfato di sodio disidratato, bicarbonato di sodio, milieu 199, milieu minimo di Eagle, neomicina, rosso di fenolo, albumina, sorbitolo, diidrogenofosfato di potassio, gelatina idrolizzata, saccarosio, L-glutamato di sodio Soluzione salina, neomicina solfato Aminoacidi, albumina, neomicina, lattosio, sorbitolo, mannitolo, fenosulfonftaleina, sodio cloruro, potassio cloruro, magnesio solfato, calcio cloruro, potassio fosfato monobasico, sodio fosfato monobasico 44

Efficacia del vaccino antimorbillo • L’efficacia di una dose è del 95% circa • Il 5% dei vaccinati non risponde alla prima dose • Il 95% dei non rispondenti alla prima dose è protetto dopo la seconda dose = efficacia 98 -99% dopo 2 dosi • La protezione dura presumibilmente tutta la vita • Il vaccino è efficace nella profilassi post-esposizione, se somministrato entro 72 ore dall’esposizione 45

Efficacia del vaccino antirosolia • L’efficacia di una dose è del 95 -100% • La seconda dose induce un aumento del titolo anticorpale • La protezione dura presumibilmente per tutta la vita • Il vaccino non è efficace nella profilassi post-esposizione 46

Efficacia del vaccino anti-parotite • L’efficacia di una dose è del 60 -90% • La somministrazione di due dosi consente di raggiungere una riduzione dei casi del 99% (esperienza USA e Finlandia) • Il vaccino non è efficace nella profilassi post-esposizione 47

Seconda dose di MPR 4 L’intervallo minimo tra le 2 dosi è quattro settimane 4 Raccomandata se la copertura vaccinale per la prima dose è molto elevata (> 80 %) 4 Secondo il calendario vigente, raccomandata tra 5 -6 anni e 14 -15 anni 48

Reazioni avverse al vaccino MPR • Le reazioni avverse sono conseguenza della replicazione del virus vivo attenuato • Si osservano nelle persone suscettibili, quindi: – La frequenza di reazioni avverse è minore dopo somministrazione della seconda dose – Le persone che hanno già avuto la malattia, non hanno un rischio aumentato di reazioni avverse a vaccino 49

Criterio temporale • dopo un intervallo di tempo molto breve (minuti) ad esempio: – Anafilassi – Episodi sincopali – Crisi di ansia • dopo un intervallo di tempo lungo (ore o giorni) ad esempio: – Reazioni locali – Febbre 50

Periodo di osservazione dopo vaccinazione • I soggetti devono rimanere in sala d’attesa per almeno 15 minuti dopo la vaccinazione tenuto conto che la maggior parte degli eventi avversi a rapida insorgenza che richiedono un intervento di emergenza iniziano entro 10 minuti. • Il periodo di osservazione va prolungato a 30 minuti in caso di rilevazione, all’anamnesi, di gravi allergie a sostanze non presenti nei vaccini (alimenti, farmaci, ecc. ), o di precedenti di allergie lievi allo specifico vaccino o ai suoi costituenti. 51

Eventi a rapida insorgenza 1. Spasmi respiratori (affettivi o di singhiozzo) 2. Crisi d’ansia 3. Svenimento - collasso 4. Episodio di ipotonia-iporesponsività (HHE) 5. Manifestazioni di ipersensibilità immediata I primi 4 eventi non necessitano di alcun trattamento farmacologico. Si tratta di episodi transitori e senza rischi di sequele. 52

Armadio di pronto intervento DOTAZIONE FARMACOLOGICA MINIMA • Adrenalina • Antistaminico • Broncodilatatore • Cortisonico • Flaconi sol. fisiologica da 100 e/o 250 ml • Fiale sol. fisiologica da 10 ml • Ossigeno DOTAZIONE STRUMENTALE MINIMA • • Pallone tipo AMBU per neonati, bambini, adulti Fonendoscopio Sostegno per infusione Varie (cotone, disinfettante, cerotti, siringhe e aghi di varie capacità e dimensioni, aghi butterfly, agocannule tipo wenflon, laccio, abbassalingua, guanti sterili e non, termometro). Se presente personale esperto: cannule orofaringee misure varie (almeno da 0 a 6) 53

Reazioni avverse al vaccino MPR • Eventi comuni (dopo 7 -14 gg) – Febbre – Rash – Tumefazione parotidea 5 -15% 5% 1 -2% • Eventi rari – Convulsioni febbrili – Trombocitopenia (entro 2 mesi) 1/30. 000 N. B. L’incidenza di encefalite nei vaccinati è sovrapponibile a quella nella popolazione generale 54
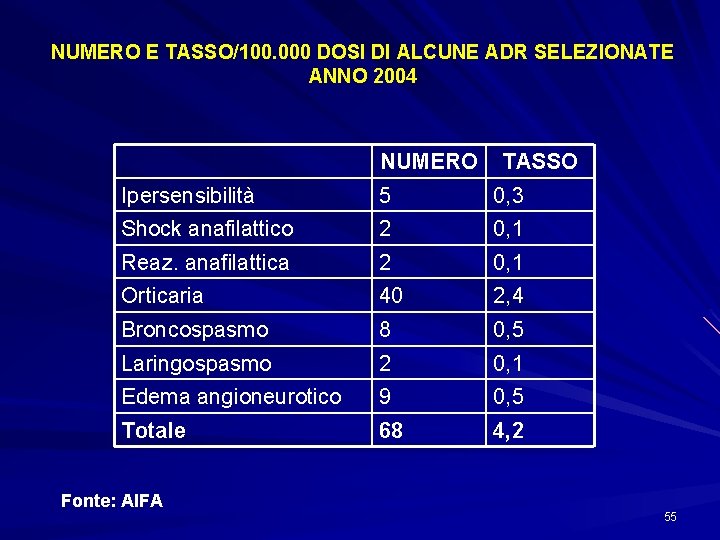
NUMERO E TASSO/100. 000 DOSI DI ALCUNE ADR SELEZIONATE ANNO 2004 Ipersensibilità Shock anafilattico NUMERO TASSO 5 0, 3 2 0, 1 Reaz. anafilattica Orticaria 2 40 0, 1 2, 4 Broncospasmo Laringospasmo 8 2 0, 5 0, 1 Edema angioneurotico Totale 9 68 0, 5 4, 2 Fonte: AIFA 55

Meningiti asettiche dopo vaccinazione antiparotite • 1/1000 -1/20. 000 dosi dopo somministrazione ceppo Urabe 20. 000 TCID 50 • Non sono stati riportati esiti permanenti • Dopo somministrazione di ceppo Urabe 5. 000 TCID 50 non è stata osservata una maggiore frequenza di meningiti asettiche 56

Vaccinazione MPR, morbo di Crohn e autismo • Ipotesi che la vaccinazione MPR fosse associata a malattie infiammatorie croniche intestinali ed autismo. • Numerosi studi hanno mostrato l’assenza di correlazione tra questi eventi. • Nel 2003 l’OMS ha effettuato una revisione della letteratura: gli studi effettuati NON hanno evidenziato una correlazione con la vaccinazione. • 57

Posologia e modalità somministrazione • Una dose di 0, 5 ml di vaccino ricostituito con solvente • Iniezione sottocutanea in regione deltoidea, nella coscia o nel gluteo • 1 a dose: 13° - 15° mese di vita; 2 a dose 5° - 6° anno • La vaccinazione MPR può essere somministrata a qualunque età, in soggetti suscettibili • Prima dell’iniezione, lasciare asciugare la cute disinfettata: gli antisettici possono inattivare i virus (il tappo del flacone non deve essere disinfettato) 58

RACCOMANDAZIONI VACCINALI NELL’ADULTO La vaccinazione antimorbillo è raccomandata ai soggetti suscettibili affetti da: • Diabete, malattie cardiache, malattie croniche polmonari ed epatiche (compreso alcolismo cronico) • Asplenia (compresa splenectomia elettiva e dificit dei componenti terminali del complemento) • Insufficienza renale, malattie renali gravi, emodialisi, terapie con fattori della coagulazione concentrati • Infezione da HIV ed inoltre: • Operatori sanitari Una seconda dose di vaccino antimorbillo è raccomandata: • adulti in caso di recente contatto con un caso di morbillo • viaggiatori internazionali • operatori sanitari • donne suscettibili durante il puerperio * Approvate da ACP, ACOG, AAFP. Pubblicate da CDC: Recommended adult immunization schedule – United States, October 2005 -Settembre 2006. MMWR 2005, 54: Q 1 -Q 4 59

RACCOMANDAZIONI VACCINALI NELL’ADULTO La vaccinazione antirosolia è raccomandata (*): • a tutte le donne in età fertile che non hanno un’evidenza sierologica di immunità o una documentata vaccinazione • alle puerpere e nelle donne che effettuano una interruzione di gravidanza che non hanno un’evidenza sierologica di immunità o una documentata vaccinazione • al personale esposto a rischio professionale: - operatori sanitari suscettibili - insegnanti e operatrici scolastiche suscettibili * Piano di eliminazione del morbillo e della rosolia congenita 60

CO-SOMMINISTRABILITA’ DEL VACCINO MPR Il vaccino MPR può essere co-somministrato (in sedi di inoculo differenti) con i seguenti vaccini: v DTP-HB-Hib-IPV (esavalente) v DT e d. T; DTP e d. Ta. P v IPV v Pneumococco v Meningococco C v Varicella v Epatite B 61

Vaccino MPR Controindicazioni e precauzioni 4 Malattie acute moderate o gravi (febbre >38°C) 4 Reazioni allergiche gravi a precedenti vaccinazioni o a componenti del vaccino 4 Gravidanza 4 Immunosoppressione 4 Recente somministrazione di emoderivati 62

Reazioni anafilattiche a precedenti dosi di vaccino MPR o a suoi componenti • La vaccinazione non va eseguita se: • Reazione anafilattica a dose precedente • Reazione anafilattica a costituenti del vaccino (neomicina, gelatina) N. B. manifestazioni allergiche non anafilattiche non controindicano la somministrazione 63

MPR e allergia alla gelatina 4 La gelatina è presente come stabilizzante in alcuni vaccini 4 Sono state raramente descritte reazioni allergiche gravi attribuite a sensibilizzazione con gelatina (anafilassi: 4 -7 casi /milione di dosi) 64

MPR e allergia alla neomicina 4 I vaccini MPR contengono tutti la neomicina come conservante/antibatterico 4 E’ poco probabile che nei bambini ci sia stata una sensibilizzazione alla neomicina 4 Di solito l’allergia alla neomicina si manifesta come dermatite da contatto, che non controindica la vaccinazione 4 La vaccinazione è controindicata solo se c’è stata una reazione anafilattica all’antibiotico. 65

MPR e allergia all’uovo 4 I vaccini contro morbillo e parotite sono coltivati su fibroblasti cellule embrionate di pollo 4 Le proteine presenti nel vaccino non danno reazione crociata con le proteine dell’uovo 4 L’allergia all’uovo non è una controindicazione 4 La vaccinazione MPR è stata eseguita senza conseguenze anche in bambini con anamnesi di anafilassi all’uovo 66 o

Gravidanza • Come tutti i vaccini vivi attenuati, il vaccino MPR è controindicato in gravidanza • La gravidanza va evitata per il mese successivo alla vaccinazione • La somministrazione accidentale in gravidanza non è un’indicazione all’interruzione della gravidanza stessa • La donna deve però essere informata sul potenziale rischio per il feto 67

Vaccino antirosolia: rischio potenziale in gravidanza • Osservazione di bambini nati da madri erroneamente vaccinate contro la rosolia nelle due settimane precedenti o nelle prime 6 settimane di gestazione • Nessun bambino presentava malformazioni, tuttavia alcuni avevano evidenza sierologica di infezione • Massimo rischio stimato di malformazioni congenite attribuibili a vaccinazione nel primo trimestre di gravidanza: 1, 2 -1, 3% 68

Immunodeficienze • La vaccinazione è controindicata in caso di: § Immunodeficienze congenite § Immunodeficienze acquisite § Leucemie, linfomi, tumori solidi § Immunosoppressione farmacologica • La vaccinazione è raccomandata per i bambini HIV infetti non gravemente sintomatici (categorie 1 e 2, CDC 1994) • In tutti i casi, è raccomandato vaccinare i conviventi 69

Terapia con corticosteroidi Dose immunosoppressiva: 2 mg/kg/die, o > 20 mg/die prednisone equivalente • Se il trattamento dura < 2 settimane: Si può vaccinare alla sospensione del trattamento • Se il trattamento dura > 2 settimane: Vaccinare dopo un mese dalla sospensione 70

False controindicazioni alla somministrazione di MPR / 1 ¯ Malattia acuta lieve (anche febbrile <= 38. 5°C) ¯ Terapia antibiotica in corso ¯ Recente esposizione a una malattia infettiva ¯ Convalescenza da una malattia ¯ Reazioni locali o febbre lieve dopo una precedente vaccinazione 71

False controindicazioni alla somministrazione di MPR / 2 ¯ Gravidanza di un familiare convivente ¯ Storia di allergia non correlata ai componenti del vaccino ¯ Storia familiare e personale di convulsioni e malattie neurologiche ¯ Storia familiare di SIDS ¯ Sindrome di Down 72

Programma di eliminazione del Morbillo • La eliminazione del morbillo in Italia rappresenta attualmente la principale priorità nel campo delle malattie prevenibili con vaccinazione • Obiettivi della Regione Europea dell’OMS: interrompere la trasmissione indigena dell’infezione entro il 2007 certificare l’eliminazione entro il 2010 73

La Conferenza Stato Regioni nella seduta del 13 Novembre 2003 approva il documento “PIANO NAZIONALE DI ELIMINAZIONE DEL MORBILLO E DELLA ROSOLIA CONGENITA” pubblicato sulla Gazzetta Ufficiale n. 297 del 23 dicembre 2003 74

Passi necessari per eliminare il morbillo Ø Raggiungere e mantenere nel tempo elevate coperture vaccinali per una dose nel 2° anno di vita, garantendo un servizio routinario di vaccinazione di alta qualità Ø vaccinare sia i bambini oltre i 2 anni di età che gli adolescenti ancora suscettibili Ø introdurre l’offerta di una seconda dose Ø rafforzare i sistemi di sorveglianza del morbillo migliorando l’indagine dei casi ed introducendo la conferma di laboratorio dell’infezione Ø garantire la disponibilità di informazioni di alta qualità su benefici e rischi della vaccinazione sia per gli operatori sanitari che per il pubblico 75

Obiettivi del piano di eliminazione entro il 2007 • raggiungere e mantenere l’eliminazione del Morbillo a livello nazionale, interrompendone la trasmissione indigena • ridurre e mantenere l’incidenza della Sindrome da Rosolia Congenita (SRC) a valori inferiori a 1 caso ogni 100. 000 nati vivi • Il Programma condotto utilizzando il vaccino triplo MPR permette anche di ridurre al minimo le complicanze gravi della parotite epidemica 76

Gestione di un caso di morbillo • B. M. : anno di nascita 1994 • Sesso: maschile • Residenza: Casarza Ligure • Notifica da parte del Pediatra di Famiglia: 15. 03. 2005 • Inizio malattia: 12. 03. 2005 • Sintomatologia compatibile con definizione di caso. • Indagine epidemiologica effettuata il 16. 03. 2005: soggetto non vaccinato. Non viene riferito contatto con altro caso di morbillo. Non vengono riferiti viaggi fuori del territorio dell’ASL 4. Frequenta la classe 5 a elementare della Scuola di Santa Vittoria in Sestri Levante, • Conviventi: Padre: non ricorda di aver superato la malattia (convocato a vaccinazione) Madre: ricorda di aver superato la malattia a 6 anni Fratello (1984) e sorella (1981): hanno superato la malattia 77

Gestione di un caso di morbillo • Indagine sui contatti scolastici: Classe frequentata (escluso il caso): 10 alunni 9 vaccinati (3 con 2 dosi); 1 non vaccinato: invitato a vaccinazione. Vaccinazione effettuata il 17. 03. 2005 Altre classi della scuola frequentata: 46 alunni in totale, tutti vaccinati (30 con 2 dosi e 16 con 1 dose) • Tampone faringeo e raccolta campione di urine effettuati in data 17. 03. 2005 ed inviati al Dipartimento di Scienze della Salute, Laboratorio di Biologia Molecolare. • Positività alla PCR per Morbillo. Tipizzazione: P 8 (ceppo che non ha circolato negli ultimi due anni in Liguria) • Nessun caso secondario notificato 78
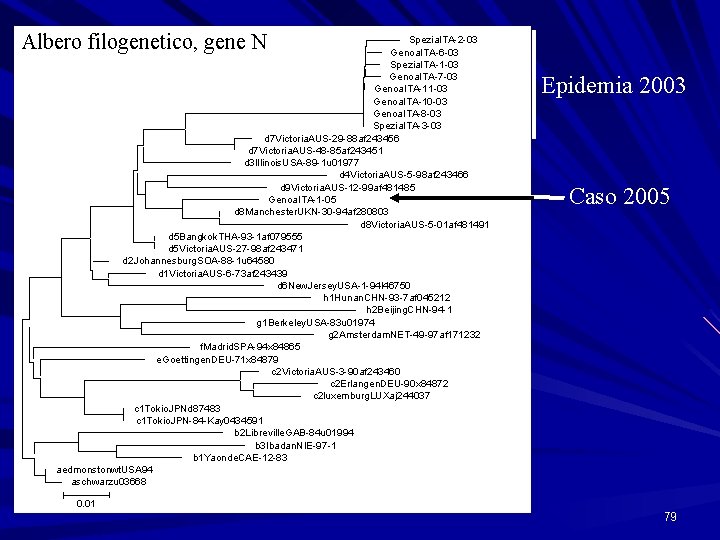
Albero filogenetico, gene N Spezia. ITA-2 -03 Genoa. ITA-6 -03 Spezia. ITA-1 -03 Genoa. ITA-7 -03 Genoa. ITA-11 -03 Genoa. ITA-10 -03 Genoa. ITA-8 -03 Spezia. ITA-3 -03 d 7 Victoria. AUS-29 -88 af 243456 d 7 Victoria. AUS-48 -85 af 243451 d 3 Illinois. USA-89 -1 u 01977 d 4 Victoria. AUS-5 -98 af 243466 d 9 Victoria. AUS-12 -99 af 481485 Genoa. ITA-1 -05 d 8 Manchester. UKN-30 -94 af 280803 d 8 Victoria. AUS-5 -01 af 481491 d 5 Bangkok. THA-93 -1 af 079555 d 5 Victoria. AUS-27 -98 af 243471 d 2 Johannesburg. SOA-88 -1 u 64580 d 1 Victoria. AUS-6 -73 af 243439 d 6 New. Jersey. USA-1 -94 l 46750 h 1 Hunan. CHN-93 -7 af 045212 h 2 Beijing. CHN-94 -1 g 1 Berkeley. USA-83 u 01974 g 2 Amsterdam. NET-49 -97 af 171232 f. Madrid. SPA-94 x 84865 e. Goettingen. DEU-71 x 84879 c 2 Victoria. AUS-3 -90 af 243460 c 2 Erlangen. DEU-90 x 84872 c 2 luxemburg. LUXaj 244037 c 1 Tokio. JPNd 87483 c 1 Tokio. JPN-84 -Kay 0434591 b 2 Libreville. GAB-84 u 01994 b 3 Ibadan. NIE-97 -1 b 1 Yaonde. CAE-12 -83 aedmonstonwt. USA 94 aschwarzu 03668 Epidemia 2003 Caso 2005 0. 01 79
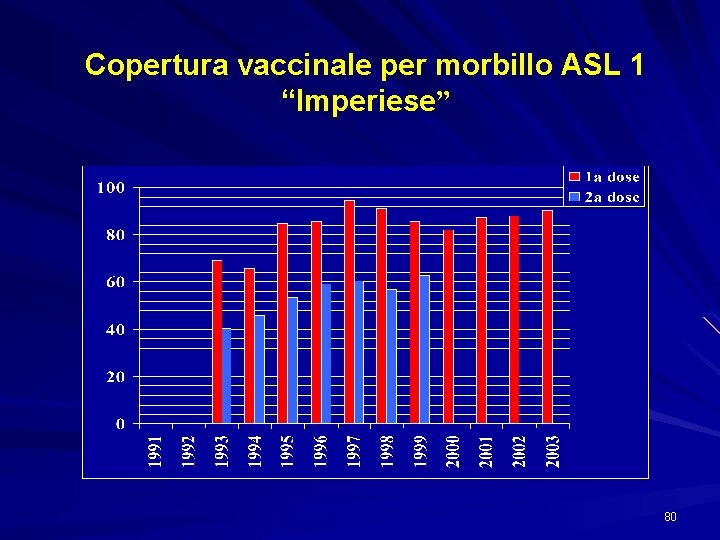
Copertura vaccinale per morbillo ASL 1 “Imperiese” 80
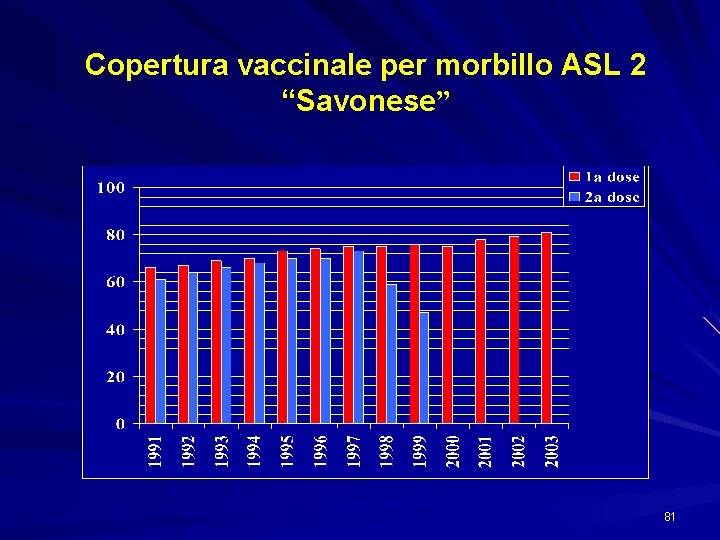
Copertura vaccinale per morbillo ASL 2 “Savonese” 81
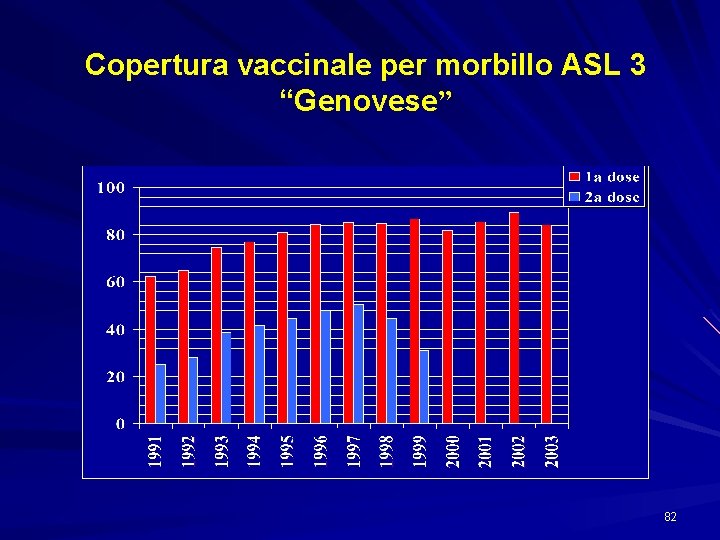
Copertura vaccinale per morbillo ASL 3 “Genovese” 82
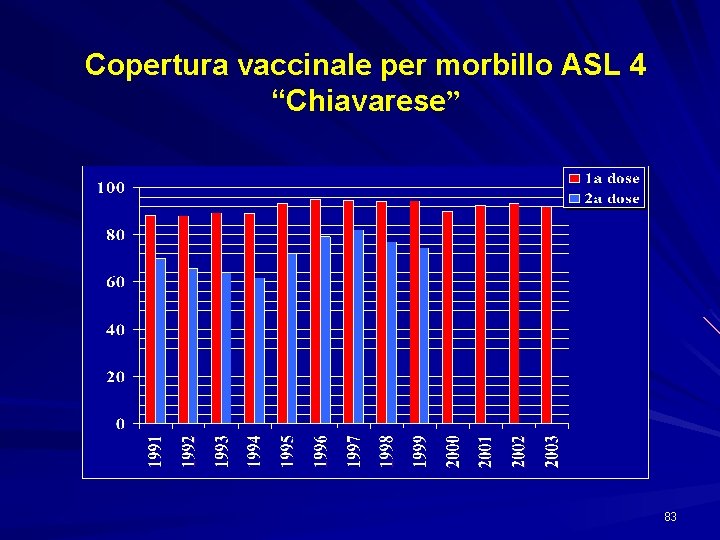
Copertura vaccinale per morbillo ASL 4 “Chiavarese” 83
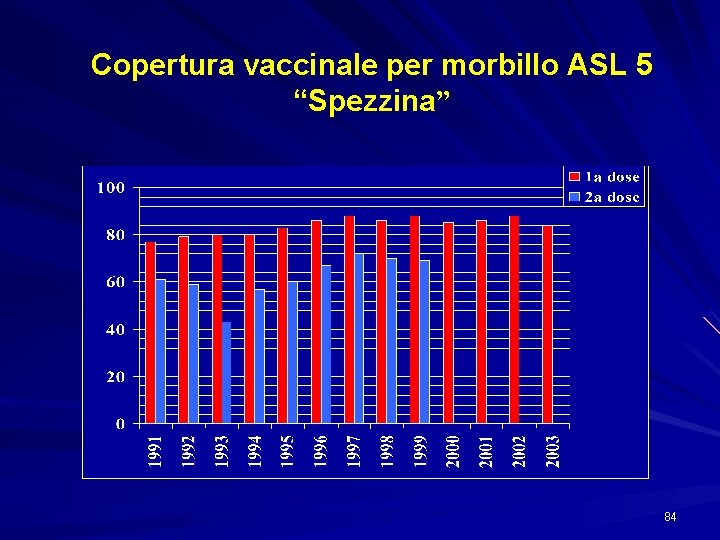
Copertura vaccinale per morbillo ASL 5 “Spezzina” 84
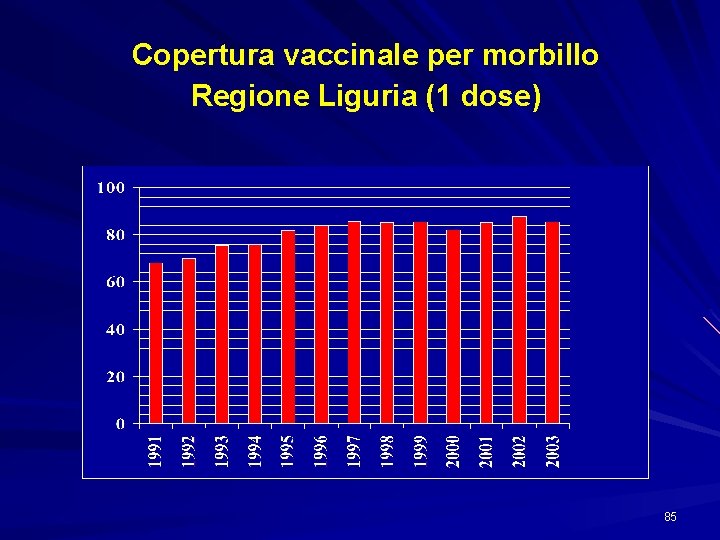
Copertura vaccinale per morbillo Regione Liguria (1 dose) 85

Obiettivi 2006 Raggiungere e mantenere in ogni Regione italiana una copertura vaccinale media del 95% per una dose di MPR entro i due anni di vita, con coperture medie non inferiori al 90% in ogni distretto. Raggiungere una copertura vaccinale del 95% per almeno una dose di MPR nei bambini tra 3 e 15 anni di età, in ogni Regione italiana. Raggiungere e mantenere in ogni Regione e Provincia Autonoma un tasso di incidenza del morbillo inferiore ad un caso ogni 100. 000 abitanti 86

PUNTI CRITICI NELL’APPLICAZIONE DEL PIANO (1) Percezione (storica) distorta dell’importanza della vaccinazione contro il morbillo: vaccinazione facoltativa = vaccinazione meno importante Percezione ridotta del rischio di malattia Frequenza di eventi indesiderati causati dal vaccino Informazione istituzionale poco incisiva Presenza di gruppi di popolazione contrari alle vaccinazioni 87

PUNTI CRITICI NELL’APPLICAZIONE DEL PIANO (2) Qualità dei Centri vaccinali: - Informatizzazione ancora parziale - Dati anagrafici poco precisi - Motivazione del personale non omogenea - Scarsità di risorse - Disomogeneità nei risultati nei vari Centri Vaccinali Scelta di interventi di provata efficacia Sinergie tra le forze in campo 88

POSSIBILI INTERVENTI PER IMPLEMENTARE LE COPERTURE VACCINALI q Valutazione dei dati di copertura per centro vaccinale q Condivisione dei dati con gli operatori dei Servizi vaccinali e con Pls e MMG q Valutazione dei punti critici per Centro Vaccinale q Segnalazione degli inadempienti ai Pls e MMG per - azione di sensibilizzazione - vaccinazione diretta - segnalazione dei soggetti immunizzati naturalmente q Miglioramento delle informazioni alla popolazione 89

QUALE IL RUOLO DEI PEDIATRI DI FAMIGLIA? QUALE IL RUOLO DEI MEDICI DI MEDICINA GENERALE? QUALE IL RUOLO DELLA SANITA’ PUBBLICA? 90

FINE 91
- Slides: 91