I rischi in ambito sanitario Roma 2015 Paolo

I rischi in ambito sanitario Roma 2015 Paolo Gentile paologentile@rs-ergonomia. com www. rs-ergonomia. com

Percezione dei rischi 1. Puoi indicare i principali rischi presenti nel tuo lavoro? 2. Potresti suggerire alcune azioni da intraprendere per eliminare o ridurre ciascuno dei rischi che hai indicato 2

Fattori di rischio presenti negli ambienti di lavoro. Rischi per la salute. Appartengono a questa categoria i rischi dovuti ad esposizione agli agenti chimici, cancerogeni e mutageni, oppure agli agenti fisici o biologici. Sono quelli che maggiormente incidono su lavoratori che svolgono mansioni in cui è richiesta l’esposizione o il contatto con agenti nocivi, laddove per contatto si intende anche l’esposizione agli agenti fisici, cioè le fonti di emissione di rumori, vibrazioni, ultrasuoni e radiazioni, i cui effetti non sono immediatamente visibili. Rischi per la sicurezza. Riguardano tutte le situazioni dalle quali può derivare un incidente sul lavoro provocato da un contatto traumatico con uno strumento o con una struttura mobile presente in azienda. E’ questo il caso dei danni riportati in conseguenza di carenze strutturali, per mancanza di apparecchiature di emergenza o per assenza di protezioni sugli apparecchi e sui macchinari, oppure derivanti da impianti elettrici non protetti o come conseguenza di esplosione o incendio. Rischi trasversali o organizzativi. 3 Sono i rischi che dipendono dalle cosiddette “dinamiche aziendali”, cioè dall’insieme dei rapporti lavorativi, interpersonali e di organizzazione che si creano all’interno di un ambito lavorativo.

Azioni di tutela 1. Designazione delle figure con compiti di prevenzione (Rspp, Mc, addetti alle emergenze, . . ) 2. Valutazione dei rischi 3. Eliminazione dei rischi e, ove ciò non sia possibile, la loro riduzione al minimo; 4. Limitazione al minimo del numero dei lavoratori che sono, o che possono essere, esposti al rischio; 5. Priorità delle misure di protezione collettiva rispetto alle misure di protezione individuale; 6. Controllo sanitario; 7. Informazione e formazione; 4 8. Gestione emergenze.

Percezione dei rischi 5

Cosa si intende per rischio nei luoghi di lavoro Rischio = P x D P = frequenza - probabilità che l'evento si verifichi in un dato intervallo di tempo. D = magnitudo - danno prodotto al verificarsi di un certo evento negativo. 6
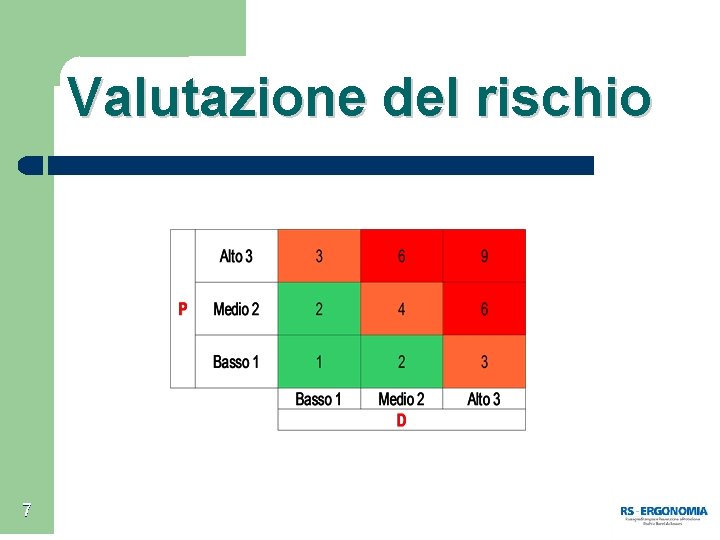
Valutazione del rischio 7

Rischio chimico Io ed altri colleghi prendiamo spesso 2 -3 bottiglie di vetro contenente Xilolo (2, 5 l. ) a mano senza utilizzare il carrello. Il paziente mentre si reca in bagno, durante la fleboclisi, fa cadere la bottiglia della flebo (di vetro), contenente un farmaco chemioterapico, in terra. Fortunatamente non si rompe. Il chirurgo sprovvisto di occhiali di protezione pratica l'anestesia al paziente da operare, l'ago non è ben inserito e si schizza l'anestesia nel viso. Preparazione fleboclisi con chemioterapici, utilizzando il dispositivo “SPLICE” in modo non conforme, forando il tappo di chiusura flebo e farmaco per prelevare il contenuto, con siringa cono eccentrico, per immetterlo direttamente nella soluzione da introdurre. Si compromette la chiusura ermetica dei flaconi tossici per inalazione e contatto diretto. Per anni ho somministrato farmaci antiblastici a pazienti oncologici senza usare DPI, senza usare pompe volumetriche o con pompe volumetriche malfunzionanti, ne deflussori a circuito chiuso. Nonostante le conoscenze acquisite nel tempo non si è adottata per diverso tempo una linea di condotta conforme alle norme di sicurezza. I corsi di formazione espletati erano molto elementari, concisi e con scarsi contenuti. 8 Mi è capitato di preparare chemioterapici (effettuare istillazioni vescicali) senza usare DPI.

Rischi chimici 9 Elenco non esaustivo dei rischi chimici in ospedale: - Gas anestetici; - Farmaci antiblastici; - Disinfettanti chimici (Alcool isopropilico, Cloro, Iodio, Fenoli, Composti dell'ammonio quaternario, Gluraldeide, Formaldeide, Ossido di etilene); - Lattice; - Altri rischi chimici (Antibiotici, Clorexidina, Metilmetacrilato, Acido peracetico, Solventi, Acido acetico, Alcol etilico, Benzidina e derivati, Coloranti come ematossilina ed eosina).

Articolo 223 - Valutazione dei rischi 1. Nella Vd. R il DL determina preliminarmente l’eventuale presenza di agenti chimici pericolosi sul luogo di lavoro e valuta i rischi per la sicurezza e la salute dei lavoratori. . . prendendo in considerazione: a) le loro proprietà pericolose; b) le informazioni comunicate dalla relativa scheda di sicurezza; c) il livello, il modo e la durata della esposizione; d) le circostanze in cui viene svolto il lavoro; e) i valori limite di esposizione professionale o i valori limite biologici; f) gli effetti delle misure preventive e protettive adottate o da adottare; g) se disponibili, le conclusioni tratte da eventuali azioni di sorveglianza sanitaria già intraprese. 10 3. Nel caso di attività lavorative che comportano l’esposizione a più agenti chimici pericolosi, i rischi sono valutati in base al rischio che comporta la combinazione di tutti i suddetti agenti chimici.

Valore Limite di SOGLIA - Threshold Limit Value o TLV (Articolo 222 - Definizioni) Valore limite di esposizione professionale. Il limite della concentrazione media ponderata nel tempo di un agente chimico nell’aria all’interno della zona di respirazione di un lavoratore in relazione ad un determinato periodo di riferimento; un primo elenco di tali valori è riportato nell’ALLEGATO XXXVIII. I valori limite di esposizione professionale sono misurati e calcolati: – rispetto ad un periodo di riferimento di 8 ore – a breve termine (valore limite al di sopra del quale non vi deve essere esposizione e si riferisce ad un periodo di 15 minuti se non altrimenti specificato). 11 Allo stato attuale sono previsti i valori limite di esposizione per 98 sostanze.

Allegato XXXVIII Nome agente Mg/m 3 (8 h) Ppm (8 h) Mg/m 3 (Bt) Ppm (Bt) Note Acetone 1210 500 - Utilizzato in laboratorio come solvente organico e come coadiuvante all'asciugatura della vetreria di laboratorio. A seguito di esposizione inalatoria a concentrazioni di 500 ppm o superiori: irritazione degli occhi e il naso, sbalzi di umore e nausea. Cloroformio 10 2 - pelle Piccole quantità di cloroformio sono usate come solvente nei laboratori, la tendenza è di sostituirlo. L'inalazione di cloroformio ha un effetto deprimente sul sistema nervoso centrale, un'esposizione prolungata può produrre danni al fegato e ai reni. In alcuni soggetti, l'esposizione può produrre irritazioni alla pelle e reazioni allergiche con febbre fino a 40 ºC. Butanone 600 200 900 300 Irritante per gli occhi. L'intossicazione da metilchetone può portare a conseguenze più o meno gravi, tra cui polineuropatia. Acido Propionico 31 10 62 20 Trova impiego nella sintesi di farmaci. p-Xilene 221 50 442 100 pelle 12 Un utilizzo frequente dello xilene è nell'ambito dei laboratori d'analisi che processano campioni istologici. L'esposizione ai vapori di pxilene produce narcosi e irritazione polmonare. Un'esposizione cronica a concentrazioni di vapori superiori a 100 ppm può danneggiare polmoni, fegato e reni e produrre disturbi alla composizione del sangue.

Indicatore Biologico di Esposizione – BEI (Articolo 222 - Definizioni) Valore limite biologico. Il limite della concentrazione del relativo agente, di un suo metabolita, o di un indicatore di effetto, nell’appropriato mezzo biologico; un primo elenco di tali valori è riportato nell’ALLEGATO XXXIX. Allo stato attuale l’elenco presenta un solo valore limite biologico (piombo e suoi composti ionici) Il caso del piombo: Valore limite di esposizione professionale: 0. 15 mg/m 3 (8 ore) Valore limite biologico: Piombo nel sangue: 60 mg /100 ml di sangue. 13 Nelle lavoratrici in eta fertile se Pb. B > 40 mg Pb/100 ml ----> allontanamento dall’esposizione.

Nel caso in cui l’agente chimico non sia riportato nell’elenco Riferirsi ai dati di letteratura!! I TLV e i BEI vengono proposti annualmente dall’American Conference of Governmental Industrial Hygienists (ACGIH) Il volume e tradotto in italiano dall’AIDII (Associazione Italiana degli Igienisti Industriali) www. aidii. it Il significato di TLV: valore limite soglia, lungi dal costituire uno spartiacque tra esposizione sicura e esposizione a rischio, rappresenta “la concentrazione atmosferica alla quale si ritiene che la maggior parte dei lavoratori possa rimanere esposta ripetutamente, giorno dopo giorno, senza effetti negativi”. Il significato dei BEI: indicatore biologico di esposizione indica “la concentrazione al di sotto della quale la maggior parte dei lavoratori non dovrebbe subire effetti negativi sulla salute”. In entrambi i casi gli indicatori sono stati studiati per proteggere “la gran parte” 14 dei lavoratori (non tutti) e su soggetti “sani”.

Art. 224 - Misure e principi generali per la prevenzione dei rischi chimici 1. Fermo restando quanto previsto dall’articolo 15, devono essere eliminati i rischi derivanti da agenti chimici o ridotti al minimo mediante le seguenti misure: 15 a) progettazione e organizzazione dei sistemi di lavorazione sul luogo di lavoro; b) fornitura di attrezzature idonee per il lavoro specifico e relative procedure di manutenzione adeguate; c) riduzione al minimo del numero di lavoratori che sono o potrebbero essere esposti; d) riduzione al minimo della durata e dell’intensità dell’esposizione; e) misure igieniche adeguate; f) riduzione al minimo della quantità di agenti presenti sul luogo di lavoro in funzione delle necessità della lavorazione; g) metodi di lavoro appropriati comprese le disposizioni che garantiscono la sicurezza nella manipolazione, nell’immagazzinamento e nel trasporto sul luogo di lavoro di agenti chimici pericolosi nonché dei rifiuti che contengono detti agenti chimici.

Misure specifiche di protezione e di prevenzione Articolo 225 - 1. Il DL provvede affinché il rischio sia eliminato o ridotto mediante la sostituzione, qualora la natura dell’attività lo consenta, con altri agenti o processi che, nelle condizioni di uso, non sono o sono meno pericolosi per la salute dei lavoratori. Quando la natura dell’attività non consente di eliminare il rischio attraverso la sostituzione il datore di lavoro garantisce che il rischio sia ridotto mediante l’applicazione delle seguenti misure da adottarsi nel seguente ordine di priorità: a) progettazione di appropriati processi lavorativi e controlli tecnici, nonché uso di attrezzature e materiali adeguati; b) appropriate misure organizzative e di protezione collettive alla fonte del rischio; c) misure di protezione individuali, compresi i DPI, qualora non si riesca a prevenire con altri mezzi l’esposizione; d) sorveglianza sanitaria dei lavoratori a norma degli articoli 229 e 230. 16 3. Quando sia stato superato un valore limite di esposizione professionale stabilito dalla normativa vigente il DL identifica e rimuove le cause che hanno cagionato tale superamento dell’evento, adottando immediatamente le misure appropriate di prevenzione e protezione.

Classificazione ACGIH Dei cancerogeni (American Confernece of Governmental and Industrial Hygienists) A 1 CANCEROGENO RICONOSCIUTO PER L'UOMO; A 2 CANCEROGENO SOSPETTO PER L'UOMO; A 3 CANCEROGENO RICONOSCIUTO PER L'ANIMALE CON RILEVANZA NON NOTA PER L'UOMO; A 4 NON CLASSIFICABILE COME CANCEROGENO PER L'UOMO; A 5 NON SOSPETTO COME CANCEROGENO PER L'UOMO. Altre classificazioni vengono proposte da: - IARC (International Agency for Research on Cancer) fa parte dell'Organizzazione Mondiale della Sanità. ; - EPA (Environmental Protection Agency) agenzia del Governo federale degli Stati Uniti d'America; 17 - SCOEL (Scientific Committee on Occupational Exposure Limits) istituito nel 1995 con il mandato di consigliare la Commissione europea.

Cancerogeni: obblighi del datore di lavoro (art. 235) Il datore di lavoro evita o riduce l’utilizzazione di un agente cancerogeno o mutageno sul luogo di lavoro in particolare sostituendolo, se tecnicamente possibile, con una sostanza o un preparato o un procedimento che nelle condizioni in cui viene utilizzato non risulta nocivo o risulta meno nocivo per la salute e la sicurezza dei lavoratori; Se non e tecnicamente possibile sostituire l’agente cancerogeno o mutageno il datore di lavoro provvede affinche la produzione o l’utilizzazione dell’agente cancerogeno o mutageno avvenga in un sistema chiuso purche tecnicamente possibile; Se il ricorso ad un sistema chiuso non e tecnicamente possibile il datore di lavoro provvede affinche il livello di esposizione dei lavoratori sia ridotto al piu basso valore tecnicamente possibile, l’esposizione non deve comunque superare il valore limite dell’agente stabilito nell’allegato XLIII. L'allegato XLIII riporta i valori limite di esposizione professionale che ad oggi riguardano soltanto tre agenti cancerogeni: il benzene, il cloruro di vinile monomero e le polveri di legno. 18

Cancerogeni: Misure tecniche, organizzative, procedurali (art. 237) 19 Il datore di lavoro: a) assicura che nelle varie operazioni lavorative sono impiegati quantitativi di agenti cancerogeni o mutageni non superiori alle necessita delle lavorazioni. . . b) limita al minimo possibile il numero dei lavoratori esposti o che possono essere esposti, anche isolando le lavorazioni in aree predeterminate provviste di adeguati segnali di avvertimento e di sicurezza, compresi i segnali «vietato fumare» , ed accessibili soltanto ai lavoratori che debbono recarvisi per motivi connessi con la loro mansione o con la loro funzione c) progetta, programma e sorveglia le lavorazioni in modo che non vi sia emissione di agenti cancerogeni o mutageni nell’aria. Se cio non e tecnicamente possibile, l’eliminazione degli agenti cancerogeni o mutageni deve avvenire il piu vicino possibile al punto di emissione mediante aspirazione localizzata. . . L’ambiente di lavoro deve comunque essere dotato di un adeguato sistema di ventilazione generale;

Cancerogeni: Misure tecniche, organizzative, procedurali (art. 237) d) provvede alla misurazione di agenti cancerogeni o mutageni per verificare l’efficacia delle misure di cui alla lettera c). . . e) provvede alla regolare e sistematica pulitura dei locali, delle attrezzature e degli impianti; f) elabora procedure per i casi di emergenza che possono comportare esposizioni elevate; g) assicura che gli agenti cancerogeni o mutageni sono conservati, manipolati, trasportati in condizioni di sicurezza; h) assicura che la raccolta e l’immagazzinamento, ai fini dello smaltimento degli scarti e dei residui delle lavorazioni avvengano in condizioni di sicurezza, in particolare utilizzando contenitori ermetici etichettati in modo chiaro, netto, visibile; i) dispone, su conforme parere del medico competente, misure protettive particolari con quelle categorie di lavoratori per i quali l’esposizione a taluni 20 agenti cancerogeni o mutageni presenta rischi particolarmente elevati.

Rischio biologico Durante il prelievo di sangue per emocoltura, per problemi venosi del paziente non si è potuto utilizzare il sistema vacutainer. Il prelievo è stato eseguito con delle siringhe. Nel trasferimento del sangue dalla siringa alla provetta, c'è stata una disconnessione della siringa dall'ago ed il sangue è schizzato sugli addetti. A volte si effettuano prelievi ematici senza i guanti, con il rischio di infettarsi venendo a contatto con il sangue. Per diversi anni ho trasportato il carrier contenente le provette con campioni ematici, senza guanti, per trasportarli al laboratorio di analisi, con il rischio di venire a contatto con liquidi biologici. Un collega si sporca di sangue durante una medicazione per mancato utilizzo di guanti. Il paziente era sieropositivo. 21 Spesso si effettua la chiusura dei ROT utilizzando mani e piedi, con il rischio di contagio infettivo (sangue e liquidi biologici).

Valutazione del richio biologico Il DL nella Vd. R (Articolo 271) … tiene conto di tutte le informazioni disponibili relative alle caratteristiche dell’agente biologico e delle modalità lavorative, ed in particolare: a) della classificazione degli agenti biologici che presentano o possono presentare un pericolo per la salute umana (ALLEGATO XLVI). . . b) dell’informazione sulle malattie che possono essere contratte; c) dei potenziali effetti allergici e tossici; d) della conoscenza di una patologia della quale è affetto un lavoratore, che è da porre in correlazione diretta all’attività lavorativa svolta; e) delle eventuali ulteriori situazioni rese note dall’autorità sanitaria competente che possono influire sul rischio; f) del sinergismo dei diversi gruppi di agenti biologici utilizzati. 22 Articolo 286 -quater … deve garantire che includa il livello di rischio espositivo a malattie che possono essere contratte in relazione alle modalità lavorative, in maniera da coprire tutte le situazioni di rischio che comportano ferite e contatto con sangue o altro potenziale veicolo di infezione.

Classificazione degli agenti biologici (art. 268) Agente biologico del gruppo 1: un agente che presenta poche probabilità di causare malattie in soggetti umani; Agente biologico del gruppo 2: un agente che può causare malattie in soggetti umani e costituire un rischio per i lavoratori; è poco probabile che si propaghi nella comunità; sono di norma disponibili efficaci misure profilattiche o terapeutiche; Agente biologico del gruppo 3: un agente che può causare malattie gravi in soggetti umani e costituisce un serio rischio per i lavoratori; l’agente biologico può propagarsi nella comunità, ma di norma sono disponibili efficaci misure profilattiche o terapeutiche; Agente biologico del gruppo 4: un agente biologico che può provocare malattie gravi in soggetti umani e costituisce un serio rischio per i lavoratori e può presentare un elevato rischio di propagazione nella comunità; non sono disponibili, di norma, efficaci misure profilattiche o terapeutiche. 23 Nel caso in cui l’agente biologico oggetto di classificazione non può essere attribuito in modo inequivocabile ad uno fra due dei gruppi sopraindicati, esso va classificato nel gruppo di rischio più elevato tra le due possibilità.

D. Lgs. 81/08 ALLEGATO XLVII Specifiche sulle misure di contenimento e sui livelli di contenimento – Rischio biologico 24

D. Lgs. 81/08 ALLEGATO XLVII Specifiche sulle misure di contenimento e sui livelli di contenimento – Rischio biologico 25

D. Lgs. 81/08 ALLEGATO XLVII Specifiche sulle misure di contenimento e sui livelli di contenimento – Rischio biologico 26

Rischio di ferite da taglio o da punta e di infezione Un collega durante il turno di mattina, si punge accidentalmente con un tagliente smaltito erroneamente in un rot. Chiusura dei taglienti senza adeguata attenzione, con il rischio di punture accidentali. Set box pieno, non chiuso adeguatamente, può causare un infortunio da puntura o da taglio. Durante le medicazioni avanzate delle ulcere venose o arteriose vengono utilizzate lame da bisturi. Una collega ha smaltito il tagliente utilizzato non nell'apposito contenitore, per la fretta lo ha depositato nel contenitore insieme a garze sporche, con il rischio che in fase di smaltimento di tagliarsi. Lama inserita nel portalama e consegnata al servizio di autoclave. Sono stati trovati aghi di sutura a terra dopo interventi chirurgici. Nel togliere un butterfly dopo una flebo, è stato lasciato sul letto al fianco del paziente. Taglienti raccolti in un contenitore non idoneo (cartone resistente), situati vicino una finestra il contenitore si bagna con la pioggia. Un collega nel chiudere il contenitore rischia di pungersi perchè viene a mancare la resistenza del contenitore. 27 Sul carrello è stata lasciata la siringa utilizzata con ago libero.

Articolo 286 -sexies. - Misure di prevenzione specifiche a) definizione e attuazione di procedure di utilizzo e di eliminazione in sicurezza di dispositivi medici taglienti e di rifiuti contaminati con sangue e materiali biologici a rischio, garantendo l’installazione di contenitori debitamente segnalati e tecnicamente sicuri per la manipolazione e lo smaltimento di dispositivi medici taglienti e di materiale da iniezione usa e getta, posti quanto più vicino possibile alle zone in cui sono utilizzati o depositati oggetti taglienti o acuminati; le procedure devono essere periodicamente sottoposte a processo di valutazione per testarne l’efficacia e costituiscono parte integrante dei programmi di informazione e formazione dei lavoratori; b) eliminazione dell’uso di oggetti taglienti o acuminati quando tale utilizzo non sia strettamente necessario; c) adozione di dispositivi medici dotati di meccanismi di protezione e di sicurezza; d) divieto immediato della pratica del reincappucciamento manuale degli aghi in assenza di dispositivi di protezione e sicurezza per le punture; e) sorveglianza sanitaria; f) effettuazione di formazione. . . 28 g) informazione per mezzo di specifiche attività di sensibilizzazione … h) previsione delle procedure che devono essere adottate in caso di ferimento del lavoratore. . .

Radiazionizzanti e non ionizzanti Si verificano casi di utilizzo del laser senza gli occhiali. Manipolazione materiali radioattivi senza protezione. Presenza di oggetti magnetici in risonanza magnetica, con il rischio per il personale e i pazienti di essere colpiti dagli oggetti attratti dal magnete. Un collega si reca in risonanza senza togliere gli occhiali dalle tasche, con il rischio di avvicinarsi al campo magnetico che attrarrebbe gli occhiali che potrebbero colpire violentemente il paziente. 29

Rischi da esposizione ad agenti fisici Ai fini del D. Lgs. 81 (art. 180) per agenti fisici si intendono il rumore, gli ultrasuoni, gli infrasuoni, le vibrazioni meccaniche, i campi elettromagnetici, le radiazioni ottiche di origine artificiale, il microclima e le atmosfere iperbariche possono comportare rischi per la salute e la sicurezza dei lavoratori. L'art. 183 dedicato ai lavoratori particolarmente sensibili prevede che “Il datore di lavoro adatta le misure (di prevenzione e protezione) di cui all’articolo 182 alle esigenze dei lavoratori appartenenti a gruppi particolarmente sensibili al rischio, incluse le donne in stato di gravidanza ed i minori”. 30 La protezione dei lavoratori dalle radiazionizzanti è disciplinata unicamente dal Decreto Legislativo 17 marzo 1995, n. 230 e successive modificazioni.

Art. 182 - Disposizioni miranti ad eliminare o ridurre i rischi 1. Tenuto conto del progresso tecnico e della disponibilità di misure per controllare il rischio alla fonte, i rischi derivanti dall’esposizione agli agenti fisici sono eliminati alla fonte o ridotti al minimo. . 31 2. In nessun caso i lavoratori devono essere esposti a valori superiori ai valori limite di esposizione definiti nei capi II, IV e V (del titolo VIII). Allorché, nonostante i provvedimenti presi dal datore di lavoro in applicazione del presente capo i valori limite di esposizione risultino superati, il datore di lavoro adotta misure immediate per riportare l’esposizione al di sotto dei valori limite di esposizione, individua le cause del superamento dei valori limite di esposizione e adegua di conseguenza le misure di protezione e prevenzione per evitare un nuovo superamento.

Rischi da esposizione ad agenti fisici in ambito sanitario In ambito sanitario sono maggiormente rilevanti i rischi associati all'utilizzo di apparecchiature emittenti radiazioni non ionizzanti (NIR) con particolare riguardo a radiofrequenze e microonde, radiazione ottica e laser, apparecchiature a risonanza magnetica, elettrobisturi. A tale proposito occorre far riferimento in particolare: 1. al titolo VIII capo IV – Protezione dei lavoratori dai rischi di esposizione a campi elettromagnetici (CEM) artt. dal 206 al 2012 e all'allegato XXXVI; 32 2. al titolo VIII capo V – Protezione dei lavoratori dai rischi di esposizione a radiazioni ottiche artificiali (ROA) artt. dal 213 al 219 e all'allegato XXXVII.

Valutazione del rischio CEM Occorre prendere in considerazioni sia le sorgenti “indoor” – principalmente apparecchiature diagnostiche e terapeutiche, ma anche impianti tecnici presenti nelle strutture ospedaliere – sia quelle “outdoor”, quali elettrodotti, ripetitori radio-TV etc. Sorgenti “indoor”: Magnetoterapia; Radarterapia; Marconiterapia; Elettrobisturi; Magnetostimolatore; Culle termiche; Stazioni di cogenerazione/impianti tecnici. Sorgenti “outdoor”: Elettrodotti; Stazioni radio-base; Ripetitori FM e TV. 33 La legislazione vigente prevede che la valutazione possa essere effettuata a partire da varie fonti informative, la prima delle quali si ritiene debba essere quella degli elenchi (white & black list) ripresi da fonti di validità riconosciuta e dati forniti dai fabbricanti. Altre fonti utilizzabili per un primo livello di valutazione sono indicazioni bibliografiche o banche dati (es. quelle reperibili su www. portaleagentifisici. it

Obblighi generali per il rischio CEM In attesa della opportuna riformulazione del Titolo VIII Capo IV del D. lgvo 81/08, ai fini del recepimento della DIRETTIVA 2013/35/UE, (gli Stati membri dovranno conformarsi alla direttiva entro il primo luglio 2016) resta valido il principio generale, che impegna il DL: - alla valutazione di tutti i rischi per la salute e la sicurezza, inclusi quelli derivanti da esposizioni a CEM, facendo ricorso alle norme di buona tecnica ed alle buone prassi, inteso come processo finalizzato ad individuare le adeguate misure prevenzione e di protezione e ad elaborare un programma delle misure atte a garantire il miglioramento nel tempo dei livelli di salute e sicurezza; - adattare le misure ai lavoratori particolarmente sensibili; 34 - obbligo di informare e formare i lavoratori esposti al rischio e i loro rappresentanti in relazione ai risultati della valutazione dei rischi; - sorveglianza sanitaria.

Norma UNI EN 12198 -1 del 2009 La norma di riferimento per la valutazione e riduzione dei rischi generati dalle radiazioni emesse dal macchinario, riguarda tutti i tipi di radiazione elettromagnetica non ionizzante (CEM, ROA). Richiede che il fabbricante assegni, in funzione del livello di emissione di radiazioni alla macchina una categoria di emissione di radiazioni: CAT. RESTRIZIONI E MISURE DI PROTEZIONE INFORMAZIONI E ADDESTRAMENTO 0 Nessuna restrizione. Nessuna informazione necessaria 1 Possono essere necessarie la limitazione Informazioni su pericoli, rischi ed dell'accesso e misure di protezione. effetti secondari. 2 Restrizioni speciali e misure di protezione Informazioni su pericoli, rischi ed sono essenziali. effetti secondari; l'addestramento 35 può essere necessario.

Soggetti particolarmente sensibili al rischio CEM a) Portatori di: schegge o frammenti metallici; clip vascolari; valvole cardiache; stent; defibrillatori impiantati; pacemaker cardiaci; pompe di infusione di insulina o altri farmaci; corpi metallici nelle orecchie o impianti per udito; neurostimolatori, elettrodi impiantati nel cervello o subdurali; distrattori della colonna vertebrale; altri tipi di stimolatori o apparecchiature elettriche o elettroniche di qualunque tipo; corpi intrauterini (es. spirale o diaframma) se metallici o con componenti metalliche; derivazioni spinali o ventricolari, cateteri cardiaci; protesi metalliche di qualunque tipo (es. per pregresse fratture, interventi correttivi articolari; ecc. ), viti, chiodi, filo ecc. ; altre protesi. b) Stato di gravidanza. c) Soggetti con patologie del SNC, in particolare soggetti epilettici. 36 d) Soggetti con infarto del miocardio recente e con patologie del sistema cardiovascolare.

Cosa sono le ROA Tutte le radiazioni elettromagnetiche nella gamma di lunghezza d'onda compresa tra 100 nm e 1 mm. Lo spettro delle radiazioni ottiche si suddivide in radiazioni ultraviolette, radiazioni visibili e radiazioni infrarosse. Queste, ai fini protezionistici, sono a loro volta suddivise in: Radiazioni ultraviolette: radiazioni ottiche di lunghezza d'onda compresa tra 100 e 400 nm. La banda degli ultravioletti è suddivisa in UVA (315 -400 nm), UVB (280 -315 nm) e UVC (100 -280 nm); Radiazioni visibili: radiazioni ottiche di lunghezza d'onda compresa tra 380 e 780 nm; Radiazioni infrarosse: radiazioni ottiche di lunghezza d'onda compresa tra 780 nm e 1 mm. La regione degli infrarossi è suddivisa in IRA (780 -1400 nm), IRB (1400 -3000 nm) e IRC (3000 nm – 1 mm). 37 Le sorgenti di radiazioni ottiche possono inoltre essere classificate in coerenti e non coerenti. Le prime emettono radiazioni in fase fra di loro (i minimi e i massimi delle radiazioni coincidono), e sono generate da LASER, mentre le seconde emettono radiazioni sfasate e sono generate da tutte le altre sorgenti non LASER e dal Sole (radiazioni ottiche naturali).

Esempi di sorgenti di radiazioni ottiche artificiali che possono comportare rischio per occhi e/o cute dei soggetti esposti SORGENTE (POSSIBILITA' DI SOVRAESPOSIZIONE) NOTE 1. Lampade germicide per sterilizzazione e disinfezione (Elevata) Gli UVC emessi dalle lampade sono utilizzati per sterilizzare aree di lavoro. 2. Lampade/sistemi LED per fototerapia (Elevata) La radiazione UV utilizzata per le terapie in dermatologia e la “luce blu” utilizzata nell’ambito di attività sanitarie (fototerapia dell’ittero neonatale, chirurgia rifrattiva, ecc…). 3. Lampade scialitiche da sala operatoria (Bassa; Elevata se visione diretta) Per talune lampade i valori limite di esposizione per luce blu possono essere superati in 10 minuti in condizioni di visione diretta della sorgente. 38 4. Apparecchiature con sorgenti IPL per uso medico o estetico (Elevata. Molto elevata) Emissioni di radiazioni ottiche potenzialmente molto superiori ai valori limite anche per pochi secondi. Necessarie precazuzioni per installazione/impiego sicuro.

Classificazione sistemi Laser La norma CEI EN 60825 classifica i laser in cinque classi pericolosità crescente: CLASSE I: Nessuna precauzione. CLASSE II: Non osservare direttamente il fascio; usare precauzioni specifiche per luce laser non visibile. CLASSE IIIA: Non osservare direttamente il fascio; usare precauzioni specifiche per luce laser non visibile, non utilizzare ottiche di osservazione (lenti, microscopi, telescopi, ecc. ). CLASSE IIIB: Non osservare direttamente il fascio; usare precauzioni specifiche per luce laser non visibile, non utilizzare ottiche di osservazione (lenti, microscopi, telescopi, ecc. ); evitare l'esposizione diretta dell'occhio. 39 CLASSE IV: Non osservare direttamente il fascio; usare precauzioni specifiche per luce laser non visibile, non utilizzare ottiche di osservazione (lenti, microscopi, telescopi, ecc. ); vitare l'esposizione diretta dell'occhio; evitare l'esposizione diretta dell'occhio e della pelle a radiazione diretta e diffusa: fare attenzione a possibili fonti d'incendio.

Alcune norme di prevenzione da ROA -Iinstallare una spia luminosa di segnalazione sopra la porta di accesso al locale laser. - Formalizzazione dell'Addetto alla Sicurezza Laser. - Apporre sulla porta dei locali in cui viene utilizzata la lampada IR le norme di sicurezza per l'utilizzazione. - Istituire un registro di controllo, manutenzione ed eventuale sostituzione dei DPI utilizzati. 40

Rischio da MMC Movimentazione del sacco della biancheria per trascinamento sul corridoio fino al deposito biancheria sporca. Con il rischio legato alla scorretta movimentazione del carico e della rottura del sacco di plastica Paziente allettato e trasportato in sala TAC o risonanza dove per spostarlo saranno necessari più infermieri, la movimentazione del paziente viene effettuata da un solo infermiere che prende uno strappo lombo sacrale non denunciato come infortunio. Movimentazione errata del paziente. Mancanza di adeguati presidi. Inadeguatezza delle stanze di degenza. 41 Strappo alla schiena per sollevare un paziente allettato, la manovra è stata eseguita da due persone. Manovra errata, la postura dell'infermiere era sbagliata.

Movimentazione manuale dei carichi artt. 167 –> 171 e all. XXXIII Per movimentazione manuale di carichi si intendono le operazioni di trasporto o di sostegno di un carico ad opera di uno o più lavoratori, comprese le azioni di sollevare, deporre, tirare, portare o spostare un carico, che per le loro caratteristiche o in conseguenza delle condizioni ergonomiche sfavorevoli, comportano tra l’altro rischi di lesioni dorso-lombari. 42 Lo sforzo muscolare richiesto dalla movimentazione manuale dei carichi, determina l’aumento del ritmo cardiaco e di quello respiratorio e incide negativamente nel tempo sulle articolazioni, in particolare sulla colonna vertebrale, determinando cervicalgie, lombalgie e discopati

Movimentazione manuale dei carichi (MMC) 1. CARATTERISTICHE DEL CARICO. La MMC può costituire un rischio di patologie da sovraccarico biomeccanico, in particolare dorsolombari nei seguenti casi: il carico è troppo pesante; è ingombrante o difficile da afferrare; è in equilibrio instabile o il suo contenuto rischia di spostarsi; è collocato in una posizione tale per cui deve essere tenuto o maneggiato a una certa distanza dal tronco o con una torsione o inclinazione del tronco; 43 può, a motivo della struttura esterna e/o della consistenza, comportare lesioni per il lavoratore, in particolare in caso di urto.

Movimentazione manuale dei carichi (MMC) 44 2. SFORZO FISICO RICHIESTO. Lo sforzo fisico può presentare rischi di patologie da sovraccarico biomeccanico, in particolare dorso-lombari nei seguenti casi: è eccessivo; può essere effettuato soltanto con un movimento di torsione del tronco, schiena flessa; può comportare un movimento brusco del carico; è compiuto col corpo in posizione instabile, distanza eccessiva del carico dal tronco.

Movimentazione manuale dei carichi (MMC) 3. CARATTERISTICHE DELL’AMBIENTE DI LAVORO. Le caratteristiche dell’ambiente di lavoro possono aumentare le possibilità di rischio di patologie da sovraccarico biomeccanico, in particolare dorso-lombari nei seguenti casi: lo spazio libero, in particolare verticale, è insufficiente per lo svolgimento dell’attività richiesta; il pavimento è ineguale, quindi presenta rischi di inciampo o è scivoloso; il posto o l’ambiente di lavoro non consentono al lavoratore la movimentazione manuale di carichi a un’altezza di sicurezza o in buona posizione; il pavimento o il piano di lavoro presenta dislivelli che implicano la manipolazione del carico a livelli diversi, presenza di scale; il pavimento o il punto di appoggio sono instabili; 45 la temperatura, l’umidità o la ventilazione sono inadeguate.

Movimentazione manuale dei carichi (MMC) 4. ESIGENZE CONNESSE ALL’ATTIVITA’. L’attività può comportare un rischio di patologie da sovraccarico biomeccanico, in particolare dorso-lombari se comporta una o più delle seguenti esigenze: sforzi fisici che sollecitano in particolare la colonna vertebrale, troppo frequenti o troppo prolungati; pause e periodi di recupero fisiologico insufficienti; distanze troppo grandi di sollevamento, di abbassamento o di trasporto; 46 un ritmo imposto da un processo che non può essere modulato dal lavoratore, frequenze, tempi di sollevamento, ecc.

Movimentazione manuale dei carichi (MMC) 5. FATTORI INDIVIDUALI DI RISCHIO. Fatto salvo quanto previsto dalla normativa vigente in tema di tutela e sostegno della maternità e di protezione dei giovani sul lavoro, il lavoratore può correre un rischio nei seguenti casi: inidoneità fisica a svolgere il compito in questione tenuto altresì conto delle differenze di genere e di età; indumenti, calzature o altri effetti personali inadeguati portati dal lavoratore; insufficienza o inadeguatezza delle conoscenze o della formazione o dell’addestramento 47
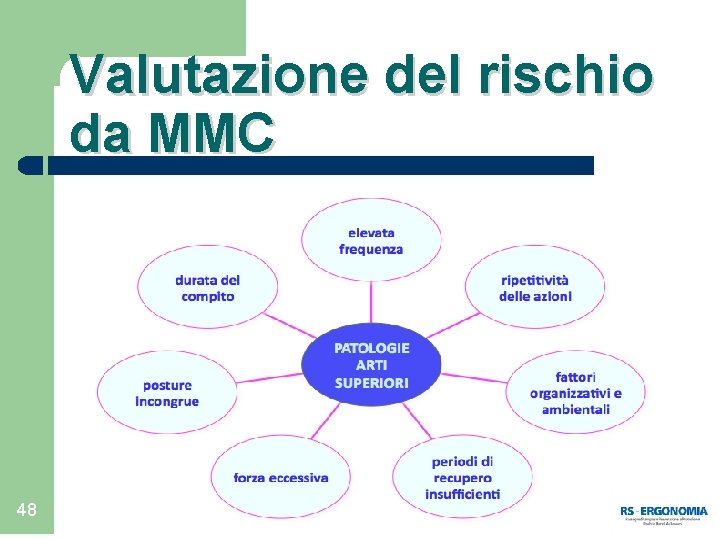
Valutazione del rischio da MMC 48

Pesi ragionevolmente accettabili per il sollevamento occasionale di carichi senza una tecnica particolare Maschi adulti 25 Kg Femmine adulte 20 Kg Maschi adolescenti 20 Kg Femmine adolescenti 15 Kg 49
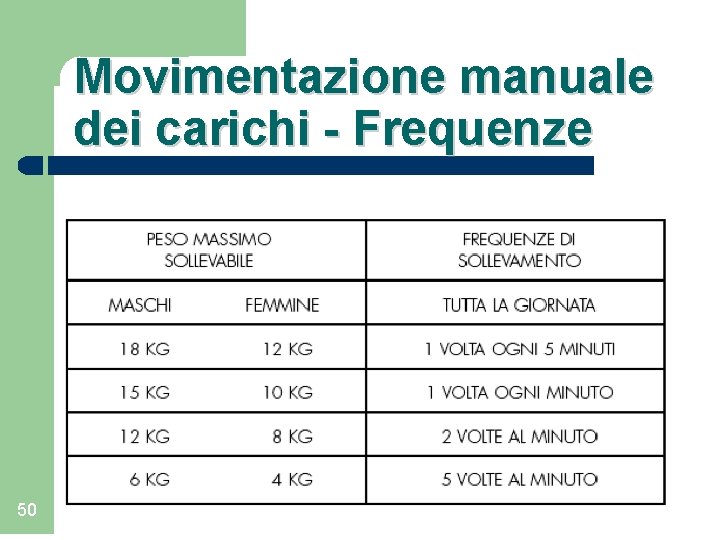
Movimentazione manuale dei carichi - Frequenze 50

Movimentazione manuale dei carichi: Indice NIOSH Se il peso movimentato è sotto i 3 Kg non vi è movimentazione di carichi 51 Se il peso è uguale o superiore ai 3 Kg lo sforzo richiesto deve essere valutato

METODO NIOSH (National Institute of Safety Health – USA 1993) Il metodo NIOSH partendo da un peso ideale sollevabile in condizioni ideali, considera sfavorevoli fattori quali: l’altezza, la dislocazione, la distanza dal corpo, la frequenza, l’asimmetria, la presa, trattati come fattori demoltiplicativi. Viene calcolato il rapporto tra il peso effettivamente sollevato e il “peso limite raccomandato”, attraverso il quale si ottiene un indicatore sintetico di rischio (<0, 75 = assenza di 52 rischio; 0, 75 – 1 = situazione ai limiti del rischio; >1= rischio).
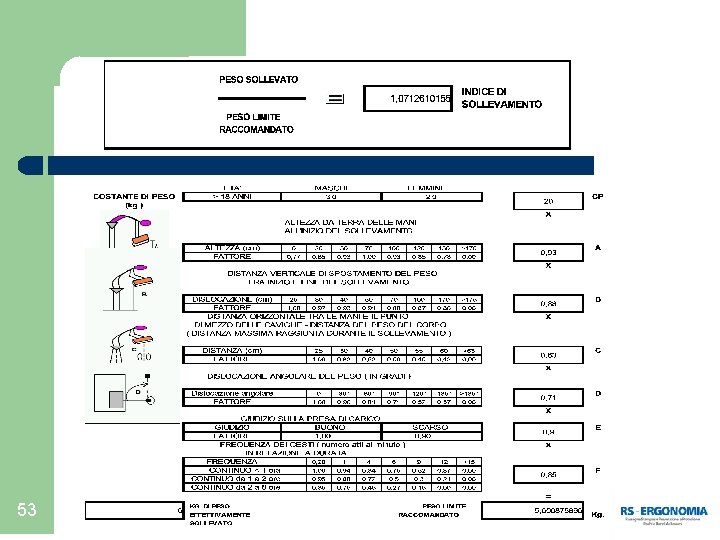
53
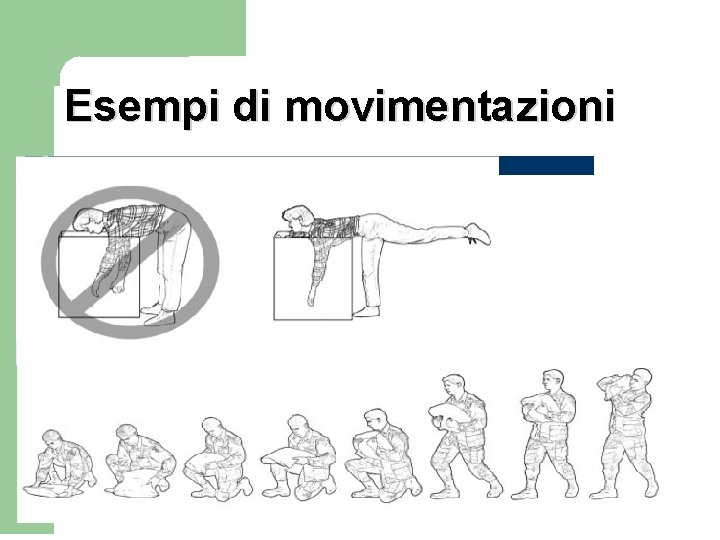
Esempi di movimentazioni 54

Esempi di movimentazioni 55

Il MAPO index (Movimentazione e Assistenza Pazienti Ospedalizzati) ha lo scopo di individuare livelli di rischio (alto, medio, trascurabile). Si basa sull’attribuzione di coefficienti numerici ai diversi fattori di rischio, comprendenti carico assistenziale (pazienti non o poco collaboranti), disponibilita di attrezzature (sollevapazienti, ausili minori, carrozzine), caratteristiche degli ambienti (camere di degenza, servizi igienici), svolgimento di corsi di formazione/addestramento. La valutazione consta nell’attribuzione di un certo peso ai diversi fattori da cui deriva il calcolo dell’indice e la posizione nei tre livelli: 0 – 1, 5= rischio trascurabile, 1, 51 – 5= rischio medio, >5= rischio alto. 56

Calcolo del MAPO= ( NC/OP x FS + PC/OP x FA) x FC x FAMB x FF dove: - NC/OP = Rapporto fra pazienti non collaboranti ed operatori presenti nei tre turni; - PC/OP = Rapporto fra pazienti parzialmente collaboranti ed operatori presenti nei tre turni; - FS = Fattore sollevatori; - FA = Fattore ausili minori; - FC = Fattori carrozzine; - FAMB = Fattore ambientale; - FF = Fattore formazione. Se MAPO: 0 -1, 5 rischio trascurabile 1, 51 -5 rischio medio 57 >5 rischio alto

Rischi caratteristici del lavoro d'ufficio o assimilabili LAVORO AL VDT Articolo 173 - Definizioni il lavoratore che utilizza un’attrezzatura munita di videoterminali, in modo sistematico o abituale, per venti ore settimanali, dedotte le interruzioni di cui all’articolo 175. Articolo 174 - Obblighi del datore di lavoro Il datore di lavoro, analizza i posti di lavoro con particolare riguardo: a) ai rischi per la vista e per gli occhi; b) ai problemi legati alla postura ed all’affaticamento fisico o mentale; c) alle condizioni ergonomiche e di igiene ambientale. 58

Lavoro ai VDT Articolo 175 - Svolgimento quotidiano del lavoro In assenza di una disposizione contrattuale, il lavoratore ha diritto ad una pausa di quindici minuti ogni centoventi minuti di applicazione continuativa al videoterminale. Articolo 176 - Sorveglianza sanitaria 1. I lavoratori sono sottoposti alla sorveglianza sanitaria con particolare riferimento: a) ai rischi per la vista e per gli occhi; b) ai rischi per l’apparato muscolo-scheletrico. 59
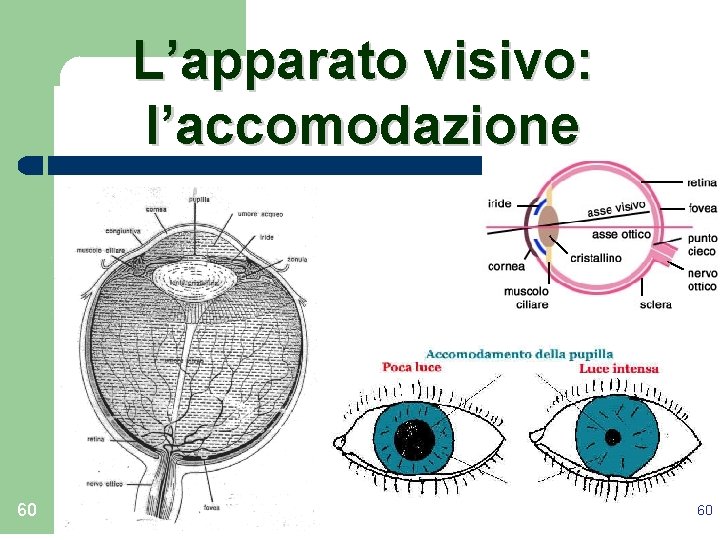
L’apparato visivo: l’accomodazione 60 60
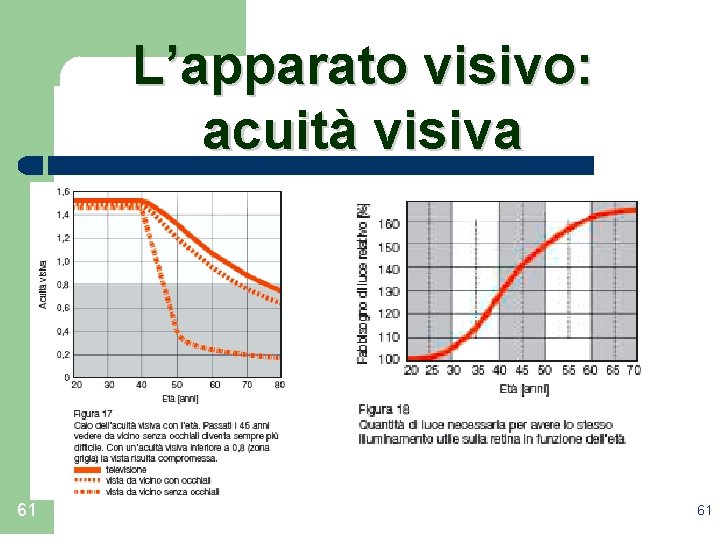
L’apparato visivo: acuità visiva 61 61 Prof. Piero Cutilli

Disturbi all’apparato visivo 62 astenopia, bruciore, lacrimazione, secchezza, stanchezza alla lettura, pesantezza, visione sdoppiata, ecc. 62

Disturbi visivi Prodotti essenzialmente da una serie di concause: 63 Età Difetti visivi mal corretti Costrittività visiva Illuminazione non corretta Collocazione del monitor non corretto rispetto alle fonti luminose naturali ed artificiali Contrasti non adeguati Software non adeguato Hardware insoddisfacente 63

Fattori ambientali: Illuminazione Qualità della visione livello di illuminamento, temperatura di colore, distribuzione della luce, abbagliamenti/riflessi, contrasti non adeguati, età della persona Rischi abbagliamenti temporanei, astenopie, cefalee, 64 diminuzione della concentrazione 64
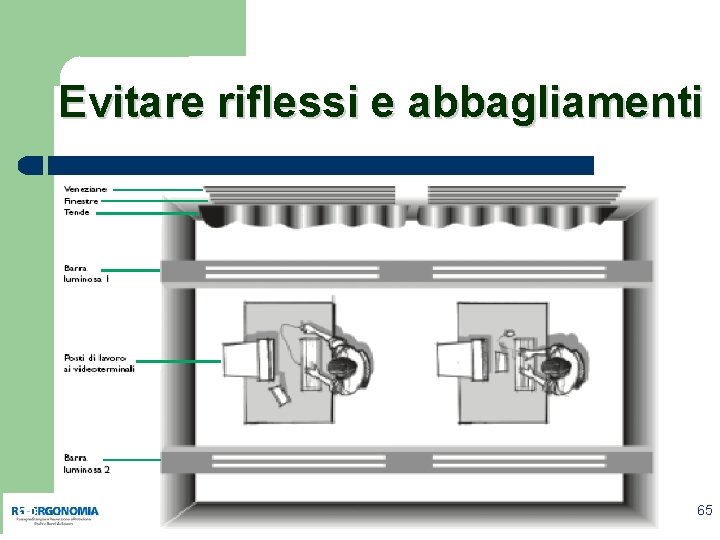
Evitare riflessi e abbagliamenti 65 65

Posizionare lo schermo parallelamente alla finestra 66 66 i

Aspetti posturali Postura Atteggiamento, abituale del corpo umano, dovuto alla contrazione di muscoli scheletrici che agiscono contro la gravità Riflessi posturali Riflessi muscolari che dipendono dalla posizione del corpo nella spazio, o di una determinata parte del corpo rispetto al resto 67
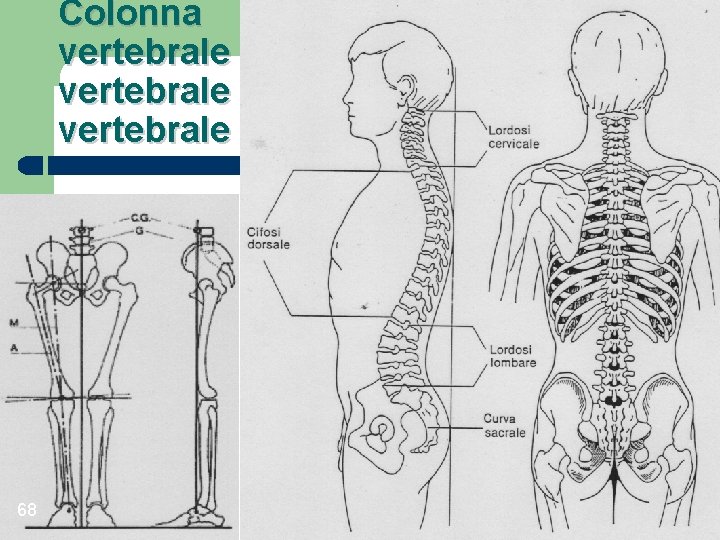
Colonna vertebrale 68
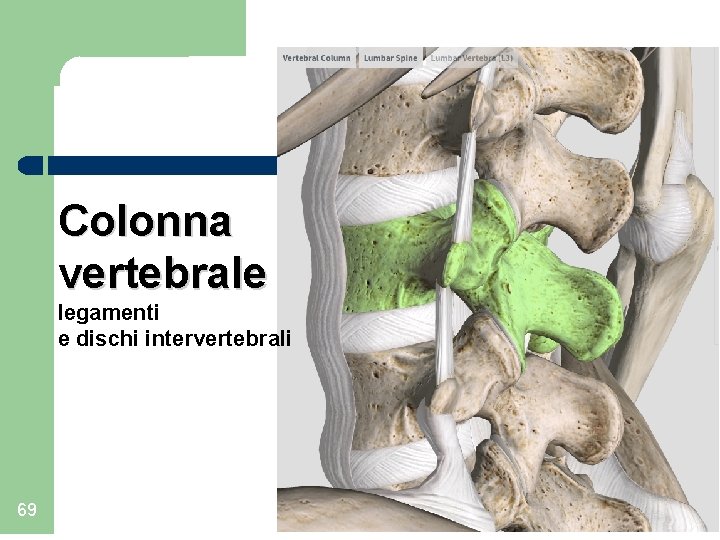
Colonna vertebrale legamenti e dischi intervertebrali 69
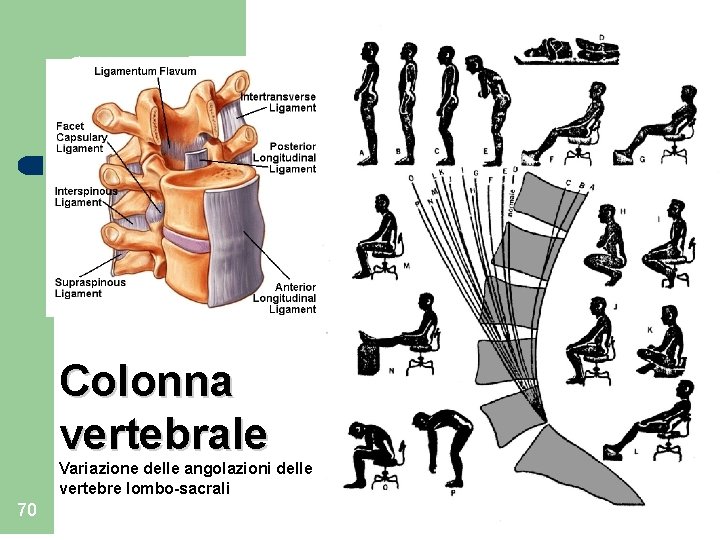
Colonna vertebrale Variazione delle angolazioni delle vertebre lombo-sacrali 70

Principali disturbi che possono comparire 71 71
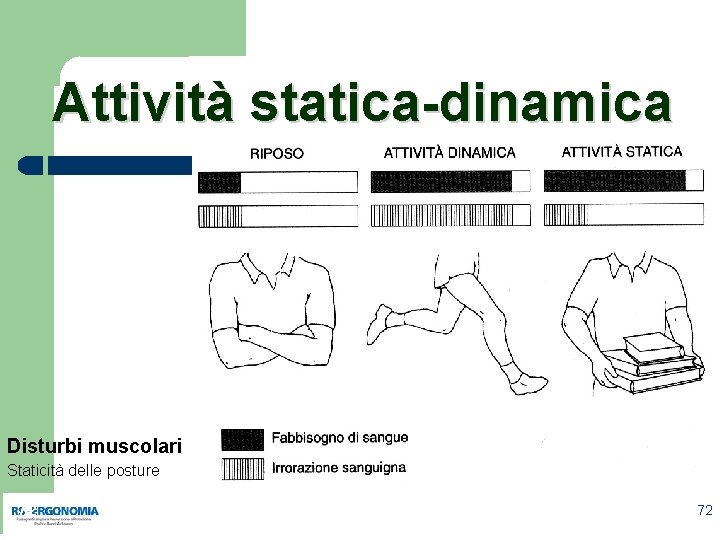
Attività statica-dinamica Disturbi muscolari Staticità delle posture 72 72
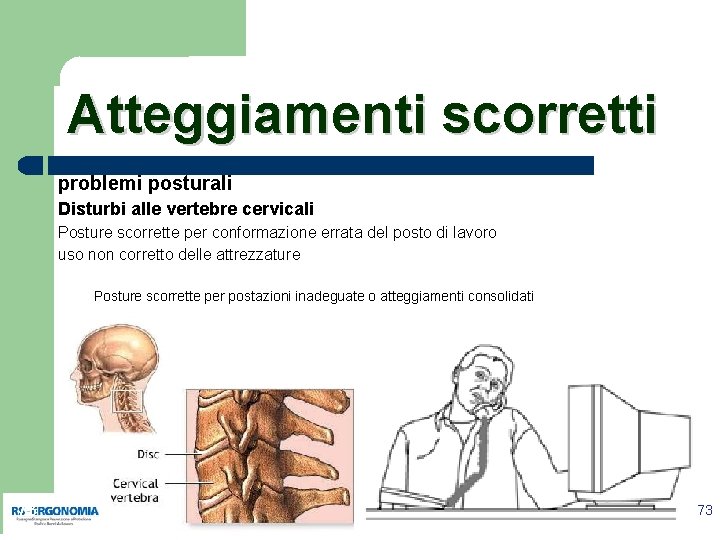
Atteggiamenti scorretti problemi posturali Disturbi alle vertebre cervicali Posture scorrette per conformazione errata del posto di lavoro uso non corretto delle attrezzature Posture scorrette per postazioni inadeguate o atteggiamenti consolidati 73 73

Atteggiamenti scorretti Problemi posturali Posture scorrette per postazioni inadeguate o atteggiamenti consolidati 74 74

Atteggiamenti scorretti Problemi posturali Posture scorrette per postazioni inadeguate o atteggiamenti consolidati tastiera troppo vicina 75 tastiera troppo lontana 75

Posizionare correttamente schermo, tastiera e documenti Posizione della testa Postura del tronco Postura delle spalle e delle braccia Postura delle braccia e delle mani Postura delle gambe 76 76

Ergonomia e VDT Problemi posturali 77 77

Regolare altezza della sedia e profondità del sedile 78 78
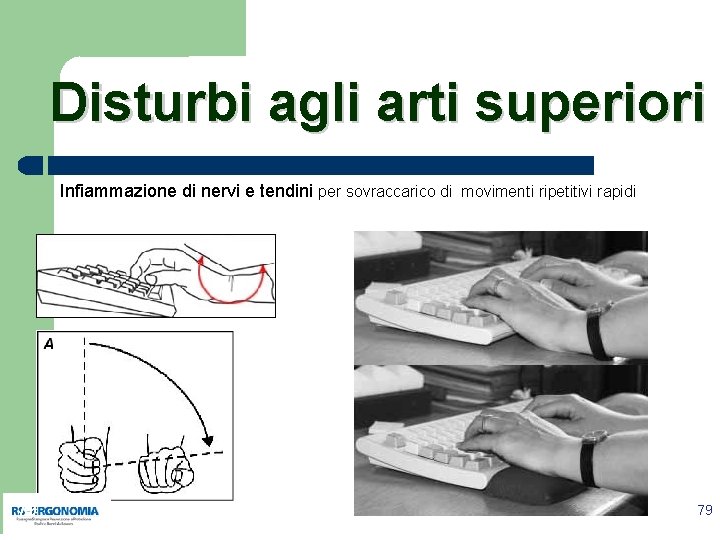
Disturbi agli arti superiori Infiammazione di nervi e tendini per sovraccarico di movimenti ripetitivi rapidi 79 79

Sistemi di input Disturbi agli arti superiori Infiammazione di nervi e tendini per sovraccarico di movimenti ripetitivi rapidi SISTEMI DI INPUT 80 80

Fare movimento e pause regolari Non stare seduti sempre nella stessa posizione: cambiare la posizione a intervalli regolari fare pause di qualche minuto per sgranchire le gambe e fare qualche esercizio di stretching Ripartizione ideale: 60% seduti = circa 5 ore - 30% in piedi = circa 2½ ore 10% in movimento = circa 50 minuti 81

Lenti progressive in caso di presbiopia Le lenti progressive standard non sono adatte per il lavoro al videoterminale. Obbligano a piegare la nuca all'indietro. Soluzione: lenti per videoterminale! schermo: zona intermedia vicinanza 82

Rischi Psico-sociali 83 Quali sono secondo Lei i principali fattori di stress presenti nel suo lavoro? Cosa ritiene si dovrebbe fare per ridurre lo stress presente nel suo lavoro? Ritiene di avere disturbi derivanti dalle situazione di stress che subisce? Secondo Lei, a chi ci si deve rivolgere se si ritiene di avere disturbi dovuti a stress da lavoro?

Obiettivo della valutazione dello SLC La valutazione non deve prendere in considerazione i singoli lavoratori (non vuole individuare se e chi soffre di stress) ma gruppi omogenei di lavoratori. Scopo della valutazione è indicare la presenza di fattori di rischio, non necessariamente il lavoratore esposto a quei fattori di rischio svilupperà disturbi correlati agli specifici fattori. Compito di chi fa la valutazione dello SLC è di verificare se nella situazione sotto analisi sono presenti, o comunque vengano percepiti, quei fattori che secondo la letteratura scientifica, in parte indicati dalla Commissione consultiva, possono determinare situazioni stressogene (mancanza di benessere psico-fisico e integrità complessiva della persona). Non deve indagare se tra i lavoratori ci sono individui stressati. 8 4

COS'E' LO STRESS LAVOROCORRELATO? REAZIONI FISICHE ED EMOTIVE DANNOSE CHE SI MANIFESTANO QUANDO LE RICHIESTE LAVORATIVE NON SONO COMMISURATE ALLE CAPACITA’, RISORSE O ESIGENZE DEL LAVORATORE. Lo stress lavoro - correlato si manifesta quando le persone PERCEPISCONO uno squilibrio tra “le richieste avanzate nei loro confronti e le capacità e le risorse a loro disposizione per far fronte a tali richieste” Lo stress, quando è prolungato nel tempo, diventa un rischio per la salute personale e per la sicurezza propria e degli altr. I. 8 5

Eventi sentinella, rivelatori di criticità Indici infortunistici, assenze per malattie, turnover, procedimenti e sanzioni, segnalazioni del medico competente, specifiche e frequenti lamentele formalizzate da parte dei lavoratori. Da valutare sulla base di parametri omogenei individuati internamente all'azienda (es. trend indici infortunistici rilevati in azienda). 8 6

Fattori di stress legati al contesto di lavoro Ruolo nell'organizzazione: ambiguità di ruolo, conflitti di ruolo, responsabilità per le persone; Autonomia decisionale e controllo: bassa partecipazione ai processi decisionali, carenza di controllo sul lavoro; Relazioni interpersonali al lavoro: isolamento fisico o sociale, rapporti limitati con i superiori, conflitti interpersonali, carenza di supporto organizzativo; Evoluzione e sviluppo di carriera: blocco carriera, mancanza/eccesso promozioni, scarsa retribuzione, insicurezza del lavoro, basso valore sociale del lavoro, ambizioni deluse; Cultura organizzativa: scarsa comunicazione, bassi livelli di sostegno nella risoluzione dei problemi e sviluppo personale, carenza nella definizione degli obiettivi organizzativi, stile di 8 leadership, Interfaccia famiglia/lavoro. 7

Fattori di stress legati al contenuto del lavoro Ambiente di lavoro e attrezzature: condizioni fisiche di lavoro, problemi di affidabilità, disponibilità, appropriatezza, manutenzione o riparazione di attrezzature e impianti; Carichi e ritmi di lavoro: sovraccarico o sottocarico di lavoro, carenza di controllo sul ritmo, alti livelli di pressione temporale; Orari di lavoro e turni: lavoro a turni, orari di lavoro rigidi, imprevedibili, eccessivamente lunghi o che alterano i ritmi sociali; Pianificazione dei compiti: monotonia, cicli di lavoro brevi, lavori frammentati o privi di significato, sottoutilizzazione, incertezza elevata, non corrispondenza tra le competenze dei lavoratori e i requisiti professionali richiesti. 8 8

MAPPE GREZZE ospedale romano 68% Sovraccarico di lavoro/Mancanza di personale non ci si può ammalare/assegnazione di compiti diversi contemporaneamente 43% Rapporti con colleghi e superiori/pressioni dei superiori/ manca il lavoro d'equipe 32% Timore di perdere il lavoro/stipendio non puntuale 25% Turni di lavoro/doppi turni 21% Timore di commettere errori 14% Contatto con il dolore e la morte/senso di impotenza/i bambini malati 11% Contatto con l'utenza/Il paziente ha ricevuto informazioni 8 errate od insufficienti 9

MAPPE GREZZE USLL 7 Conegliano Carichi di lavoro 42% Rapporti interpersonali/mancanza collaborazione/rispetto/rapporti gerarchici di 33% Disposizioni poco chiare/ mancanza di comunicazione/ ascolto/ qualità dei dirigenti 30% Ambienti di lavoro (spazi-rumore-finestre)/Risorse strumentali 19% Rapporti con gli utenti/familiari 16% Discrezionalità nelle valutazioni del personale/assegnazione dei compiti 14% Turni/orari di lavoro 14% Od. L/Variabilità/Routine/ Complessità 9 0 12%

EFFETTI SULLA SALUTE E SICUREZZA DELLO STRESS UN’ESPOSIZIONE PROLUNGATA ALLO STRESS PUÒ RIDURRE L’EFFICIENZA SUL LAVORO E CAUSARE PROBLEMI DI SALUTE Disturbi digestivi Disturbi del sonno Ritmo rallentato Insicurezza Irritabilità Difficoltà a prendere decisioni Errori frequenti Preoccupazione Difficoltà a concentrarsi 9 1
Azioni propedeutiche al processo di valutazione Iniziative di informazione e sensibilizzazione Costituzione del team di valutazione Scelta della metodologia di valutazione Formazione dei soggetti valutatori Individuazione dei gruppi omogenei/partizioni organizzative Definizione delle modalità con cui sentire i RLS e/o i lavoratori 9 2
Il processo di valutazione dello SLC Circolare del Ministero del lavoro (18 novembre 2010) livello minimo di attuazione dell'obbligo Valutazione preliminare Individuazione e attuazione degli interventi correttivi Verifica dell’efficacia degli interventi attuati Valutazione approfondita Individuazione e attuazione di ulteriori interventi correttivi Monitoraggio e aggiornamento della valutazione 9 3

Rischio di aggressioni o di minacce 94 Dove esiste la possibilità di venire in contatto con pazienti psichiatrici, tossicodipendenti e comunque con pazienti e parenti in stato di agitazione (strutture ospedaliere e pronto soccorsi). Seguire le istruzioni che vengono fornite dalla struttura presso la quale si opera. Evitare di rimanere soli all'interno della struttura, durante la propria attività deve sempre essere presente almeno un altro operatore dell'azienda ospitante. E' sconsigliabile indossare collane e recare con se oggetti che potrebbero essere utilizzati per produrre lesioni.

Rischio di aggressioni o di minacce 95 Nel caso ci si trovi di fronte ad un tentativo di aggressione o di minaccia, si dovrà evitare di avere reazioni che possano alimentare i comportamenti aggressivi. Rivolgersi immediatamente ai responsabili della struttura presso la quale ci si trova, e denunciare i fatti accaduti, non debbono essere taciuti comportamenti aggressivi o minacciosi subiti. Il comportamento violento avviene spesso secondo una progressione che, partendo dall’uso di espressioni verbali aggressive, impiego di gesti violenti, minacce, spinta, arriva fino a gesti estremi. La conoscenza di tale progressione può consentire al personale di comprendere quanto accade ed interrompere il corso degli eventi.

I luoghi di lavoro a) i luoghi di lavoro siano conformi ai requisiti di cui all’all. IV b) le vie di circolazione interne o all’aperto che conducono a uscite o ad uscite di emergenza e le uscite di emergenza siano sgombre allo scopo di consentirne l’utilizzazione in ogni evenienza; c) i luoghi di lavoro, gli impianti e i dispositivi vengano sottoposti a regolare manutenzione tecnica e vengano eliminati, quanto più rapidamente possibile, i difetti rilevati che possano pregiudicare la sicurezza e la salute dei lavoratori; d) i luoghi di lavoro, gli impianti e i dispositivi vengano sottoposti a regolare pulitura, onde assicurare condizioni igieniche adeguate; 96 e) gli impianti e i dispositivi di sicurezza, destinati alla prevenzione o all’eliminazione dei pericoli, vengano sottoposti a regolare manutenzione e al controllo del loro funzionamento.

Locali sotterranei o semisotterranei 1. È vietato destinare al lavoro locali chiusi sotterranei o semisotterranei. 2. In deroga, possono essere destinati al lavoro locali chiusi sotterranei o semisotterranei, quando ricorrano particolari esigenze tecniche. In tali casi il datore di lavoro provvede ad assicurare idonee condizioni di aerazione, di illuminazione e di microclima. 97 3. L’organo di vigilanza può consentire l’uso dei locali chiusi sotterranei o semisotterranei anche per altre lavorazioni per le quali non ricorrono le esigenze tecniche, quando dette lavorazioni non diano luogo ad emissioni di agenti nocivi, sempre che siano rispettate le norme del presente decreto legislativo e si sia provveduto ad assicurare le condizioni di cui al comma 2

ATTREZZATURE DI LAVORO Requisiti di sicurezza Le attrezzature di lavoro messe a disposizione dei lavoratori devono essere conformi alle specifiche disposizioni legislative e regolamentari di recepimento delle Direttive comunitarie di prodotto. Le attrezzature di lavoro costruite in assenza di disposizioni legislative e regolamentari, e quelle messe a disposizione dei lavoratori antecedentemente all’emanazione di norme legislative e regolamentari di recepimento delle Direttive comunitarie di prodotto, devono essere conformi ai requisiti generali di sicurezza. 98 Le attrezzature di lavoro, idonee e adeguate al lavoro da svolgere, devono essere utilizzate conformemente alle disposizioni legislative di recepimento delle Direttive comunitarie.

ATTREZZATURE DI LAVORO Il DL prende le misure necessarie affinché le attrezzature di lavoro siano: 1) installate ed utilizzate in conformità alle istruzioni d’uso; 2) oggetto di idonea manutenzione al fine di garantire nel tempo la permanenza dei requisiti di sicurezza e siano corredate, ove necessario, da apposite istruzioni d’uso e libretto di manutenzione; 3) assoggettate alle misure di aggiornamento dei requisiti minimi di sicurezza. il DL provvede, affinché per ogni attrezzatura di lavoro messa a disposizione, i lavoratori incaricati dell’uso dispongano di ogni necessaria informazione e istruzione e ricevano una formazione e un addestramento adeguati, relativamente: a) alle condizioni di impiego delle attrezzature; b) alle situazioni anormali prevedibili. 99

RACCOMANDAZIONE PER LA PREVENZIONE DEGLI EVENTI AVVERSI CONSEGUENTI AL MALFUNZIONAMENTO DEI DISPOSITIVI MEDICI/APPARECCHI ELETTROMEDICALI. Ministero del Lavoro raccomandazione n. 9, aprile 2009 L’attività di manutenzione delle tecnologie biomediche sta evolvendo da una concezione di ripristino delle apparecchiature non funzionanti, verso una vera e propria funzione manageriale volta alla riduzione dei rischi connessi all’uso dei dispositivi medici, alla diminuzione dei tempi di inutilizzo, alla prevenzione dei guasti ed alla garanzia della qualità delle prestazioni erogate. In tal modo si ottimizza la durata fisiologica del bene contribuendo al miglioramento continuo del percorso assistenziale del paziente. • Art. 15, c. 1 del D. Lgs 81/08: “Le misure generali di tutela della salute e della sicurezza dei lavoratori nei luoghi di lavoro sono (…) la regolare manutenzione di ambienti, attrezzature, macchine ed impianti …”. 10 0 • Art. 71, c. 4 del D. Lgs 81/08: “Il datore di lavoro prende le misure necessarie affinché le attrezzature di lavoro siano installate ed utilizzate in conformità alle istruzioni d’uso oggetto di idonea manutenzione al fine di garantire nel tempo la rispondenza ai requisiti di sicurezza. . . e siano corredate, ove necessario, da apposite istruzioni d’uso e libretto di manutenzione”.

RACCOMANDAZIONE PER LA PREVENZIONE DEGLI EVENTI AVVERSI CONSEGUENTI AL MALFUNZIONAMENTO DEI DISPOSITIVI MEDICI/APPARECCHI ELETTROMEDICALI. • Paragrafo “Gestione delle risorse tecnologiche” del DPR 14 gennaio 1997: “Deve esistere un piano per la manutenzione ordinaria e straordinaria delle apparecchiature biomediche; tale piano deve essere documentato per ciascuna apparecchiatura e reso noto ai diversi livelli operativi”…. • Art. 3 del D. Lgs. 46/97: “I dispositivi possono essere immessi in commercio o messi in servizio unicamente se rispondono ai requisiti prescritti. . . , sono correttamente forniti e installati, sono oggetto di un’adeguata manutenzione e sono utilizzati in conformità della loro destinazione”. 10 1 • All. I, punto 13. 6 del D. Lgs. 46/97: “Le istruzioni per l’uso devono contenere…. d) tutte le informazioni che consentono di verificare se un dispositivo è installato correttamente e può funzionare in maniera adeguata e sicura, nonché le informazioni riguardanti la natura e la frequenza delle operazioni di manutenzione e di taratura necessarie per garantire costantemente il buon funzionamento e la sicurezza del dispositivo”.

Azioni da intraprendere, finalizzate alla riduzione degli incidenti e mancati incidenti associati all’utilizzo dei dispositivi medici Istituzionalizzazione di una funzione aziendale specificatamente preposta al governo del patrimonio tecnologico biomedico. E’ fondamentale che il responsabile per la funzione aziendale specificatamente preposta al governo del patrimonio tecnologico biomedico, preferibilmente interno e dipendente della struttura sanitaria, abbia un’esperienza comprovata e specifica nel campo della gestione delle tecnologie biomediche. E’ opportuno che tale figura sia in possesso della laurea specialistica in Ingegneria Clinica o in Ingegneria Biomedica, o di laurea specialistica ad indirizzo biomedico, completata da una fase di Specializzazione o da un Master specifico. Centralizzazione di tutte le richieste di intervento tecnico sugli apparecchi elettromedicali per guasti e/o malfunzionamenti. Attivazione del protocollo di monitoraggio degli eventi sentinella. Svolgimento dell’attività di manutenzione e delle verifiche periodiche di sicurezza e dei controlli di qualità e prove funzionali. Manutenzione del software associato ai dispositivi medici/apparecchi elettromedicali. 10 2 Le Direzioni che decidano di non utilizzare la Raccomandazione devono predisporre una propria procedura per la corretta manutenzione degli apparecchi elettromedicali.

Elettrobisturi: pericoli per il paziente USTIONI: a causa di un contatto inadeguato dell’elettrodo neutro o di percorsi secondari della corrente funzionale l’elettrobisturi può provocare ustioni al paziente. Se l’elettrodo neutro ha una superficie di contatto insufficiente o non omogenea, la densità di corrente può infatti raggiungere valori pericolosi fino a provocare ustioni al paziente. Questi essendo anestetizzato non può reagire e la gravità dell’ustione aumenta per il protrarsi del fenomeno nel tempo. PERICOLO DI INCENDIO: anestetici, solventi e disinfettanti infiammabili possono essere facilmente innescati dall’elettrobisturi. Scintille prodotte dall’elettrobisturi possono inoltre incendiare cotone e garze impregnate di ossigeno o di sostanze medicali infiammabili. 10 3

Rischio elettrico A seguito della valutazione del rischio elettrico il datore di lavoro adotta le misure tecniche ed organizzative necessarie ad eliminare o ridurre al minimo i rischi presenti, ad individuare i dispositivi di protezione collettivi ed individuali necessari alla conduzione in sicurezza del lavoro ed a predisporre le procedure di uso e manutenzione atte a garantire nel tempo la permanenza del livello di sicurezza. 10 4 Il datore di lavoro prende, altresì, le misure necessarie affinché le procedure di uso e manutenzione siano predisposte ed attuate tenendo conto delle disposizioni legislative vigenti, delle indicazioni contenute nei manuali d'uso e manutenzione delle apparecchiature ricadenti nelle direttive specifiche di prodotto e di quelle indicate nelle pertinenti norme tecniche.

Rischio elettrico 10 5 Contatto diretto. Toccando, ad esempio, due contatti di una presa (fili elettrici scoperti) il corpo umano è sottoposto al passaggio di una corrente elettrica, provocando una "scossa elettrica", che produce una sensazione dolorosa, è sempre pericolosa e talvolta mortale. Contatto indiretto. Con parti normalmente non in tensione (l’involucro di una apparecchiatura, di uno strumento etc. che normalmente è isolato e non in contatto con elementi in tensione) per un guasto interno o per la perdita di isolamento; tali contatti sono i più pericolosi. In questi casi toccando l’involucro dell’apparecchio guasto, il corpo umano è sottoposto al passaggio di una corrente verso terra, sempre che il corpo non sia adeguatamente isolato dal suolo. Incendio di origine elettrica. Dovuto ad una anomalia dell’impianto elettrico che causa l’innesco della combustione (sovraccarico, sotto dimensionamento dei cavi elettrici, etc. ).

Correnti di dispersione Da ogni apparecchio elettrico fluisce una piccola corrente tramite l’impedenza d’isolamento. Si definiscono tre correnti di dispersione: 1. Corrente di dispersione verso terra; 2. Corrente di dispersione sull’involucro; 3. Corrente di dispersione nel paziente. Si distinguono tre tipi di parti applicate: 1. Tipo B: parte applicata con correnti di dispersione ridotta; 2. Tipo BF: parte applicata isolata da terra, di sicurezza maggiore del tipo B; 3. Tipo CF: parte applicata isolata da terra con le massime garanzie di sicurezza (maggiori della BF), adatta per applicazione diretta al cuore del paziente. 10 6

Le verifiche di sicurezza elettrica su apparecchi elettromedicali Da eseguirsi, con cadenze periodiche (almeno annuale) o tutte le volte che l’attrezzatura viene riparata o modificata. Per ogni apparecchio elettromedicale verificato verrà redatta una scheda con la registrazione di tutti i dati relativi alla gestione tecnica del bene: 1. Descrizione alimentazione elettrica: spina, fusibile, cavo, connessione varie. 2. Descrizione caratteristiche costruttive: parte applicata, classe, tipo, protezioni, serigrafie, norme particolari. 3. Descrizione dati di targa: costruttore, importatore, modello, matricola, numero di inventario, potenza assorbita, tensione. 4. Descrizione ubicazione: struttura, reparto, locale. 5. Registrazione dei valori misurati. 6. Attestazione di conformità o di non aderenza alla norma specificata. 10 7 7. Interventi necessari per il ripristino della norma. 8. Indicazione per la sostituzione del bene.

I rischi da interferenza I rischi derivanti da interferenze sono i rischi derivanti dall'intervento di una ditta esterna nell'unità produttiva; rischi dovuti al contatto possibile con macchinari, sostanze ed altri fonti di pericolo o dal concomitante operare delle maestranze. Generalmente, tali condizioni di rischio si verificano durante gli interventi estemporanei di manutenzione a macchinari, impianti o infrastrutture. 10 8 Allo scopo di valutare ed eliminare tali pericoli per i lavoratori, l'art. 26 del D. Lgs. 81/2008 stabilisce che l'azienda committente è tenuta contattare la ditta scelta per l'intervento, allo scopo di concordare e compilare il DUVRI.

Mancati infortuni (Near Miss) Se un lavoratore si rende conto che un manutentore sta lavorando in altezza abbandonando il martello su di un piano senza alcuna protezione per la caduta dell’attrezzo: - potrà segnalare la situazione come potenziale rischio o situazione pericolosa; - ma se il martello cade e “fortunatamente” non colpisce nessuno questo diventa un incidente, un evento che poteva avere conseguenze anche letali e pertanto assume la connotazione di mancato infortunio “near miss”; - il mancato rispetto dei requisiti di legge, dei regolamenti, delle procedure, ecc. rappresentano delle non conformità. 10 9

Rilevazione di situazione pericolosa – incidente – non conformità 1. Sapresti indicare situazioni critiche a rischio di infortunio di cui hai esperienza diretta o che ti sono state riferite dai tuoi colleghi? 2. Azioni da intraprendere (correttive/preventive) 11 0

Grazie per l'attenzione 11 1
- Slides: 111