I disturbi di personalit nel setting ambulatoriale del

I disturbi di personalità nel setting ambulatoriale del MMG : come riconoscerli, che fare. Michele Sanza Direttore Unità Operativa Ser. T Azienda USL della Romagna michele. sanza@auslromagna. it Michele Sanza 1

Definizione di Disturbo di Personalità • Un disturbo della personalità è rappresentato da un pattern duraturo di esperienze e comportamenti interiori che deviano notevolmente dalle aspettative culturali dell’individuo. • E’ pervasivo e inflessibile, e il suo inizio si verifica durante il periodo adolescenziale o nell’età adulta, stabilendosi nel tempo e provocando disturbi o alterazioni. • 1. 2. 3. 4. Si manifesta in due o più delle seguenti aree: Cognizioni Emozioni Funzionamento interpersonale Controllo degli impulsi 2

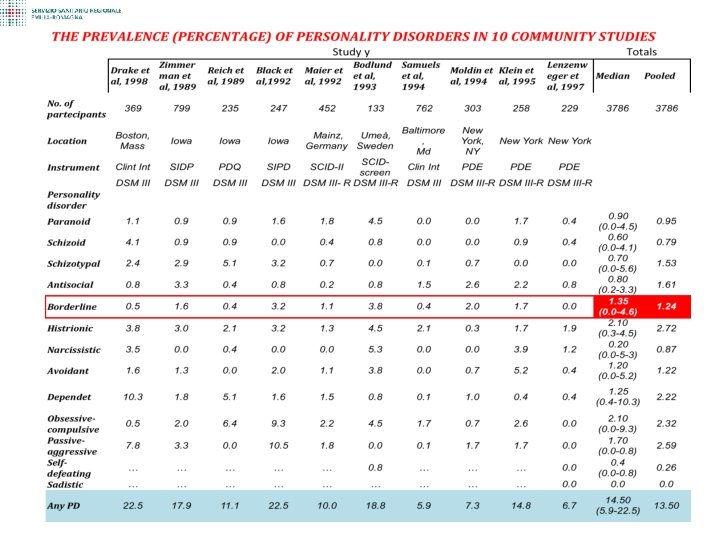
Epidemiologia • I Disturbi di Personalità sono condizioni molto diffuse nella popolazione generale e nei Servizi Sanitari • Spesso esprimono una domanda di cura ai Servizi di Salute Mentale • Sono frequenti le associazioni con altri disturbi mentali: – – Disturbi affettivi Disturbo da Uso di Sostanze Disturbi del Comportamento Alimentare Disturbo Post Traumatico da Stress 3

I tre gruppi di Disturbi di Personalità Gruppo A Gruppo B Gruppo C Paranoide Borderline Ossessivo Compulsivo Schizoide Antisociale Evitante Schizotipico Istrionico Dipendente Narcisistico 4
5
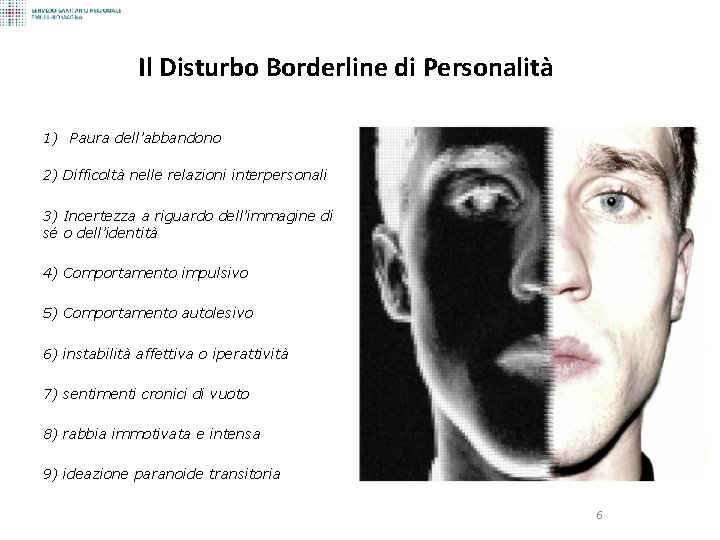
Il Disturbo Borderline di Personalità 1) Paura dell’abbandono 2) Difficoltà nelle relazioni interpersonali 3) Incertezza a riguardo dell’immagine di sé o dell’identità 4) Comportamento impulsivo 5) Comportamento autolesivo 6) instabilità affettiva o iperattività 7) sentimenti cronici di vuoto 8) rabbia immotivata e intensa 9) ideazione paranoide transitoria 6

Caratteristiche generali del Disturbo Borderline di personalità • Il disturbo borderline di personalità si struttura sulla base di una vulnerabilità biologica, fattori psicologici evolutivi avversi e fattori stressanti sociali; • I primi sintomi del DBP di esordiscono precocemente durante l’adolescenza; • La prognosi è decisamente migliore di altri disturbi ad evoluzione severa (come la schizofrenia e il disturbo bipolare). 7
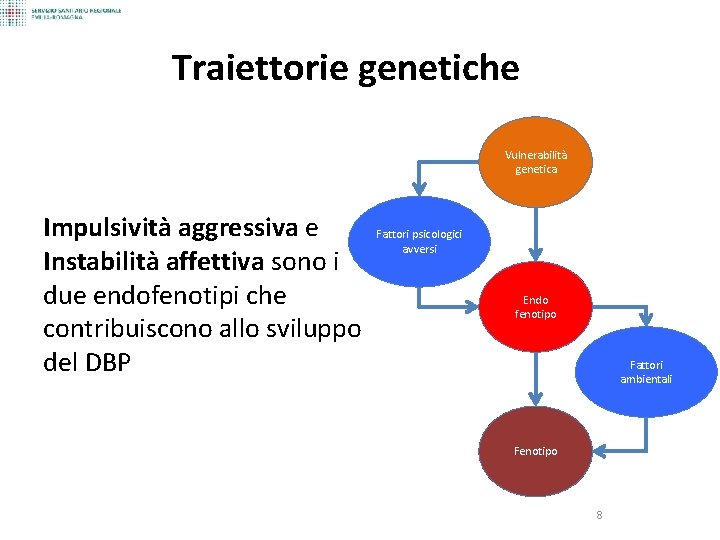
Traiettorie genetiche Vulnerabilità genetica Impulsività aggressiva e Instabilità affettiva sono i due endofenotipi che contribuiscono allo sviluppo del DBP Fattori psicologici avversi Endo fenotipo Fattori ambientali Fenotipo 8

Caratteristiche generali della domanda di cura delle persone con DBP • 25% dei ricoveri psichiatrici di cui il 75% da parte di donne; • 10% della popolazione assistita dai Servizi territoriali di Salute Mentale • Il 50% non ha un trattamento specialistico • 6% della popolazione clinica dei MMG • Il 25% delle persone con DBP sono altri utilizzatori dell’ambulatorio del MMG (Moran, 2002) • Presentano problemi di salute fisica correlati all’obesità indotta dai farmaci: Diabete, Mal di schiena cronico, Artrite, Fibromialgia 9
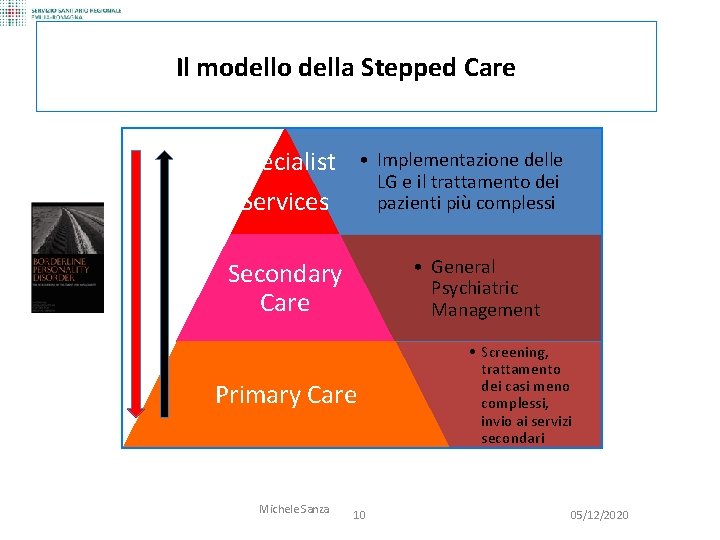
Il modello della Stepped Care Specialist Services • Implementazione delle LG e il trattamento dei pazienti più complessi • General Psychiatric Management Secondary Care Primary Care Michele Sanza 10 • Screening, trattamento dei casi meno complessi, invio ai servizi secondari 05/12/2020
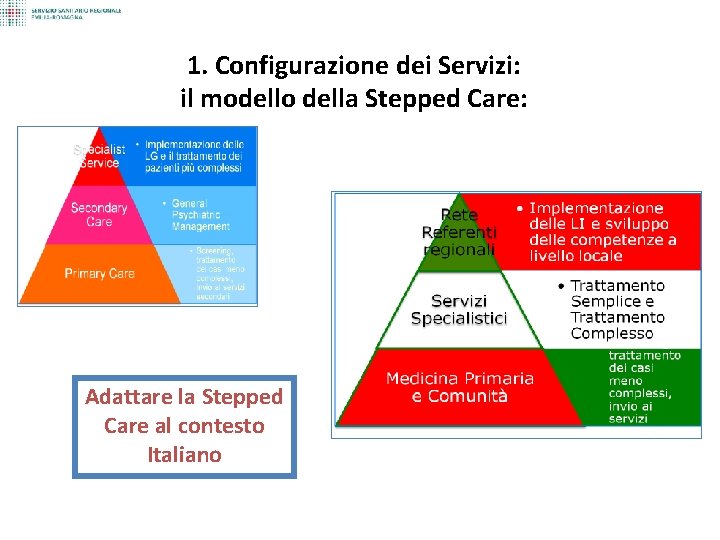
1. Configurazione dei Servizi: il modello della Stepped Care: Adattare la Stepped Care al contesto Italiano

Elevato rischio suicidario • 5 – 10 % commette suicidio fatale • 60 – 70 % commettono tentativi di suicidio • • • Fattori di rischio: Familiarità Abuso di sostanze Depressione Precedenti atti suicidari Anamnesi di traumi infantili 12

La prevalenza dl suicidio nei pazienti con DBP • 30% delle persone che commettono suicidio fatale • 40% delle persone che commettono tentativi di suicidio • 50% dei pazienti psichiatrici che muoiono per suicidio 13
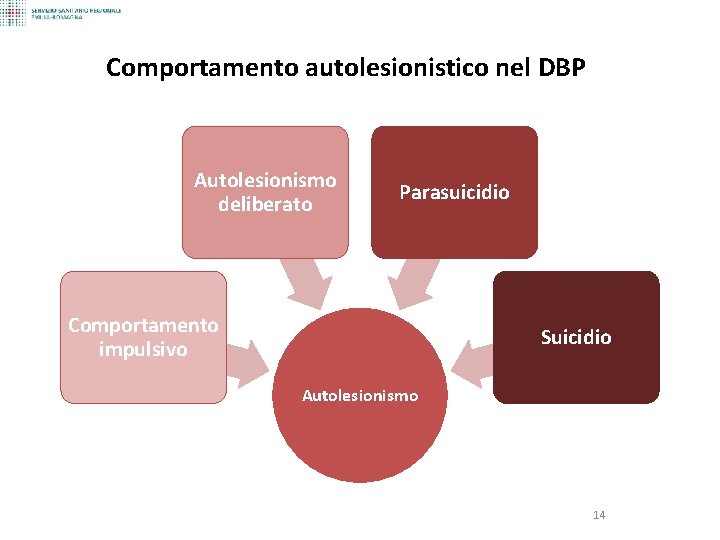
Comportamento autolesionistico nel DBP Autolesionismo deliberato Parasuicidio Comportamento impulsivo Suicidio Autolesionismo 14
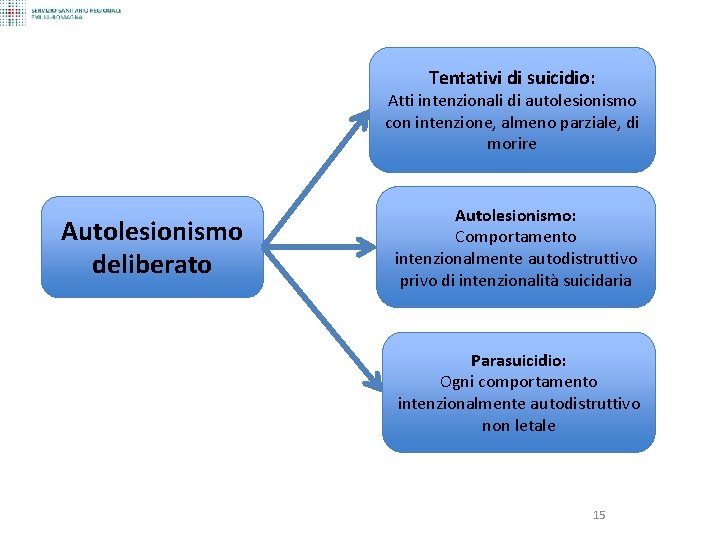
Tentativi di suicidio: Atti intenzionali di autolesionismo con intenzione, almeno parziale, di morire Autolesionismo deliberato Autolesionismo: Comportamento intenzionalmente autodistruttivo privo di intenzionalità suicidaria Parasuicidio: Ogni comportamento intenzionalmente autodistruttivo non letale 15

Motivazione dell’autolesionismo • Spesso eguagliato a tentativi di manipolare gli altri può essere frainteso come un comportamento volontario, determinato e potenzialmente controllato dal paziente • Le motivazioni possono essere diverse da paziente, o nello stesso paziente in tempi diversi 16
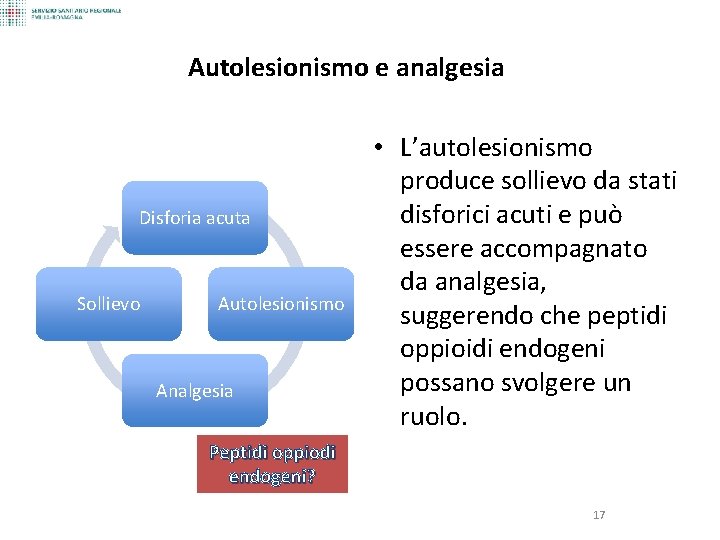
Autolesionismo e analgesia Disforia acuta Sollievo Autolesionismo Analgesia • L’autolesionismo produce sollievo da stati disforici acuti e può essere accompagnato da analgesia, suggerendo che peptidi oppioidi endogeni possano svolgere un ruolo. Peptidi oppiodi endogeni? 17

Trattamento del Disturbo Borderline di Personalità • La psicoterapia è il trattamento di prima scelta • Diversi tipi di psicoterapia hanno ricevuto evidenze di efficacia • I farmaci possono essere di aiuto, ma solo per sintomi target specifici e generalmente a tempo definito 18

La Terapia Dialettico Comportamentale • La letteratura scientifica e le evidenze cliniche affermano che la DBT è la terapia di elezione per il trattamento del Disturbo Borderline di Personalità e, in generale, dei problemi associati alla disregolazione emotiva e al ridotto controllo degli impulsi. 19

Gestione della relazione con il paziente borderline • Aspetti del contratto • Il paziente è in grado di “intendere e di volere” – almeno fono a prova contraria, e di esercitare un diritto e una responsabilità di scelta • Il Medico non deve assumere decisioni in sua vece, né dare suggerimenti • Gestione della relazione • Non contrastare • Cercare di ridurre gli aspetti caotici e potenzialmente conflittuali della domanda espressa dal paziente • Valutare l’opportunità di una terapia specialistica 20

Principi della relazione clinica con il paziente Borderline • Lavorare in partnership con il paziente cercando di favorire autonomia e capacità di scelta • Tendere ad una relazione ottimistica, o comunque positiva e basata sulla fiducia ricordando che: • I pazienti possono essere stati vittima di traumi • La guarigione è possibile • Mostrarsi aperti, coinvolgenti, non giudicanti e affidabili. 21

Tecniche relazionali • Abbassare il livello emotivo della conversazione / consultazione • Evitare il silenzio prolungato • Rispondere con empatia ma senza eccessivo coinvolgimento • Rimanere calmi senza farsi prendere dalle emozioni • Manifestare apertamente i propri stati d’animo • Favorire una discussione aperta, trasparente sul ruolo delle emozioni nello svolgimento dell’atto medico • Psicoeducazione sul DBP • Avere consapevolezza dell’autolesionismo e del rischio suicidario 22

Il Progetto della Regione Emilia Romagna • Definire alcuni standard per il trattamento dei DGP • Applicare il Percorso DGP (trattamento semplice e complesso) • Verificare i risultati (ricerca e indicatori) 05/12/2020 Michele Sanza U. O. Dipendenze Patologiche AUSL Romagna 23

24
- Slides: 24