Hypertension pulmonaire et impact cardiaque Fabrice BAUER Pression

Hypertension pulmonaire et impact cardiaque Fabrice BAUER
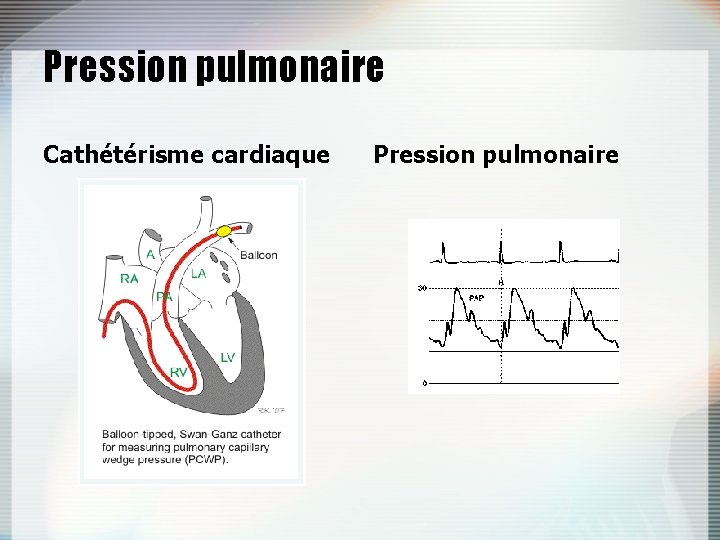
Pression pulmonaire Cathétérisme cardiaque Pression pulmonaire

Définition de l’hypertension pulmonaire Pression pulmonaire moyenne > 25 mm Hg
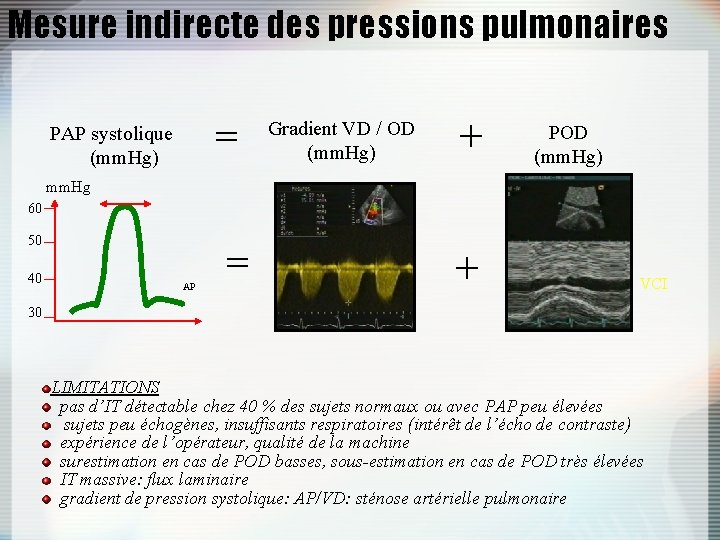
Mesure indirecte des pressions pulmonaires = PAP systolique (mm. Hg) Gradient VD / OD (mm. Hg) + POD (mm. Hg) mm. Hg 60 50 40 AP = + VCI 30 LIMITATIONS pas d’IT détectable chez 40 % des sujets normaux ou avec PAP peu élevées sujets peu échogènes, insuffisants respiratoires (intérêt de l’écho de contraste) expérience de l’opérateur, qualité de la machine surestimation en cas de POD basses, sous-estimation en cas de POD très élevées IT massive: flux laminaire gradient de pression systolique: AP/VD: sténose artérielle pulmonaire

Les hypertensions pulmonaires selon le site de la lésion VC OD VD AP Circulation pulmonaire PRECAPILLAIRE MACRO-CIRCULATION PAPO < 15 mm Hg VP OG VG Ao POSTCAPILLAIRE MICROCIRCULATION PAPO > 15 mm Hg
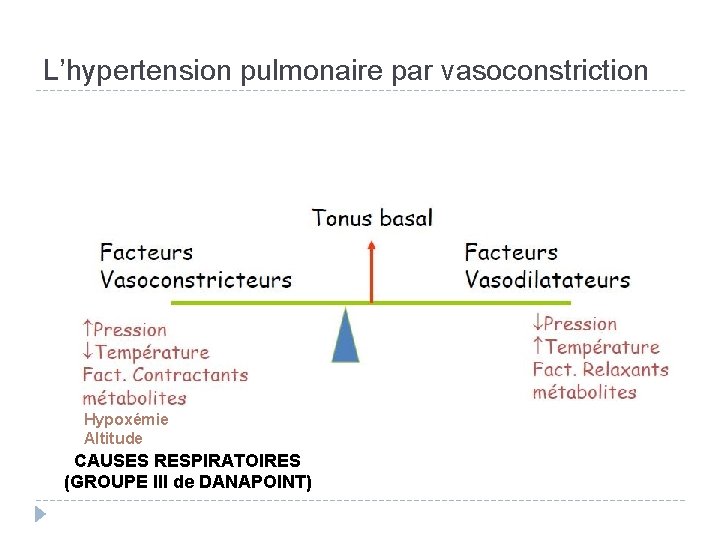
L’hypertension pulmonaire par vasoconstriction Hypoxémie Altitude CAUSES RESPIRATOIRES (GROUPE III de DANAPOINT)

Conclusion
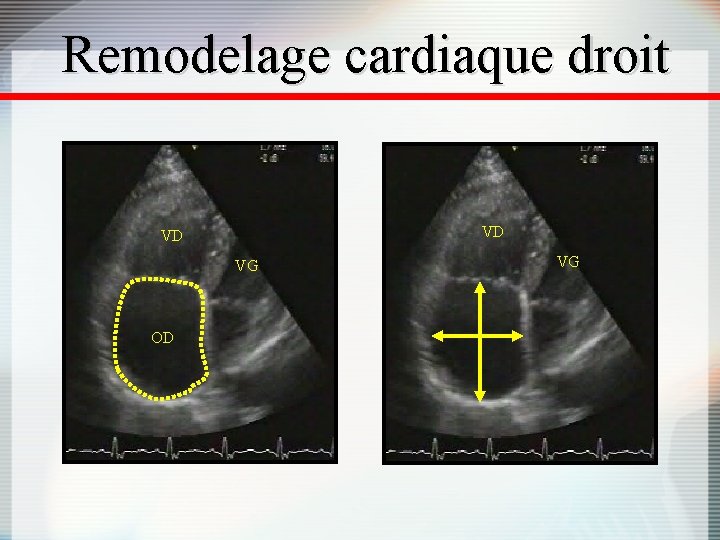
Remodelage cardiaque droit VD VD VG OD VG
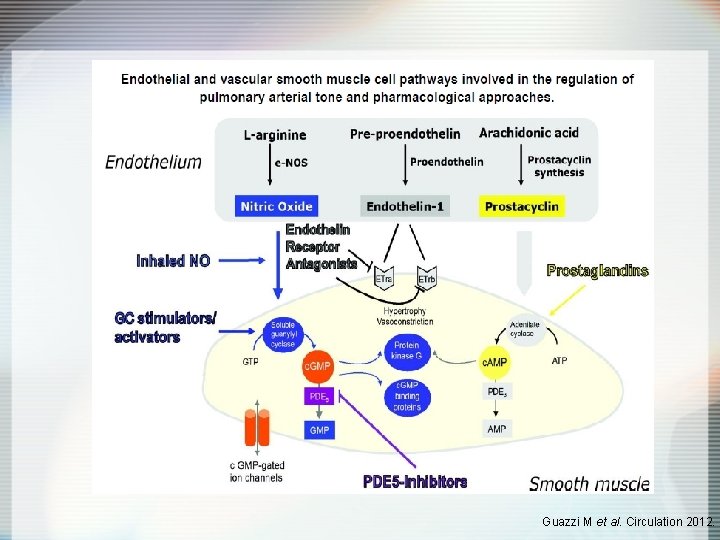
Guazzi M et al. Circulation 2012.

Insuffisance cardiaque F BAUER

Définition • L’insuffisance cardiaque est un état clinique dans lequel les anomalies cardiaques (contractione et relaxation= sont à l’origine d’une incapacité du coeur a subvenir aux besoins de l’organisme.
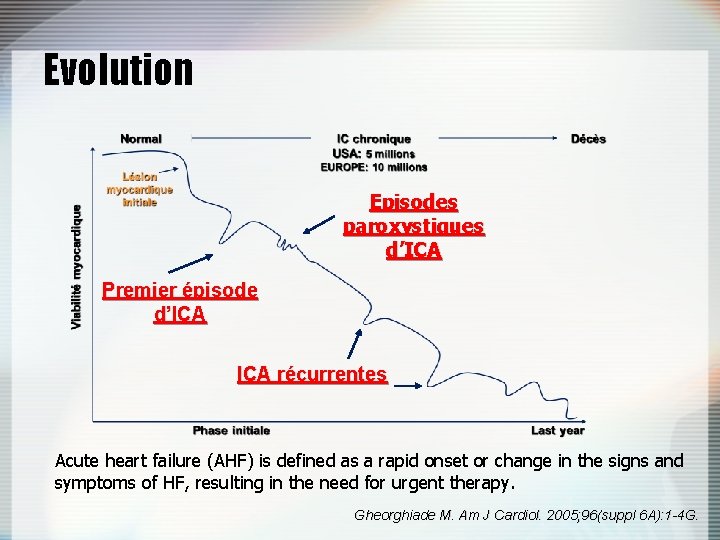
Evolution Episodes paroxystiques d’ICA Premier épisode d’ICA récurrentes Acute heart failure (AHF) is defined as a rapid onset or change in the signs and symptoms of HF, resulting in the need for urgent therapy. Gheorghiade M. Am J Cardiol. 2005; 96(suppl 6 A): 1 -4 G.
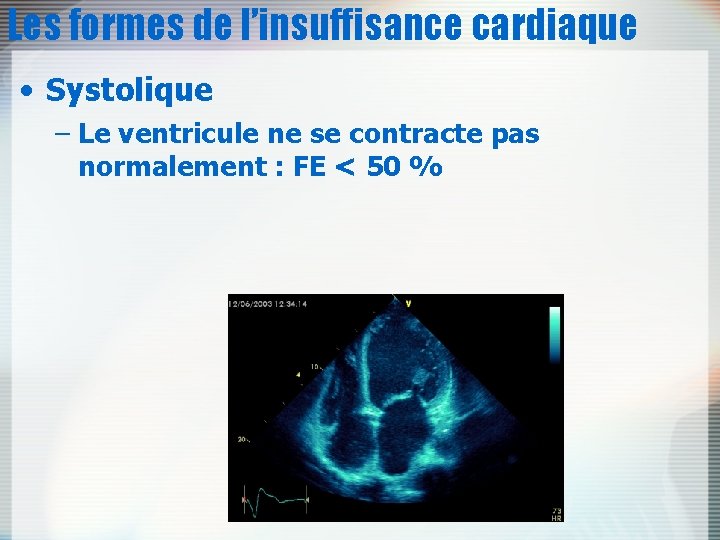
Les formes de l’insuffisance cardiaque • Systolique – Le ventricule ne se contracte pas normalement : FE < 50 %
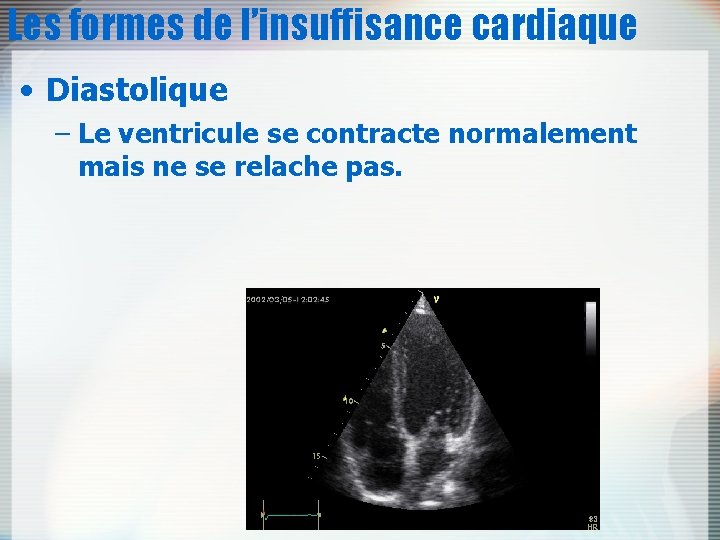
Les formes de l’insuffisance cardiaque • Diastolique – Le ventricule se contracte normalement mais ne se relache pas.
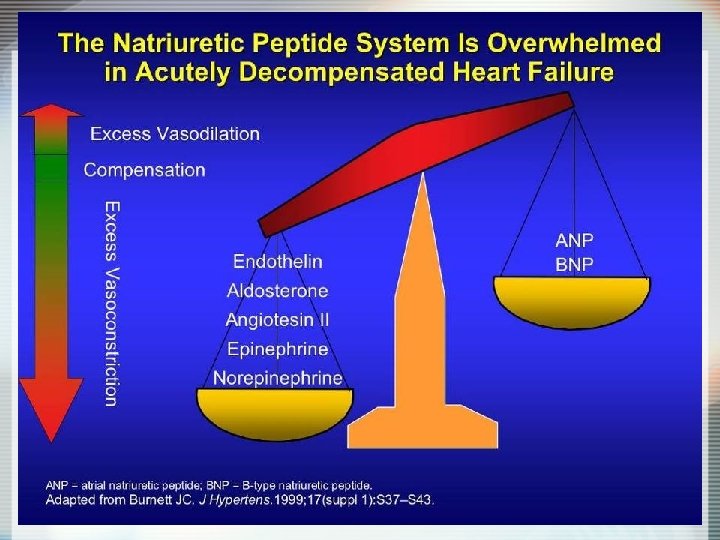

Les traitements qui réduisent la mortalité • Médicamenteux – Les inhibiteurs de l’enzyme de conversion et les antagonistes des récepteurs à l’angio II – Les Béta-bloquants – La spironolactone, l’éplérénone • Procédures – La resynchronisation triple chambre – La transplantation cardiaque – Réadaptation
resynchronisation

Les traitements qui réduisent la symptômes (morbidité) • Médicamenteux – Les classes précédentes + – Les diurétiques – La digoxine – LE PROCORALAN • Procédures – L’éducation

Syndrome coronaire aigu F BAUER

Position du problème • SCA = 1° cause de mortalité dans les pays occidentaux avec 140000 décès par an en France soit 25% des décès • Amélioration considérable du pronostic depuis quelques décennies liée à une meilleure compréhension de la physiopathologie • Au SAU de Roanne, les douleurs thoraciques (tout venant) représente 3% des admissions
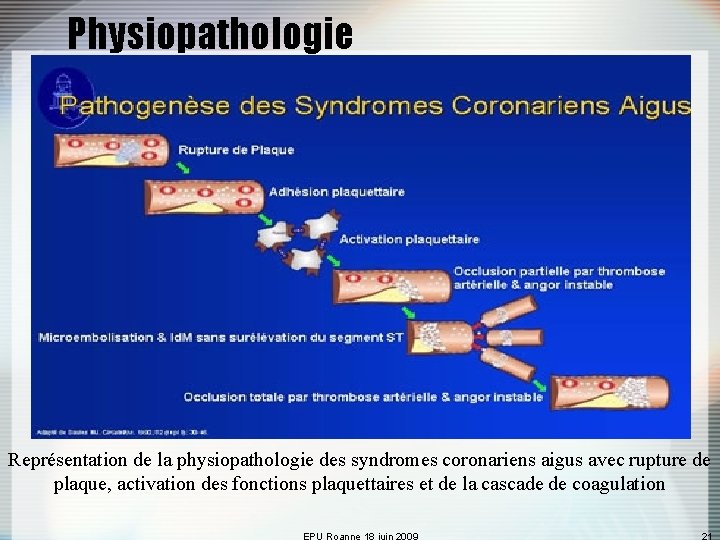
Physiopathologie Représentation de la physiopathologie des syndromes coronariens aigus avec rupture de plaque, activation des fonctions plaquettaires et de la cascade de coagulation
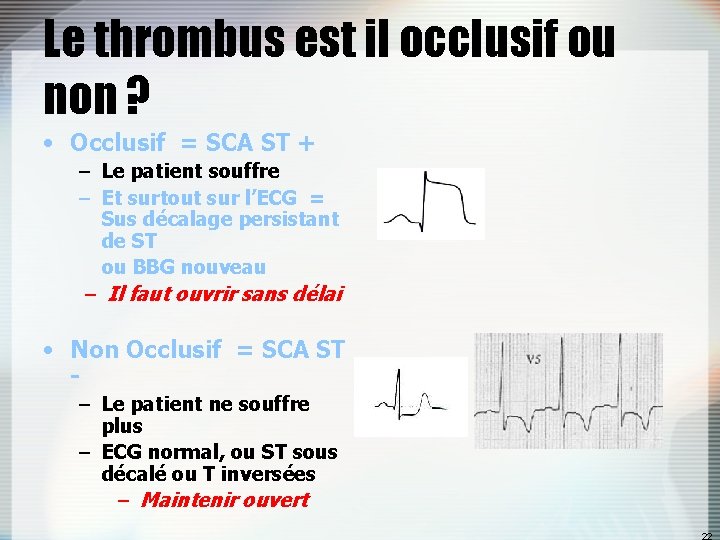
Le thrombus est il occlusif ou non ? • Occlusif = SCA ST + – Le patient souffre – Et surtout sur l’ECG = Sus décalage persistant de ST ou BBG nouveau – Il faut ouvrir sans délai • Non Occlusif = SCA ST – Le patient ne souffre plus – ECG normal, ou ST sous décalé ou T inversées – Maintenir ouvert

Douleur thoracique spontanée • Sa fréquence, sa gravité, parfois sa relative discrétion, oblige à considérer le SCA comme suspect N° 1 • Recherche des FRCV associés +++ = Diabète, HTA, Hypercholestérolémie, Tabagisme (score TIMI) • ATCD : coronariens, vasculaires (AVC, AOMI)

Occlusion coronaire : re perfuser • Check-list des TTmt médicamenteux – Les antiagrégants plaquettaires : Aspirine, Plavix – Anticoagulants : Héparine ou HBPM – La thrombolyse : Métalyse • Les procédures intra coronaires primaires = angioplastie

La réadaptation F BAUER

La réadaptation cardiaque Définition de l’OMS ’’La réadaptation cardiaque est l’ensemble des activités nécessaires pour influer favorablement le processus évolutif de la maladie, ainsi que pour assurer aux patients la meilleure condition physique, mentale et sociale possible, afin qu’ils puissent par leurs propres efforts préserver ou reprendre une place aussi normale que possible dans la vie de la communauté’’

Contre indications SCA non stabilisé Insuffisance cardiaque décompensée Troubles du rythme non maîtrisé Thrombus intracardiaque instable Épanchement péricardique significatif MTE récente Obstacle à l'éjection ventriculaire Affection inflammatoire ou infectieuse évolutive HTAP sévère Incapacité à réaliser des exercices physiques

Indications Maladies coronaires (hors chirurgie) SCA Classe 1 Grade A Angor stable ou angioplastie programmée Classe 1 Grade B Chirurgie cardiaque Pontage aorto coronaire Classe 1 Grade B Chirurgie valvulaire Classe 1 Grade B Chirurgie de l'aorte thoracique Classe 2 a Grade C Indications préopératoires Classe 2 b Grade C Insuffisance cardiaque FEVG altérée Classe 1 Grade A FEVG préservée Classe 2 b Grade C

Indications Transplantation cardiaque Grade B AOMI Classe 1 Grade A Autres Défibrillateur Classe 2 a Grade B Cardiopathie congénitale de l'adulte Classe 2 a Grade C Haut risque cardiovasculaire Classe 1 Grade A Resynchronisation cardiaque Classe 1 Grade B
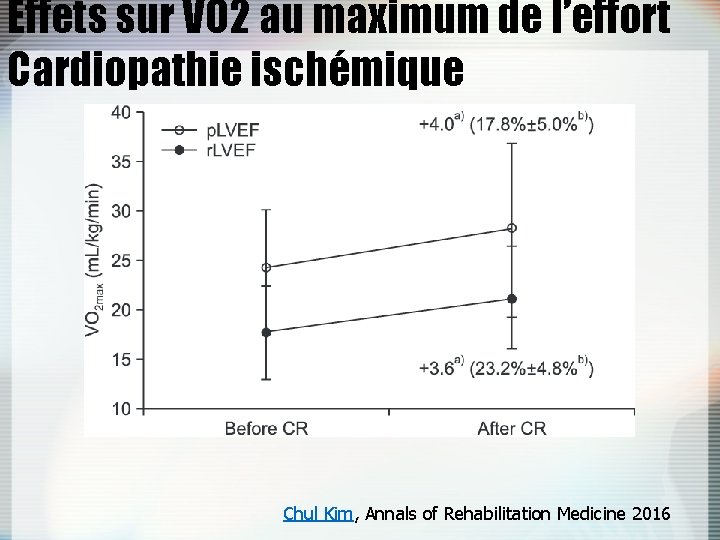
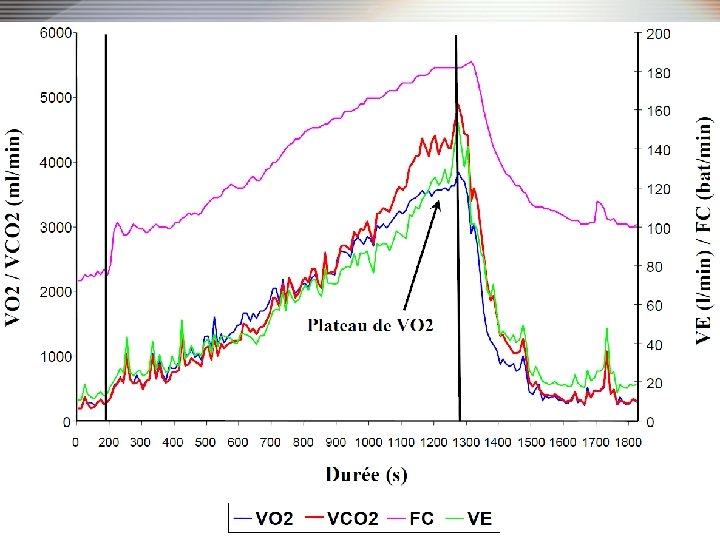
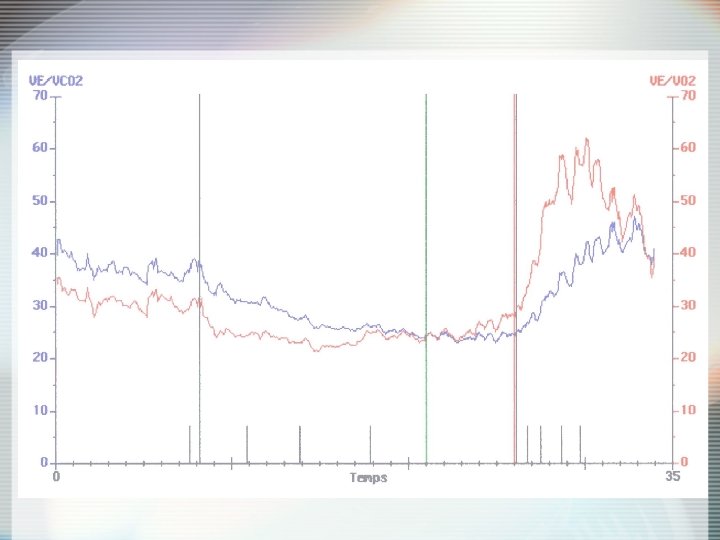
Effets sur VO 2 au maximum de l’effort Cardiopathie ischémique Chul Kim, Annals of Rehabilitation Medicine 2016
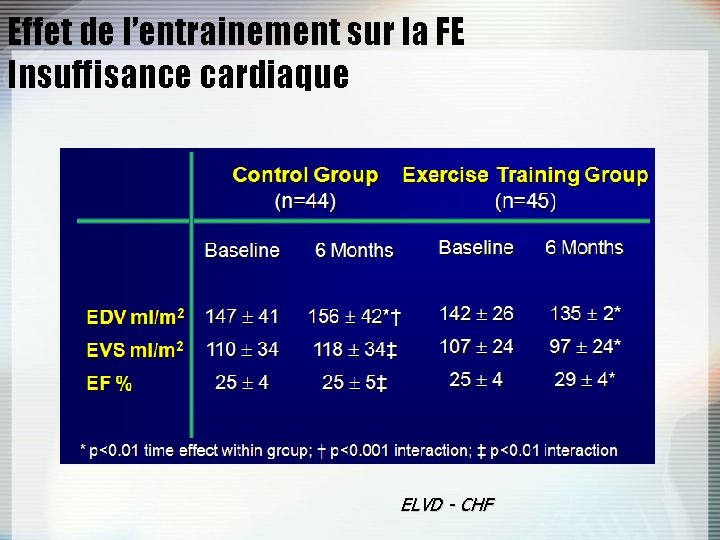
Effet de l’entrainement sur la FE Insuffisance cardiaque ELVD - CHF
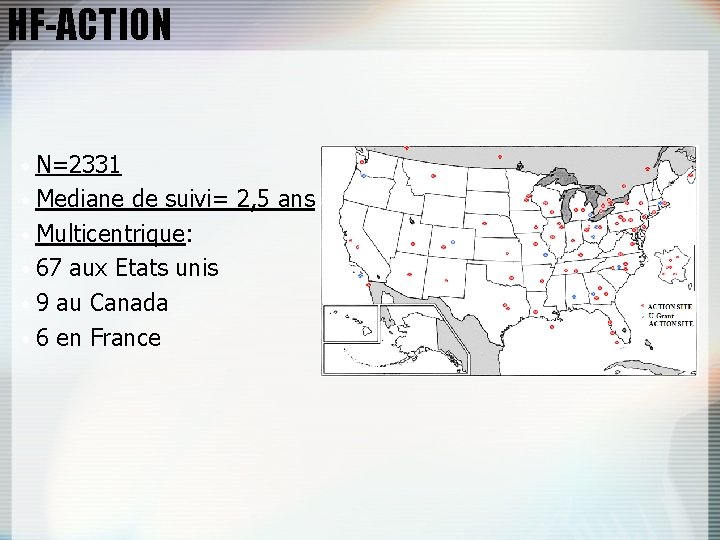
HF-ACTION • N=2331 • Mediane de suivi= 2, 5 ans • Multicentrique: • 67 aux Etats unis • 9 au Canada • 6 en France

CRITERES D’INCLUSION • LVEF <35% • NYHA – Class II, III, or IV heart failure for 3 months – Minimum of 6 weeks of treatment • On optimal therapy according to AHA/ACC and HFSA HF guidelines, including ACEI and beta-blocker, or has documented reason for variation • Sufficiently stable, by investigator judgment, to exercise
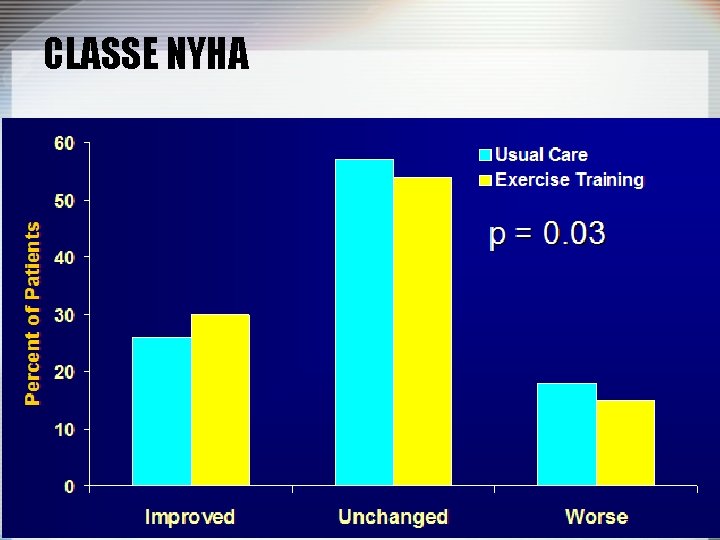
CLASSE NYHA
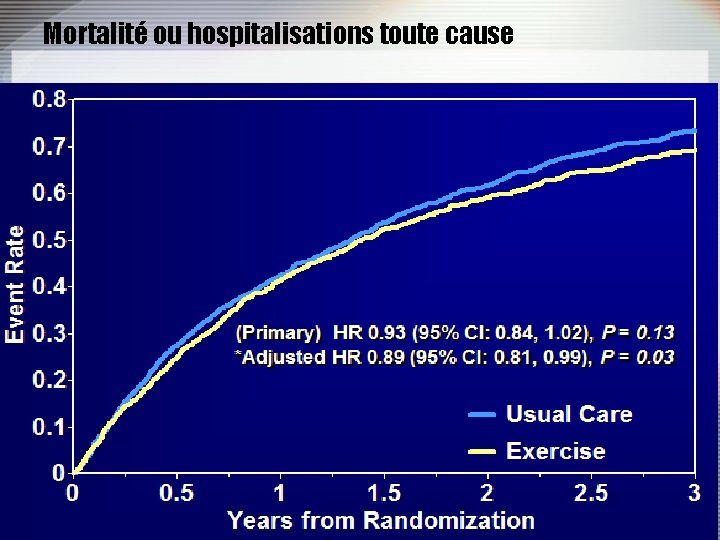
Mortalité ou hospitalisations toute cause
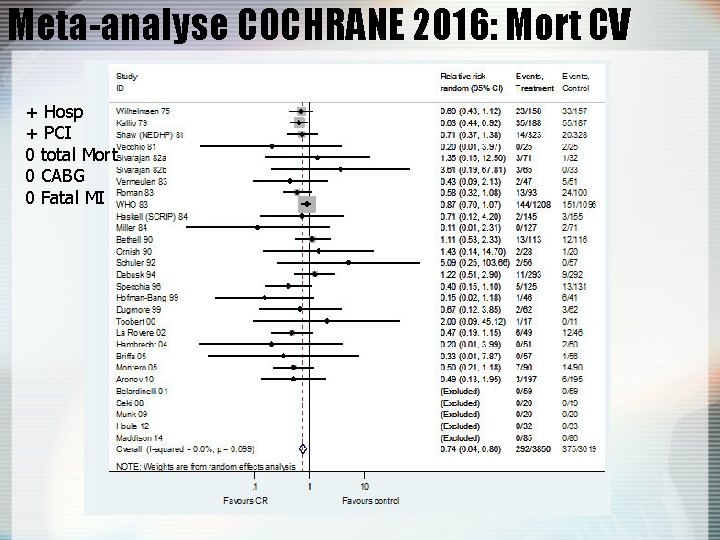
Meta-analyse COCHRANE 2016: Mort CV + Hosp + PCI 0 total Mort 0 CABG 0 Fatal MI
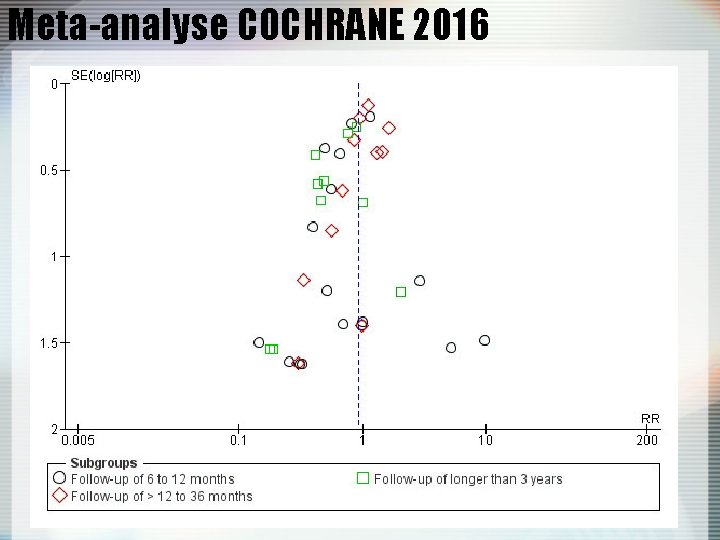
Meta-analyse COCHRANE 2016

seul 25 % des patients « éligibles » à un programme de réadaptation cardiovasculaire (RCV) s'y rendent. EJPC, Piepoli 2016

EN PRATIQUE

Trois Phase 1 : Phase hospitalière. Exercices simples de ré entraînement global. Prévenir les complications de l'alitement et la désadaptation à l'effort.

Trois Phase 2 : Suite immédiate de l'hospitalisation. Durée de 4 à 6 semaines (20 séances). Au sein d'une unité de RCV sous le contrôle d'une équipe médicale. Réalisable en ambulatoire. Ou en hospitalisation complète: pour les patients les plus fragiles ou en cas d'absence de structure de proximité.

Trois Phase 3 : Phase de maintenance. Débute avec la reprise de la vie active. Garder une activité physique régulière de type aérobie. Rôle de l'entourage et des Clubs cœur et Santé.

Trois Phase 2 : Suite immédiate de l'hospitalisation. Durée de 4 à 6 semaines (20 séances). Au sein d'une unité de RCV sous le contrôle d'une équipe médicale. Réalisable en ambulatoire. Ou en hospitalisation complète: pour les patients les plus fragiles ou en cas d'absence de structure de proximité.

Pour atteindre ces objectifs Prise en charge personnalisée. Évaluation fonctionnelle. Entraînement physique. Activités éducatives. Aide à la réinsertion professionnelle.

Réédaptation INSUFFISANCE CARDIAQUE ET CARDIOPATHIE ISCHÉMIQUE CHRONIQUE

improve aerobic exercise capacity in patients with coronary artery disease: The SAINTEX-CAD study International Journal of Cardiology Volume 179, Pages 203 -210 (January 2015) DOI: 10. 1016/j. ijcard. 2014. 10. 155
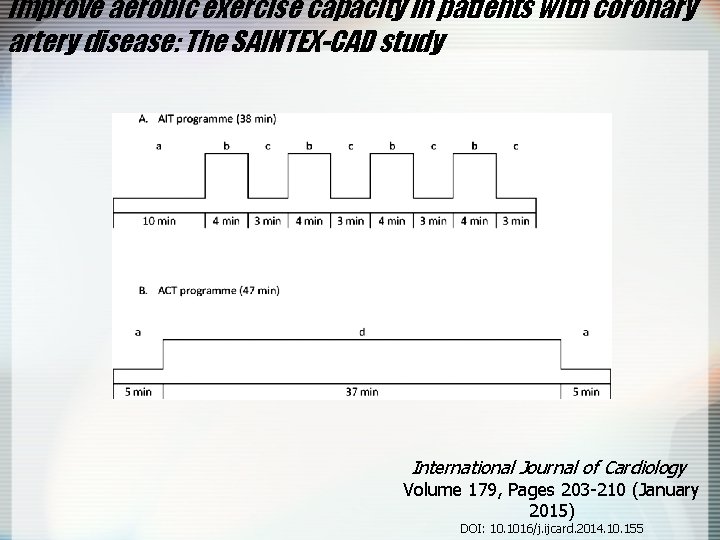
improve aerobic exercise capacity in patients with coronary artery disease: The SAINTEX-CAD study International Journal of Cardiology Volume 179, Pages 203 -210 (January 2015) DOI: 10. 1016/j. ijcard. 2014. 10. 155
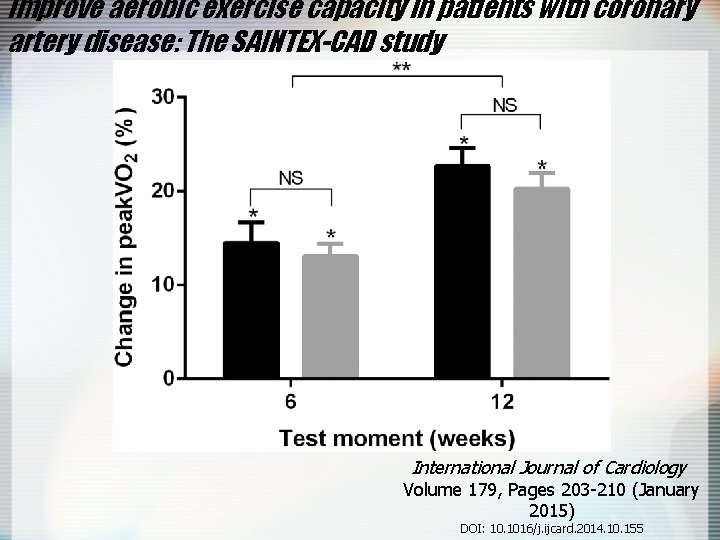
improve aerobic exercise capacity in patients with coronary artery disease: The SAINTEX-CAD study International Journal of Cardiology Volume 179, Pages 203 -210 (January 2015) DOI: 10. 1016/j. ijcard. 2014. 10. 155

Spécificité de la réadaptation cardiaque • Patients fragiles, sujets à décompensation • S’assurer de la stabilité de l’IC, d’un traitement médical optimisé • Surveillance étroite cardiologique • Formation spécialisée de l’équipe de réadaptation ( kinés en particulier) • Prise en charge plus prolongée (40 séances) • Intérêt des techniques de reconditionnement segmentaires, ESM Evaluation fonctionnelle par le test de marche de 6 minutes ou VO 2 max

RÉADAPTATION DU CORONARIEN AIGU


Faible : • Evolution clinique hospitalière non compliquée • Bonnes capacités fonctionnelles (> 6 METS) à distance (4 semaines de la phase aiguë) • FEVG conservée • Pas d’ischémie myocardique résiduelle au repos ou à l’effort • Pas d’arythmie ventriculaire sévère au repos ou à l’effort. Intermédiaire • Capacités fonctionnelles moyennes (5 -6 METS) à distance • Seuil ischémique élevé • Fonction ventriculaire gauche systolique modérément altérée ; • Ischémie myocardique résiduelle modérée et/ou sous-décalage du segment ST inférieur à 2 mm test d’effort ou ischémie myocardique réversible lors des explorations isotopiques ou échocardiographiques • Arythmie ventriculaire peu sévère (classe I ou II de Lown) au repos ou à l’effort. Élevé • Evolution clinique hospitalière compliquée (insuffisance cardiaque, choc cardiogéniqueet/ou arythmie ventriculaire sévère) ; • Survivants de mort subite • Capacités fonctionnelles basses (< 5 METS) à distance (3 semaines ou plus) de la phase aiguë • Fonction ventriculaire gauche sévèrement altérée (FEVG < 30 %) • Ischémie myocardique résiduelle sévère (angor d’effort invalidant, seuil ischémique bas et/ou sous-décalage du segment ST > 2 mm • Arythmie ventriculaire complexe (classes III, IV et V de Lown) au repos ou à l’effort.

ENVIRONNEMENT
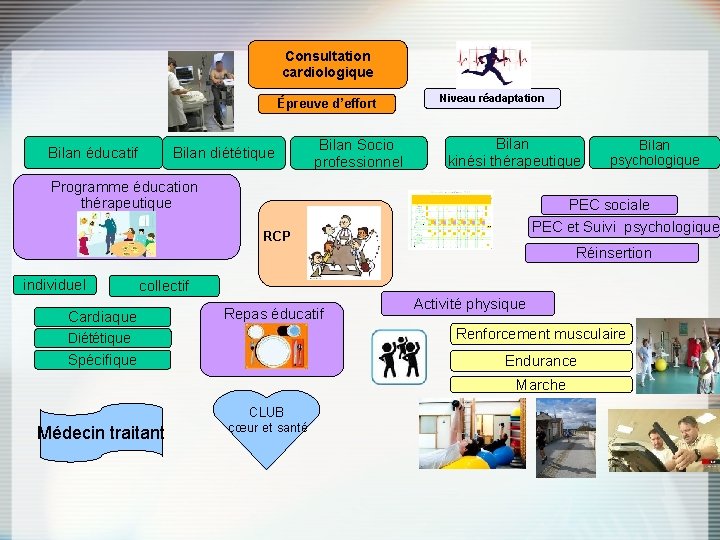
Consultation cardiologique Épreuve d’effort Bilan éducatif Bilan diététique Bilan Socio professionnel Niveau réadaptation Bilan kinési thérapeutique Programme éducation thérapeutique Bilan psychologique PEC sociale PEC et Suivi psychologique RCP Réinsertion individuel collectif Cardiaque Repas éducatif Activité physique Diététique Renforcement musculaire Spécifique Endurance Marche Médecin traitant CLUB cœur et santé

Qui intervient, pour faire quoi, où et comment ? Une équipe pluridisciplinaire Capacités d’effort Un projet thérapeutique personnalisé Un groupe de niveau
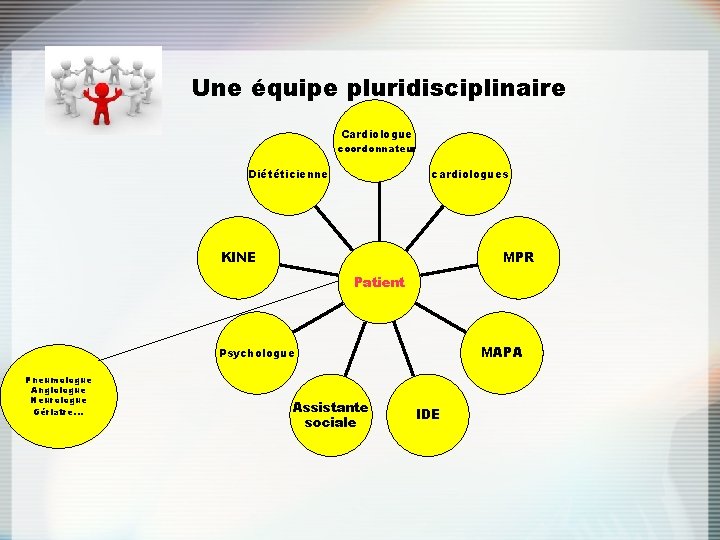
Une équipe pluridisciplinaire Cardiologue coordonnateur Diététicienne cardiologues KINE MPR Patient MAPA Psychologue Pneumologue Angiologue Neurologue Gériatre… Assistante sociale IDE

fin
- Slides: 62