HPV vulvo vaginal HFME LYON Bron G LAMBLIN
HPV vulvo vaginal HFME LYON - Bron G. LAMBLIN P. MATHEVET V. REMY

HPV vulvo vaginal Lésions vulvaires et vaginales en France 40% Cancer vulvaire et 70% Cancer vaginal : HPV 2006 données PMSI (France) database registre épidémiologie 1219 cancer vulvaire 623 VIN (89% vin 3) 701 cancer vagin 244 VIN (71% vain 3) 65% milieu hospitalier / 35% clinique
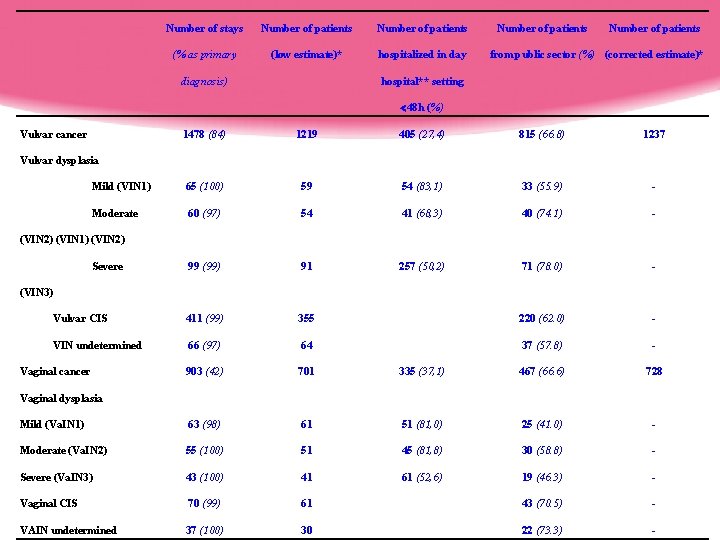
Number of stays Number of patients (% as primary (low estimate)* hospitalized in day diagnosis) Number of patients from public sector (%) (corrected estimate)* hospital** setting 48 h (%) Vulvar cancer 1478 (84) 1219 405 (27, 4) 815 (66. 8) 1237 Mild (VIN 1) 65 (100) 59 54 (83, 1) 33 (55. 9) - Moderate 60 (97) 54 41 (68, 3) 40 (74. 1) - 99 (99) 91 257 (50, 2) 71 (78. 0) - Vulvar CIS 411 (99) 355 220 (62. 0) - VIN undetermined 66 (97) 64 37 (57. 8) - 903 (42) 701 335 (37, 1) 467 (66. 6) 728 Mild (Va. IN 1) 63 (98) 61 51 (81, 0) 25 (41. 0) - Moderate (Va. IN 2) 55 (100) 51 45 (81, 8) 30 (58. 8) - Severe (Va. IN 3) 43 (100) 41 61 (52, 6) 19 (46. 3) - Vaginal CIS 70 (99) 61 43 (70. 5) - VAIN undetermined 37 (100) 30 22 (73. 3) - Vulvar dysplasia (VIN 2) (VIN 1) (VIN 2) Severe (VIN 3) Vaginal cancer Vaginal dysplasia
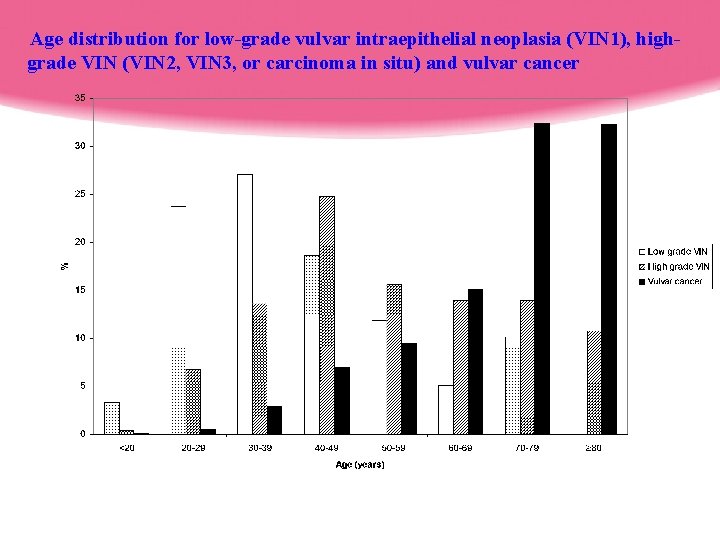
Age distribution for low-grade vulvar intraepithelial neoplasia (VIN 1), highgrade VIN (VIN 2, VIN 3, or carcinoma in situ) and vulvar cancer
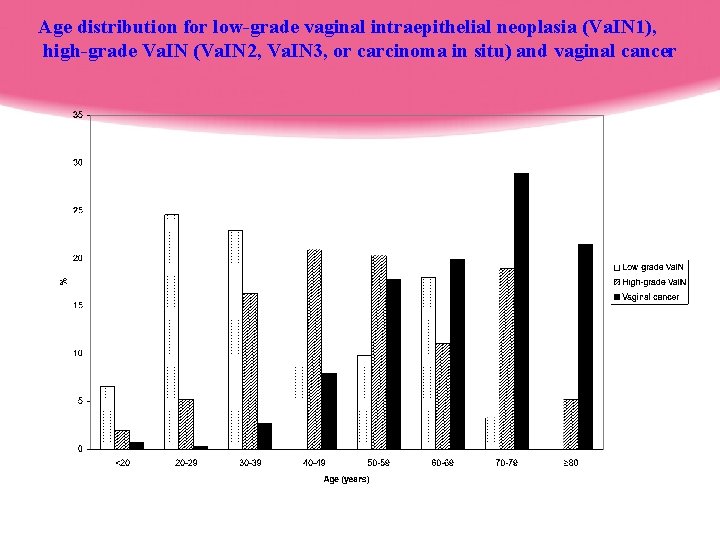
Age distribution for low-grade vaginal intraepithelial neoplasia (Va. IN 1), high-grade Va. IN (Va. IN 2, Va. IN 3, or carcinoma in situ) and vaginal cancer

Mme C. agée de 60 ans sous THS a bénéficié d’une conisation à l’anse diathermique en 2002 pour une CIN 2 puis d’une hystérectomie en 2004 récidive (CIN 3 exérèse in sano) Faut-il proposer une surveillance et quel type ?

Quelle type de surveillance ? Pas de surveillance ? Frottis tout les 5 ans ? Frottis tout les 3 ans ? Frottis à 6 mois puis tout les ans +/- colposcopie ? Test de Schiller annuel ?

Frottis après hystérectomie 40 000 hystérectomies / an dont 80 % pour lésion bénigne 0, 5/100 000 par an pour VAIN ou lésion invasive 1 cancer du vagin pour 100 cancers du col dont 75 % sont HPV + 5% de VAIN ou néo du vagin après hystérectomie pour CIN (idem récidive après conisation in sano)

Frottis après hystérectomie pour dysplasie cervicale Frottis moins « performant » que pour le col ? - faux négatifs (lésions kératinisées) - lésions du tiers inférieurs du vagin moins accessibles - faux positif fv « ASCUS » Frottis et /ou test de SCHILLER ? A quelle fréquence et pendant quelle durée?

Surveillance après conisation Recommandations de l ’ANAES (2002) premier contrôle entre 3 et 6 mois par frottis + colposcopie +/- biopsies dirigées et/ou curetage endocervical - si FCV normaux : répéter dans un délais de 6 mois à 1 an puis surveillance cytologique annuelle

La patiente a bénéficié d’un frottis de type HSIL Que faut il lui proposer ? - Frottis à 6 mois - colposcopie - vulvoscopie (10 % de VIN associée si VAIN)

Colposcopie Difficile - vagin vu en enfilade - replis du vagin - gêné par les valves Lésions au niveau du 1/3 supérieur dans 90% des cas et multifocale dans 50% des cas
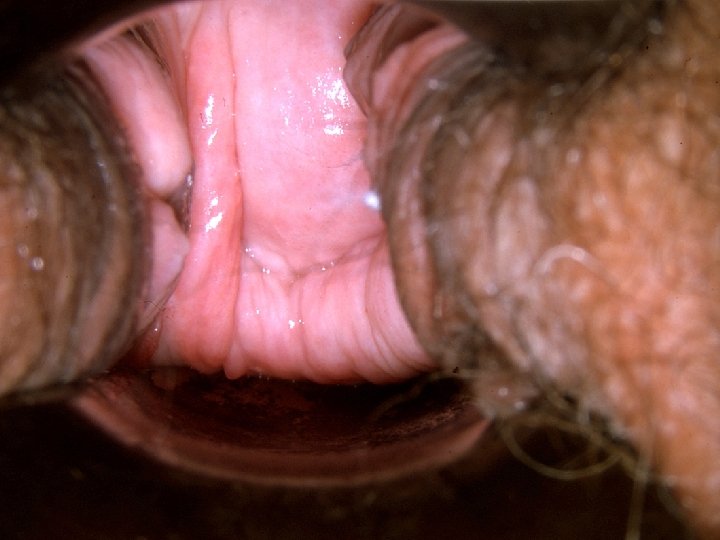
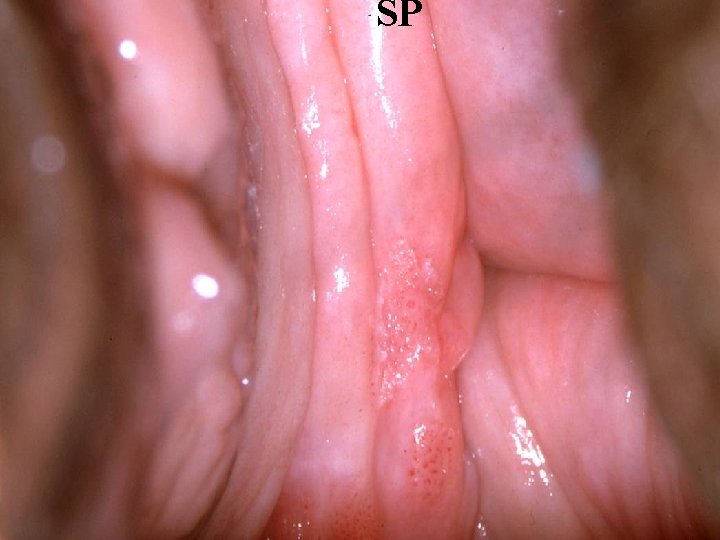
SP
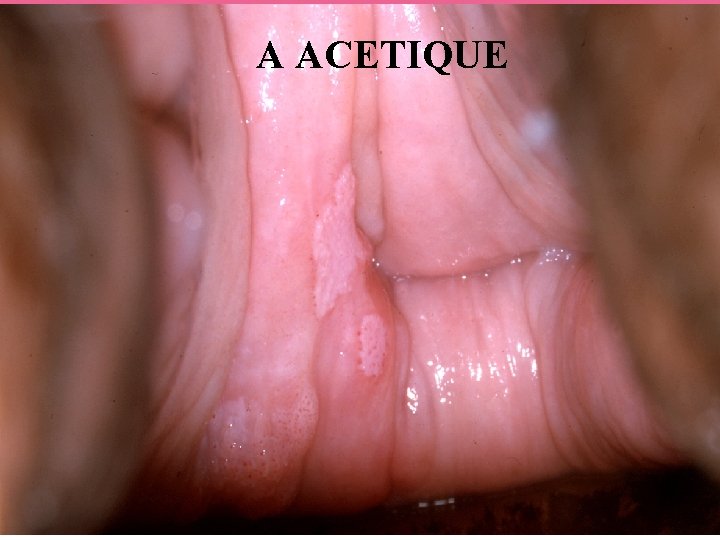
A ACETIQUE
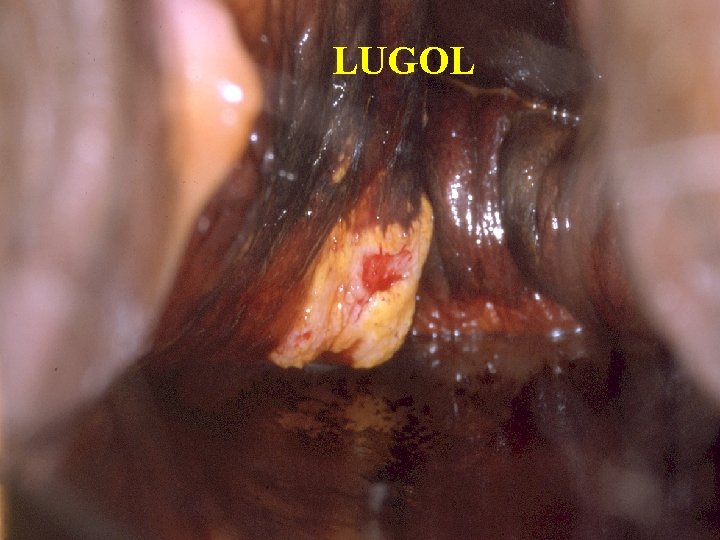
LUGOL
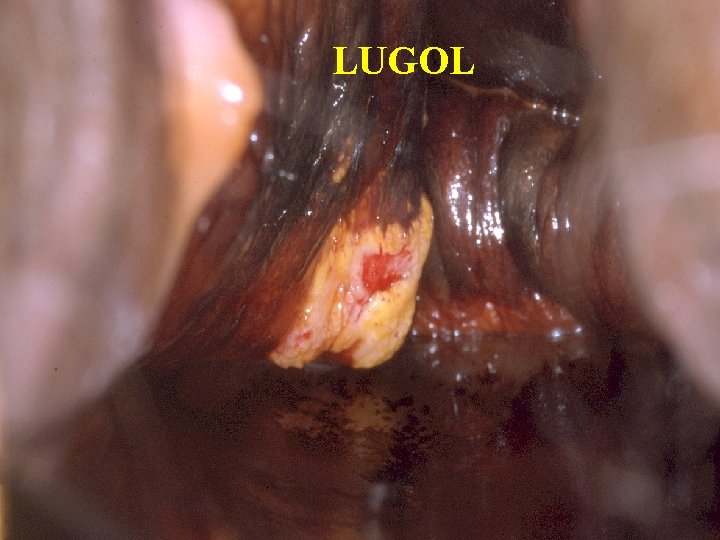
LUGOL

Que proposer à notre patiente Surveillance? VAIN 3 précurseur probable du cancer avec 20 % de néo invasif à 3 ans

Que proposer à notre patiente Application de 5 FU (EFUDIX) ou imiquinod 5 %(ALDARA)? effets secondaires pouvant limiter la compliance aux traitement (femmes ménopausées) 20 à 90 % de succès _ Aldara pour lésion HPV +

Que proposer à notre patiente Vaporisation laser ? - précis en surface (marge de 3 mm ) et en profondeur (1, 5 mm) - anesthésie locale possible - peu d’effet secondaire - 50 à 75 % de succès - pas d’analyse histologique - difficile dans les angles (association avec anse ) Ultracision ?

Que proposer à notre patiente Résection à l’anse diathermique? - Rapide, précis en surface, en profondeur? - Contrôle histologique - Difficile si lésion étendu - Risque vessie++ et rectum (anesthésie générale)

Que proposer à notre patiente « Colpectomie » partielle? Meilleur taux de succès (80 à 90 %) Diagnostique histologique de meilleur qualité (7 à 28 % de lésions invasive) Morbidité (plaie de vessie , rectum) Raccourcissement du vagin , sténose…

Conclusion Frottis (intérêt de la recherche virale ? ) Colposcopie Biopsie
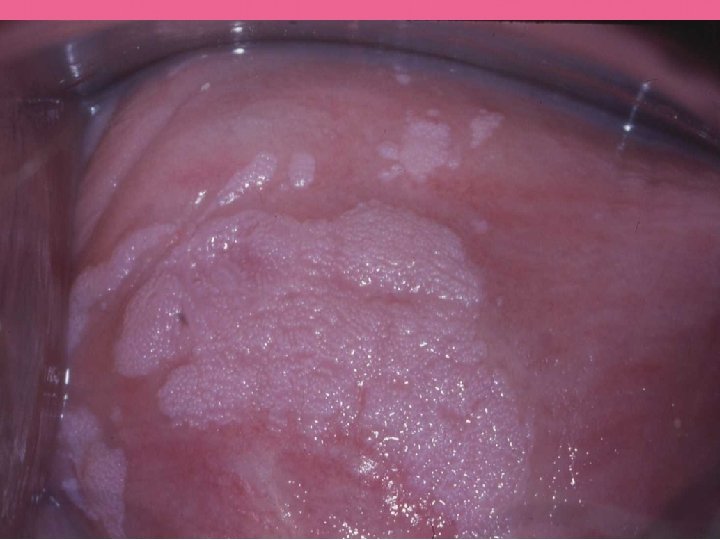

Dysplasie vulvaire VIN Anomalies cytologiques et architecturales localisées à épithélium Incidence : 2 à 3 / 100 000 femmes Pathologie en croissance : ↑ 400% / 30 ans usa ↑ IST, HPV 16 (50 à 90%) Femme jeune - Jone (2005), moy : 50 ans /1980 / 39 ans Taux cancer vulvaire sur une VIN classique varie de 3 à 7% (4%) et augmente en l’absence de traitement

Dysplasie vulvaire 1. « VIN » classiques. Lésions de haut grade HPV induites (90% -akerman). Histologie : Dysplasies sévères (atypies, mitoses) étagées d’emblée sur toute hauteur de l’épithélium associé HPV 16 (srodon). Diffèrent par aspects cliniques, évolution, traitement 2. « VIN » différenciées . Lésions HPV négatives. Histologie : Atypies cantonnées aux couches basales sur dermatose préexistante : lichen scléreux atrophique ou hyperplasique Sideri M, squamous vulvar intraepithelial neoplasia : 2004 modified terminology, ISSVD vulvar oncology subcommittee.

VIN classiques la même image histologique … Papulose m. de Bowen bowenoïde VIN confluente
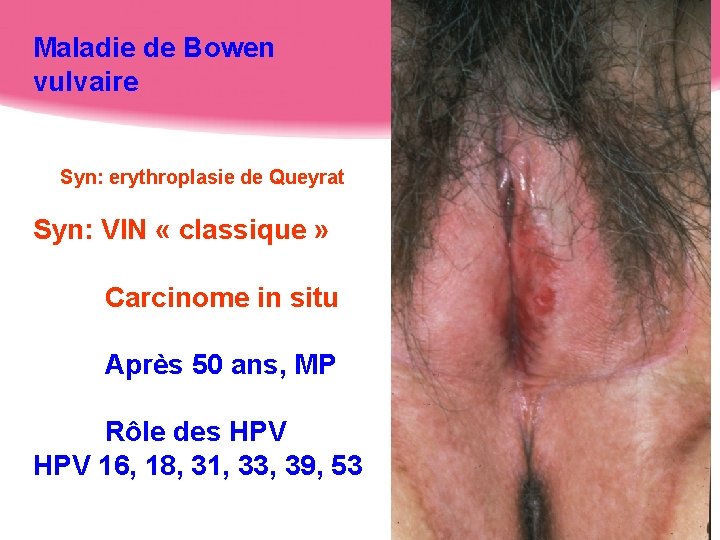
Maladie de Bowen vulvaire Syn: erythroplasie de Queyrat Syn: VIN « classique » Carcinome in situ Après 50 ans, MP Rôle des HPV 16, 18, 31, 33, 39, 53
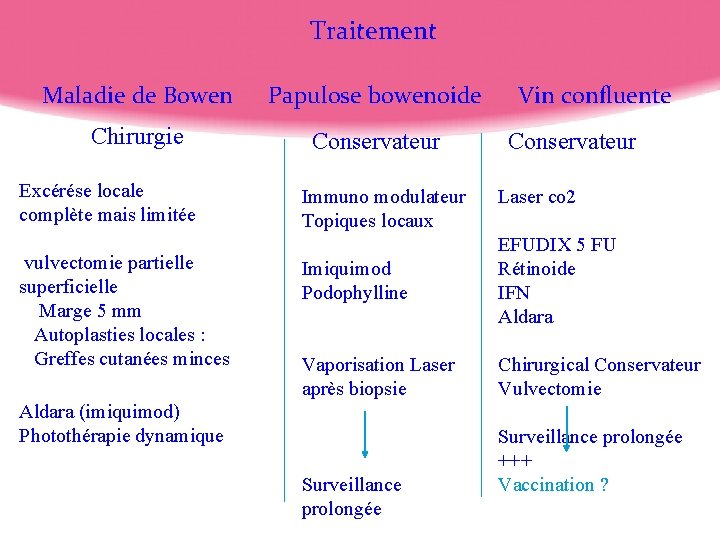
Traitement Maladie de Bowen Papulose bowenoide Vin confluente Chirurgie Excérése locale complète mais limitée vulvectomie partielle superficielle Marge 5 mm Autoplasties locales : Greffes cutanées minces Conservateur Immuno modulateur Topiques locaux Conservateur Laser co 2 Imiquimod Podophylline EFUDIX 5 FU Rétinoide IFN Aldara Vaporisation Laser après biopsie Chirurgical Conservateur Vulvectomie Aldara (imiquimod) Photothérapie dynamique Surveillance prolongée +++ Vaccination ?

Récidive VIN ? Le plus svt intra épithélial si marge + : 46% à 50% [modesit n = 73, jone n = 405] si marge - : 15% à 17% Étude de Jones / n = 405 VIN classique traitées (exérèse, laser) 3. 8% (moy 42 ans) développé un carcinome épidermoïde vulvaire, perianal ou uretral…. tardivement ! 2% carcinomes : zone initialement traitée : délais moyen 2. 4 ans 1. 8% développé sur un nouveau « champ de cancérisation » (vulve, anus, urètre) délai moyen de 13. 5 ans Jones RW. Vulvar intraepithelial neoplasia. Aspects of the natural history and outcome in 405 women. Obstet Gynecol 2005; 106: 1319 -1326. Van seters M. Is the assumed natural history of vulvar intraepithelial neoplasia III based on enough evidence ? A systematic review of 3322 published patients. Gynecol Oncol 2005; 97: 645 -651

Facteurs de risque de récidive ? - Multifocalité (difficulté pour réaliser une éxcérèse complète) - Qualité des berges d’exérèse - Type de traitement : laser - Age (discuté, jeune âge, Jones âge pas influencé le risque de transformation) Pas augmentation risque récidive (Jones 2005) tabac et pathologie cervico-vaginale atcd RTE pelvienne immunosupression, HPV ? association avec lésion néoplasique multicentrique
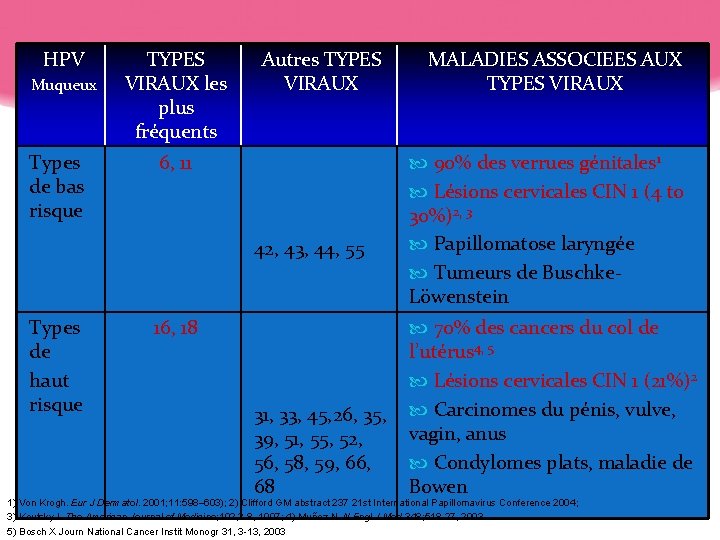
HPV Muqueux Types de bas risque TYPES VIRAUX les plus fréquents Autres TYPES VIRAUX 6, 11 42, 43, 44, 55 Types de haut risque 16, 18 MALADIES ASSOCIEES AUX TYPES VIRAUX 90% des verrues génitales 1 Lésions cervicales CIN 1 (4 to 30%)2, 3 Papillomatose laryngée Tumeurs de Buschke. Löwenstein 70% des cancers du col de l’utérus 4, 5 Lésions cervicales CIN 1 (21%)2 31, 33, 45, 26, 35, Carcinomes du pénis, vulve, vagin, anus 39, 51, 55, 52, 56, 58, 59, 66, Condylomes plats, maladie de 68 Bowen 1) Von Krogh. Eur J Dermatol. 2001; 11: 598– 603); 2) Clifford GM abstract 237 21 st International Papillomavirus Conference 2004; 3) Koutsky L The American Journal of Medicine; 102, 3 -8, 1997; 4) Muñoz N. N Engl J Med 348; 518 -27, 2003 5) Bosch X Journ National Cancer Instit Monogr 31, 3 -13, 2003

Avis du CTV et du CSHPF du 9 mars 2007 relatif à la vaccination contre les papillomavirus humains 6, 11, 16, 18 « Le CTV et CSHPF Recommandent, dans la perspective de la prévention des lésions précancéreuses et cancéreuses du col de l'utérus ainsi que de la prévention des condylomes vulvaires, la vaccination des jeunes filles de 14 ans, afin de protéger les jeunes filles avant qu'elles ne soient exposées au risque de l'infection HPV Recommandent que le vaccin soit également proposé aux jeunes filles et jeunes femmes de 15 à 23 ans qui n’auraient pas eu de rapports sexuels ou au plus tard, dans l'année suivant le début de la vie sexuelle (proposition qui pourrait être faite à l’occasion d’une primo-prescription de contraception, d'un recours à une pilule du lendemain, d'une consultation pour tout autre motif. ) »
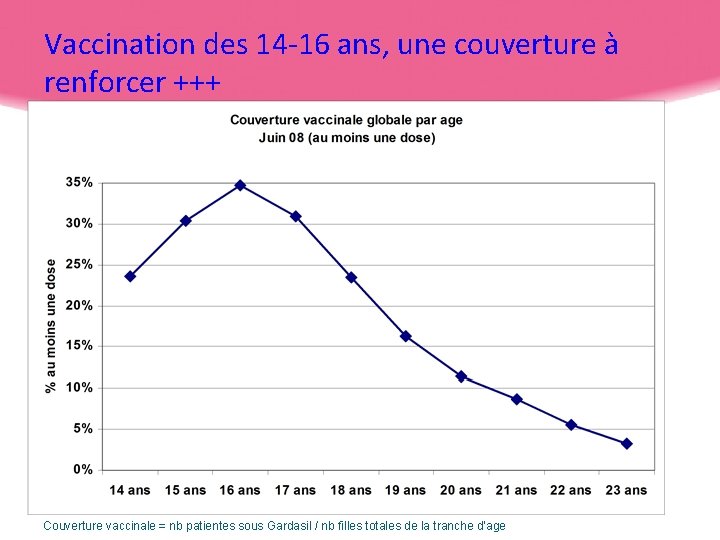
Vaccination des 14 -16 ans, une couverture à renforcer +++ Couverture vaccinale = nb patientes sous Gardasil / nb filles totales de la tranche d’age 34

Nouvelles données cliniques Des indications modifiées De nouvelles données d’efficacité Bilan de tolérance 35

Prévention d’autres pathologies génitales HPV induites AMM 2008: Efficacité en prévention des lésions précancéreuses de la vulve et du vagin (VIN 2/3 et des Va. IN 2/3) Population sensible Per Protocole - Suivi moyen 3 ans GARDASIL (n=7811) Placebo (n=7785) Efficacité (IC 95%) VIN 2/3 ou Va. IN 2/3 associés à HPV 16 ou 18 0 15 100% (72– 100) VIN 2/3 associés à HPV 16 ou 18 0 8 100% (42– 100) Va. IN 2/3 associés à HPV 16 ou 18 0 7 100% (31– 100) Joura EA et al. Lancet 2007; 369: 1693 -1702 et RCP

Enjeux médico-économique de la vaccination Qualité de la protection Intensité de la séroconversion dans population cible Durée de la séroconversion Bénéfice individuel Efficacité clinique Tolérance Bénéfice de santé publique Coût-efficacité dépends des cohortes ciblées Dépend de la qualité et durée d’efficacité+++ Dépend de la nécessité d’un rappel+++

Indicateurs en Pharmaco-économie Les indicateurs d’efficacité sont divers : Immunogenicité, Taux de réponse, Taux de protection…. . Les indicateurs de type Pharmaco-éco sont divers : Coût du traitement Coût patient traité Coût par vie sauvée Coût par année de vie sauvée Coût par QALY (Quality Adjusted Life Years

Couts directs en France pour la Sécurité Sociale des maladies liées à HPV : 276 million € / an (couts sociétaux 434 million €) en France Cancer Cervical (1 ere année) Dépistage § Visites § Traitements (couts § Tests hospitaliers seuls) § Suivi 174 million € 44 million € Prise en charge des lésions cervicales § Visites § Traitements – suivi 22 million € 36 million € Verrues génitales (femmes et hommes) § Visites § Diagnostics Traitements – Sources : Monsonego et al. Eurogin 2006; Bergeron et al. Eurogin 2006; Arveux et al. Eurogin 2006 §
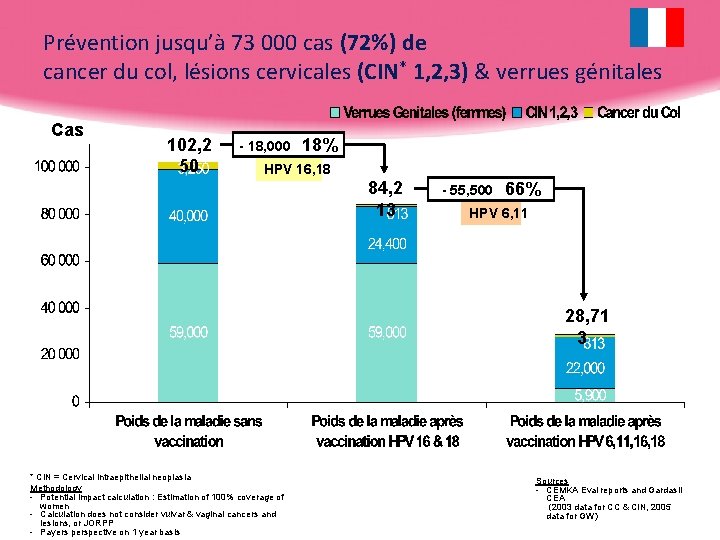
Prévention jusqu’à 73 000 cas (72%) de cancer du col, lésions cervicales (CIN* 1, 2, 3) & verrues génitales Cas 102, 2 50 - 18, 000 18% HPV 16, 18 84, 2 13 - 55, 500 66% HPV 6, 11 28, 71 3 * CIN = Cervical intraepithelial neoplasia Methodology - Potential impact calculation : Estimation of 100% coverage of women - Calculation does not consider vulvar & vaginal cancers and lesions, or JORPP - Payers perspective on 1 year basis Sources - CEMKA Eval reports and Gardasil CEA (2003 data for CC & CIN, 2005 data for GW)
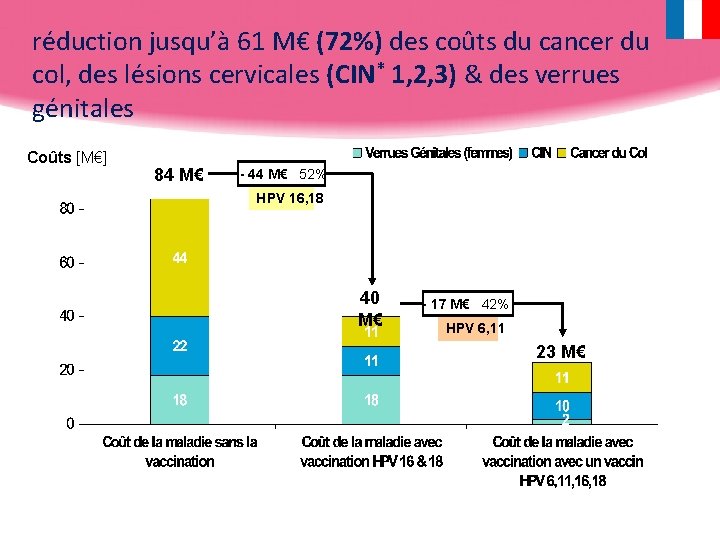
réduction jusqu’à 61 M€ (72%) des coûts du cancer du col, des lésions cervicales (CIN* 1, 2, 3) & des verrues génitales Coûts [M€] 84 M€ - 44 M€ 52% HPV 16, 18 40 M€ - 17 M€ 42% HPV 6, 11 23 M€
- Slides: 41